Wissens-ABC
A
Aktiver Sport

Warum Sport nicht nur fit hält, sondern auch Stress abbaut
Nicht selten sind unsere Arbeitstage turbulent und verlangen viel von uns ab. Auch wenn wir schon Zuhause sind, sind wir manchmal noch unter Hochspannung, denn es zirkulieren immer noch enorm viele Stresshormone durch den Kreislauf und müssen abgebaut werden. Dabei kann Sport helfen.
Die Menge der ausgeschütteten Stresshormone wird ständig durch spezielle Rezeptoren in unseren Zellen überwacht. Sind zu viele Stresshormone vorhanden, schlagen die Messfühler Alarm und bewirken, dass der Organismus Enzyme ausschüttet, welche die Hormone abbauen. Je mehr Rezeptoren jemand besitzt, desto schneller kann sein Körper auf den Überfluss an Hormonen reagieren und desto besser kann er sich wieder entspannen.
Bewegung regt den Körper an, mehr Fühler zu bilden. Daher ist ein sportlich aktiver Mensch besser in der Lage, sein Stresslevel zu reduzieren und steckt durch das Training Belastungen eher weg.
Dementsprechend kann ein Wettkampfsportler sich trotz grosser körperlicher und mentaler Belastung durch das Training innerhalb von sechs bis acht Stunden regenerieren. Die Stresshormone bleiben bei Untrainierten hingegen bis zu 48 Stunden im Körper.
Die Menge der ausgeschütteten Stresshormone wird ständig durch spezielle Rezeptoren in unseren Zellen überwacht. Sind zu viele Stresshormone vorhanden, schlagen die Messfühler Alarm und bewirken, dass der Organismus Enzyme ausschüttet, welche die Hormone abbauen. Je mehr Rezeptoren jemand besitzt, desto schneller kann sein Körper auf den Überfluss an Hormonen reagieren und desto besser kann er sich wieder entspannen.
Bewegung regt den Körper an, mehr Fühler zu bilden. Daher ist ein sportlich aktiver Mensch besser in der Lage, sein Stresslevel zu reduzieren und steckt durch das Training Belastungen eher weg.
Dementsprechend kann ein Wettkampfsportler sich trotz grosser körperlicher und mentaler Belastung durch das Training innerhalb von sechs bis acht Stunden regenerieren. Die Stresshormone bleiben bei Untrainierten hingegen bis zu 48 Stunden im Körper.
Allergien

Bei einer Allergie kommt es zu einer unangemessenen, nämlich übermässigen Reaktion des Immunsystems auf natürliche, an sich ungefährliche Stoffe der Umgebung. Typischerweise reagiert das Immunsystem bei einer Allergie mit einer Entzündungsreaktion. Zu den klassischen Zeichen einer Entzündung gehören Rötung und Schwellung, wie wir sie auch bei Allergien kennen.
Mit Entzündungen kann der Körper auf bedrohliche Reize wie Krankheitserreger oder Giftstoffe reagieren, um den Körper zu schützen. Im Falle der Allergie reagiert das Immunsystem ebenfalls nach diesem Muster – ohne dass überhaupt eine Gefahr besteht und ohne dass der vermeintliche Gegner (d. h. das Allergen, wie z. B. der Kot von Hausstaubmilben) besiegt und gebannt werden könnten. Als Allergene bezeichnet man dabei die Stoffe, welche die Allergie auslösen können, wie z. B. Gräserpollen oder den Kot von Hausstaubmilben. Je nachdem, wie der Mensch in Kontakt mit den Allergenen kommt, bzw. wie er sie aufnimmt, unterscheidet man:
Symptome
Die Symptome einer Allergie äußern sich vor allem an Haut und Schleimhäuten. Aus der Schulmedizin allgemein bekannt, sind allergische Reaktionen wie:
Zur akuten Lebensbedrohung kann eine Allergie werden, wenn Herz und Kreislauf auf das Allergen reagieren, es zu Herzrasen kommt und der Blutdruck abfällt. Solche Reaktionen im Rahmen einer Typ-I-Allergie können zum anaphylaktischen Schock führen, der als Notfall behandelt werden muss. Beispielhaft hierfür wäre eine hochgradige Allergie auf Bienen- oder Wespengift. Die Folgen allergischer Reaktionen können jedoch über das eigentliche allergische Geschehen hinausgehen. Allergisch bedingt sein können z. B. auch:
Diagnose
Bei der Diagnose helfen kann eine genaue Beobachtung: Wann genau treten die allergischen Beschwerden auf? Nach bestimmten Nahrungsmitteln? Zu bestimmten Jahreszeiten? Welche Organe (Augen, Rachen, Haut) sind betroffen? Bei der systematischen Sammlung der Bezüge kann auch ein Allergietagebuch helfen. Es gibt verschiedene Test's die bei der Schulmedizinischen Diagnose durchgeführt werden.
Bei Allergien nutzt die Naturheilkunde darüber hinaus alternative diagnostische Verfahren wie die Kinesiologie zur Suche nach den Ursachen. Dabei geht es jedoch nicht primär um die Suche nach allergieauslösenden Stoffen, sondern um die eigentlichen Hintergründe der Allergie und des gestörten Immunsystems.
Mögliche Ursachen
In der Schulmedizin versucht man üblicherweise verschiedene Allergene, das heißt Stoffe, die eine allergische Reaktion auslösen, auszumachen und anschließend zu meiden.
Aus ganzheitsmedizinischer Sicht sind die so bestimmten Stoffe jedoch nicht Ursache, sondern nur Auslöser der allergischen Reaktion. Hinter einer Allergie können aus Sicht der Naturheilkunde viele Faktoren stecken, wie z. B.
Diese Belastungen summieren sich im Patienten bis sie nicht mehr kompensiert (ausgeglichen) werden können. Dann überwiegen die belastenden Faktoren gegenüber den positiven Abwehr- und Kompensationsmechanismen des Organismus. Wie ein Mensch auf ein Übermaß an Belastungen reagiert, ist individuell verschieden. Im Falle der Allergie können das z. B. juckende Augen, eine laufende oder verstopfte Nasen, Atemnot, juckende Quaddeln sein.
Therapie in der Schulmedizin
Aus schulmedizinischer Sicht kommen bei Allergien vor allem zum Einsatz:
Therapie in der Naturheilkunde
Im Rahmen einer ganzheitsmedizinischen Allergie-Therapie sollte der Patient zunächst zu einer naturgemäßen Lebensordnung angeleitet werden.
Vorbeugung von Allergien
Die Vorbeugung von Allergien beginnt schon bei den Kleinsten.
Es gibt Hinweise, dass ein Kaiserschnitt das Allergierisiko des Kindes erhöht. Aus dieser Sicht wäre also eine natürliche Geburt – sofern aus medizinischer Sicht nichts dagegen spricht – vorzuziehen. Ausreichend langes Stillen (mind. 4 Monate) vermindert das Allergierisiko. Gerade bei Kindern auf eine rauchfreie Umgebung achten. Belastungen wie Autoabgase, Schadstoffe in Innenräumen etc. möglichst gering halten. Der häufige Einsatz von Antibiotika bei Säuglingen scheint deren Risiko für allergisches Asthma zu erhöhen. Antibiotika sollten nicht nur aus diesem Grund sparsam eingesetzt werden: Das heißt nicht gleich bei jedem Infekt, sondern nur wenn sie auch wirklich nötig sind.Gemäß der Hygienehypothese lässt ein Übermaß an Reinheit das Allergierisiko steigen. Kinder sollten also ruhig viel draußen im Matsch und mit Tieren spielen dürfen. Das trainiert das Immuntraining und beugt Allergien vor.
Belastungen bei Allergien reduzieren
Ein wichtiger Aspekt zur Reduktion von Belastungen ist die richtige Ernährung bei Allergien. Auf jeden Fall gilt es hier unnötige Zusatzstoffe und Belastungen durch Spritzmittel usw. zu reduzieren.
Da bei Allergien das Immunsystem ohnehin schon überlastet ist, gilt es, Belastungen insgesamt zu minimieren. Das betrifft u. a. Störfelder, die eine chronische Belastung für den Organismus und insbesondere auch das Immunsystem darstellen. Zu nennen sind hier insbesondere Zahn-Kiefer-Störfelder, zu denen z. B. tote Zähne, Gebissfehlstellungen, Amalgamfüllungen sowie an diese angrenzende Goldlegierungen gehören. Verschiedene Metalllegierungen wie Gold neben Amalgam führen zu unnatürlichen elektrischen Spannungen im Mund, die im Sinne eines Störfeldes wirken können. All diese Faktoren sollten durch einen ganzheitlichen Zahnarzt abgeklärt und beseitigt werden.
Ein weiteres Thema sind geopathische Belastungszonen, wie Wasseradern oder Verwerfungen im Erdboden, die ebenfalls gemieden werden sollten. Hier können bei Bedarf erfahrene Radiästhesisten weiterhelfen.
Enzyme können helfen, krankhafte Eiweiße abzubauen.
Ein – unter therapeutischer Begleitung durchgeführtes – Heilfasten kann bei Allergien ebenfalls sinnvoll sein. Dadurch können belastende Stoffe abgebaut bzw. ausgeschieden werden.
Ein weiterer Aspekt zu Reduktion von Belastungen ist die körpereigene Entgiftung. Diese sollte bei Allergien gezielt gestärkt werden. Auch hier kann Heilfasten ein erster Schritt sein. Ausreichend trinken (Wasser, Kräutertee) zur Förderung der Ausleitung über die Nieren und die Stärkung der Entgiftungsorgane (insb. Haut, Leber, Niere, Darm) z. B. mittels entsprechender Heilpflanzen, können hier hilfreich sein. Bewegung an frischer Luft unterstützt die Ausleitung über Haut und Lunge und regt den Stoffwechsel an.
Immunsystem stärken
Da bei Allergien das Immunsystem überlastet ist, sollte dieses unbedingt gestärkt werden.
Auch die Orthomolekulare Medizin kann bei Allergien das Immunsystem gezielt stärken – mit Vitaminen, Mineralstoffen und Spurenelementen. Exemplarisch zu nennen wären hier Vitamin C, Selen, Magnesium und Zink sowie die antientzündlich wirkenden Omega-3-Fettsäuren.
Auch Thymus- und Milzpräparate können bei Allergien zur Stärkung des Immunsystems zum Einsatz kommen.
Darmsanierung bei Allergien
Rund 500 verschiedene Bakterienarten sollen einen Darm besiedeln. Diese helfen nicht nur bei der Verdauung unserer Nahrung, sondern spielen auch eine entscheidende Rolle bei unserer Abwehr. Doch ungesunde Ernährung mit wenig Ballaststoffen, Konservierungsstoffen und Medikamente (insb. Antibiotika) setzen unseren Darmbakterien zu und führen zu einer Verschiebung des Keimspektrums.
Zur Unterstützung der Darmflora als Wiege des Immunsystems eignet sich besonders die mikrobiologische Therapie, mit deren Unterstützung die Darmflora allmählich wieder aufgebaut wird. Im Rahmen einer solchen mikrobiologischen Therapie werden gezielt Bakterien unterstützt, die natürlicherweise den Darm besiedeln (Symbioselenkung).
Krankheitsverlauf
Bei frühzeitiger Behandlung kann der Krankheitsverlauf positiv sein und die Allergie kann sich schnell zurückbilden bzw. wird die Allergie nicht verstärkt. Unbehandelte Allergien nehmen meist einen schwereren Verlauf und treten über die Jahre immer gehäufter auf und mit immer stärkeren Reaktionen.
Mit Entzündungen kann der Körper auf bedrohliche Reize wie Krankheitserreger oder Giftstoffe reagieren, um den Körper zu schützen. Im Falle der Allergie reagiert das Immunsystem ebenfalls nach diesem Muster – ohne dass überhaupt eine Gefahr besteht und ohne dass der vermeintliche Gegner (d. h. das Allergen, wie z. B. der Kot von Hausstaubmilben) besiegt und gebannt werden könnten. Als Allergene bezeichnet man dabei die Stoffe, welche die Allergie auslösen können, wie z. B. Gräserpollen oder den Kot von Hausstaubmilben. Je nachdem, wie der Mensch in Kontakt mit den Allergenen kommt, bzw. wie er sie aufnimmt, unterscheidet man:
- Inhalationsallergien: Hier werden die Allergene eingeatmet (z.B. Kot von Hausstaubmilben, Pollen von Gräsern oder Bäumen, Katzen- und Tierhaare).
- Nahrungsmittelallergien: Hier gelangen die Allergene über die Nahrung in den Körper (z.B. Haselnüsse, Hühnereiweiss, Milcheiweiss, Weizen).
- Arzneimittelallergien: Hierbei lösen eingenommene Medikamente eine Allergie aus (z. B. Penicillin).
- Insektengiftallergien: Dabei gelangt das Allergen über einen Stich in den Körper (insb. Bienengift, Wespengift).
- Kontaktallergien: Hier führt der Hautkontakt zur allergischen Reaktion (z. B. nickelhaltiger Modeschmuck).
Symptome
Die Symptome einer Allergie äußern sich vor allem an Haut und Schleimhäuten. Aus der Schulmedizin allgemein bekannt, sind allergische Reaktionen wie:
- allergisches Asthma bronchiale (Husten, Atemnot)
- Heuschnupfen (Niesen, Schnupfen, gerötete Augen)
- Erbrechen, Durchfall
- Hautquaddeln, andere ekzemartige Ausschläge
Zur akuten Lebensbedrohung kann eine Allergie werden, wenn Herz und Kreislauf auf das Allergen reagieren, es zu Herzrasen kommt und der Blutdruck abfällt. Solche Reaktionen im Rahmen einer Typ-I-Allergie können zum anaphylaktischen Schock führen, der als Notfall behandelt werden muss. Beispielhaft hierfür wäre eine hochgradige Allergie auf Bienen- oder Wespengift. Die Folgen allergischer Reaktionen können jedoch über das eigentliche allergische Geschehen hinausgehen. Allergisch bedingt sein können z. B. auch:
- Depressionen
- Erschöpfungszustände
- Gelenkschwellungen
- andere vielfältige Beschwerden am ganzen Körper
Diagnose
Bei der Diagnose helfen kann eine genaue Beobachtung: Wann genau treten die allergischen Beschwerden auf? Nach bestimmten Nahrungsmitteln? Zu bestimmten Jahreszeiten? Welche Organe (Augen, Rachen, Haut) sind betroffen? Bei der systematischen Sammlung der Bezüge kann auch ein Allergietagebuch helfen. Es gibt verschiedene Test's die bei der Schulmedizinischen Diagnose durchgeführt werden.
Bei Allergien nutzt die Naturheilkunde darüber hinaus alternative diagnostische Verfahren wie die Kinesiologie zur Suche nach den Ursachen. Dabei geht es jedoch nicht primär um die Suche nach allergieauslösenden Stoffen, sondern um die eigentlichen Hintergründe der Allergie und des gestörten Immunsystems.
Mögliche Ursachen
In der Schulmedizin versucht man üblicherweise verschiedene Allergene, das heißt Stoffe, die eine allergische Reaktion auslösen, auszumachen und anschließend zu meiden.
Aus ganzheitsmedizinischer Sicht sind die so bestimmten Stoffe jedoch nicht Ursache, sondern nur Auslöser der allergischen Reaktion. Hinter einer Allergie können aus Sicht der Naturheilkunde viele Faktoren stecken, wie z. B.
- psychische Belastungen
- pathologische Zusammensetzung der Darmbakterienflora
- schlechte Ernährung
- Nährstoffmangel: ungenügende Versorgung mit Vitaminen, Mineralien und Spurenelementen
- Belastungen mit Schwermetallen
- gestörte Entgiftung
Diese Belastungen summieren sich im Patienten bis sie nicht mehr kompensiert (ausgeglichen) werden können. Dann überwiegen die belastenden Faktoren gegenüber den positiven Abwehr- und Kompensationsmechanismen des Organismus. Wie ein Mensch auf ein Übermaß an Belastungen reagiert, ist individuell verschieden. Im Falle der Allergie können das z. B. juckende Augen, eine laufende oder verstopfte Nasen, Atemnot, juckende Quaddeln sein.
Therapie in der Schulmedizin
Aus schulmedizinischer Sicht kommen bei Allergien vor allem zum Einsatz:
- Hypo-/Desensibilisierung
- Antihistaminika
- Kortison und verwandte Substanzen
Therapie in der Naturheilkunde
Im Rahmen einer ganzheitsmedizinischen Allergie-Therapie sollte der Patient zunächst zu einer naturgemäßen Lebensordnung angeleitet werden.
Vorbeugung von Allergien
Die Vorbeugung von Allergien beginnt schon bei den Kleinsten.
Es gibt Hinweise, dass ein Kaiserschnitt das Allergierisiko des Kindes erhöht. Aus dieser Sicht wäre also eine natürliche Geburt – sofern aus medizinischer Sicht nichts dagegen spricht – vorzuziehen. Ausreichend langes Stillen (mind. 4 Monate) vermindert das Allergierisiko. Gerade bei Kindern auf eine rauchfreie Umgebung achten. Belastungen wie Autoabgase, Schadstoffe in Innenräumen etc. möglichst gering halten. Der häufige Einsatz von Antibiotika bei Säuglingen scheint deren Risiko für allergisches Asthma zu erhöhen. Antibiotika sollten nicht nur aus diesem Grund sparsam eingesetzt werden: Das heißt nicht gleich bei jedem Infekt, sondern nur wenn sie auch wirklich nötig sind.Gemäß der Hygienehypothese lässt ein Übermaß an Reinheit das Allergierisiko steigen. Kinder sollten also ruhig viel draußen im Matsch und mit Tieren spielen dürfen. Das trainiert das Immuntraining und beugt Allergien vor.
Belastungen bei Allergien reduzieren
Ein wichtiger Aspekt zur Reduktion von Belastungen ist die richtige Ernährung bei Allergien. Auf jeden Fall gilt es hier unnötige Zusatzstoffe und Belastungen durch Spritzmittel usw. zu reduzieren.
Da bei Allergien das Immunsystem ohnehin schon überlastet ist, gilt es, Belastungen insgesamt zu minimieren. Das betrifft u. a. Störfelder, die eine chronische Belastung für den Organismus und insbesondere auch das Immunsystem darstellen. Zu nennen sind hier insbesondere Zahn-Kiefer-Störfelder, zu denen z. B. tote Zähne, Gebissfehlstellungen, Amalgamfüllungen sowie an diese angrenzende Goldlegierungen gehören. Verschiedene Metalllegierungen wie Gold neben Amalgam führen zu unnatürlichen elektrischen Spannungen im Mund, die im Sinne eines Störfeldes wirken können. All diese Faktoren sollten durch einen ganzheitlichen Zahnarzt abgeklärt und beseitigt werden.
Ein weiteres Thema sind geopathische Belastungszonen, wie Wasseradern oder Verwerfungen im Erdboden, die ebenfalls gemieden werden sollten. Hier können bei Bedarf erfahrene Radiästhesisten weiterhelfen.
Enzyme können helfen, krankhafte Eiweiße abzubauen.
Ein – unter therapeutischer Begleitung durchgeführtes – Heilfasten kann bei Allergien ebenfalls sinnvoll sein. Dadurch können belastende Stoffe abgebaut bzw. ausgeschieden werden.
Ein weiterer Aspekt zu Reduktion von Belastungen ist die körpereigene Entgiftung. Diese sollte bei Allergien gezielt gestärkt werden. Auch hier kann Heilfasten ein erster Schritt sein. Ausreichend trinken (Wasser, Kräutertee) zur Förderung der Ausleitung über die Nieren und die Stärkung der Entgiftungsorgane (insb. Haut, Leber, Niere, Darm) z. B. mittels entsprechender Heilpflanzen, können hier hilfreich sein. Bewegung an frischer Luft unterstützt die Ausleitung über Haut und Lunge und regt den Stoffwechsel an.
Immunsystem stärken
Da bei Allergien das Immunsystem überlastet ist, sollte dieses unbedingt gestärkt werden.
Auch die Orthomolekulare Medizin kann bei Allergien das Immunsystem gezielt stärken – mit Vitaminen, Mineralstoffen und Spurenelementen. Exemplarisch zu nennen wären hier Vitamin C, Selen, Magnesium und Zink sowie die antientzündlich wirkenden Omega-3-Fettsäuren.
Auch Thymus- und Milzpräparate können bei Allergien zur Stärkung des Immunsystems zum Einsatz kommen.
Darmsanierung bei Allergien
Rund 500 verschiedene Bakterienarten sollen einen Darm besiedeln. Diese helfen nicht nur bei der Verdauung unserer Nahrung, sondern spielen auch eine entscheidende Rolle bei unserer Abwehr. Doch ungesunde Ernährung mit wenig Ballaststoffen, Konservierungsstoffen und Medikamente (insb. Antibiotika) setzen unseren Darmbakterien zu und führen zu einer Verschiebung des Keimspektrums.
Zur Unterstützung der Darmflora als Wiege des Immunsystems eignet sich besonders die mikrobiologische Therapie, mit deren Unterstützung die Darmflora allmählich wieder aufgebaut wird. Im Rahmen einer solchen mikrobiologischen Therapie werden gezielt Bakterien unterstützt, die natürlicherweise den Darm besiedeln (Symbioselenkung).
Krankheitsverlauf
Bei frühzeitiger Behandlung kann der Krankheitsverlauf positiv sein und die Allergie kann sich schnell zurückbilden bzw. wird die Allergie nicht verstärkt. Unbehandelte Allergien nehmen meist einen schwereren Verlauf und treten über die Jahre immer gehäufter auf und mit immer stärkeren Reaktionen.
Aluminium im Deo

Aluminium ist ein Leichtmetall, das zu den meist verwendeten Metallen gehört. Es findet nicht nur in der Fahr- und Flugzeugindustrie Anwendung, sondern auch im Küchenhaushalt, zur Wasseraufbereitung, in Kosmetika, ja sogar in Gewürzen und Schokolade. Bis anhin galt Aluminium als ungiftiges Element, mittlerweile kommt der Verdacht auf, dass es vielleicht doch nicht so harmlos und für Brustkrebs und Alzheimer mitverantwortlich sein könnte.
Wie gelangt Aluminium in den Körper?
Die wichtigste Quelle für Aluminium ist die Nahrung. Es ist eines der Elemente, die am häufigsten in der Erdkruste vorkommt und taucht daher in gewissen Mengen in fast allen Lebensmitteln auf. Einen besonders hohen Aluminiumgehalt weisen getrocknete Kräuter und Gewürze, mit ca. 145 Mikrogramm pro Gramm oder Schokoladenprodukte mit 33 Mikrogramm pro Gramm auf. Der Magen-Darm-Trakt resorbiert von der zugefügten Menge knapp 1%, es wird also nur ein Bruchteil direkt in den Körper gespeist.
Wer noch alte Aluminiumtöpfe, Campinggeschirr oder Gamellen aus Aluminium zum Kochen verwendet, der läuft Gefahr, dass er seine Nahrung zusätzlich mit Aluminium versetzt: einzelne Aluminium-Atome spalten sich ab und schweben in gelöster Form in der Flüssigkeit oder binden sich mit der Nahrung, die wir dann wieder zu uns nehmen.
Zusätzlich ist Aluminium auch von Natur aus im Trinkwasser enthalten. In Wasseraufbereitungsanlagen werden teils Aluminiumsalze verwendet, um organische Verunreinigungen zu vernichten. Allerdings sollen die Gehalte durch die Wasseraufbereitung merklich verändert werden. Im Mittel nimmt man über die Wasserzufuhr weniger Aluminium auf, als über die Nahrung. Weit mehr kann es sein, wenn man bestimmte Medikamente (z.B Arzneimittel zur Neutralisierung von Magensäure) nimmt oder mit dem Leichtmetall arbeitet.
Am meisten gefürchtet sind aber Antitranspiraniten auf Aluminiumbasis, die Achselschweiss unterdrücken. Dabei handelt es sich um in Wasser gelöste Aluminiumsalze, wie Aluminiumchlorid oder Aluminiumchlorhydroxide in Deodorants. Sie wirken mechanisch, indem sie Eiweisse ausfällen und so einen Pfropfen in der Schweissdrüse bilden; der sich bildende Schweiss gelangt nicht mehr nach draussen sondern wird gleich von der Drüsenwand resorbiert. Das Aluminium wirkt grundsätzlich rein äusserlich – dennoch gelangen Mikrospuren dabei in den Körper.
Wieviel Aluminium nimmt ein Mensch am Tag auf?
Nach einer Metastudie der Europäischen Behörde für Lebensmittelsicherheit (EFSA) nehmen wir je nach Land und Ernährung mit dem Essen zwischen 1 und 15 Milligramm Aluminium pro Tag zu uns. Bei Kindern entspricht das ca. 0.35 Milligram pro Kilogramm Körpergewicht, beim Erwachsenen ca. 0.2 Milligramm. Die EFSA geht davon aus, dass eine tägliche Aufnahme von 0.143 Milligramm pro Kilogramm Körpergewicht unbedenklich ist – was bedeuten würde, dass ein grosser Teil der Bevölkerung diesen Grenzwert lediglich schon über die Nahrungsaufnahme überschreitet. Das bedeutet aber nicht, dass diese Menschen davon krank werden müssen. Gemäss Tierversuchen ist eine Vergiftung erst angezeigt, wenn täglich eine Zufuhrmenge zwischen 50 bis 100 mg/ kg Körpergewicht über einen längeren Zeitraum verabreicht wird.
Wie lange bleibt das Leichtmetall im Körper? / In welche Körperteile gelangt das Aluminium?
Darauf gibt es keine eindeutige Antwort. Ist das Aluminium einmal im Körper, verteilt es sich – allerdings ungleichmässig. Einen Teil landet im Gehirn, etwa die Hälfte landet in den Knochen, ca. einen Viertel in der Lunge. Mit dem Alter steigt der Gehalt in allen Geweben an. Es kann sogar sein, dass sich das Leichtmetall bei Kalzium- und Eisenmangel sogar stärker in Hirn und Knochen anreichert. Je nach Anlagerungsstelle ist auch die Verweildauer unterschiedlich. So kann es sein, dass das Aluminium binnen 24h über die Nieren ausgeschieden wird, andererseits kann es an einem anderen Ort im Körper bis zu mehreren Tagen oder sogar Jahre dauern.
Alzheimer durch Aluminium?
Früher waren die Dialyseflüssigkeiten mit Aluminiumsalzen angereichert. Personen, die wegen eines Nierenschadens auf eine Blutwäsche angewiesen waren, nahmen gezwungenermassen dieses Spurenelement auf. Die Patienten entwickelten voranschreitende Hirnschäden, die bis zur schweren Demenz reichten. Mittlerweile enthalten die Dialyseflüssigkeiten jedoch keine Aluminiumsalze mehr!
Erfahrungsgemäss kann das Aluminium also das Gehirn schädigen, Forschern zu Folge jedoch nicht bei den Mengen, die wir unter normalen Umständen aufnehmen, sondern nur unter extremen Bedingungen.
Die Idee, dass es einen Zusammenhang zwischen Alzheimer und Aluminium geben könnte, basiert einerseits auf der bekannten neurotoxischen Wirkung des Metalls und andererseits darauf, dass einige Forscher erhöhte Aluminiumkonzentrationen in den Gehirnen von Alzheimerpatienten sowie in den für die Krankheit typischen Bündeln aus Tau-Proteinen gefunden haben.
Einen solchen Zusammenhang wurde bis jetzt aber noch nicht bestätigt, weshalb viele Experten diese Hypothese für hinfällig betrachten, unter anderem auch weil die Ursache-Wirkung nicht geklärt ist.
Ist Aluminium krebserregend?
Es wurde die Hypothese aufgestellt, dass aluminiumhaltige Deodorants Brustkrebs verursachen, weil ihre Anwendung in der Nähe der Achsellymphknoten und in der Nähe der Brustknoten stattfindet. Die Grundideen sind zum einen, dass durch den aufgestauten Schweiss die schädlichen Substanzen nicht mehr abgeführt, sondern in das Gewebe zurückdiffundiert werden. Zum anderen vermuten einige Forscher, das Aluminium könnte selbst aufgrund seiner Giftwirkung zum Krebs beitragen.
Zwischen Brustkrebs und aluminiumhaltigen Deodorants hat man noch keinen Zusammenhang gefunden; bis anhin bestätigen die meisten Studien diesen Verdacht nicht.
Wie gelangt Aluminium in den Körper?
Die wichtigste Quelle für Aluminium ist die Nahrung. Es ist eines der Elemente, die am häufigsten in der Erdkruste vorkommt und taucht daher in gewissen Mengen in fast allen Lebensmitteln auf. Einen besonders hohen Aluminiumgehalt weisen getrocknete Kräuter und Gewürze, mit ca. 145 Mikrogramm pro Gramm oder Schokoladenprodukte mit 33 Mikrogramm pro Gramm auf. Der Magen-Darm-Trakt resorbiert von der zugefügten Menge knapp 1%, es wird also nur ein Bruchteil direkt in den Körper gespeist.
Wer noch alte Aluminiumtöpfe, Campinggeschirr oder Gamellen aus Aluminium zum Kochen verwendet, der läuft Gefahr, dass er seine Nahrung zusätzlich mit Aluminium versetzt: einzelne Aluminium-Atome spalten sich ab und schweben in gelöster Form in der Flüssigkeit oder binden sich mit der Nahrung, die wir dann wieder zu uns nehmen.
Zusätzlich ist Aluminium auch von Natur aus im Trinkwasser enthalten. In Wasseraufbereitungsanlagen werden teils Aluminiumsalze verwendet, um organische Verunreinigungen zu vernichten. Allerdings sollen die Gehalte durch die Wasseraufbereitung merklich verändert werden. Im Mittel nimmt man über die Wasserzufuhr weniger Aluminium auf, als über die Nahrung. Weit mehr kann es sein, wenn man bestimmte Medikamente (z.B Arzneimittel zur Neutralisierung von Magensäure) nimmt oder mit dem Leichtmetall arbeitet.
Am meisten gefürchtet sind aber Antitranspiraniten auf Aluminiumbasis, die Achselschweiss unterdrücken. Dabei handelt es sich um in Wasser gelöste Aluminiumsalze, wie Aluminiumchlorid oder Aluminiumchlorhydroxide in Deodorants. Sie wirken mechanisch, indem sie Eiweisse ausfällen und so einen Pfropfen in der Schweissdrüse bilden; der sich bildende Schweiss gelangt nicht mehr nach draussen sondern wird gleich von der Drüsenwand resorbiert. Das Aluminium wirkt grundsätzlich rein äusserlich – dennoch gelangen Mikrospuren dabei in den Körper.
Wieviel Aluminium nimmt ein Mensch am Tag auf?
Nach einer Metastudie der Europäischen Behörde für Lebensmittelsicherheit (EFSA) nehmen wir je nach Land und Ernährung mit dem Essen zwischen 1 und 15 Milligramm Aluminium pro Tag zu uns. Bei Kindern entspricht das ca. 0.35 Milligram pro Kilogramm Körpergewicht, beim Erwachsenen ca. 0.2 Milligramm. Die EFSA geht davon aus, dass eine tägliche Aufnahme von 0.143 Milligramm pro Kilogramm Körpergewicht unbedenklich ist – was bedeuten würde, dass ein grosser Teil der Bevölkerung diesen Grenzwert lediglich schon über die Nahrungsaufnahme überschreitet. Das bedeutet aber nicht, dass diese Menschen davon krank werden müssen. Gemäss Tierversuchen ist eine Vergiftung erst angezeigt, wenn täglich eine Zufuhrmenge zwischen 50 bis 100 mg/ kg Körpergewicht über einen längeren Zeitraum verabreicht wird.
Wie lange bleibt das Leichtmetall im Körper? / In welche Körperteile gelangt das Aluminium?
Darauf gibt es keine eindeutige Antwort. Ist das Aluminium einmal im Körper, verteilt es sich – allerdings ungleichmässig. Einen Teil landet im Gehirn, etwa die Hälfte landet in den Knochen, ca. einen Viertel in der Lunge. Mit dem Alter steigt der Gehalt in allen Geweben an. Es kann sogar sein, dass sich das Leichtmetall bei Kalzium- und Eisenmangel sogar stärker in Hirn und Knochen anreichert. Je nach Anlagerungsstelle ist auch die Verweildauer unterschiedlich. So kann es sein, dass das Aluminium binnen 24h über die Nieren ausgeschieden wird, andererseits kann es an einem anderen Ort im Körper bis zu mehreren Tagen oder sogar Jahre dauern.
Alzheimer durch Aluminium?
Früher waren die Dialyseflüssigkeiten mit Aluminiumsalzen angereichert. Personen, die wegen eines Nierenschadens auf eine Blutwäsche angewiesen waren, nahmen gezwungenermassen dieses Spurenelement auf. Die Patienten entwickelten voranschreitende Hirnschäden, die bis zur schweren Demenz reichten. Mittlerweile enthalten die Dialyseflüssigkeiten jedoch keine Aluminiumsalze mehr!
Erfahrungsgemäss kann das Aluminium also das Gehirn schädigen, Forschern zu Folge jedoch nicht bei den Mengen, die wir unter normalen Umständen aufnehmen, sondern nur unter extremen Bedingungen.
Die Idee, dass es einen Zusammenhang zwischen Alzheimer und Aluminium geben könnte, basiert einerseits auf der bekannten neurotoxischen Wirkung des Metalls und andererseits darauf, dass einige Forscher erhöhte Aluminiumkonzentrationen in den Gehirnen von Alzheimerpatienten sowie in den für die Krankheit typischen Bündeln aus Tau-Proteinen gefunden haben.
Einen solchen Zusammenhang wurde bis jetzt aber noch nicht bestätigt, weshalb viele Experten diese Hypothese für hinfällig betrachten, unter anderem auch weil die Ursache-Wirkung nicht geklärt ist.
Ist Aluminium krebserregend?
Es wurde die Hypothese aufgestellt, dass aluminiumhaltige Deodorants Brustkrebs verursachen, weil ihre Anwendung in der Nähe der Achsellymphknoten und in der Nähe der Brustknoten stattfindet. Die Grundideen sind zum einen, dass durch den aufgestauten Schweiss die schädlichen Substanzen nicht mehr abgeführt, sondern in das Gewebe zurückdiffundiert werden. Zum anderen vermuten einige Forscher, das Aluminium könnte selbst aufgrund seiner Giftwirkung zum Krebs beitragen.
Zwischen Brustkrebs und aluminiumhaltigen Deodorants hat man noch keinen Zusammenhang gefunden; bis anhin bestätigen die meisten Studien diesen Verdacht nicht.
Alterssichtigkeit

Beschreibung
Die Alterssichtigkeit wird auch Presbyopie genannt. Die Ursache für eine Alterssichtigkeit ist ein physiologischer Alterungsprozess. Das Altern der Augenlinse macht sich etwa ab dem 45. Lebensjahr bemerkbar. Bei einem normalen Leseabstand haben die Betroffenen meist mühe. Dies lässt sich aber mit einer entsprechenden Brille beheben.
Akkommodation lässt nach
Unter Akkomodation versteht man die Elastizität der Linse. Diese physiologischen Veränderungen der Linse beginnen eigentlich bereits bei der Geburt. Jedoch wird die Presbyopie erst etwa um das 45. Lebensjahr bemerkt.
Das Auge hat einen bestimmten Sehbereich in welchem es Objekte scharf wahrnehmen kann. Dieser wird Akkomodationsbreite genannt. Es gibt einen Nahpunkt und einen Fernpunkt. Im Alter rückt der Nahpunkt immer weiter in die Ferne. Aus diesem Grund verringert sich die Akkomodationsbreite und es kommt zur Alterssichtigkeit.
Symptome
Meist wird das Lesen anstrengend. Das Buch wird immer weiter weggehalten - bis die Arme zu kurz sind. Der Leseabstand ist normalerweise zwischen 30 und 40 Zentimeter. Bei Menschen mit Alterssichtigkeit vergrössert sich dieser sichtlich.
Korrektur der Presbyopie
Es gibt die Möglichkeit die Alterssichtigkeit mittels einer Brille oder Kontaktlinsen auszugleichen. Die Lesebrille wird dabei an den Grad der Presbyopie angepasst.
Wenn jedoch ein Mensch kurzsichtig ist und mit zunehmenden Alter zu Weitsichtigkeit neigt, kann er bei Beginn die Brille nun zum Lesen abnehmen. Wenn jemand von starker Kurzsichtigkeit betroffen ist, braucht er jedoch zwei verschiedene Brillen oder eine Gleitsichtbrille.
Bei Weitsichtigen, die altersweitsichtig werden muss hingegen die beiden notwendigen Dioptrien addiert werden.
Altersweitsichtigkeit lasern lassen
Sowie bei der pathologischen Weitsichtigkeit besteht auch bei der Altersssichtigkeit die Möglichkeit, diese zu lasern.
Die Alterssichtigkeit wird auch Presbyopie genannt. Die Ursache für eine Alterssichtigkeit ist ein physiologischer Alterungsprozess. Das Altern der Augenlinse macht sich etwa ab dem 45. Lebensjahr bemerkbar. Bei einem normalen Leseabstand haben die Betroffenen meist mühe. Dies lässt sich aber mit einer entsprechenden Brille beheben.
Akkommodation lässt nach
Unter Akkomodation versteht man die Elastizität der Linse. Diese physiologischen Veränderungen der Linse beginnen eigentlich bereits bei der Geburt. Jedoch wird die Presbyopie erst etwa um das 45. Lebensjahr bemerkt.
Das Auge hat einen bestimmten Sehbereich in welchem es Objekte scharf wahrnehmen kann. Dieser wird Akkomodationsbreite genannt. Es gibt einen Nahpunkt und einen Fernpunkt. Im Alter rückt der Nahpunkt immer weiter in die Ferne. Aus diesem Grund verringert sich die Akkomodationsbreite und es kommt zur Alterssichtigkeit.
Symptome
Meist wird das Lesen anstrengend. Das Buch wird immer weiter weggehalten - bis die Arme zu kurz sind. Der Leseabstand ist normalerweise zwischen 30 und 40 Zentimeter. Bei Menschen mit Alterssichtigkeit vergrössert sich dieser sichtlich.
Korrektur der Presbyopie
Es gibt die Möglichkeit die Alterssichtigkeit mittels einer Brille oder Kontaktlinsen auszugleichen. Die Lesebrille wird dabei an den Grad der Presbyopie angepasst.
Wenn jedoch ein Mensch kurzsichtig ist und mit zunehmenden Alter zu Weitsichtigkeit neigt, kann er bei Beginn die Brille nun zum Lesen abnehmen. Wenn jemand von starker Kurzsichtigkeit betroffen ist, braucht er jedoch zwei verschiedene Brillen oder eine Gleitsichtbrille.
Bei Weitsichtigen, die altersweitsichtig werden muss hingegen die beiden notwendigen Dioptrien addiert werden.
Altersweitsichtigkeit lasern lassen
Sowie bei der pathologischen Weitsichtigkeit besteht auch bei der Altersssichtigkeit die Möglichkeit, diese zu lasern.
Alzheimer
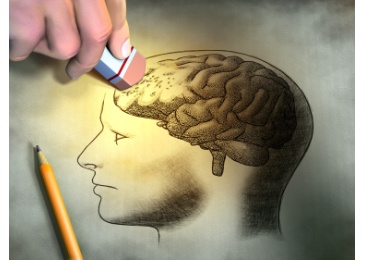
Harmlose Gedächtnislücken?
Kleinere Erinnerungslücken sind völlig normal - gerade im höheren Alter vergisst jeder mal etwas. Nimmt die Vergesslichkeit allerdings zu und beeinträchtigt den Tagesablauf, könnten das erste Anzeichen einer Alzheimer-Erkrankung sein.
Langsamer Krankheitsverlauf
Alzheimer ist eine langsam fortschreitende Krankheit. Nachdem ein Patient die endgültige Diagnose erhalten hat, lebt er durchschnittlich noch sieben, mitunter aber auch noch 20 Jahre.
Es gibt in der Regel drei vorhersagbare Krankheitsstadien, die jeder Patient durchlebt, wobei jeder einzelne sie in unterschiedlichem Tempo und mit verschieden starken Symptomen erlebt. Besonders im frühen Stadium der Krankheit sind sich viele Patienten der Veränderung bewusst und sie müssen sich ständig neu anpassen. "Es ist, als ob man eine Gliedmaße verliert. Ständig muss man neu lernen, auf eine andere Weise zu leben", so beschreibt ein Patient seinen Umgang mit der Alzheimer-Krankheit.
Ärzte unterteilen den Verlauf der Krankheit ab dem ersten Auftreten von Symptomen in drei Stadien:
Erstes Stadium
Die ersten Anzeichen einer Alzheimer-Demenz sind von Mensch zu Mensch unterschiedlich, weil die Krankheit von unterschiedlichen Regionen des Gehirns ausgehen kann. Die meisten Alzheimer-Kranken bemerken zuerst die Vergesslichkeit- besonders wenn es um Dinge geht, die noch nicht lange zurückliegen. Unterhaltungen werden schwieriger: Namen von Menschen, gerade geführte Gespräche oder der eben gefasste Gedanke sind einfach vergessen. Auch einzelne Worte wollen während des Sprechens nicht einfallen (Wortfindungsstörungen) und müssen umständlich umschrieben werden. Demgegenüber bleiben Erinnerungen aus früheren Tagen und speziell aus Kindheit und Jugend noch lange erhalten (biographisches Altgedächtnis).
Viele Betroffenen versuchen zu Beginn ihre Schwierigkeiten mit Ausreden oder Rückzug vor anderen geheim zu halten. Oft schämen sie sich für ihre Leistungseinbußen - auch Depressionen können als Folge der Alzheimer-Krankheit auftreten.
Zweites Stadium
Konnte bisher die Krankheit immer wieder ignoriert werden, ist dies nun nicht mehr möglich. Von diesem Zeitpunkt an werden die meisten Alzheimer-Kranken im Alltag in zunehmendem Maße Hilfe von Angehörigen und Pflegekräften brauchen. Selbstständig alltägliche Aufgaben wie Baden und Anziehen zu übernehmen wird zunehmend schwierig. Die Betroffenen vergessen zum Beispiel die richtige Reihenfolge von Abläufen oder erledigen Aufgaben nur noch unvollständig. Auch einfache mathematische Rechnungen sind nicht mehr möglich.
Die Gedächtnisprobleme treten mehr und mehr in den Vordergrund. Bücher, Zeitungen oder Fernsehsendungen werden nicht mehr verstanden. Das Urteilsvermögen der Patienten ist beeinträchtigt. So kann es kommen, dass ein Alzheimer-Kranker im Hochsommer zum Wintermantel greift.
Bei einigen Betroffenen führen schon kleine Veränderungen fremder Umgebung zu Orientierungslosigkeit: Zum Beispiel lenken Schmutz auf der Windschutzscheibe des Autos, ein sich bewölkender Himmel oder das Zwielicht der Dämmerung immer wieder von dem Plan, nach Hause gehen zu wollen, ab. Die Betroffenen finden ihren Heimweg nicht mehr.
Möglich sind auch Veränderungen der Persönlichkeit: Einige Charakterzüge verändern sich, verschwinden oder treten übertrieben zu Tage. Etwa können sparsame Personen auf einmal verschwenderisch und sorglos mit Geld umgehen. Starke Stimmungsschwankungen begleiten oft die Veränderungen der Persönlichkeit (Affektlabilität).
Viele Betroffene fühlen sich oft rastlos und in Aufruhr. Sie entwickeln etwa den Hang, nachts umherzuwandern. So verlassen sie teilweise in der Nacht die Wohnung und irren in der Stadt umher. Werden sie dann von der Polizei aufgegriffen und sind nicht in der Lage, ihren Namen, Adresse und das aktuelle Datum anzugeben, werden sie häufig direkt von der Polizeiwache aus stationär eingewiesen.
Ab einem bestimmten Punkt scheinen die meisten Anforderungen so erdrückend, dass einige Patienten mit Panik oder Zornesausbrüchen bis hin zu körperlicher Gewalt reagieren.
Drittes Stadium
In diesem Stadium sind die Patienten vollkommen abhängig. Das Gedächtnis ist stark eingeschränkt, die Sprache beschränkt sich auf wenige Worte. Sie sprechen die Worte der Pflegepersonen immer wieder nach (Echolalie) oder wiederholen von sich aus immer wieder die gleichen Worte oder Wortteile (Palilalie). Dann werden auch diese immer unverständlicher, bis die Betroffenen überhaupt nicht mehr sprechen (dementieller Sprachzerfall).
Die motorischen Fähigkeiten verschlechtern sich zusehends, bis die Patienten schließlich nicht mehr laufen oder aufrecht sitzen können. Stürze mit schweren Verletzungen sind häufig, weil die reflexhaften Abstützreaktionen der Arme nicht mehr funktionieren. Die Glieder und Gelenke werden immer starrer. Harn- und Stuhlinkontinenz sind häufig Teil der Symptomatik.
Die meisten der früheren Symptome von innerer Unruhe, Rastlosigkeit und Depressionen gehen in eine teilnahmslose Apathie über. Auch Ängste und Wahnvorstellungen bilden sich zurück oder können einfach nicht mehr ausgedrückt werden. Alzheimer-Patienten im fortgeschrittenen Stadium bewegen sich nicht mehr, ohne von anderen dazu aufgefordert zu werden. Kauen und Schlucken wird schwieriger, bis es schließlich gar nicht mehr geht. Die Alzheimer-Kranken nehmen sich selbst und Ihre Umgebung kaum noch wahr.
Kleinere Erinnerungslücken sind völlig normal - gerade im höheren Alter vergisst jeder mal etwas. Nimmt die Vergesslichkeit allerdings zu und beeinträchtigt den Tagesablauf, könnten das erste Anzeichen einer Alzheimer-Erkrankung sein.
Langsamer Krankheitsverlauf
Alzheimer ist eine langsam fortschreitende Krankheit. Nachdem ein Patient die endgültige Diagnose erhalten hat, lebt er durchschnittlich noch sieben, mitunter aber auch noch 20 Jahre.
Es gibt in der Regel drei vorhersagbare Krankheitsstadien, die jeder Patient durchlebt, wobei jeder einzelne sie in unterschiedlichem Tempo und mit verschieden starken Symptomen erlebt. Besonders im frühen Stadium der Krankheit sind sich viele Patienten der Veränderung bewusst und sie müssen sich ständig neu anpassen. "Es ist, als ob man eine Gliedmaße verliert. Ständig muss man neu lernen, auf eine andere Weise zu leben", so beschreibt ein Patient seinen Umgang mit der Alzheimer-Krankheit.
Ärzte unterteilen den Verlauf der Krankheit ab dem ersten Auftreten von Symptomen in drei Stadien:
Erstes Stadium
Die ersten Anzeichen einer Alzheimer-Demenz sind von Mensch zu Mensch unterschiedlich, weil die Krankheit von unterschiedlichen Regionen des Gehirns ausgehen kann. Die meisten Alzheimer-Kranken bemerken zuerst die Vergesslichkeit- besonders wenn es um Dinge geht, die noch nicht lange zurückliegen. Unterhaltungen werden schwieriger: Namen von Menschen, gerade geführte Gespräche oder der eben gefasste Gedanke sind einfach vergessen. Auch einzelne Worte wollen während des Sprechens nicht einfallen (Wortfindungsstörungen) und müssen umständlich umschrieben werden. Demgegenüber bleiben Erinnerungen aus früheren Tagen und speziell aus Kindheit und Jugend noch lange erhalten (biographisches Altgedächtnis).
Viele Betroffenen versuchen zu Beginn ihre Schwierigkeiten mit Ausreden oder Rückzug vor anderen geheim zu halten. Oft schämen sie sich für ihre Leistungseinbußen - auch Depressionen können als Folge der Alzheimer-Krankheit auftreten.
Zweites Stadium
Konnte bisher die Krankheit immer wieder ignoriert werden, ist dies nun nicht mehr möglich. Von diesem Zeitpunkt an werden die meisten Alzheimer-Kranken im Alltag in zunehmendem Maße Hilfe von Angehörigen und Pflegekräften brauchen. Selbstständig alltägliche Aufgaben wie Baden und Anziehen zu übernehmen wird zunehmend schwierig. Die Betroffenen vergessen zum Beispiel die richtige Reihenfolge von Abläufen oder erledigen Aufgaben nur noch unvollständig. Auch einfache mathematische Rechnungen sind nicht mehr möglich.
Die Gedächtnisprobleme treten mehr und mehr in den Vordergrund. Bücher, Zeitungen oder Fernsehsendungen werden nicht mehr verstanden. Das Urteilsvermögen der Patienten ist beeinträchtigt. So kann es kommen, dass ein Alzheimer-Kranker im Hochsommer zum Wintermantel greift.
Bei einigen Betroffenen führen schon kleine Veränderungen fremder Umgebung zu Orientierungslosigkeit: Zum Beispiel lenken Schmutz auf der Windschutzscheibe des Autos, ein sich bewölkender Himmel oder das Zwielicht der Dämmerung immer wieder von dem Plan, nach Hause gehen zu wollen, ab. Die Betroffenen finden ihren Heimweg nicht mehr.
Möglich sind auch Veränderungen der Persönlichkeit: Einige Charakterzüge verändern sich, verschwinden oder treten übertrieben zu Tage. Etwa können sparsame Personen auf einmal verschwenderisch und sorglos mit Geld umgehen. Starke Stimmungsschwankungen begleiten oft die Veränderungen der Persönlichkeit (Affektlabilität).
Viele Betroffene fühlen sich oft rastlos und in Aufruhr. Sie entwickeln etwa den Hang, nachts umherzuwandern. So verlassen sie teilweise in der Nacht die Wohnung und irren in der Stadt umher. Werden sie dann von der Polizei aufgegriffen und sind nicht in der Lage, ihren Namen, Adresse und das aktuelle Datum anzugeben, werden sie häufig direkt von der Polizeiwache aus stationär eingewiesen.
Ab einem bestimmten Punkt scheinen die meisten Anforderungen so erdrückend, dass einige Patienten mit Panik oder Zornesausbrüchen bis hin zu körperlicher Gewalt reagieren.
Drittes Stadium
In diesem Stadium sind die Patienten vollkommen abhängig. Das Gedächtnis ist stark eingeschränkt, die Sprache beschränkt sich auf wenige Worte. Sie sprechen die Worte der Pflegepersonen immer wieder nach (Echolalie) oder wiederholen von sich aus immer wieder die gleichen Worte oder Wortteile (Palilalie). Dann werden auch diese immer unverständlicher, bis die Betroffenen überhaupt nicht mehr sprechen (dementieller Sprachzerfall).
Die motorischen Fähigkeiten verschlechtern sich zusehends, bis die Patienten schließlich nicht mehr laufen oder aufrecht sitzen können. Stürze mit schweren Verletzungen sind häufig, weil die reflexhaften Abstützreaktionen der Arme nicht mehr funktionieren. Die Glieder und Gelenke werden immer starrer. Harn- und Stuhlinkontinenz sind häufig Teil der Symptomatik.
Die meisten der früheren Symptome von innerer Unruhe, Rastlosigkeit und Depressionen gehen in eine teilnahmslose Apathie über. Auch Ängste und Wahnvorstellungen bilden sich zurück oder können einfach nicht mehr ausgedrückt werden. Alzheimer-Patienten im fortgeschrittenen Stadium bewegen sich nicht mehr, ohne von anderen dazu aufgefordert zu werden. Kauen und Schlucken wird schwieriger, bis es schließlich gar nicht mehr geht. Die Alzheimer-Kranken nehmen sich selbst und Ihre Umgebung kaum noch wahr.
Ängste

Definition Angststörung
Unter Angststörung versteht man ein Sammelbegriff für psychische Störungen. Es ist ein krankhafter Zustand, bei dem entweder starke unspezifische Angst oder aber konkrete Furcht (Phobie) ausgelöst wird, welche die Betroffenen in ihrer Lebensqualität stark beeinträchtigt. Auch die Panikstörung, bei der Ängste zu Panikattacken führen, zählt zu den Angststörungen. All diese Störungen haben gemeinsam, dass die Betroffenen für Aussenstehende plötzlich und grundlos, ohne echte Bedrohung starke Ängste entwickeln, vor denen Menschen ohne Angststörung keine oder in weit geringerem Mass Angst oder Furcht empfinden. Dabei erkennen die unter einer Angststörung leidenden Personen, dass ihre Angst unangemessen, unbegründet und übermässig ist.
Verschiedene Formen der Angststörung
Phobien
Andere Angststörungen
Auf welchen Ebenen äussert sich die Angst?
Ursachen der Angststörung
Wie bei den meisten psychischen Störungen gibt es auch bei den Angststörungen nicht die eine bekannte Ursache. Stattdessen geht man von verschiedensten Faktoren als Auslöser aus, welche erst im Zusammen- und Wechselwirken den tatsächlichen Ausbruch der Störung bewirken. Ursachen können zum Beispiel Veränderungen im vegetativen Nervensystem, Ungleichgewicht bei Neurotransmittern im Gehirn, Störungen in der Stressbewältigung, belastende Lebensereignisse oder Kindheitserlebnisse sein.
Therapie
Psychotherapeutische Massnahmen stehen im Zentrum einer Therapie. Dies sind beispielsweise die kognitive Verhaltenstherapie oder die Reizkonfrontation. Entspannungstherapien können die Effektivität unterstützen. Zur medikamentösen Behandlung werden oft Beruhigungsmittel oder Antidepressiva eingesetzt, wobei man aber darauf zu achten hat, dass keine Abhängigkeit entsteht.
Bei uns erfahren sie eine Behandlung durch Naturheilmittel wie Homoöphatika, antroposophische Präparate, tachyonische Essenzen und Blütenessenzen. Aufgrund von Erfahrungen können diese als unterstützende Helfer eingesetzt werden.
Definition Trauma
In der Psychologie wird ein seelisches oder mentales Trauma als seelische Verletzung bezeichnet. Man bezeichnet eine starke psychische Erschütterung, welche durch ein traumatisierendes Erlebnis hervorgerufen wurde als Psychotrauma. Traumatisierende Ereignisse können beispielsweise Naturkatastrophen, Vergewaltigung, Geiselnahme, Krieg, Beobachtung des gewaltsamen Todes anderer oder Unfälle mit drohenden ernsthaften Verletzungen sein. Solche Ereignisse können enormen Stress und Gefühle der Hilflosigkeit auslösen. Wenn keine Möglichkeit bleibt, die Erlebnisse adäquat zu verarbeiten, dann kann es zur Ausbildung von intensiven psychischen Symptomen kommen. Oft kommt es dann zusätzlich zur schmerzlichen Erinnerung noch zu einem psychischen Krankheitsbild, wie der posttraumatischen Belastungsstörung.
In der Alltagssprache wird der Begriff des Traumas nicht so eng gefasst und im Zusammenhang mit allen besonders negativen oder leidvollen Erfahrungen verwendet.
Unter Angststörung versteht man ein Sammelbegriff für psychische Störungen. Es ist ein krankhafter Zustand, bei dem entweder starke unspezifische Angst oder aber konkrete Furcht (Phobie) ausgelöst wird, welche die Betroffenen in ihrer Lebensqualität stark beeinträchtigt. Auch die Panikstörung, bei der Ängste zu Panikattacken führen, zählt zu den Angststörungen. All diese Störungen haben gemeinsam, dass die Betroffenen für Aussenstehende plötzlich und grundlos, ohne echte Bedrohung starke Ängste entwickeln, vor denen Menschen ohne Angststörung keine oder in weit geringerem Mass Angst oder Furcht empfinden. Dabei erkennen die unter einer Angststörung leidenden Personen, dass ihre Angst unangemessen, unbegründet und übermässig ist.
Verschiedene Formen der Angststörung
Phobien
- Agoraphobie: Betroffene meiden öffentliche Plätze oder Orte wie Kinos, Warteschlangen, Züge, Restaurants, in denen sie ohne Fluchtmöglichkeit und hilflos von einer Angstattacke überrascht werden könnten.
- Soziale Phobie: Personen, die unter dieser Phobie leiden, haben enorme Angst, vor anderen Personen zu reden und schlecht bewertet zu werden. Sie fürchten Vorträge, Sitzungen oder Partys. Der soziale Kontakt wird oft durch zusätzliche Selbstzweifel, niedriges Selbstwertgefühl und Schüchternheit erschwert oder gar blockiert. Die Betroffenen fürchten etwas zu tun oder zu sagen, was andere als peinlich empfinden könnten, daher versuchen sie solche Situationen um jeden Preis zu meiden.
- Spezifische Phobie: Angst vor bestimmten Objekten oder Situationen, wie Spinnen, Blut, Gewitter oder Fahrstühlen.
Andere Angststörungen
- Panikstörung: Betroffene leiden unter spontan auftretenden Angstattacken, die nicht auf ein spezifisches Objekt oder eine spezifische Situation bezogen sind. Sie beginnen abrupt, erreichen innerhalb weniger Minuten ihren Höhepunkt und dauern mindestens einige Minuten an. Die Angstattacken werden von starken körperlichen Symptomen begleitet wie Zittern, Herzrasen, Atemnot und starke Todesangst.
- Generalisierte Angststörung: Personen, die unter der generalisierten Angststörung leiden, sorgen sich krankhaft um alles und jeden. Diese diffuse Angst mit Anspannung, Besorgnis und Befürchtungen über alltägliche Ereignisse und Probleme hält mindestens 6 Monate an.
Auf welchen Ebenen äussert sich die Angst?
- Gedankenebene: in Angstgedanken wird das eigene körperliche Wohlbefinden oder Unbehagen thematisiert, Antizipation von Angstgedanken (Angst vor der Angst). Betroffene haben auch Befürchtungen, sich nicht richtig benehmen zu können und haben Angst, die Kontrolle zu verlieren.
- Körperliche Ebene: allgemeine Symptome sind Herzklopfen, Schwindel, Schweissausbruch, Zittern, Mundtrockenheit, Hitzewallungen, Übelkeit, Beklemmungsgefühl etc.
- Verhaltensebene: Meiden von angstauslösenden oder mit Angst verbundenen Orten und Situationen, sozialer Rückzug.
Ursachen der Angststörung
Wie bei den meisten psychischen Störungen gibt es auch bei den Angststörungen nicht die eine bekannte Ursache. Stattdessen geht man von verschiedensten Faktoren als Auslöser aus, welche erst im Zusammen- und Wechselwirken den tatsächlichen Ausbruch der Störung bewirken. Ursachen können zum Beispiel Veränderungen im vegetativen Nervensystem, Ungleichgewicht bei Neurotransmittern im Gehirn, Störungen in der Stressbewältigung, belastende Lebensereignisse oder Kindheitserlebnisse sein.
Therapie
Psychotherapeutische Massnahmen stehen im Zentrum einer Therapie. Dies sind beispielsweise die kognitive Verhaltenstherapie oder die Reizkonfrontation. Entspannungstherapien können die Effektivität unterstützen. Zur medikamentösen Behandlung werden oft Beruhigungsmittel oder Antidepressiva eingesetzt, wobei man aber darauf zu achten hat, dass keine Abhängigkeit entsteht.
Bei uns erfahren sie eine Behandlung durch Naturheilmittel wie Homoöphatika, antroposophische Präparate, tachyonische Essenzen und Blütenessenzen. Aufgrund von Erfahrungen können diese als unterstützende Helfer eingesetzt werden.
Definition Trauma
In der Psychologie wird ein seelisches oder mentales Trauma als seelische Verletzung bezeichnet. Man bezeichnet eine starke psychische Erschütterung, welche durch ein traumatisierendes Erlebnis hervorgerufen wurde als Psychotrauma. Traumatisierende Ereignisse können beispielsweise Naturkatastrophen, Vergewaltigung, Geiselnahme, Krieg, Beobachtung des gewaltsamen Todes anderer oder Unfälle mit drohenden ernsthaften Verletzungen sein. Solche Ereignisse können enormen Stress und Gefühle der Hilflosigkeit auslösen. Wenn keine Möglichkeit bleibt, die Erlebnisse adäquat zu verarbeiten, dann kann es zur Ausbildung von intensiven psychischen Symptomen kommen. Oft kommt es dann zusätzlich zur schmerzlichen Erinnerung noch zu einem psychischen Krankheitsbild, wie der posttraumatischen Belastungsstörung.
In der Alltagssprache wird der Begriff des Traumas nicht so eng gefasst und im Zusammenhang mit allen besonders negativen oder leidvollen Erfahrungen verwendet.
Antroposophische Heilmittel und Medizin

Schulmedizin und Geisteswissenschaften
Die anthroposophische Medizin wurde 1920 von Rudolf Steiner, in Zusammenarbeit mit einigen Ärzten, darunter Ita Wegman, gegründet. Der Name geht aus dem Griechischen Anthropos (Mensch) und Sophia (Weisheit) hervor und möchte die naturwissenschaftliche, konventionelle Medizin mit geisteswissenschaftlichen Erkenntnissen ergänzen.
Die wesentlichste Grundlage der anthroposophischen Medizin ist, dass das körperliche und seelische Leben mit der Individualität des Menschen eine Einheit bildet, welche sich wechselseitig beeinflussen.
Der Arzt lässt sich bei der Auswahl eines anthroposophischen Arzneimittels nicht nur von der Symptomatologie des Patienten leiten. Als Erweiterung der ärztlichen Kunst, erfasst er den Menschen in seiner Gesamtpersönlichkeit, seinen Lebensbesonderheiten und seiner Schicksalssituation und setzt diese Gegebenheiten in Beziehung zu Substanzen und Kräften in der Natur und im Kosmos.
So wenig wie möglich und nur so lange wie nötig
Die medikamentöse Therapie richtet sich nach dem Grundsatz: So wenig wie möglich und nur so lange wie nötig.
Bei schweren akuten oder lebensbedrohlichen Erkrankungen kann, um einen körperlichen Zustand zu stabilisieren, zunächst nicht auf den Einsatz schulmedizinischer Art verzichtet werden. Wenn es sich jedoch umgehen lässt, werden Krankheitssymptome nicht unterdrückt. Die Idee ist, dass durch homöopathische oder anthroposophische Arzneimittel der körpereigene Selbstheilungsprozess aktiviert wird. Somit kann das gestörte Gleichgewicht wieder in die richtige Balance gebracht und die körpereigenen Abwehrkräfte gestärkt werden.
Herkunft anthroposophischer Arzneimittel
Anthroposophische Heilmittel werden aus den Stoffen der mineralischen, pflanzlichen und tierischen Welt zu genau bedachten Kompositionen zusammengestellt. Die einzelnen Komponenten sind dabei durch Rhythmisieren, Potenzieren und andere Prozesse so aufbereitet, dass sie sich den menschlichen Vorgängen annähern und Heilkraft erlangen. Eine fertige Mischung soll die Selbstheilungskräfte des Organismus unterstützen und damit die Genesung von Körper, Geist und Seele fördern.
Dr. Rudolf Steiner hat in seinen wissenschaftlichen Arbeiten notiert, welche Rohstoffe er, mit Blick auf bestimmte Krankheiten, ausgewählt hat und hielt die Herstellungsverfahren fest.
Er machte deutlich, dass die messbare Wirkung der Substanzen in einem anthroposophischen Heilmittel immer nur einen Teilaspekt des Ganzen widerspiegelt. Auf dieser Grundlage begründete er also die anthroposophische Medizin. Seitdem hat sie sich jedoch methodisch und inhaltlich weltweit weiterentwickelt.
Wirksamkeit anthroposophischer Heilmittel
Die Wirksamkeit eines anthroposophischen Heilmittels zeichnet sich dadurch aus, ob es seelische oder körperliche Beschwerden mildern oder verschwinden lassen kann. Die Wirksamkeit lässt sich aber auch aus allen erwünschten Einzelwirkungen zusammensetzen. Entscheidendes Kriterium dabei ist die Antwort des Organismus – und diese ist individuell.
Daher kann anthroposophische Medizin nie „pauschal“ angewendet werden. Sie bietet der heutigen, stärker verallgemeinernden und normierenden Gesellschaft eine mehr denn je erforderliche Medizin: differenzierte, ganzheitliche Angebote, welche die Individualität des Menschen in den Mittelpunkt stellen.
Die anthroposophische Medizin wurde 1920 von Rudolf Steiner, in Zusammenarbeit mit einigen Ärzten, darunter Ita Wegman, gegründet. Der Name geht aus dem Griechischen Anthropos (Mensch) und Sophia (Weisheit) hervor und möchte die naturwissenschaftliche, konventionelle Medizin mit geisteswissenschaftlichen Erkenntnissen ergänzen.
Die wesentlichste Grundlage der anthroposophischen Medizin ist, dass das körperliche und seelische Leben mit der Individualität des Menschen eine Einheit bildet, welche sich wechselseitig beeinflussen.
Der Arzt lässt sich bei der Auswahl eines anthroposophischen Arzneimittels nicht nur von der Symptomatologie des Patienten leiten. Als Erweiterung der ärztlichen Kunst, erfasst er den Menschen in seiner Gesamtpersönlichkeit, seinen Lebensbesonderheiten und seiner Schicksalssituation und setzt diese Gegebenheiten in Beziehung zu Substanzen und Kräften in der Natur und im Kosmos.
So wenig wie möglich und nur so lange wie nötig
Die medikamentöse Therapie richtet sich nach dem Grundsatz: So wenig wie möglich und nur so lange wie nötig.
Bei schweren akuten oder lebensbedrohlichen Erkrankungen kann, um einen körperlichen Zustand zu stabilisieren, zunächst nicht auf den Einsatz schulmedizinischer Art verzichtet werden. Wenn es sich jedoch umgehen lässt, werden Krankheitssymptome nicht unterdrückt. Die Idee ist, dass durch homöopathische oder anthroposophische Arzneimittel der körpereigene Selbstheilungsprozess aktiviert wird. Somit kann das gestörte Gleichgewicht wieder in die richtige Balance gebracht und die körpereigenen Abwehrkräfte gestärkt werden.
Herkunft anthroposophischer Arzneimittel
Anthroposophische Heilmittel werden aus den Stoffen der mineralischen, pflanzlichen und tierischen Welt zu genau bedachten Kompositionen zusammengestellt. Die einzelnen Komponenten sind dabei durch Rhythmisieren, Potenzieren und andere Prozesse so aufbereitet, dass sie sich den menschlichen Vorgängen annähern und Heilkraft erlangen. Eine fertige Mischung soll die Selbstheilungskräfte des Organismus unterstützen und damit die Genesung von Körper, Geist und Seele fördern.
Dr. Rudolf Steiner hat in seinen wissenschaftlichen Arbeiten notiert, welche Rohstoffe er, mit Blick auf bestimmte Krankheiten, ausgewählt hat und hielt die Herstellungsverfahren fest.
Er machte deutlich, dass die messbare Wirkung der Substanzen in einem anthroposophischen Heilmittel immer nur einen Teilaspekt des Ganzen widerspiegelt. Auf dieser Grundlage begründete er also die anthroposophische Medizin. Seitdem hat sie sich jedoch methodisch und inhaltlich weltweit weiterentwickelt.
Wirksamkeit anthroposophischer Heilmittel
Die Wirksamkeit eines anthroposophischen Heilmittels zeichnet sich dadurch aus, ob es seelische oder körperliche Beschwerden mildern oder verschwinden lassen kann. Die Wirksamkeit lässt sich aber auch aus allen erwünschten Einzelwirkungen zusammensetzen. Entscheidendes Kriterium dabei ist die Antwort des Organismus – und diese ist individuell.
Daher kann anthroposophische Medizin nie „pauschal“ angewendet werden. Sie bietet der heutigen, stärker verallgemeinernden und normierenden Gesellschaft eine mehr denn je erforderliche Medizin: differenzierte, ganzheitliche Angebote, welche die Individualität des Menschen in den Mittelpunkt stellen.
Aromatherapie

Bei der Aromatherapie werden mittels ätherischer Öle, Befindlichkeitsstörungen und Erkrankungen behandelt. Es soll die Gesundheit erhalten und Körper, Geist und Seele auf eine positive Art beeinflussen.
Schon die alten Ägypter wussten Duftstoffe bzw. Pflanzenteile, meistens in Form von Räucherwerk, für therapeutische und rituelle Zwecke einzusetzen/ anzuwenden. Schon früh wurden spezielle Auszugsverfahren entwickelt, um aus Blüten und Pflanzen Essenzen zu gewinnen, die zum Einen medizinische Anwendungen fanden, aber auch als Parfümöle dienten.
Duftstoffe können unterschiedlich auf den menschlichen Körper wirken:
Die Verwendung von Duftstoffen in Privathaushalten ist schon lange bekannt, hat aber mit der Aromatherapie selbst nicht viel zu tun.
Die Aromatherapie ist Bestandteil der Phytotherapie (Pflanzenheilkunde) und gehört den komplementärmedizinischen Methoden an. Es soll darauf geachtet werden, dass eine Aromatherapie von einer darin ausgebildeten Fachperson ausgeführt wird, da es Essenzen gibt, die Haut und Schleimhäute extrem reizen können.
Schon die alten Ägypter wussten Duftstoffe bzw. Pflanzenteile, meistens in Form von Räucherwerk, für therapeutische und rituelle Zwecke einzusetzen/ anzuwenden. Schon früh wurden spezielle Auszugsverfahren entwickelt, um aus Blüten und Pflanzen Essenzen zu gewinnen, die zum Einen medizinische Anwendungen fanden, aber auch als Parfümöle dienten.
Duftstoffe können unterschiedlich auf den menschlichen Körper wirken:
- Ger Geruchssinn wird angesprochen. Dies führt zu einer Sinneswahrnehmung mit all den verbundenen Nebeneffekten, wie Erinnerung, Gefühlseindruck etc.).
- Werden bestimmte Öle eingenommen oder inhaliert, können sie eine direkte Wirkung auf die Organe haben. Zum Beispiel soll Orangenöl die Stimmung aufhellen und Lavendel beruhigend wirken.
- Einige ätherische Öle eignen sich sogar zur Behandlung leichter Infekte, da sie eine antibiotische Eigenschaft haben. Neben den reinen Aromaölen eignen sich hierfür auch bestimmte Heilkräuter und Gewürze, wie Thymian oder Salbei.
- Ätherische Öle kann man auch verdünnt mit einem Trägeröl (z.B. Olivenöl) direkt auf die Haut aufgetragen werden. Nur wenige Öle, darunter Lavendel- oder Zitronenöl, kann man unverdünnt bedenkenlos direkt auf der Haut anwenden.
Die Verwendung von Duftstoffen in Privathaushalten ist schon lange bekannt, hat aber mit der Aromatherapie selbst nicht viel zu tun.
Die Aromatherapie ist Bestandteil der Phytotherapie (Pflanzenheilkunde) und gehört den komplementärmedizinischen Methoden an. Es soll darauf geachtet werden, dass eine Aromatherapie von einer darin ausgebildeten Fachperson ausgeführt wird, da es Essenzen gibt, die Haut und Schleimhäute extrem reizen können.
Asthma bronchiale
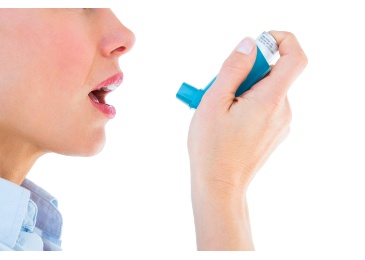
Beschreibung
Asthma bronchiale ist eine chronische Entzündung der Atemwege (Bronchien). Die Folgen sind wiederkehrende Anfälle von Atemnot, Husten und Kurzatmigkeit.
Asthmakranke haben überempfindliche Atemwege. Die Bronchien reagieren auf verschiedene Reize mit einer Entzündung. Dabei schwillt die Schleimhaut an, die Bronchien verengen sich, und Luft kann nur noch schwer ein- und ausgeatmet werden. Zudem produziert die Lunge zähen Schleim. Menschen mit Asthma bronchiale haben vor allem beim Ausatmen Schwierigkeiten.
Asthma ist eine chronische Erkrankung, das heißt, sie besteht dauerhaft. Die Beschwerden sind mal stärker, mal schwächer, und können dazwischen auch für längere Zeit ganz verschwinden. Rasch zunehmende, starke Beschwerden, die mit Luftnot verbunden sind, bezeichnet man als Asthmaanfall. Ein schwerer Asthmaanfall kann zu einem Notfall werden.
Prinzipiell wird zwischen allergischem (extrinsischem) und nichtallergischem (intrinsischem oder endogenem) Asthma unterschieden.
Ursachen
Die genauen Ursachen von Asthma bronchiale sind bis heute unbekannt. Zum einen spielen genetische Faktoren und Umwelteinflüsse bei der Entstehung der Erkrankung eine Rolle. Zum anderen zählen allergische Beschwerden der Atemwege wie Heuschnupfen zu den stärksten Risikofaktoren für die Entwicklung von Asthma bronchiale.
Bei einem Asthma-Anfall schwillt die entzündlich gereizte Bronchialschleimhaut stark an. Eine vermehrte Produktion von zähem Schleim verengt die Atemwege zusätzlich. Außerdem zieht sich die Muskulatur der kleineren Atemwege (Bronchien und Bronchiolen) krampfartig zusammen. Diese Prozesse erschweren die Atmung, vor allem die Ausatmung, und verschlechtern die Sauerstoffversorgung des Körpers.
Verschiedene Reize können einen akuten Asthma-Anfall auslösen:
Generelle Asthma-Symptome
Die Symptome bei Asthma bronchiale hängen in erster Linie von der Schwere der Erkrankung ab. Atemnot und Kurzatmigkeit:
Diese Symptome können bei Asthma bronchiale einzeln oder zusammen auftreten. Häufigkeit und Intensität hängen von der Schwere der Erkrankung ab. Wenn bei Ihnen immer wieder Husten auftritt oder der Husten hartnäckig länger als drei Wochen andauert, sollten Sie sich vom Arzt untersuchen lassen.
Symptome beim Asthma-Anfall
Bei einem Asthma-Anfall treten ebenfalls Atemnot, Husten und pfeifende Atmung auf, die Beschwerden sind aber intensiver. Dazu kommen folgende Symptome:
Wird der Asthma-Anfall nicht behandelt, kann er in einen sogenannten Status asthmaticus übergehen. Dies ist ein schwerster, lebensbedrohlicher Asthma-Anfall, der über Stunden bis Tage ohne Unterbrechung andauert. Ein Patient im Status asthmaticus muss sofort in einer Klinik intensivmedizinisch betreut werden.
Therapie
Die Behandlung von Asthma bronchiale erfolgt medikamentös. Die Medikamente werden bevorzugt inhalativ verabreicht. Dies kann auf verschiedene Arten erfolgen, nämlich als Dauermedikation und als Bedarfsmedikation. Die Dauermedikation wird zur langfristigen Kontrolle der Beschwerden eingesetzt, die Bedarfsmedikation nur bei akut auftretenden Asthma-Symptomen.
Um für Asthma-Patienten eine optimale Dosierung zu erreichen, setzen Ärzte bei der Dauermedikation häufig auf die medikamentöse Stufentherapie. Diese richtet sich nach dem Schweregrad der Erkrankung.
Was Sie selbst tun können
Asthma bronchiale ist zunächst eine beunruhigende Diagnose. Doch wenn Sie einige Regeln beachten, können Sie ein weitgehend normales Leben führen. Die Asthmabehandlung besteht nicht nur aus der Einnahme von Medikamenten. Es gibt einiges, was Sie selbst tun können:
Prognose
Die Beschwerden bei Asthma bronchiale lassen sich durch eine Therapie sowie vorbeugende Maßnahmen unter Kontrolle halten. Bei der Hälfte aller erkrankten Kinder klingt das Asthma mit dem Ende der Pubertät wieder ab.
Vorbeugen
Da die Ursachen von Asthma bronchiale nicht bekannt sind, ist eine sichere Vorbeugung nicht möglich. Jedoch gibt es einige Faktoren, die die Wahrscheinlichkeit, an Asthma zu erkranken, senken können.
Unter anderem können Sie folgende konkrete Maßnahmen ergreifen, um Ihr eigenes Asthma-Risiko zu mindern. Hören Sie auf zu rauchen bzw. halten Sie Ihre Kinder von Zigarettenrauch fern - im Tabakrauch stecken viele Schadstoffe.
Der Verzicht auf Haustiere ist nicht notwendig, wenn kein erhöhtes Risiko für Asthma vorliegt. Ein solches wäre zum Beispiel gegeben, wenn jemand an einer Allergie leidet.
Asthma bronchiale ist eine chronische Entzündung der Atemwege (Bronchien). Die Folgen sind wiederkehrende Anfälle von Atemnot, Husten und Kurzatmigkeit.
Asthmakranke haben überempfindliche Atemwege. Die Bronchien reagieren auf verschiedene Reize mit einer Entzündung. Dabei schwillt die Schleimhaut an, die Bronchien verengen sich, und Luft kann nur noch schwer ein- und ausgeatmet werden. Zudem produziert die Lunge zähen Schleim. Menschen mit Asthma bronchiale haben vor allem beim Ausatmen Schwierigkeiten.
Asthma ist eine chronische Erkrankung, das heißt, sie besteht dauerhaft. Die Beschwerden sind mal stärker, mal schwächer, und können dazwischen auch für längere Zeit ganz verschwinden. Rasch zunehmende, starke Beschwerden, die mit Luftnot verbunden sind, bezeichnet man als Asthmaanfall. Ein schwerer Asthmaanfall kann zu einem Notfall werden.
Prinzipiell wird zwischen allergischem (extrinsischem) und nichtallergischem (intrinsischem oder endogenem) Asthma unterschieden.
Ursachen
Die genauen Ursachen von Asthma bronchiale sind bis heute unbekannt. Zum einen spielen genetische Faktoren und Umwelteinflüsse bei der Entstehung der Erkrankung eine Rolle. Zum anderen zählen allergische Beschwerden der Atemwege wie Heuschnupfen zu den stärksten Risikofaktoren für die Entwicklung von Asthma bronchiale.
Bei einem Asthma-Anfall schwillt die entzündlich gereizte Bronchialschleimhaut stark an. Eine vermehrte Produktion von zähem Schleim verengt die Atemwege zusätzlich. Außerdem zieht sich die Muskulatur der kleineren Atemwege (Bronchien und Bronchiolen) krampfartig zusammen. Diese Prozesse erschweren die Atmung, vor allem die Ausatmung, und verschlechtern die Sauerstoffversorgung des Körpers.
Verschiedene Reize können einen akuten Asthma-Anfall auslösen:
- Unspezifische Reize: Alle Asthmatiker werden von einer Reihe von Reizen beeinflusst. Dazu gehören beispielsweise körperliche Anstrengung, Kälte, Zigarettenrauch, Parfüms und Luftverschmutzung.
- Spezifische Reize sind vor allem Pollen, Staub, Tierhaare, Schimmel und einige Lebensmittel. Da durch diese Reize eine allergische Reaktion ausgelöst wird, heißen sie auch Allergene.
- Andere Faktoren sind beispielsweise eine Entzündung der Atemwege, die von Viren oder Bakterien hervorgerufen wird, oder bestimmte Schmerzmittel (z.B. Acetylsalicylsäure).
Generelle Asthma-Symptome
Die Symptome bei Asthma bronchiale hängen in erster Linie von der Schwere der Erkrankung ab. Atemnot und Kurzatmigkeit:
- Pfeifendes, zischendes Geräusch beim Atmen (Giemen)
- Hustenanfälle, besonders während der Nacht, mit Auswurf eines zäh-glasigen Schleims
- Engegefühl in der Brust
- Verlängerte Dauer der Ausatmung
Diese Symptome können bei Asthma bronchiale einzeln oder zusammen auftreten. Häufigkeit und Intensität hängen von der Schwere der Erkrankung ab. Wenn bei Ihnen immer wieder Husten auftritt oder der Husten hartnäckig länger als drei Wochen andauert, sollten Sie sich vom Arzt untersuchen lassen.
Symptome beim Asthma-Anfall
Bei einem Asthma-Anfall treten ebenfalls Atemnot, Husten und pfeifende Atmung auf, die Beschwerden sind aber intensiver. Dazu kommen folgende Symptome:
- Bläulich gefärbte Haut und schnappende Atmung
- Aufgeblähter Brustkorb mit hochgezogenen Schultern
- Erschöpfung bis hin zur Sprechunfähigkeit
- Angst
- Verwirrtheit und Rastlosigkeit
- Herzjagen
- Nachlassende Wirkung des Notfallsprays (die vom Arzt verabreichten Medikamente behalten aber ihre Wirkung)
Wird der Asthma-Anfall nicht behandelt, kann er in einen sogenannten Status asthmaticus übergehen. Dies ist ein schwerster, lebensbedrohlicher Asthma-Anfall, der über Stunden bis Tage ohne Unterbrechung andauert. Ein Patient im Status asthmaticus muss sofort in einer Klinik intensivmedizinisch betreut werden.
Therapie
Die Behandlung von Asthma bronchiale erfolgt medikamentös. Die Medikamente werden bevorzugt inhalativ verabreicht. Dies kann auf verschiedene Arten erfolgen, nämlich als Dauermedikation und als Bedarfsmedikation. Die Dauermedikation wird zur langfristigen Kontrolle der Beschwerden eingesetzt, die Bedarfsmedikation nur bei akut auftretenden Asthma-Symptomen.
Um für Asthma-Patienten eine optimale Dosierung zu erreichen, setzen Ärzte bei der Dauermedikation häufig auf die medikamentöse Stufentherapie. Diese richtet sich nach dem Schweregrad der Erkrankung.
Was Sie selbst tun können
Asthma bronchiale ist zunächst eine beunruhigende Diagnose. Doch wenn Sie einige Regeln beachten, können Sie ein weitgehend normales Leben führen. Die Asthmabehandlung besteht nicht nur aus der Einnahme von Medikamenten. Es gibt einiges, was Sie selbst tun können:
- Vermeiden Sie Reizstoffe auf die Sie überempfindlich reagieren.
- Rauchen Sie nicht und vermeiden Sie wenn möglich verqualmte Räume.
- Es besteht auch die Möglichkeit einer Asthmaschulung. Bei der lernen Sie unter anderem den richtigen Umgang mit einem Peak-Flow-Meter und wie Sie ihr Medikament richtig inhalieren.
- Das richtige Atmen ist auch ein wichtiger Baustein. Dadurch gewinnen Sie Sicherheit im Umgang mit der Erkrankung.
- Achten Sie auf gesunde Zähne und Nasen-Nebenhöhlen. Infektionen in diesen Bereichen können das Asthma negativ beeinflussen.
- Trinken Sie reichlich Flüssigkeit um den Schleim dünnflüssiger zu machen.
- Ein Klimawechsel (Seeluft oder Hochgebirge) kann bei einer allergischen Komponente hilfreich sein.
- Durch regelmässige sportliche Belastungen gewöhnen sich die Bronchien an die gesteigerte Atmung.
- Entspannungsmethoden wie beispielsweise Autogenes Training oder Progressive Muskelrelaxation können helfen, besser mit Stress oder Angst umzugehen.
Prognose
Die Beschwerden bei Asthma bronchiale lassen sich durch eine Therapie sowie vorbeugende Maßnahmen unter Kontrolle halten. Bei der Hälfte aller erkrankten Kinder klingt das Asthma mit dem Ende der Pubertät wieder ab.
Vorbeugen
Da die Ursachen von Asthma bronchiale nicht bekannt sind, ist eine sichere Vorbeugung nicht möglich. Jedoch gibt es einige Faktoren, die die Wahrscheinlichkeit, an Asthma zu erkranken, senken können.
Unter anderem können Sie folgende konkrete Maßnahmen ergreifen, um Ihr eigenes Asthma-Risiko zu mindern. Hören Sie auf zu rauchen bzw. halten Sie Ihre Kinder von Zigarettenrauch fern - im Tabakrauch stecken viele Schadstoffe.
- Meiden Sie kalte Luft, Staub und (sofern möglich) schadstoffhaltige Luft.
- Beugen Sie Infekte der Atemwege vor.
- Vermeiden Sie übertriebene körperliche Anstrengungen.
Der Verzicht auf Haustiere ist nicht notwendig, wenn kein erhöhtes Risiko für Asthma vorliegt. Ein solches wäre zum Beispiel gegeben, wenn jemand an einer Allergie leidet.
Autismus

Formen von Autismus
Die Ausprägung des Autismus kann stark unterschiedlich sein, deshalb wird sie in drei Formen unterteilt.
Asperger-Syndrom
Der Unterschied zwischen Asperger und frühkindlichem Autismus erkennt man bei der Entwicklung. Meist wird es erst nach dem dritten Lebensjahr erkannt, da die kommunikativen und sprachlichen Fähigkeiten unauffällig sind. Die Neugier an ihrer Umgebung und die Schritte zum „Selbständig werden“ sind vorhanden, allerdings kann die motorische Entwicklung verzögert sein. Auffällige Merkmale sind eine gestörte soziale Interaktion und stereotype Verhaltensmuster. Die sogenannte „Sonderbegabung“ wird oft bei dieser Autismus-Form festgestellt, was bedeutet, dass sie in bestimmten Wissensbereichen erstaunliche Fähigkeiten, Kenntnisse und Gedächtnisleistungen zeigen.
Atypischer Autismus
Kinder mit atypischen Autismus weisen nicht alle Symptome wie beim frühkindlichen Autismus auf. Genannt wird er daher oft frühkindlicher Autismus mit atypischem Erkrankungsalter und/oder atypischer Symptomatik.
Symptome
Jeder Mensch ist anders, daher können sich die typischen Symptome unterschiedlich äussern. Sie weisen trotzdem gewisse Gemeinsamkeiten auf und deshalb unterteilt man die Hauptmerkmale zwischen folgenden drei Punkten:
Je nach Form und Person sind die genannten Symptome unterschiedlich. Zum Teil gehen die verschiedenen Autismus-Formen auch ineinander über.
Weitere Muster können sein:
Ursachen und Risikofaktoren
Genetische Ursachen
Bis zum heutigen Stand gehen Mediziner davon aus, dass die autistischen Störungen vor allem durch Veränderungen im Erbgut bedingt sind. So unterstützen Zwillings- und Geschwisterstudien diese Theorie. Bei Geschwistern von autistischen Kindern ist das Risiko selbst an Autismus zu erkranken um das 50-Fache erhöht. In 90 Prozent der untersuchten Fälle waren wiederum bei eineiigen Zwillingen beide Kinder autistisch. Anders bei zweieiigenen Zwillingen, bei denen das zweite Geschwisterchen nur in 23 Prozent der Fälle an Autismus leidet. Offensichtlich spielen bestimmte Gendefekte bei der Entstehung von Autismus eine Rolle.
Bei autistischen Erkrankungen sind bei 10 bis 15 Prozent beispielsweise das „Fragile X-Chromosom“ nachzuweisen – also ist die Ursache einer kognitiven Behinderung eine genetische Veränderung auf dem X-Chromosom.
Gehirnentwicklung
Eine typische Veränderung des Gehirns ist bislang bei Autismus nicht nachgewiesen. Einzig sind Auffälligkeiten in bestimmten Hirnabschnitten, die für die sozialen und kommunikativen Fähigkeiten verantwortlich sind. Man vermutet, dass es schon während der Gehirnentwicklung im Mutterleib zu Störungen kommt. Autistische Kinder weisen eine Volumenzunahme des hinteren Hirnabschnitts auf und haben in den ersten Lebensjahren einen grösseren Kopfumfang.
Biochemie
Meist weisen autistische Kinder und an der Autismus-Spektrum-Störung erkrankte einen höheren Wert der Botenstoffe Serotonin und Dopamin auf. Diese Ergebnisse machen sich Ärzte bei der Autismus-Therapie zunutze. Es werden sogenannte Serotonin-Wiederaufnahmehemmer verwendet, die auch bei Depressionen oft eingesetzt werden.
Untersuchungen und Diagnose
Autismus-Diagnose beim Arzt
Autistische Kinder arbeiten bei den Untersuchungen nicht mit, daher ist die Diagnostik des Autismus erschwert. Anhand neurologische, laborchemische und bildgebende Verfahren schliessen die Ärzte mögliche körperliche Erkrankungen aus. Die Funktionsfähigkeit von Ohren und Augen werden in Hörprüfungen und Sehtest untersucht. Durch die Messung der Hirnströme werden andere Gehirnschäden ausgeschlossen.
Behandlung
Die Symptome bleiben ein Leben lang bestehen, daher lässt sich Autismus nicht ursächlich behandeln. Oft nehmen die Symptome allerding mit den Jahren leicht ab. Ausschlaggebend bei der Autismus-Therapie ist, die sozialen und kommunikativen Fähigkeiten der Kinder zu verbessern. Auch wird geschaut, dass die Eltern unterstützt werden. Die Behandlung ist am wirkungsvollsten, wenn sie möglichst früh beginnt und über einen längeren Zeitraum erfolgt.
Therapieschwerpunkte
Die Therapie wir individuell der Person angepasst. Im ganzheitlichen Konzept beinhaltet dies, die vorhandenen Fähigkeiten des Kindes zu unterstützen und neue zu entwickeln. Zusätzlich wird das Umfeld des Kindes mit einbezogen, um mit der Familie und anderen Kindern seine Fähigkeiten zu trainieren.
Die wichtigsten Ansätze der Autismus-Therapie sind:
Die Ausprägung des Autismus kann stark unterschiedlich sein, deshalb wird sie in drei Formen unterteilt.
Frühkindlicher Autismus
Der frühkindliche Autismus wird meist vor dem 3. Lebensjahr diagnostiziert. Es handelt sich um eine „meist erblich bedingte“ Mehrfachbehinderung. Mögliche Ausprägungen können sein, dass Intelligenz- und die Sprachentwicklung meist stark verzögert bzw. gestört ist. Ca. 50 % Prozent der Patienten leiden zusätzlich an einer geistigen Behinderung. Die Diagnose beinhaltet verschiedene Beobachtungen der Verhaltensweisen.Asperger-Syndrom
Der Unterschied zwischen Asperger und frühkindlichem Autismus erkennt man bei der Entwicklung. Meist wird es erst nach dem dritten Lebensjahr erkannt, da die kommunikativen und sprachlichen Fähigkeiten unauffällig sind. Die Neugier an ihrer Umgebung und die Schritte zum „Selbständig werden“ sind vorhanden, allerdings kann die motorische Entwicklung verzögert sein. Auffällige Merkmale sind eine gestörte soziale Interaktion und stereotype Verhaltensmuster. Die sogenannte „Sonderbegabung“ wird oft bei dieser Autismus-Form festgestellt, was bedeutet, dass sie in bestimmten Wissensbereichen erstaunliche Fähigkeiten, Kenntnisse und Gedächtnisleistungen zeigen.
Atypischer Autismus
Kinder mit atypischen Autismus weisen nicht alle Symptome wie beim frühkindlichen Autismus auf. Genannt wird er daher oft frühkindlicher Autismus mit atypischem Erkrankungsalter und/oder atypischer Symptomatik.
Symptome
Jeder Mensch ist anders, daher können sich die typischen Symptome unterschiedlich äussern. Sie weisen trotzdem gewisse Gemeinsamkeiten auf und deshalb unterteilt man die Hauptmerkmale zwischen folgenden drei Punkten:
- gestörte soziale Interaktion
- beeinträchtigte Kommunikation und Sprache
- eingeschränkte, wiederholte, stereotype Verhaltensweisen, Interessen und Aktivitäten
Autismus-Symptome: Interessen und Verhaltensmuster
Viele Autisten tun sich schwer mit Veränderungen und wiederholen deshalb ihre Verhaltensweisen. Bei Veränderungen können sie mit Anfällen und Panikattacken reagieren. Von Lieblingsobjekten können sie sich nur schwer trennen und nehmen sie deshalb überall mit. Personen mit autistischen Spektrum sind in der Regel ehrlich und in ihrer Kommunikation offen und direkt. Bei grossen Interessen für ein Thema oder eine Tätigkeit können sie eine grosse Begeisterung und Ausdauer zeigen, sich darin vertiefen und sich viel Wissen und Fertigkeiten aneignen.Je nach Form und Person sind die genannten Symptome unterschiedlich. Zum Teil gehen die verschiedenen Autismus-Formen auch ineinander über.
Weitere Muster können sein:
- Beziehungen sind uninteressant oder können nicht aufgebaut werden
- Gefühlregungen bleiben aus
- Gefühle werden nicht verstanden oder erwidert
- Mühe Gestik, Körpersprache oder Mimik auszudrücken
- Mühe mit der Sprachentwicklung
- Umfang der Sprache ist eher begrenzt
Ursachen und Risikofaktoren
Genetische Ursachen
Bis zum heutigen Stand gehen Mediziner davon aus, dass die autistischen Störungen vor allem durch Veränderungen im Erbgut bedingt sind. So unterstützen Zwillings- und Geschwisterstudien diese Theorie. Bei Geschwistern von autistischen Kindern ist das Risiko selbst an Autismus zu erkranken um das 50-Fache erhöht. In 90 Prozent der untersuchten Fälle waren wiederum bei eineiigen Zwillingen beide Kinder autistisch. Anders bei zweieiigenen Zwillingen, bei denen das zweite Geschwisterchen nur in 23 Prozent der Fälle an Autismus leidet. Offensichtlich spielen bestimmte Gendefekte bei der Entstehung von Autismus eine Rolle.
Bei autistischen Erkrankungen sind bei 10 bis 15 Prozent beispielsweise das „Fragile X-Chromosom“ nachzuweisen – also ist die Ursache einer kognitiven Behinderung eine genetische Veränderung auf dem X-Chromosom.
Gehirnentwicklung
Eine typische Veränderung des Gehirns ist bislang bei Autismus nicht nachgewiesen. Einzig sind Auffälligkeiten in bestimmten Hirnabschnitten, die für die sozialen und kommunikativen Fähigkeiten verantwortlich sind. Man vermutet, dass es schon während der Gehirnentwicklung im Mutterleib zu Störungen kommt. Autistische Kinder weisen eine Volumenzunahme des hinteren Hirnabschnitts auf und haben in den ersten Lebensjahren einen grösseren Kopfumfang.
Biochemie
Meist weisen autistische Kinder und an der Autismus-Spektrum-Störung erkrankte einen höheren Wert der Botenstoffe Serotonin und Dopamin auf. Diese Ergebnisse machen sich Ärzte bei der Autismus-Therapie zunutze. Es werden sogenannte Serotonin-Wiederaufnahmehemmer verwendet, die auch bei Depressionen oft eingesetzt werden.
Untersuchungen und Diagnose
Autismus-Diagnose beim Arzt
Autistische Kinder arbeiten bei den Untersuchungen nicht mit, daher ist die Diagnostik des Autismus erschwert. Anhand neurologische, laborchemische und bildgebende Verfahren schliessen die Ärzte mögliche körperliche Erkrankungen aus. Die Funktionsfähigkeit von Ohren und Augen werden in Hörprüfungen und Sehtest untersucht. Durch die Messung der Hirnströme werden andere Gehirnschäden ausgeschlossen.
Behandlung
Die Symptome bleiben ein Leben lang bestehen, daher lässt sich Autismus nicht ursächlich behandeln. Oft nehmen die Symptome allerding mit den Jahren leicht ab. Ausschlaggebend bei der Autismus-Therapie ist, die sozialen und kommunikativen Fähigkeiten der Kinder zu verbessern. Auch wird geschaut, dass die Eltern unterstützt werden. Die Behandlung ist am wirkungsvollsten, wenn sie möglichst früh beginnt und über einen längeren Zeitraum erfolgt.
Therapieschwerpunkte
Die Therapie wir individuell der Person angepasst. Im ganzheitlichen Konzept beinhaltet dies, die vorhandenen Fähigkeiten des Kindes zu unterstützen und neue zu entwickeln. Zusätzlich wird das Umfeld des Kindes mit einbezogen, um mit der Familie und anderen Kindern seine Fähigkeiten zu trainieren.
Die wichtigsten Ansätze der Autismus-Therapie sind:
- Soziale Kompetenz und Kommunikation
- Selbstständigkeit
- Selbstkontrolle
- Sprachfähigkeit
B
Bachblüten

Die Bachblütentherapie geht auf Dr.Edward Bach (1886-1936), einen begabten Arzt und Bakteriologe zurück, welcher Leiter des Forschungslabors des homöopathischen Krankenhauses in London war.
Auch Bach vermutete, dass der Ursprung von körperlichen Beschwerden in der Psyche liegt. Nach dem Satz: „Erst wird die Seele krank, dann der Körper“, interessierte sich auch Dr. Bach vor allem für die seelischen Konflikte / Beschwerden seiner Patienten.
Durch seine Forschung entdeckte er, dass es einen Zusammenhang zwischen Patientenpersönlichkeit und deren Bakterienstämme gibt.
Heilung von der Krankheit hiess für ihn auch Heilung der Persönlichkeit.
Intuitiv merkte er, dass spezifische Blüten anhand ihrer energetischer Schwingung eine vitalisierende Wirkung auf den Gemütszustand des Menschen haben. Diese Schwingungen würden unseren Körper durchfluten und gut tun, so wie Musik, die in der Lage ist, unsere Persönlichkeit zu erheben, unserer Seele näher zu bringen und uns Frieden zu schenken.
So widmete sich Bach der Suche nach pflanzlichen Vitalstoffen, um eine Linderung von seelischen Problemen zu ermöglichen.
Um das Höchstmass an Schwingung und beste Wesensenergie einer Pflanze nutzbar zu machen, tüftelte er jahrelang, bis er die richtigen Herstellungsverfahren ausgemacht hatte. Mittels Sonnen- und Kochmethode kreierte er schliesslich 38 Blütenessenzen, welche bei spezifischen negativen Gemütszuständen wie Entmutigung, Heimweh oder Ängstlichkeit helfen können.
Die Blüten entfalten ihre Eigenschaft durch die individuelle Behandlung des Patienten. Sie können spezifisch auf die emotionale Verfassung der betroffenen Person Einfluss nehmen. Daher ist es möglich, dass selbst Personen mit der selben Gemütsverstimmung andere Blüten brauchen.
Die Anwendung / Einnahme der Bachblüten vermag keine Probleme zu lösen, die Blüten fördern lediglich das Potential zur Selbstheilung, indem die eigenen Kräfte und Schwingungen des Körpers aktiviert werden, um sich vollständig auf das Bekämpfen einer Krankheit und einer Belastung zu konzentrieren. Sie können also der Beginn einer Veränderung sein, das Aufbrechen alter Denk- und Fühlstrukturen. Somit ist das Schwierigste, der Anfang, der Neubeginn geschafft. Aber den Weg der Veränderung müssen wir selbst gehen.
Die Wirksamkeit der Bachblütentherapie hat sich in der Praxis vielfach bestätigt. Voraussetzung für eine erfolgreiche Behandlung mit Bachblüten ist das Erfassen des Gemütszustandes, um die aktuell benötigte Blütenmittelkombination zu finden.
In unserer Praxis werden die benötigten Blütenessenzen anhand der Bioresonanz-Testmethode ermittelt und mit den Gemütszuständen und Symptomen abgeglichen.
Auch Bach vermutete, dass der Ursprung von körperlichen Beschwerden in der Psyche liegt. Nach dem Satz: „Erst wird die Seele krank, dann der Körper“, interessierte sich auch Dr. Bach vor allem für die seelischen Konflikte / Beschwerden seiner Patienten.
Durch seine Forschung entdeckte er, dass es einen Zusammenhang zwischen Patientenpersönlichkeit und deren Bakterienstämme gibt.
Heilung von der Krankheit hiess für ihn auch Heilung der Persönlichkeit.
Intuitiv merkte er, dass spezifische Blüten anhand ihrer energetischer Schwingung eine vitalisierende Wirkung auf den Gemütszustand des Menschen haben. Diese Schwingungen würden unseren Körper durchfluten und gut tun, so wie Musik, die in der Lage ist, unsere Persönlichkeit zu erheben, unserer Seele näher zu bringen und uns Frieden zu schenken.
So widmete sich Bach der Suche nach pflanzlichen Vitalstoffen, um eine Linderung von seelischen Problemen zu ermöglichen.
Um das Höchstmass an Schwingung und beste Wesensenergie einer Pflanze nutzbar zu machen, tüftelte er jahrelang, bis er die richtigen Herstellungsverfahren ausgemacht hatte. Mittels Sonnen- und Kochmethode kreierte er schliesslich 38 Blütenessenzen, welche bei spezifischen negativen Gemütszuständen wie Entmutigung, Heimweh oder Ängstlichkeit helfen können.
Die Blüten entfalten ihre Eigenschaft durch die individuelle Behandlung des Patienten. Sie können spezifisch auf die emotionale Verfassung der betroffenen Person Einfluss nehmen. Daher ist es möglich, dass selbst Personen mit der selben Gemütsverstimmung andere Blüten brauchen.
Die Anwendung / Einnahme der Bachblüten vermag keine Probleme zu lösen, die Blüten fördern lediglich das Potential zur Selbstheilung, indem die eigenen Kräfte und Schwingungen des Körpers aktiviert werden, um sich vollständig auf das Bekämpfen einer Krankheit und einer Belastung zu konzentrieren. Sie können also der Beginn einer Veränderung sein, das Aufbrechen alter Denk- und Fühlstrukturen. Somit ist das Schwierigste, der Anfang, der Neubeginn geschafft. Aber den Weg der Veränderung müssen wir selbst gehen.
Die Wirksamkeit der Bachblütentherapie hat sich in der Praxis vielfach bestätigt. Voraussetzung für eine erfolgreiche Behandlung mit Bachblüten ist das Erfassen des Gemütszustandes, um die aktuell benötigte Blütenmittelkombination zu finden.
In unserer Praxis werden die benötigten Blütenessenzen anhand der Bioresonanz-Testmethode ermittelt und mit den Gemütszuständen und Symptomen abgeglichen.
Bandscheibenvorfall

Beschreibung
Die Bandscheibe (Diskus vertebralis) liegt zwischen den Wirbelknochen und dient als Puffer und Verbindung der Wirbelkörper. Durch die Bandscheibe werden die Schwerkraftstabilität und die Bewegung der Wirbelsäule ermöglicht. Sie besteht aus einem Bindegewebsring und einem weichen, gallertartigen Kern. Wenn bei einem Vorfall der Bindegewebsring reisst und Teile des Gallertkerns austreten, spricht man von einem Bandscheibenvorfall auch bekannt unter Discushernie oder Bandscheibenprolaps. Die Beschwerden werden verursacht, indem die austretende Gallertmasse auf die am Rückenmark entspringenden Nerven (Spinalnerven) drücken. Es kann vorkommen, dass ein oder mehrere Teile des Gallertkerns ablösen und in den Wirbelkanal rutschen. Dann spricht man von einem „sequestrierten Bandscheibenvorfall“.
Die höchste Rate an Patienten mit Bandscheibenvorfällen ist zwischen 30 und 60 Jahren. Seltener sind auch Kinder oder ältere Menschen betroffen. Mögliche Vorfälle können in allen drei Abschnitten der Wirbelsäule geschehen: Halswirbelsäule, Brustwirbelsäule und/oder in der Lendenwirbelsäule. Wobei sich ca. 90% im Bereich der unteren Lendenwirbel ereignen.
Ursachen und Risikofaktoren
Eine alters- und belastungsbedingte Schwäche des Bindegewebsrings der Bandscheibe sind oft die Ursachen eines Bandscheibenvorfalls. Wichtige Risikofaktoren sind Bewegungsmangel und Übergewicht. Üblicherweise sind dann zusätzlich die Bauch- und Rückenmuskeln schwach, wodurch eine Fehlbelastung der Bandscheibe gefördert wird. Nur eine starke Rumpfmuskulatur entlastet die Wirbelsäule.
Eher seltene Ursachen für einen Bandscheibenvorfall sind Rumpfverletzungen, beispielsweise durch einen Sturz oder Unfall.
Fehl- und Überbelastung der Wirbelsäule spielen für das Auftreten eher eine geringere Rolle, als meist angenommen. Trotz allem können durch Jahrelanges schweres Heben mit der falschen Technik oder etwa stundenlange Fehlhaltung am zu niedrigen Schreibtisch die Wirbel in eine ungesunde Position rücken und den gesamten Rücken belasten.
Krankheitsverlauf und Prognose
Wichtige Hinweise eines Bandscheibenvorfalls liefern die Krankheitsgeschichte und die Art des Schmerzes. Die Standartdiagnostik ist eine ausführliche klinisch-neurologische Untersuchung, wobei die Reflexe, Kraft und Sensibilität der Extremitäten geprüft wird.
Die Symptome eines Bandscheibenvorfalls reichen von symptomlos, zu starke, unerträglichen Schmerzen bis hin zu ausstrahlenden Schmerzen.
Bei den meisten Bandscheibenvorfällen befolgt die Behandlung ohne Operation. Das Ausmass des Bandscheibenvorfalls bestimmt die Dauer der Heilung und die Heilungschance im Allgemeinen.
Nach einer erfolgreichen Behandlung kann es immer wieder erneut zu einem Vorfall kommen, sei es an den gleichen oder zwischen anderen Wirbelkörpern. Daher ist ein kontinuierliches Training der Rumpfmuskulatur erforderlich, um einen erneuten Vorfall vorzubeugen.
Vorbeugen
Die Voraussetzung um alltägliche Herausforderungen zu meistern, ist eine gesunde und starke Rumpfmuskulatur. Folgende Regeln zeigen, was für Vorbeugungsmöglichkeiten es gibt:
Diese Ratschläge sind hilfreich, egal ob Sie schon an einem Bandscheibenvorfall gelitten haben oder zur Vorbeugung gelten.
Die Bandscheibe (Diskus vertebralis) liegt zwischen den Wirbelknochen und dient als Puffer und Verbindung der Wirbelkörper. Durch die Bandscheibe werden die Schwerkraftstabilität und die Bewegung der Wirbelsäule ermöglicht. Sie besteht aus einem Bindegewebsring und einem weichen, gallertartigen Kern. Wenn bei einem Vorfall der Bindegewebsring reisst und Teile des Gallertkerns austreten, spricht man von einem Bandscheibenvorfall auch bekannt unter Discushernie oder Bandscheibenprolaps. Die Beschwerden werden verursacht, indem die austretende Gallertmasse auf die am Rückenmark entspringenden Nerven (Spinalnerven) drücken. Es kann vorkommen, dass ein oder mehrere Teile des Gallertkerns ablösen und in den Wirbelkanal rutschen. Dann spricht man von einem „sequestrierten Bandscheibenvorfall“.
Die höchste Rate an Patienten mit Bandscheibenvorfällen ist zwischen 30 und 60 Jahren. Seltener sind auch Kinder oder ältere Menschen betroffen. Mögliche Vorfälle können in allen drei Abschnitten der Wirbelsäule geschehen: Halswirbelsäule, Brustwirbelsäule und/oder in der Lendenwirbelsäule. Wobei sich ca. 90% im Bereich der unteren Lendenwirbel ereignen.
Ursachen und Risikofaktoren
Eine alters- und belastungsbedingte Schwäche des Bindegewebsrings der Bandscheibe sind oft die Ursachen eines Bandscheibenvorfalls. Wichtige Risikofaktoren sind Bewegungsmangel und Übergewicht. Üblicherweise sind dann zusätzlich die Bauch- und Rückenmuskeln schwach, wodurch eine Fehlbelastung der Bandscheibe gefördert wird. Nur eine starke Rumpfmuskulatur entlastet die Wirbelsäule.
Eher seltene Ursachen für einen Bandscheibenvorfall sind Rumpfverletzungen, beispielsweise durch einen Sturz oder Unfall.
Fehl- und Überbelastung der Wirbelsäule spielen für das Auftreten eher eine geringere Rolle, als meist angenommen. Trotz allem können durch Jahrelanges schweres Heben mit der falschen Technik oder etwa stundenlange Fehlhaltung am zu niedrigen Schreibtisch die Wirbel in eine ungesunde Position rücken und den gesamten Rücken belasten.
Krankheitsverlauf und Prognose
Wichtige Hinweise eines Bandscheibenvorfalls liefern die Krankheitsgeschichte und die Art des Schmerzes. Die Standartdiagnostik ist eine ausführliche klinisch-neurologische Untersuchung, wobei die Reflexe, Kraft und Sensibilität der Extremitäten geprüft wird.
Die Symptome eines Bandscheibenvorfalls reichen von symptomlos, zu starke, unerträglichen Schmerzen bis hin zu ausstrahlenden Schmerzen.
Bei den meisten Bandscheibenvorfällen befolgt die Behandlung ohne Operation. Das Ausmass des Bandscheibenvorfalls bestimmt die Dauer der Heilung und die Heilungschance im Allgemeinen.
Nach einer erfolgreichen Behandlung kann es immer wieder erneut zu einem Vorfall kommen, sei es an den gleichen oder zwischen anderen Wirbelkörpern. Daher ist ein kontinuierliches Training der Rumpfmuskulatur erforderlich, um einen erneuten Vorfall vorzubeugen.
Vorbeugen
Die Voraussetzung um alltägliche Herausforderungen zu meistern, ist eine gesunde und starke Rumpfmuskulatur. Folgende Regeln zeigen, was für Vorbeugungsmöglichkeiten es gibt:
- Achten Sie auf Ihr Körpergewicht: Zu viel Gewicht belastet den Rücken und begünstigt eine Discushernie
- Bewegen Sie sich regelmässig: Besonders günstig für den Rücken sind Wandern, Jogging, Skilanglauf, Wassersportarten (Kraulen, Rückenschwimmen, Wassergymnastik) Tanzen und andere Arten von Gymnastik, welche die Rückenmuskulatur stärken.
- Bestimmte Entspannungstechniken wie Yoga, Tai Chi und Pilates begünstigen eine gute Körperhaltung, geben ihr Stabilität und entlastet die Wirbelsäule.
- Beim Sitzen sollten Sie nach Möglichkeit eine aufrechte Haltung auf einem normal hohen Stuhl bewahren. Wechseln Sie häufig die Sitzposition. Unterstützend wäre hier ein gezieltes Krafttraining für die Rumpfmuskulatur
- Die Position Ihrer Gebrauchsgegenstände sollte in gut erreichbarer Höhe sein, damit Augen und Arme entlastet werden und die Halswirbelsäule nicht unnötig belastet wird.
- Empfehlenswert sind keilförmige Sitzkissen, vermeiden Sie tiefe und weiche Sitzmöbel.
- Im Stehen arbeiten: Stellen Sie Ihren Arbeitsplatz so hoch ein, dass Sie aufrecht stehen können. Wechseln Sie wenn mögliche zwischen Sitzen und Stehen.
- Das Anheben schwerer Gegenstände sollte nie mit gestreckten Beinen und gebeugter Wirbelsäule sein: Gehen Sie in die Knie, lassen Sie die Wirbelsäule gestreckt und heben Sie die Last mit Ihrer Beinmuskulatur.
- Verteilen Sie die Last auf beiden Seiten gleich, damit die Wirbelsäule gleichmäßig belastet wird.
- Beim einseitigen Tragen winkeln Sie die Wirbelsäule nicht zur Gegenseite hin ab. Halten Sie ein Gleichgewicht oder balancieren Sie die Gewichte auf beiden Händen aus.
- Halten Sie die Arme beim Tragen von Lasten dicht am Körper: Verlagern Sie dabei den Körper nicht nach hinten und vermeiden Sie ein Hohlkreuz.
- Sorgen Sie dafür, dass die Matratze Ihnen einen optimalen Schlafkomfort verpasst und die Wirbelsäule gerade bleibt. Sinnvoll ist eine gute Matratze auf ihr Körpergewicht abgestimmt, inklusive Lattenrost, sowie ein optimales Kopfkissen mit Stützwirkung für die natürliche Wirbelsäulenform.
Diese Ratschläge sind hilfreich, egal ob Sie schon an einem Bandscheibenvorfall gelitten haben oder zur Vorbeugung gelten.
Besenreiser
Was sind Besenreiser?
Besenreiser sind kleine, direkt in der Oberhaut liegende, sichtbare Venen. Sie treten hauptsächlich an den Beinen auf. Durch einen permanent erhöhten Druck büssen die feinen Äderchen im Laufe der Zeit ihre ursprüngliche Elastizität ein und leiern aus. Entstehen können dann hellrote bis dunkelblaue Äderchen, Gefässbäumchen oder Flecken. Meist treten sie isoliert an einer Vene auf, ohne Beteiligung des übrigen Beinvenensystems bzw. tiefer liegenden Venen.
Ein schwaches Bindegewebe begünstigt eine Erweiterung der Vene, daher sind Frauen häufiger betroffen als Männer. Es ist keine Krankheit im medizinischen Sinne, allerdings stellt es für viele Menschen ein kosmetisches Problem dar.
Die Herkunft des Wortes Besenreiser kommt vom botanischen Begriff Reisig, welcher so viel wie Zweige bedeutet, die bis ins vergangene Jahrhundert hinein zu Besen verarbeitet wurden.
Besenreiser im Gesicht
Nicht zu verwechseln sind jene Besenreiser im Gesicht. Dort werden die erweiterten Äderchen auch „Teleangiektasien“ genannt. Im Gesicht handelt es sich um erweiterte kleine Kapillargefässe der Haut, welche netzartig auftreten können. In den meisten Fällen sieht man die Teleangiektasien an den Nasenflügel und über dem Jochbein. Es handelt sich hier vielmehr um genetisch bedingte Gefässerweiterungen (angeborene Bindegewebsschwäche), also um stauungsbedingte Besenreiser. Im Gesicht sind die Teleangiektasien in der Regel harmlos.
Blutstau in den Venen
Die Gefässwände können sich ausdehnen, wenn ein Rückstau des Blutes in den Venen vorliegt. Patienten mit Bluthochdruck weisen daher gerne die feinen Gefässerweiterungen auf.
Mangelnde Bewegung und Übergewicht verlangsamen den Blutstrom der Venen. Langes Sitzen und Stehen behindern den Blutabfluss und kann auf Dauer Besenreiser hervorrufen. Betroffene klagen oftmals am Abend über spannende, schwere Beine. Als angenehm und lindernd kann allerdings das Hochlagern der Beine sein.
Alkohol und Nikotin
Die Genussgifte Nikotin und Alkohol können die Blutgefässe dauerhaft schädigen. Ein übermässiger Alkoholkonsum führt häufig zu Gefässerweiterungen, wogegen Nikotin die Gefässwände durchlässiger macht. Besenreiser an den Fingern, den Zehen oder im Gesicht können als erster Hinweis auf einen schädlichen Alkoholkonsum gedeutet werden.
Schwangerschaft
In der Schwangerschaft wird der Hormonhaushalt der Frau umgestellt. Für die Erschlaffung des Bindegewebes und eine Weitstellung der Gefässe sorgen die weiblichen Geschlechtshormone, wie z.B. Östrogene. Die Gefässwände werden zudem weicher und poröser. Flüssigkeit kann unter anderem leichter aus den Gefässen austreten und zu Wasseransammlungen im Gewebe führen und Besenreiser verursachen. Oftmals geht eine drastische Gewichtsabnahme nach der Entbindung mit einer Veränderung der Bindegewebsstruktur mit nachfolgender Erweiterung der oberflächlichen Venen einher.
Diagnostik
Besenreiser sind mit dem blossen Auge sichtbar, daher lassen sie sich in der Regel einfach diagnostizieren. Der richtige Ansprechpartner ist der Facharzt für Phlebologie.
Um tiefer liegende Krampfadern auszuschliessen, kann der Facharzt eine Ultraschall-Untersuchung oder eine Röntgen-Untersuchung der Gefässe vornehmen. Somit kann der Blutfluss tiefer liegenden Venen überprüft werden.
Behandlung
Je nach Schweregrad der Besenreiser und bei Bedarf kann eine Verödung der erweiterten Venen durchgeführt werden. Zudem stehen dem Facharzt weitere Möglichkeiten zur Verfügung. Des Weiteren können alternative Heilansätze wie Kräutertinkturen, Salben oder Schüssler Salze unterstützen, um die Durchblutung der Haut zu verbessern.
Besenreiser vorbeugen
Wer zu Besenreisern neigt, kann zur Verbesserung der Durchblutung vorbeugend einige Massnahmen durchführen:
Besenreiser sind kleine, direkt in der Oberhaut liegende, sichtbare Venen. Sie treten hauptsächlich an den Beinen auf. Durch einen permanent erhöhten Druck büssen die feinen Äderchen im Laufe der Zeit ihre ursprüngliche Elastizität ein und leiern aus. Entstehen können dann hellrote bis dunkelblaue Äderchen, Gefässbäumchen oder Flecken. Meist treten sie isoliert an einer Vene auf, ohne Beteiligung des übrigen Beinvenensystems bzw. tiefer liegenden Venen.
Ein schwaches Bindegewebe begünstigt eine Erweiterung der Vene, daher sind Frauen häufiger betroffen als Männer. Es ist keine Krankheit im medizinischen Sinne, allerdings stellt es für viele Menschen ein kosmetisches Problem dar.
Die Herkunft des Wortes Besenreiser kommt vom botanischen Begriff Reisig, welcher so viel wie Zweige bedeutet, die bis ins vergangene Jahrhundert hinein zu Besen verarbeitet wurden.
Besenreiser im Gesicht
Nicht zu verwechseln sind jene Besenreiser im Gesicht. Dort werden die erweiterten Äderchen auch „Teleangiektasien“ genannt. Im Gesicht handelt es sich um erweiterte kleine Kapillargefässe der Haut, welche netzartig auftreten können. In den meisten Fällen sieht man die Teleangiektasien an den Nasenflügel und über dem Jochbein. Es handelt sich hier vielmehr um genetisch bedingte Gefässerweiterungen (angeborene Bindegewebsschwäche), also um stauungsbedingte Besenreiser. Im Gesicht sind die Teleangiektasien in der Regel harmlos.
Blutstau in den Venen
Die Gefässwände können sich ausdehnen, wenn ein Rückstau des Blutes in den Venen vorliegt. Patienten mit Bluthochdruck weisen daher gerne die feinen Gefässerweiterungen auf.
Mangelnde Bewegung und Übergewicht verlangsamen den Blutstrom der Venen. Langes Sitzen und Stehen behindern den Blutabfluss und kann auf Dauer Besenreiser hervorrufen. Betroffene klagen oftmals am Abend über spannende, schwere Beine. Als angenehm und lindernd kann allerdings das Hochlagern der Beine sein.
Alkohol und Nikotin
Die Genussgifte Nikotin und Alkohol können die Blutgefässe dauerhaft schädigen. Ein übermässiger Alkoholkonsum führt häufig zu Gefässerweiterungen, wogegen Nikotin die Gefässwände durchlässiger macht. Besenreiser an den Fingern, den Zehen oder im Gesicht können als erster Hinweis auf einen schädlichen Alkoholkonsum gedeutet werden.
Schwangerschaft
In der Schwangerschaft wird der Hormonhaushalt der Frau umgestellt. Für die Erschlaffung des Bindegewebes und eine Weitstellung der Gefässe sorgen die weiblichen Geschlechtshormone, wie z.B. Östrogene. Die Gefässwände werden zudem weicher und poröser. Flüssigkeit kann unter anderem leichter aus den Gefässen austreten und zu Wasseransammlungen im Gewebe führen und Besenreiser verursachen. Oftmals geht eine drastische Gewichtsabnahme nach der Entbindung mit einer Veränderung der Bindegewebsstruktur mit nachfolgender Erweiterung der oberflächlichen Venen einher.
Diagnostik
Besenreiser sind mit dem blossen Auge sichtbar, daher lassen sie sich in der Regel einfach diagnostizieren. Der richtige Ansprechpartner ist der Facharzt für Phlebologie.
Um tiefer liegende Krampfadern auszuschliessen, kann der Facharzt eine Ultraschall-Untersuchung oder eine Röntgen-Untersuchung der Gefässe vornehmen. Somit kann der Blutfluss tiefer liegenden Venen überprüft werden.
Behandlung
Je nach Schweregrad der Besenreiser und bei Bedarf kann eine Verödung der erweiterten Venen durchgeführt werden. Zudem stehen dem Facharzt weitere Möglichkeiten zur Verfügung. Des Weiteren können alternative Heilansätze wie Kräutertinkturen, Salben oder Schüssler Salze unterstützen, um die Durchblutung der Haut zu verbessern.
Besenreiser vorbeugen
Wer zu Besenreisern neigt, kann zur Verbesserung der Durchblutung vorbeugend einige Massnahmen durchführen:
- Wechselduschen und Massagen
- Sport
- Pflanzliche Produkte
- Kompressionsstrümpfe
Bewegung

Auch Bewegung ist ein zentraler Bestandteil für unsere Gesundheit. Sie ist für die Erhaltung des energetischen Gleichgewichts und eines gesunden Körpergewichts von grosser Wichtigkeit.
Bewegung hilft bei der Bewältigung von Stress, Angst und Depressionen und fördert während des ganzen Lebens die körperliche und geistige Autonomie. Bei körperlichen Aktivitäten wird der Organismus durchblutet und die Sauerstoffaufnahme wird gesteigert. Zusätzlich werden Glückshormone freigesetzt, die uns in einen Zustand von Freiheit und Glückseligkeit versetzen. Bewegung hilft uns abzuschalten, den Kopf frei zu kriegen um den Körper mit positiver Energie durchfluten zu lassen.
Körperliche Aktivitäten können überdies nicht übertragbare Krankheiten (Adipositas, Osteoporose, Typ II-Diabetes, …) und deren Risikofaktoren (Bluthochdruck, Übergewicht, …) senken.
Bewegung hilft bei der Bewältigung von Stress, Angst und Depressionen und fördert während des ganzen Lebens die körperliche und geistige Autonomie. Bei körperlichen Aktivitäten wird der Organismus durchblutet und die Sauerstoffaufnahme wird gesteigert. Zusätzlich werden Glückshormone freigesetzt, die uns in einen Zustand von Freiheit und Glückseligkeit versetzen. Bewegung hilft uns abzuschalten, den Kopf frei zu kriegen um den Körper mit positiver Energie durchfluten zu lassen.
Körperliche Aktivitäten können überdies nicht übertragbare Krankheiten (Adipositas, Osteoporose, Typ II-Diabetes, …) und deren Risikofaktoren (Bluthochdruck, Übergewicht, …) senken.
Bindehautentzündung
Beschreibung
Unsere Bindehaut besteht aus einer feinen schleimhautähnlichen Gewebsschicht, die den Augapfel mit den Augenlidern verbindet. Damit die Bewegung des Auges reibungslos Gleiten kann, halten kleine Drüsenzellen die Bindehaut feucht und somit bei jedem Lidschlage die empfindliche Hornhaut. Zudem sind zahllose Zellen der Immunabwehr verantwortlich einen einzigartigen Schutz, gegen schädliche Eindringlinge zu bieten.
Die Bindehaut ist mit vielen kleinen Blutgefässen durchzogen und versorgt so auch die blutarme Hornhaut mit Nährstoffen. Normalerweise sind die kleinen Gefässe nicht erkennbar, werden aber bei einer Reizung sichtbar und erklärt die roten Augen. Diese Reizung ist ein typisches Hautsymptom einer Bindehautentzündung. Durch die angeregte Funktion der Drüsenkörper und Tränendrüsen beginnt das Auge zu tränen.
Bindehautentzündung bei Babys: Die Neugeborenen erkranken sehr häufig an einer Bindehautentzündung, verursacht durch die Bakterien in der Schleimhaut der Mutter im Geburtskanal. Nach wenigen Tagen können sie eine schwere Bindehautentzündung verursachen und verkleben die Augen mit Eiter oder zähem Schleim. Meist werden Neugeborene vorbeugend behandelt.
Bindehautentzündung bei Kleinkindern: Bei Kleinkindern kommt diese Erkrankung häufig vor. Betroffen sind meist Klein- und Schulkinder mit einem regen Kontakt mit Gleichaltrigen.
Symptome
Das Leitsymptom der Bindehautentzündung sind gerötete Augen. Jedoch ist es nicht das einzige Symptom. Die Augen tränen, jucken oder schmerzen sogar. Zudem können Eiteraustritt und geschwollene Augenlider vorkommen. Oft treten typische Krankheitsanzeichen auf:
Ursachen und Risikofaktoren
Mechanische Ursachen der Bindehautentzündung
Unter mechanisch versteht man ein Fremdkörper im Auge. Sobald der Fremdkörper entfernt wird, heilt die Bindehautentzündung meistens schnell wieder. Es gibt auch andere Auslöser für eine unspezifische Bindehautentzündung:
Allergische Bindehautentzündung
Unter der allergischen Bindehautentzündung versteht man eine Überreaktion des Immunsystems auf Pollen, Hausstaub, Tierhaare oder Kosmetika. Es treten auch Schnupfen und Hautausschlag auf.
Infektiöse Bindehautentzündungen
Die infektiöse Bindehautentzündung wird durch Bakterien oder Viren verursacht und ist ansteckend. Hier sollten Sie auf jeden Fall einen Augenarzt aufsuchen.
Behandlung
Je nach Art der Bindehautentzündung erfolgt eine andere Behandlung. So wird zum Beispiel bei bakteriellen Infektionen mit antibiotischen Augentropfen gearbeitet. Suchen Sie jedoch einen Augenarzt auf, der Ihnen hilft, die notwendige Therapie anzugehen.
Was können Sie tun
Krankheitsverlauf und Prognose
Bei der bakteriellen Bindehautentzündung wird in der Regel mit antibiotikahaltigen Augentropfen behandelt. Innert weniger Tage verschwinden die Symptome nahezu vollständig.
Hingegen verlaufen virale Bindehautentzündungen oft langwieriger. Hier können Sie selber gut mit Hausmittel die Symptome lindern.
Unsere Bindehaut besteht aus einer feinen schleimhautähnlichen Gewebsschicht, die den Augapfel mit den Augenlidern verbindet. Damit die Bewegung des Auges reibungslos Gleiten kann, halten kleine Drüsenzellen die Bindehaut feucht und somit bei jedem Lidschlage die empfindliche Hornhaut. Zudem sind zahllose Zellen der Immunabwehr verantwortlich einen einzigartigen Schutz, gegen schädliche Eindringlinge zu bieten.
Die Bindehaut ist mit vielen kleinen Blutgefässen durchzogen und versorgt so auch die blutarme Hornhaut mit Nährstoffen. Normalerweise sind die kleinen Gefässe nicht erkennbar, werden aber bei einer Reizung sichtbar und erklärt die roten Augen. Diese Reizung ist ein typisches Hautsymptom einer Bindehautentzündung. Durch die angeregte Funktion der Drüsenkörper und Tränendrüsen beginnt das Auge zu tränen.
Bindehautentzündung bei Babys: Die Neugeborenen erkranken sehr häufig an einer Bindehautentzündung, verursacht durch die Bakterien in der Schleimhaut der Mutter im Geburtskanal. Nach wenigen Tagen können sie eine schwere Bindehautentzündung verursachen und verkleben die Augen mit Eiter oder zähem Schleim. Meist werden Neugeborene vorbeugend behandelt.
Bindehautentzündung bei Kleinkindern: Bei Kleinkindern kommt diese Erkrankung häufig vor. Betroffen sind meist Klein- und Schulkinder mit einem regen Kontakt mit Gleichaltrigen.
Symptome
Das Leitsymptom der Bindehautentzündung sind gerötete Augen. Jedoch ist es nicht das einzige Symptom. Die Augen tränen, jucken oder schmerzen sogar. Zudem können Eiteraustritt und geschwollene Augenlider vorkommen. Oft treten typische Krankheitsanzeichen auf:
- Rote Augen
- Schwellung
- Lichtscheue
- Tränende Augen
- Absonderung
- Schmerzhafter Lidschluss
Ursachen und Risikofaktoren
Mechanische Ursachen der Bindehautentzündung
Unter mechanisch versteht man ein Fremdkörper im Auge. Sobald der Fremdkörper entfernt wird, heilt die Bindehautentzündung meistens schnell wieder. Es gibt auch andere Auslöser für eine unspezifische Bindehautentzündung:
- Staub, Sand, und andere äussere Reize
- Bildschirmarbeit, hormonelle Umstellungen, Kontaktlinsen
- Hornhautverkrümmungen, falsch eingestellte Brillen
- Nach innen wachsende Wimpern
- Überanstrengung
- etc.
Allergische Bindehautentzündung
Unter der allergischen Bindehautentzündung versteht man eine Überreaktion des Immunsystems auf Pollen, Hausstaub, Tierhaare oder Kosmetika. Es treten auch Schnupfen und Hautausschlag auf.
Infektiöse Bindehautentzündungen
Die infektiöse Bindehautentzündung wird durch Bakterien oder Viren verursacht und ist ansteckend. Hier sollten Sie auf jeden Fall einen Augenarzt aufsuchen.
Behandlung
Je nach Art der Bindehautentzündung erfolgt eine andere Behandlung. So wird zum Beispiel bei bakteriellen Infektionen mit antibiotischen Augentropfen gearbeitet. Suchen Sie jedoch einen Augenarzt auf, der Ihnen hilft, die notwendige Therapie anzugehen.
Was können Sie tun
- Augenreiben vermeiden
- Händedesinfektion
- Kein Händeschütteln
- Hausmittel
-
- Quarkauflage
- Augentrost (in Form einer Kompresse)
- Ringelblume (Tee aufbrühen und mit Auflagen arbeiten)
Krankheitsverlauf und Prognose
Bei der bakteriellen Bindehautentzündung wird in der Regel mit antibiotikahaltigen Augentropfen behandelt. Innert weniger Tage verschwinden die Symptome nahezu vollständig.
Hingegen verlaufen virale Bindehautentzündungen oft langwieriger. Hier können Sie selber gut mit Hausmittel die Symptome lindern.
Bioprodukte

Bio-Produkte sind Lebensmittel aus der ökologischen Landwirtschaft. In der EU ist der Begriff gesetzlich definiert:
Stammen müssen die Produkte aus ökologisch kontrolliertem Anbau und dürfen gentechnisch nicht verändert sein. Angebaut werden sie ohne Einsatz konventioneller Pestizide, Kunstdünger oder Abwasserschlamm.
Das Fleisch stammt von Tieren, welche nicht mit Antibiotika und Wachstumshormonen behandelt wurden.
Die Produkte dürfen nicht ionisierend bestrahlt werden und enthalten weniger Lebensmittezusatzstoffe als konventionelle Lebensmittel. Jedoch dürfen Bioprodukte bis zu 30% nicht ökologisch erzeugte Zutaten enthalten.
Stammen müssen die Produkte aus ökologisch kontrolliertem Anbau und dürfen gentechnisch nicht verändert sein. Angebaut werden sie ohne Einsatz konventioneller Pestizide, Kunstdünger oder Abwasserschlamm.
Das Fleisch stammt von Tieren, welche nicht mit Antibiotika und Wachstumshormonen behandelt wurden.
Die Produkte dürfen nicht ionisierend bestrahlt werden und enthalten weniger Lebensmittezusatzstoffe als konventionelle Lebensmittel. Jedoch dürfen Bioprodukte bis zu 30% nicht ökologisch erzeugte Zutaten enthalten.
Blähungen reduzieren

10 Lebensmittel die Sie meiden sollten, wenn Sie unter Blähungen leiden:
Als homöopathischen Rat bei Blähungen kann Nux vomica c30,Lycopodium c30 und Carbo vegetabilis c30 empfohlen werden. Die Häufigkeit der Einnahme richtet sich nach Symptomstärke
- Bier: Vor allem Weizenbier und die dunklen Biersorten.
- Eier: Sie enthalten eine bestimmte Schwefelgruppe die Blähungen verursacht.
- Geflügel: Vor allem die Haut von Geflügel sollte in diesem Zusammenhang nicht gegessen werden.
- Käse: Die Verdauung von Käse wird erst im Dickdarm abgeschlossen und auch dabei bilden sich Gase.
- Milch: Wer nach dem Genuss von Milch unter Blähungen leidet, sollte einen Laktoseintoleranztest machen.
- Müsli: Die Ballaststoffe im Müsli können Blähungen hervorrufen.
- Schokolade: Egal ob weiß oder dunkel - Schokolade ist fettreich und kann deswegen Blähungen hervorrufen.
- Unreifes Obst: Sind Früchte nicht richtig reif überfordern sie die Verdauung. Dies kann zu Blähungen und Verstopfung führen.
- Vollkornbrot: Zwar sind Ballaststoffe gesund, doch nicht jeder verträgt das grobe Brot.
- Wurstwaren: Je fetter die Wurst ist, umso eher kommt es zu Beschwerden und Blähungen.
Als homöopathischen Rat bei Blähungen kann Nux vomica c30,Lycopodium c30 und Carbo vegetabilis c30 empfohlen werden. Die Häufigkeit der Einnahme richtet sich nach Symptomstärke
Blasenentzündung
Was passiert bei einer Blasenentzündung?
Bei einer Blasenentzündung ist das Urothel gereizt. Das kann zu Schmerzen und häufigem Harnlass führen. Die gereizte Blasenwand reagiert sensibler auf die Dehnungsreize und gibt dann schneller das Kommando zur Entleerung. Daraus entsteht der häufige Harndrang.
Meistens ist nicht nur die Blase von einer Entzündung betroffen, sondern auch die Harnröhre. Darum sprechen Ärzte oft von einem Harnwegsinfekt. In einigen Fällen breitet sich die Infektion sogar auf die Harnleiter und Nieren über, was dann eine ernsthafte Komplikation darstellen kann.
Wer ist von einer Blasenentzündung betroffen?
Frauen trifft es häufiger als Männer. Das hat vor allem anatomische Gründe. Die weibliche Harnröhre ist zwischen 2 und 4 Zentimeter lang, die männliche ca. 20 Zentimeter. Bei Frauen müssen also die Erreger einen viel kürzeren Weg zurücklegen. In den Wechseljahren, nimmt das Risiko bei Frauen leicht zu, denn durch den Abfall des Östrogenspiegels wird die Schleimhaut in der Harnröhre dünner, auch das macht es den Keimen leichter.
Männer haben also deutlich seltener eine Blasenentzündung. Wenn es jedoch dazu kommt, ist sie oftmals hartnäckiger als bei Frauen.
So entsteht eine Blasenentzündung
Bei einer Blasenentzündung sind die häufigste Ursache Bakterien. Häufig stammen die Erreger aus dem Darm und dringen über die Harnröhre ein. Da spricht man dann von einer aufsteigenden Infektion. Die Entzündung kann auch bei den Nieren beginnen, dies kommt jedoch viel seltener vor. Dort spricht man dann von einer absteigenden Infektion.
Die klassischen Blasenentzündung-Symptome
Die häufigsten Symptome bei einer Blasenentzündung sind:
Wiederkehrende Blasenentzündung
Es gibt Menschen, die häufig unter Blasenentzündungen leiden. Dafür müssen mindestens 2-3 Blasenentzündungen pro Jahr vorliegen. Hierbei kommt es auch häufig zu denselben Symptomen wie Brennen beim Wasserlassen.
Nierenbeckenentzündung
Eine Nierenbeckenentzündung entsteht wenn Erreger von der Blase zum Nierenbecken aufsteigen. Dabei treten häufig Fieber und Schüttelfrost auf. Ausserdem ist eine Nierenbeckenentzündung oft mit Schmerzen im Flankenbereich einhergehend. Ein häufigeres Symptom bei der Nierenbeckenentzündung ist auch Blut im Urin. Bei schwereren Verläufen kann es auch zu Übelkeit und sogar Erbrechen kommen.
Nebenhodenentzündung
Manchmal können die Erreger bei Männern über den Samenleiter zu den Nebenhoden gelangen und eine Entzündung auslösen. Die Symptome sind Schwellung und starke Schmerzen.
Urindiagnostik
Bei Verdacht auf eine Blasenentzündung ist es besonders wichtig herauszufinden welche Bakterien vorhanden sind. Dabei wird eine Urindiagnostik in Form von Urinstreifen, Urinkultur oder mikroskopische Urinuntersuchung gemacht.
Behandlung
Grundsätzlich wird immer mit Antibiotika behandelt. Damit kann das Risiko auf eine wiederkehrende Blasenentzündung vermindert werden.
Auch in der Schwangerschaft wird mit Antibiotika behandelt. Jedoch mit anderen Präparaten, welche auf diese besondere Lebensphase angepasst sind.
Manchmal sind es keine Bakterien, die eine Blasenentzündung auslösen, sondern Pilze. Dann wird mit Antimykotika behandelt.
Hausmittel
Es gibt Massnahmen, welche die Heilung einer Blasenentzündung unterstützen:
Verlauf und Prognose
Mehrheitlich verlaufen Blasenentzündungen harmlos und heilen mittels Antibiotika innert weniger Tagen aus. Nur selten kommt es zu schwerwiegenden Komplikationen.
Bei einer Blasenentzündung ist das Urothel gereizt. Das kann zu Schmerzen und häufigem Harnlass führen. Die gereizte Blasenwand reagiert sensibler auf die Dehnungsreize und gibt dann schneller das Kommando zur Entleerung. Daraus entsteht der häufige Harndrang.
Meistens ist nicht nur die Blase von einer Entzündung betroffen, sondern auch die Harnröhre. Darum sprechen Ärzte oft von einem Harnwegsinfekt. In einigen Fällen breitet sich die Infektion sogar auf die Harnleiter und Nieren über, was dann eine ernsthafte Komplikation darstellen kann.
Wer ist von einer Blasenentzündung betroffen?
Frauen trifft es häufiger als Männer. Das hat vor allem anatomische Gründe. Die weibliche Harnröhre ist zwischen 2 und 4 Zentimeter lang, die männliche ca. 20 Zentimeter. Bei Frauen müssen also die Erreger einen viel kürzeren Weg zurücklegen. In den Wechseljahren, nimmt das Risiko bei Frauen leicht zu, denn durch den Abfall des Östrogenspiegels wird die Schleimhaut in der Harnröhre dünner, auch das macht es den Keimen leichter.
Männer haben also deutlich seltener eine Blasenentzündung. Wenn es jedoch dazu kommt, ist sie oftmals hartnäckiger als bei Frauen.
So entsteht eine Blasenentzündung
Bei einer Blasenentzündung sind die häufigste Ursache Bakterien. Häufig stammen die Erreger aus dem Darm und dringen über die Harnröhre ein. Da spricht man dann von einer aufsteigenden Infektion. Die Entzündung kann auch bei den Nieren beginnen, dies kommt jedoch viel seltener vor. Dort spricht man dann von einer absteigenden Infektion.
Die klassischen Blasenentzündung-Symptome
Die häufigsten Symptome bei einer Blasenentzündung sind:
- Schmerzen beim Wasserlassen, meist durch ein Brennen bemerkbar
- Erschwertes Wasserlassen
- Häufiger Harndrang
- Vermehrter nächtlicher Harndrang
- Schmerzen in der Blasenregion
Wiederkehrende Blasenentzündung
Es gibt Menschen, die häufig unter Blasenentzündungen leiden. Dafür müssen mindestens 2-3 Blasenentzündungen pro Jahr vorliegen. Hierbei kommt es auch häufig zu denselben Symptomen wie Brennen beim Wasserlassen.
Nierenbeckenentzündung
Eine Nierenbeckenentzündung entsteht wenn Erreger von der Blase zum Nierenbecken aufsteigen. Dabei treten häufig Fieber und Schüttelfrost auf. Ausserdem ist eine Nierenbeckenentzündung oft mit Schmerzen im Flankenbereich einhergehend. Ein häufigeres Symptom bei der Nierenbeckenentzündung ist auch Blut im Urin. Bei schwereren Verläufen kann es auch zu Übelkeit und sogar Erbrechen kommen.
Nebenhodenentzündung
Manchmal können die Erreger bei Männern über den Samenleiter zu den Nebenhoden gelangen und eine Entzündung auslösen. Die Symptome sind Schwellung und starke Schmerzen.
Urindiagnostik
Bei Verdacht auf eine Blasenentzündung ist es besonders wichtig herauszufinden welche Bakterien vorhanden sind. Dabei wird eine Urindiagnostik in Form von Urinstreifen, Urinkultur oder mikroskopische Urinuntersuchung gemacht.
Behandlung
Grundsätzlich wird immer mit Antibiotika behandelt. Damit kann das Risiko auf eine wiederkehrende Blasenentzündung vermindert werden.
Auch in der Schwangerschaft wird mit Antibiotika behandelt. Jedoch mit anderen Präparaten, welche auf diese besondere Lebensphase angepasst sind.
Manchmal sind es keine Bakterien, die eine Blasenentzündung auslösen, sondern Pilze. Dann wird mit Antimykotika behandelt.
Hausmittel
Es gibt Massnahmen, welche die Heilung einer Blasenentzündung unterstützen:
- Viel trinken
- Nieren- und Blasentee trinken
- Wärmflasche
- Sitzbäder
- Cranberrysaft
- Möglichst auf Kaffee und Alkohol verzichten
Verlauf und Prognose
Mehrheitlich verlaufen Blasenentzündungen harmlos und heilen mittels Antibiotika innert weniger Tagen aus. Nur selten kommt es zu schwerwiegenden Komplikationen.
Blinddarmentzündung

Beschreibung
Unter Blinddarmentzündung versteht man die Entzündung des Wurmfortsatzes. Der Wurmfortsatz ist eine Ausstülpung aus dem Dickdarm und hat keine Funktion für die Verdauung.
Symptome
Symptome in der Akutphase
Der Schmerz beginnt in der Magen- oder Nabelgegend und wandert innert weniger Stunden in den Unterbauch.
Meist sind die Schmerzen beim Gehen stärker. Betroffene Personen haben häufig Schmerzen beim Anheben des rechten Beines. Auch können betroffene Personen Fieber mit bis zu 39 Grad haben. Manchmal ist auch der Puls höher und es kann zu Nachtschweiss kommen. Weitere Symptome können Appetitlosigkeit, Übelkeit und Erbrechen sein.
Bei Schwangeren, Senioren und Kindern weichen Symptome häufig von den klassischen Symptomen ab – deswegen wird häufig die Diagnose verspätet gestellt.
Ursachen und Risikofaktoren
Häufigste Ursache einer Blinddarmentzündung ist eine Verstopfung des Darms. Durch die Ansammlung des Kots entzündet sich dann der Wurmfortsatz.
Untersuchungen und Diagnose
Bei Verdacht wird eine Blutprobe entnommen. Diese wird im Labor untersucht. Es werden die Anzahl der weissen Blutkörperchen (mittels Bestimmung kann man nachweisen ob eine Entzündung vorliegt oder nicht) und den CRP- Wert (dieser Wert ist auch ein Hinweis auf eine Entzündung im Körper) bestummen.
Bei der körperlichen Untersuchung tastet der Arzt den Unterbauch ab und drückt auf bestimmte Schmerzpunkte. Diese Punkte sind bei gesunden Menschen völlig schmerzfrei. Anhand dieser Untersuchung kann ein Arzt eine Blinddarmentzündung feststellen.
Behandlung
In den meisten Fällen ist eine Operation bei einer Blinddarmentzündung notwendig. Diese Operation dauert etwa 20 Minuten.
Sie werden ein paar Tage im Spital verbringen müssen. In dieser Zeit wird überwacht, wie der Darm seine Tätigkeit wiederaufnimmt. Anfänglich kann das Gehen mit Schmerzen verbunden sein.
Krankheitsverlauf und Prognose
Wird die Blinddarmentzündung schnell erkannt und behandelt, ist die Prognose in der Regel gut und verheilt ohne bleibende Schäden.
Werden die Symptome jedoch nicht rechtzeitig erkannt, kann eine Blinddarmentzündung sogar lebensbedrohlich sein. Es kommt dann vor, dass der Darm an einer Stelle durchbricht. Durch den Austritt von Kot und Bakterien in die Bauchhöhle entsteht eine Entzündung des Bauchfells, die lebensbedrohlich ist.
Unter Blinddarmentzündung versteht man die Entzündung des Wurmfortsatzes. Der Wurmfortsatz ist eine Ausstülpung aus dem Dickdarm und hat keine Funktion für die Verdauung.
Symptome
Symptome in der Akutphase
Der Schmerz beginnt in der Magen- oder Nabelgegend und wandert innert weniger Stunden in den Unterbauch.
Meist sind die Schmerzen beim Gehen stärker. Betroffene Personen haben häufig Schmerzen beim Anheben des rechten Beines. Auch können betroffene Personen Fieber mit bis zu 39 Grad haben. Manchmal ist auch der Puls höher und es kann zu Nachtschweiss kommen. Weitere Symptome können Appetitlosigkeit, Übelkeit und Erbrechen sein.
Bei Schwangeren, Senioren und Kindern weichen Symptome häufig von den klassischen Symptomen ab – deswegen wird häufig die Diagnose verspätet gestellt.
Ursachen und Risikofaktoren
Häufigste Ursache einer Blinddarmentzündung ist eine Verstopfung des Darms. Durch die Ansammlung des Kots entzündet sich dann der Wurmfortsatz.
Untersuchungen und Diagnose
Bei Verdacht wird eine Blutprobe entnommen. Diese wird im Labor untersucht. Es werden die Anzahl der weissen Blutkörperchen (mittels Bestimmung kann man nachweisen ob eine Entzündung vorliegt oder nicht) und den CRP- Wert (dieser Wert ist auch ein Hinweis auf eine Entzündung im Körper) bestummen.
Bei der körperlichen Untersuchung tastet der Arzt den Unterbauch ab und drückt auf bestimmte Schmerzpunkte. Diese Punkte sind bei gesunden Menschen völlig schmerzfrei. Anhand dieser Untersuchung kann ein Arzt eine Blinddarmentzündung feststellen.
Behandlung
In den meisten Fällen ist eine Operation bei einer Blinddarmentzündung notwendig. Diese Operation dauert etwa 20 Minuten.
Sie werden ein paar Tage im Spital verbringen müssen. In dieser Zeit wird überwacht, wie der Darm seine Tätigkeit wiederaufnimmt. Anfänglich kann das Gehen mit Schmerzen verbunden sein.
Krankheitsverlauf und Prognose
Wird die Blinddarmentzündung schnell erkannt und behandelt, ist die Prognose in der Regel gut und verheilt ohne bleibende Schäden.
Werden die Symptome jedoch nicht rechtzeitig erkannt, kann eine Blinddarmentzündung sogar lebensbedrohlich sein. Es kommt dann vor, dass der Darm an einer Stelle durchbricht. Durch den Austritt von Kot und Bakterien in die Bauchhöhle entsteht eine Entzündung des Bauchfells, die lebensbedrohlich ist.
Blutgruppenernährung

Der amerikanische Naturheilkundler Peter J. D`Adamo geht davon aus, dass Menschen mit unterschiedlichen Blutgruppen Nahrung unterschiedlich verarbeiten.
Blutgruppe 0
Laut Peter D`Adamo soll die älteste Blutgruppe die Blutgruppe 0 sein, hervorgegangen, als wir noch Jäger und Sammler waren. Daher seien, laut Blutgruppenernährung, Menschen mit der Blutgruppe 0 an fleischreiche Nahrung gewohnt, nicht aber an Milchprodukte oder Getreide, da man zu dieser Zeit weder Ackerbau noch Viehzucht betrieb. Um gesund zu bleiben sollten also Menschen mit Blutgruppe 0 nach wie vor täglich Fleisch zu sich nehmen, jedoch auf Getreide und Milch verzichten.
Blutgruppe A
Diese Blutgruppe soll gemäss D`Adamo mit den ersten Bauern entstanden sein. Vor allem Gemüse und Getreide, aber kein Fleisch und keine Milch sollten auf dem Speiseplan stehen.
Blutgruppe B
Entstanden sei sie unter den Viehzüchtern in Asien. Menschen mit dieser Blutgruppe seien nicht nur an Fleisch- und Getreidesorten, sondern auch an Milch gewohnt.
Blutgruppe AB
Geht laut der Blutgruppenernährung aus den Blutgruppen A und B hervor und ist erst in jüngster Zeit entstanden, symbolisiert also den modernen Menschen. Diese Gruppe sollte vor Allem Obst und Gemüse essen.
Nutzen der Blutgruppendiät
Es gibt begeisterte Personen, welche von positiven Erfahrungen und Veränderungen berichten.
Erfolge kann man sicher im Bereich der Beschäftigung mit Ernährungsfragen erzielen. Es werden eher Lebensmittelunverträglichkeiten und ernährungsbedingte Unpässlichkeiten erkannt, auch wenn diese nicht direkt mit der von Peter D`Adamo erstellten Liste in Übereinstimmung sind.
Wissenschaftliche Einschätzung und Kritik
Diese Diät ist wissenschaftlich nicht belegt und gewährleistet nicht für alle Blutgruppentypen eine gesunde und ausgewogene Ernährung. Beispielsweise fehlen Milch- und Getreideprodukte auf dem Speiseplan der Blutgruppe 0. Beweise für die theoretischen Grundlagen können auch nicht vorgelegt werden.
Blutgruppe 0
Laut Peter D`Adamo soll die älteste Blutgruppe die Blutgruppe 0 sein, hervorgegangen, als wir noch Jäger und Sammler waren. Daher seien, laut Blutgruppenernährung, Menschen mit der Blutgruppe 0 an fleischreiche Nahrung gewohnt, nicht aber an Milchprodukte oder Getreide, da man zu dieser Zeit weder Ackerbau noch Viehzucht betrieb. Um gesund zu bleiben sollten also Menschen mit Blutgruppe 0 nach wie vor täglich Fleisch zu sich nehmen, jedoch auf Getreide und Milch verzichten.
Blutgruppe A
Diese Blutgruppe soll gemäss D`Adamo mit den ersten Bauern entstanden sein. Vor allem Gemüse und Getreide, aber kein Fleisch und keine Milch sollten auf dem Speiseplan stehen.
Blutgruppe B
Entstanden sei sie unter den Viehzüchtern in Asien. Menschen mit dieser Blutgruppe seien nicht nur an Fleisch- und Getreidesorten, sondern auch an Milch gewohnt.
Blutgruppe AB
Geht laut der Blutgruppenernährung aus den Blutgruppen A und B hervor und ist erst in jüngster Zeit entstanden, symbolisiert also den modernen Menschen. Diese Gruppe sollte vor Allem Obst und Gemüse essen.
Nutzen der Blutgruppendiät
Es gibt begeisterte Personen, welche von positiven Erfahrungen und Veränderungen berichten.
Erfolge kann man sicher im Bereich der Beschäftigung mit Ernährungsfragen erzielen. Es werden eher Lebensmittelunverträglichkeiten und ernährungsbedingte Unpässlichkeiten erkannt, auch wenn diese nicht direkt mit der von Peter D`Adamo erstellten Liste in Übereinstimmung sind.
Wissenschaftliche Einschätzung und Kritik
Diese Diät ist wissenschaftlich nicht belegt und gewährleistet nicht für alle Blutgruppentypen eine gesunde und ausgewogene Ernährung. Beispielsweise fehlen Milch- und Getreideprodukte auf dem Speiseplan der Blutgruppe 0. Beweise für die theoretischen Grundlagen können auch nicht vorgelegt werden.
Borderline

Beschreibung
Die Borderline-Persönlichkeitsstörung bricht oft in der Jugend oder im jungen Erwachsenenalter auf.
Gefühlsstürme und Selbstverletzung
Patienten haben starke Stimmungsschwankungen und Gefühlsstürme. Viele verletzen sich selbst. Manche lösen ihre Anspannung mit Alkohol, Drogen oder betreiben hochriskante Sportarten oder rasen mit dem Auto. Viele entwickeln einen ausgeprägten Selbsthass. Sie stehen neben sich, ausserhalb ihres Körpers.
Unsicher und impulsiv
Borderline-Patienten rasten schnell aus und sind streitsüchtig. Das eigene Bild ist instabil. Viele haben Probleme ein angestrebtes Ziel zu verfolgen.
Schwarz-Weiß-Denken
Typisch ist das ausgeprägte „Schwarz-Weiss-Denken“. Sie idealisieren anfänglich eine Person in ihrer Umgebung, um sie dann bei der kleinsten Enttäuschung abzuwerten. Daher ist es für Borderline-Patienten extrem schwierig eine stabile Beziehung einzugehen.
Andere Krankheiten
Häufig ist Borderline von anderen Erkrankungen begleitet. Viele leiden zeitweise unter Depressionen. Häufig auch unter Panikstörungen, Alkoholismus oder Drogenabhängigkeit.
Ursachen
Man geht davon aus, dass eine genetische Veranlagung und traumatische Erfahrungen die Störung auslösen können.
Diagnose
Für die Diagnose wird nicht nur der Patient befragt, sondern auch vor allem andere Familienmitglieder. Der Arzt fragt nach den typischen Symptomen wie zum Beispiel problematische Beziehungen, Lebenskrisen, Aggressionen und Selbstverletzungen.
Therapie
Heutzutage hat die Behandlung für Borderline grosse Fortschritte gemacht.
Für Patienten, welche zu selbstverletzendem Verhalten neigen, ist eine stationäre Therapieeinheit sehr wichtig.
Prognose
Lange Zeit galten Borderline-Patienten als hoffnungslose Fälle. Dieses Bild hat sich in den letzten Jahren extrem gewandelt. Vielen haben jedoch auch nach einer Therapie langfristig Probleme, die Gefühle zu kontrollieren oder sich sozial zu integrieren.
Die Borderline-Persönlichkeitsstörung bricht oft in der Jugend oder im jungen Erwachsenenalter auf.
Gefühlsstürme und Selbstverletzung
Patienten haben starke Stimmungsschwankungen und Gefühlsstürme. Viele verletzen sich selbst. Manche lösen ihre Anspannung mit Alkohol, Drogen oder betreiben hochriskante Sportarten oder rasen mit dem Auto. Viele entwickeln einen ausgeprägten Selbsthass. Sie stehen neben sich, ausserhalb ihres Körpers.
Unsicher und impulsiv
Borderline-Patienten rasten schnell aus und sind streitsüchtig. Das eigene Bild ist instabil. Viele haben Probleme ein angestrebtes Ziel zu verfolgen.
Schwarz-Weiß-Denken
Typisch ist das ausgeprägte „Schwarz-Weiss-Denken“. Sie idealisieren anfänglich eine Person in ihrer Umgebung, um sie dann bei der kleinsten Enttäuschung abzuwerten. Daher ist es für Borderline-Patienten extrem schwierig eine stabile Beziehung einzugehen.
Andere Krankheiten
Häufig ist Borderline von anderen Erkrankungen begleitet. Viele leiden zeitweise unter Depressionen. Häufig auch unter Panikstörungen, Alkoholismus oder Drogenabhängigkeit.
Ursachen
Man geht davon aus, dass eine genetische Veranlagung und traumatische Erfahrungen die Störung auslösen können.
Diagnose
Für die Diagnose wird nicht nur der Patient befragt, sondern auch vor allem andere Familienmitglieder. Der Arzt fragt nach den typischen Symptomen wie zum Beispiel problematische Beziehungen, Lebenskrisen, Aggressionen und Selbstverletzungen.
Therapie
Heutzutage hat die Behandlung für Borderline grosse Fortschritte gemacht.
Für Patienten, welche zu selbstverletzendem Verhalten neigen, ist eine stationäre Therapieeinheit sehr wichtig.
Prognose
Lange Zeit galten Borderline-Patienten als hoffnungslose Fälle. Dieses Bild hat sich in den letzten Jahren extrem gewandelt. Vielen haben jedoch auch nach einer Therapie langfristig Probleme, die Gefühle zu kontrollieren oder sich sozial zu integrieren.
Boreout

Was ist ein Boreout?
Boreout könnte man als Gegenstück zum Burnout sehen. Man spricht davon, wenn eine Person nicht unter Überforderung, sondern Unterforderung leidet und dies Langeweile und Unzufriedenheit auslöst. Unterforderung beschreibt das Gefühl, mehr leisten zu können, als von einem gefordert wird.
Die Folgeerscheinungen sind ähnlich denen bei Überforderung; Müdigkeit, Lustlosigkeit, Frustration und Gereiztheit. Oft ziehen sich die Betroffenen zurück und stellen keine Ansprüche mehr an sich und das Arbeitsergebnis.
Wie kann es zum Boreout kommen?
Dies passiert, wenn eine Arbeitstätigkeit nicht den Stärken und Vorlieben der ausübenden Person entspricht. Ein Arbeitnehmer kann quantitativ unterfordert sein; er bekommt nicht genug Arbeit. Andererseits kann er qualitativ unterfordert sein; in diesem Fall bekommt er nicht genug spannende und herausfordernde Arbeit.
Das Paradoxe ist…
Wer ein Boreout hat, ist unzufrieden mit seiner Situation am Arbeitsplatz, da er zu wenig leisten kann und keine Anerkennung erfährt. Paradoxerweise erhält er diesen Zustand der Unzufriedenheit mit Strategien am Leben, da er mit der Zeit die Energie verliert, um die Situation zu ändern. Nicht selten kommt es vor, dass die Betroffenen durch Desinteresse und Lustlosigkeit die einfachsten Aufgaben, die er zu tun bekommt, nicht in zufriedenstellendem Masse erfüllt. So hat der Vorgesetzte das Gefühl, der Arbeitnehmer könne dementsprechend auch keine komplexen Aufgaben bewältigen. Dies kann ein Teufelskreis auslösen.
Daher ist es enorm wichtig, frühzeitig das Gespräch mit dem Vorgesetzten zu suchen und nach einer Lösung der Fehlbelastung zu suchen.
Ist dies im Unternehmen nicht möglich, kann es von Vorteil sein, wenn sich der Betroffene nach einer Versetzung oder einer neuen Arbeitsstelle umsieht.
Die Folgeerscheinungen sind ähnlich denen bei Überforderung; Müdigkeit, Lustlosigkeit, Frustration und Gereiztheit. Oft ziehen sich die Betroffenen zurück und stellen keine Ansprüche mehr an sich und das Arbeitsergebnis.
Wie kann es zum Boreout kommen?
Dies passiert, wenn eine Arbeitstätigkeit nicht den Stärken und Vorlieben der ausübenden Person entspricht. Ein Arbeitnehmer kann quantitativ unterfordert sein; er bekommt nicht genug Arbeit. Andererseits kann er qualitativ unterfordert sein; in diesem Fall bekommt er nicht genug spannende und herausfordernde Arbeit.
Das Paradoxe ist…
Wer ein Boreout hat, ist unzufrieden mit seiner Situation am Arbeitsplatz, da er zu wenig leisten kann und keine Anerkennung erfährt. Paradoxerweise erhält er diesen Zustand der Unzufriedenheit mit Strategien am Leben, da er mit der Zeit die Energie verliert, um die Situation zu ändern. Nicht selten kommt es vor, dass die Betroffenen durch Desinteresse und Lustlosigkeit die einfachsten Aufgaben, die er zu tun bekommt, nicht in zufriedenstellendem Masse erfüllt. So hat der Vorgesetzte das Gefühl, der Arbeitnehmer könne dementsprechend auch keine komplexen Aufgaben bewältigen. Dies kann ein Teufelskreis auslösen.
Daher ist es enorm wichtig, frühzeitig das Gespräch mit dem Vorgesetzten zu suchen und nach einer Lösung der Fehlbelastung zu suchen.
Ist dies im Unternehmen nicht möglich, kann es von Vorteil sein, wenn sich der Betroffene nach einer Versetzung oder einer neuen Arbeitsstelle umsieht.
Bulimie

Beschreibung
Bei der Bulimie treten Fressanfälle auf, sowie das anschliessende herbeigeführte Erbrechen. Darum wird die Bulimie umgangssprachlich auch als Ess-Brech-Sucht bezeichnet. Die Fressattacken werden oft durch Stress ausgelöst. Während des Essen verspüren die Einen eine kurzfristige Entspannung. Nach der Attacke schämen oder ekeln sich viele für ihr Verhalten.
Bulimie-Betroffene kontrollieren ihr Essverhalten stark. Sie halten oft eine Diät. Immer wieder verlieren sie aber während einer Heisshungerattacke jegliche Kontrolle und erbrechen dann oft das Verzehrte im Anschluss.
Symptome
Die Bulimie ist für Aussenstehende nicht leicht zu erkennen, denn in der Regel sind Betroffene normal- oder nur leicht untergewichtig. Oft finden die Fress-Brech-Anfälle im Geheimen statt, sodass meist lange Zeit niemand etwas bemerkt.
Bulimie - Folgen
Nach einiger Zeit kann die Bulimie schwere körperliche Schäden hervorrufen. Durch das ständige Erbrechen leiden Magen, Speiseröhre und Zähne. Es kann auch durch eine zusätzliche Diät zu Mangelerscheinungen kommen. Oftmals entsteht dadurch ein Kalium- und Calciummangel.
Ursachen und Risikofaktoren
Die Ursachen sind noch nicht richtig geklärt. Man ist lange Zeit davon ausgegangen, dass ein geringes Selbstwertgefühl oder familiäre Einflüsse eine Bulimie verursachen. Inzwischen weiss man, dass auch genetische Veranlagung eine wichtige Rolle spielt.
Untersuchungen und Diagnose
Psychologische Diagnostik
Wenn der Arzt eine Bulimie feststellt wird er den Betroffenen psychotherapeutische Hilfe vermitteln. Der Psychotherapeut kann bestimmten, ober der Patient an weiteren Störungen leidet und mit dem Patienten einen geeignete Therapie zusammenstellen.
Medizinische Untersuchung
Es ist sehr wichtig, dass neben der psychologischen Diagnostik auch eine körperliche Untersuchung stattfindet um mögliche Folgeschäden auszuschliessen. Der Arzt untersucht das Blut, den Magen, die Speiseröhre und die Zähne.
Behandlung
Die Bulimie ist eine ernst zu nehmende psychische Störung, die ohne fachkundige Hilfe und Behandlung in der Regel nicht zu überwinden ist. Eine Behandlung kann stationär oder ambulant erfolgen.
Krankheitsverlauf und Prognose
Mit einer Bulimie-Therapie bessern sich die Symptome der Erkrankten. Allerdings erleiden viele im Laufe der Zeit einen Rückfall. Der Verlauf bei der Bulimie ist deutlich besser als bei Magersüchtigen. Jedoch gilt: je früher Betroffene sich in Behandlung begeben, desto besser sind die Heilungschancen.
Bei der Bulimie treten Fressanfälle auf, sowie das anschliessende herbeigeführte Erbrechen. Darum wird die Bulimie umgangssprachlich auch als Ess-Brech-Sucht bezeichnet. Die Fressattacken werden oft durch Stress ausgelöst. Während des Essen verspüren die Einen eine kurzfristige Entspannung. Nach der Attacke schämen oder ekeln sich viele für ihr Verhalten.
Bulimie-Betroffene kontrollieren ihr Essverhalten stark. Sie halten oft eine Diät. Immer wieder verlieren sie aber während einer Heisshungerattacke jegliche Kontrolle und erbrechen dann oft das Verzehrte im Anschluss.
Symptome
Die Bulimie ist für Aussenstehende nicht leicht zu erkennen, denn in der Regel sind Betroffene normal- oder nur leicht untergewichtig. Oft finden die Fress-Brech-Anfälle im Geheimen statt, sodass meist lange Zeit niemand etwas bemerkt.
Bulimie - Folgen
Nach einiger Zeit kann die Bulimie schwere körperliche Schäden hervorrufen. Durch das ständige Erbrechen leiden Magen, Speiseröhre und Zähne. Es kann auch durch eine zusätzliche Diät zu Mangelerscheinungen kommen. Oftmals entsteht dadurch ein Kalium- und Calciummangel.
Ursachen und Risikofaktoren
Die Ursachen sind noch nicht richtig geklärt. Man ist lange Zeit davon ausgegangen, dass ein geringes Selbstwertgefühl oder familiäre Einflüsse eine Bulimie verursachen. Inzwischen weiss man, dass auch genetische Veranlagung eine wichtige Rolle spielt.
Untersuchungen und Diagnose
Psychologische Diagnostik
Wenn der Arzt eine Bulimie feststellt wird er den Betroffenen psychotherapeutische Hilfe vermitteln. Der Psychotherapeut kann bestimmten, ober der Patient an weiteren Störungen leidet und mit dem Patienten einen geeignete Therapie zusammenstellen.
Medizinische Untersuchung
Es ist sehr wichtig, dass neben der psychologischen Diagnostik auch eine körperliche Untersuchung stattfindet um mögliche Folgeschäden auszuschliessen. Der Arzt untersucht das Blut, den Magen, die Speiseröhre und die Zähne.
Behandlung
Die Bulimie ist eine ernst zu nehmende psychische Störung, die ohne fachkundige Hilfe und Behandlung in der Regel nicht zu überwinden ist. Eine Behandlung kann stationär oder ambulant erfolgen.
Krankheitsverlauf und Prognose
Mit einer Bulimie-Therapie bessern sich die Symptome der Erkrankten. Allerdings erleiden viele im Laufe der Zeit einen Rückfall. Der Verlauf bei der Bulimie ist deutlich besser als bei Magersüchtigen. Jedoch gilt: je früher Betroffene sich in Behandlung begeben, desto besser sind die Heilungschancen.
C
Chakren

Mit Chakra (Rad, Kreis) werden Energiezentren, die eine Verbindung zwischen dem materiellen Körper und der Körperenergie des Menschen herstellen, bezeichnet. Diese Chakren kommen auf unserem Körper zahlreich vor, die sieben wichtigsten Energiepunkte, die Haupt-Chakren, befinden sich entlang der Wirbelsäule und sind über sogenannte Meridianbahnen miteinander verbunden. Diese Energiepunkte sind Hauptzentren, die unser Seelenleben und Geistesleben stark beeinflussen können und unsere Aura bilden. Über die Chakren können wir körperliche und seelische Blockaden heilen.
Die Chakren kann man sich als feinstoffliche Energiewirbel vorstellen, die im und ausserhalb des Körpers sind, welche Energien von aussen aufnehmen und dem menschlichen Energiesystem zuführen. Diese Lebensenergien sind aus der Natur und der Umwelt und werden so umgewandelt, dass der physische Körper sich weiterentwickeln kann. Dies kann vom Menschen als Gedanke, Gefühl oder physische Empfindung wahrgenommen werden.
Die von den Chakren zugeführte Energie wird im Körper verteilt. Jedes Chakra versorgt jedoch einen bestimmten Bereich des Körpers mit Energie. Arbeiten alle Chakren einwandfrei und gleichmässig, fühlen wir uns gesund und zufrieden.
Jedes dieser sieben Hauptchakren steht für einen bestimmten Lebensbereich, bzw. Persönlichkeits- oder Tätigkeitsbereich.
Die Chakren kann man sich als feinstoffliche Energiewirbel vorstellen, die im und ausserhalb des Körpers sind, welche Energien von aussen aufnehmen und dem menschlichen Energiesystem zuführen. Diese Lebensenergien sind aus der Natur und der Umwelt und werden so umgewandelt, dass der physische Körper sich weiterentwickeln kann. Dies kann vom Menschen als Gedanke, Gefühl oder physische Empfindung wahrgenommen werden.
Die von den Chakren zugeführte Energie wird im Körper verteilt. Jedes Chakra versorgt jedoch einen bestimmten Bereich des Körpers mit Energie. Arbeiten alle Chakren einwandfrei und gleichmässig, fühlen wir uns gesund und zufrieden.
Jedes dieser sieben Hauptchakren steht für einen bestimmten Lebensbereich, bzw. Persönlichkeits- oder Tätigkeitsbereich.
Wurzelchakra
Funktion: Verbindung zur Erde, Urvertrauen, Stabilität, Wurzel für die Selbsterhaltung, Kraftquelle für alle Aktivitäten, Zentrum der Energieversorgung für den Organismus, Lebensenergie, Vitalität, Riechen
Farbe: feurig rot
Unser Chakraöl: Red Amber
Stein: Granat
Bachblüten: Clematis, Sweet Chestnut, Rock Rose
Lage: am unteren Ende der Wirbelsäule, Steißbein, Damm
Physische Ebene
Farbe: feurig rot
Unser Chakraöl: Red Amber
Stein: Granat
Bachblüten: Clematis, Sweet Chestnut, Rock Rose
Lage: am unteren Ende der Wirbelsäule, Steißbein, Damm
Physische Ebene
Sakralchakra
Funktion: Zentrum unmittelbarer, frei fließender Emotionen, der Sinnlichkeit und sexuellen Energie, Verteilstelle vitaler Energien, Sitz der schöpferischen Kräfte, der Begeisterung und des Staunens, Kreativität und Beziehung, Schmecken
Farbe: orange
Unser Chakraöl: Musk
Stein: Karneol
Bachblüten: Oak, Olive, Pine
Lage: etwa drei Zentimeter unterhalb des Bauchnabels
physische Ebene
Farbe: orange
Unser Chakraöl: Musk
Stein: Karneol
Bachblüten: Oak, Olive, Pine
Lage: etwa drei Zentimeter unterhalb des Bauchnabels
physische Ebene
Solarplexuschakra
Funktion: Umwandlung grobstofflicher Energie ins Feinstoffliche, Verarbeitung vitaler Impulse, Stimmungslagen und Gefühle, Aktivierung von intellektuellem Verstehen, Steuerung von Beziehungen und Verbindungen, Sitz der persönlichen Kraft, des Selbstvertrauens, Entstehung von Zufriedenheit, Weisheit, Sehen
Farbe: gelb bis goldweiss
Unser Chakraöl: Jasmin
Stein: Citrin
Bachblüten: Impatiens, Scleranthus, Hornbeam
Lage: am Solarplexus in der Magengrube
Physische Ebene
Farbe: gelb bis goldweiss
Unser Chakraöl: Jasmin
Stein: Citrin
Bachblüten: Impatiens, Scleranthus, Hornbeam
Lage: am Solarplexus in der Magengrube
Physische Ebene
Herzchakra
Funktion: Quelle der Heilung, Umwandlung vitaler Gefühle in Mitgefühl und Liebe, Entwicklung von Selbstliebe und Akzeptanz, Entfaltung des Sinnes für Schönheit und Harmonie, Steuerung der Emotionen, Regulation des Immunsystems, Harmonie, Liebe, Tasten
Farbe: grün, rosa, gold
Unser Chakraöl: Rose
Stein: Aventurin
Bachblüten: Red Chestnut, Willow, Chicory (Zichorie)
Lage: Herzgegend, in der Mitte des Brustkorbs
Astrale Ebene
Farbe: grün, rosa, gold
Unser Chakraöl: Rose
Stein: Aventurin
Bachblüten: Red Chestnut, Willow, Chicory (Zichorie)
Lage: Herzgegend, in der Mitte des Brustkorbs
Astrale Ebene
Kehlkopfchakra
Funktion: Verbindung der körperlichen und seelischen mit den geistigen Zentren, Verteilung der kreativen Energien, Steuerung des individuellen Ausdrucks und der Kommunikation, Transformation von Angst, Entstehung von Freude, Quelle von innerer Weite, Ruhe und Inspiration, Hören
Farbe: Hellblau
Unser Chakraöl: Amber Kashmir
Stein: Aquamarin
Bachblüten: Agrimony, Cerato, Mimulus
Lage: an der Kehle
Spirituelle Ebene
Farbe: Hellblau
Unser Chakraöl: Amber Kashmir
Stein: Aquamarin
Bachblüten: Agrimony, Cerato, Mimulus
Lage: an der Kehle
Spirituelle Ebene
Stirnchakra
Funktion: Sitz von intuitivem und rationellem Denken sowie ganzheitlicher Erkenntnis, Ausstrahlung und Steuerung geistiger Energien, Manifestation durch Gedankenkraft, Erinnerungsvermögen, Visionen und Hellsehen, Intuition, sinnliche Wahrnehmung
Farbe: indigoblau, violett, gelblich
Unser Chakraöl: Sandalwood
Stein: Lapislazuli
Bachblüten: Crab Apple, Vine, Walnut
Lage: Stirnmitte zwischen den Augenbrauen
Spirituelle Ebene
Farbe: indigoblau, violett, gelblich
Unser Chakraöl: Sandalwood
Stein: Lapislazuli
Bachblüten: Crab Apple, Vine, Walnut
Lage: Stirnmitte zwischen den Augenbrauen
Spirituelle Ebene
Krohnenchakra
Funktion: Öffnung des Menschen zum Kosmos, Erfahrung der geistigen und spirituellen Welt, Bewusstwerdung der Alleinheit, Hingabe, Vereinigung, Vollendung
Farbe: violett, gold, weissUnser Chakraöl: Lotus
Stein: Amethyst
Bachblüten: Wild Rose, White Chestnut
Lage: am obersten Punkt des Kopfes
Spirituelle Ebene
Chakra-Öle

Zur konstituitonalen Unterstützung finden Sie bei uns auch hochwertige Chakra-Öle. Sie regen die Sinne an und helfen uns zu öffnen. Ebenso lassen sie helfende Energien durch unseren Körper fliessen.
Unsere Öle und ihre Zuordnung zu den Chakren:
Unsere Öle und ihre Zuordnung zu den Chakren:
Red Amber
Dieses Öl spricht die Schwingungen des Wurzelchakras an. Es hilft uns, die materielle Ebene mit der emotionalen und der mentalen Ebene zu verbinden. Das Selbstvertrauen kann leichter aufgebaut werden.
Musk
Seine Schwingungen regt die Ebene des Sakralchakras an und hilft zu einer bewussten Wahrnehmung der Vorgänge im eigenen Körper. Dieses Öl unterstützt das Selbstwertgefühl und hilft Schuldgefühle zu verstehen und aufzulösen.
Jasmin
DerSolarplexus wird durch die Schwingungen von Jasmin angeregt. Es wird ein Ausgleich zwischen dem menschlichen und dem sensitiven Bewusstsein geschaffen. Durch das Jasminöl kann die Verbindung zwischen der Sexualität und Spiritualität leichter hergestellt werden. Zudem dient der Duft zum Schutz vor Negativität.
Rose
Rosenöl stimuliert das Herzchakraund hilft dem Anwender auf der emotionalen Ebene zu kommunizieren. Der Duft unterstützt uns darin, das Herz für unser Umfeld und unser Sein leichter zu öffnen. Es störkt das Immun- und Nervensystem und balanciert unseren Körper aus. Bei Nervosität und innerer Unruhe kann es ausgleichend wirken.
Amber Kashmir
Dieses Öl spricht das Kehlkopfchakra an uns soll dem Anwender helfen, sein inneres Selbst in der Sprache auszudrücken. Es fördert die Bereitschaft, sich mit seinem inneren und seinem äusseren Leben auseinanderzusetzen und ohne Furcht seine eigene Wahrheit auszudrücken.
Sandalwood
Der warmholzige Duft des Sandelholzes hilft besonders bei der Meditation seine Wahrnehmung zu erweitern. Er schwingt mit dem dritten Auge und verhilft Stress besser zu verarbeiten. Sandelholz stimuliert das Immunsystem und fördert ein ausgeglichenes Wohlbefinden.
Es ist das reinste unserer Chakraöle und spricht die Schwingung des Kronenchakras an. Es beeinflusst alle genannten Chakren in positiver Weise. Es erleichtert die Verbindung zu höheren Bewusstseinsebenen.
Anwendung
als Badezusatz, als Raumduft 3-4 Tropfen in einer Duftlampe oder verdünnt als Körperöl bei Massage und Körperpflege.
Die Öle sollten lichtgeschützt und kindersicher aufbewahrt werden. Die Öle nicht mit offenem Feuer oder heissen Quelle in Verbindung bringen, da sie leicht entflammbar sind.
Chakra-Massage

Die energetische und spirituelle Arbeit der Chakramassage erfordert Hingabe, Sensibilität und die Bereitschaft einen Menschen auf seelischer und psychischer Ebene heilen zu wollen. Die Chakramassage findet ihre Grenzen, wenn es um rein körperliche Erkrankungen geht. Bei Durchblutungsstörungen, Muskelverspannungen oder Verdauungsproblemen hilft sie eher nicht.
Pro Massage sollte nur ein Chakra aktiviert werden. Sind aber mehrere gestört, beginnt man mit dem untersten, immer vom Wurzelchakra zum Scheitelchakra, damit die Energie besser fliessen kann.
Massage beim Therapeuten
Der Masseur spürt die Aktivität des jeweiligen Chakras beim lediglichen Handauflegen und kann Druck, Wärme, Kribbeln oder auch „Leblosigkeit“ wahrnehmen. Er reibt seine Hände aneinander und legt dann die linke Hand auf das gestörte Chakra. Dann legt er die rechte Hand auf die Linke und versucht durch bewusste Bauchatmung die universelle Energie in sich aufzunehmen und beim Ausatmen durch die Hände abzugeben. Durch Visualisierung, Mantras und das Auflegen von Chakra-Edelsteinen kann die Wirkung verstärkt werden. Die Massage wird beendet, sobald der Masseur eine Stimulation im Chakra verspürt. Der Massageempfänger sollte danach eine kurze Zeit nachruhen können.
Selbstmassage
Wenn Sie zum Beispiel das Bauchchakra (Sakralchakra) stimulieren wollen, dann legen Sie sich an einen ruhigen Ort auf den Rücken und entspannen sich. Legen Sie die Hände auf Ihren Bauch und beginnen Sie die Massage mit kreisenden Bewegungen im Urzeigersinn. Für die Harmonie und um die Wirkung zu verstärken können Sie für die Massage auch ein paar Tropfen des Bauchchakraöls verwenden und mit den kreisenden Bewegungen einmassieren. Schliessen Sie nun ihre Augen und lenken Ihre ganze Aufmerksamkeit auf den Bauchbereich. Durch eine bewusste Atmung gelingt dies besonders gut und die Energie kann besser fliessen. Sie brauchen nichts Weiteres zu tun, als einfach dazuliegen. Nehmen sie aufkommende Empfindungen und Gefühle wahr, ohne sie zu werten. Spannungen werden durch bewusst betontes Ausatmen losgelassen. Sobald Sie keine Anspannungen mehr spüren, noch eine Weile ruhig daliegen, die Energie fliessen spüren und den Moment geniessen.
Partnermassage
Chakramassagen eignen sich auch gut als Partnermassage. Anstatt, dass Sie das entsprechende Chakra stimulieren, soll der Partner an der entsprechenden Stelle die Hände auflegen und auf die Empfindungen konzentrieren. Ist sie warm, pulsierend, kalt, stark, schwach oder gar leblos? Massieren Sie die Stelle mit dem betreffenden Chakraöl mit sanften, kreisförmigen Bewegungen. Legen Sie nach einigen Minuten erneut die Hände auf die Stelle und versuchen Sie die Gefühle und inneren Schwingungen wahrzunehmen. Spüren Sie etwas anderes? Hat sich etwas verändert? Teilen Sie diese Erfahrung dem Partner mit und fragen Sie, was er gespürt hat.
Pro Massage sollte nur ein Chakra aktiviert werden. Sind aber mehrere gestört, beginnt man mit dem untersten, immer vom Wurzelchakra zum Scheitelchakra, damit die Energie besser fliessen kann.
Massage beim Therapeuten
Der Masseur spürt die Aktivität des jeweiligen Chakras beim lediglichen Handauflegen und kann Druck, Wärme, Kribbeln oder auch „Leblosigkeit“ wahrnehmen. Er reibt seine Hände aneinander und legt dann die linke Hand auf das gestörte Chakra. Dann legt er die rechte Hand auf die Linke und versucht durch bewusste Bauchatmung die universelle Energie in sich aufzunehmen und beim Ausatmen durch die Hände abzugeben. Durch Visualisierung, Mantras und das Auflegen von Chakra-Edelsteinen kann die Wirkung verstärkt werden. Die Massage wird beendet, sobald der Masseur eine Stimulation im Chakra verspürt. Der Massageempfänger sollte danach eine kurze Zeit nachruhen können.
Selbstmassage
Wenn Sie zum Beispiel das Bauchchakra (Sakralchakra) stimulieren wollen, dann legen Sie sich an einen ruhigen Ort auf den Rücken und entspannen sich. Legen Sie die Hände auf Ihren Bauch und beginnen Sie die Massage mit kreisenden Bewegungen im Urzeigersinn. Für die Harmonie und um die Wirkung zu verstärken können Sie für die Massage auch ein paar Tropfen des Bauchchakraöls verwenden und mit den kreisenden Bewegungen einmassieren. Schliessen Sie nun ihre Augen und lenken Ihre ganze Aufmerksamkeit auf den Bauchbereich. Durch eine bewusste Atmung gelingt dies besonders gut und die Energie kann besser fliessen. Sie brauchen nichts Weiteres zu tun, als einfach dazuliegen. Nehmen sie aufkommende Empfindungen und Gefühle wahr, ohne sie zu werten. Spannungen werden durch bewusst betontes Ausatmen losgelassen. Sobald Sie keine Anspannungen mehr spüren, noch eine Weile ruhig daliegen, die Energie fliessen spüren und den Moment geniessen.
Partnermassage
Chakramassagen eignen sich auch gut als Partnermassage. Anstatt, dass Sie das entsprechende Chakra stimulieren, soll der Partner an der entsprechenden Stelle die Hände auflegen und auf die Empfindungen konzentrieren. Ist sie warm, pulsierend, kalt, stark, schwach oder gar leblos? Massieren Sie die Stelle mit dem betreffenden Chakraöl mit sanften, kreisförmigen Bewegungen. Legen Sie nach einigen Minuten erneut die Hände auf die Stelle und versuchen Sie die Gefühle und inneren Schwingungen wahrzunehmen. Spüren Sie etwas anderes? Hat sich etwas verändert? Teilen Sie diese Erfahrung dem Partner mit und fragen Sie, was er gespürt hat.
Chlamydien-Infektion

Beschreibung
Chlamydien sind Bakterien, die - je nach Untergruppe - verschiedene Erkrankungen hervorrufen können. Folgende Untergruppen gibt es:
Chlamydia trachomatis verursacht Geschlechtskrankheiten und Entzündungen am Auge.
Chlamydien-Infektionen zählen heute zu den häufigsten Geschlechtskrankheiten.
In tropischen und subtropischen Regionen rufen die Erreger außerdem eine entzündliche Bindehautentzündung hervor, das sogenannte Trachom. Es ist dort eine der häufigsten Ursachen für Erblindung. Mit einer geeigneten Therapie gegen die Chlamydien (Antibiotika) lässt sich die Erblindung jedoch verhindern.
Chlamydia pneumoniae kann Entzündungen der Bronchien (Bronchitis) und der Nasennebenhöhlen (Sinusitis) hervorrufen. Diese Chlamydien sind weit verbreitet. Sie führen gegebenenfalls zu einer Lungenentzündung (sogenannte atypische Pneumonie), die meist mild verläuft.
Chlamydia psittaci ist der Erreger der Papageienkrankheit (Ornithose), die auch auf den Menschen übertragbar ist (Zoonose). Diese Erkrankung ist sehr selten und ähnelt einer schweren Lungenentzündung.
Ursachen
Chlamydien sind Bakterien, die sich in menschlichen Körperzellen vermehren. Für den Menschen ist insbesondere Chlamydia trachomatis bedeutsam - das Bakterium wird fast ausschließlich über Menschen übertragen.
Eine Übertragung der Chlamydien erfolgt vor allem durch Geschlechtsverkehr, entweder oral oder als Schmierinfektion (Kontaktinfektion). Von einer Infektion sind besonders Personen mit häufig wechselnden Partnerinnen und Partnern gefährdet. Die Chlamydien können dabei durch ungeschützten Geschlechtsverkehr übertragen werden.
Die Beschwerden der Chlamydien-Infektion machen sich ein bis drei Wochen nach der Ansteckung bemerkbar (so genannte Inkubationszeit); es kommt dann zu Entzündungen. Unbehandelte Chlamydien-Infektionen sind bei Frauen eine häufige Ursache für Unfruchtbarkeit.
Schwangere, die an einer Chlamydien-Infektion leiden, haben häufiger eine Frühgeburt oder einen vorzeitigen Fruchtblasensprung. Sie können ihre Kinder während der Geburt anstecken. Dies führt bei den Neugeborenen zu einer Augenentzündung sowie in seltenen Fällen zu einer Lungenentzündung.
Symptome
Bei etwa 80 Prozent der Frauen und etwa 50 Prozent der Männer treten nach der Infektion mit Chlamydien nur geringfügige oder gar keine Beschwerden auf. Folgende Symptome können durch Chlamydien verursacht werden:
Männer
Bei Männern ist die Entzündung der Harnröhre (Urethritis) das häufigste Symptom. Das Wasserlassen ist erschwert. Gleichzeitig besteht ein starker Harndrang. In der Harnröhre ist ein ziehender Schmerz zu spüren und die Chlamydien verursachen einen schleimig-eitrigen Ausfluss. Beim Urinieren juckt oder brennt es. Zusätzlich können Nebenhoden und Prostata entzündet sein.
Frauen
Bei Frauen kommt es zu vermehrtem, mitunter eitrigem Ausfluss, sowie zu Juckreiz und Brennen während des Wasserlassens. Die Chlamydien-Infektion beschränkt sich zunächst auf den Gebärmutterhals und/oder die Harnröhre.
Sie kann jedoch in die Gebärmutterhöhle und die Eileiter aufsteigen. Dies führt zu einer Infektion im Becken, zum Beispiel der Eileiter und Eierstöcke (so genannte Adnexitis). Diese Entzündung geht mit Fieber und Bauchschmerzen einher. Bei einer weiteren Ausbreitung der Chlamydien kommt es gegebenenfalls auch zu einer Entzündungsreaktion in der Umgebung der Leber (Perihepatitis).
Als Folge einer Chlamydien-Infektion ist Unfruchtbarkeit (meist aufgrund verklebter Eileiter) möglich.
Trachom
Ein Trachom ist hierzulande eher selten. In Entwicklungsländern ist es eine häufige Ursache von Erblindung. Die Chlamydien-Infektion des Auges führt zunächst zu einer Bindehautentzündung mit folgenden Beschwerden:
Wird das Trachom nicht behandelt, kann die Chlamydien-Infektion auf die Hornhaut übergreifen - dies führt zu einer Verschlechterung der Sehfähigkeit bis hin zur Erblindung.
Diagnose
Neuere Diagnoseverfahren funktionieren auf der Basis von molekulargenetischen Methoden. Dabei wird im Morgenurin und im Sekret des Gebärmutterhalses (bei Männern das der Harnröhre) nach dem Erbgut der Chlamydien gesucht (DNS).
Therapie
Bei einer Chlamydien-Infektion ist es wichtig, dass beide/alle Partner untersucht und gleichzeitig behandelt werden. Ansonsten kommt es zu gegenseitigen und wiederholten Ansteckungen mit den Chlamydien (Ping-Pong-Effekt).
Die Behandlung mit Antibiotika erfolgt über mindestens eine Woche. In manchen Fällen dehnt der Arzt die Behandlungsdauer auch auf über 14 Tage aus. Nur so lassen sich die Chlamydien wirksam bekämpfen.
Vorbeugen
Sie können sich selbst vor einer Chlamydien-Infektion schützen beziehungsweise im Ansteckungsfall richtig reagieren:
Auch vor jedem Eingriff an der Gebärmutter (vor der Geburt, Einsetzen einer Spirale, künstliche Befruchtung) sollte eine Chlamydien-Infektion ausgeschlossen werden. Bei Schwangeren ist ein Test auf Chlamydien Teil der Mutterschaftsvorsorge.
Chlamydien sind Bakterien, die - je nach Untergruppe - verschiedene Erkrankungen hervorrufen können. Folgende Untergruppen gibt es:
Chlamydia trachomatis verursacht Geschlechtskrankheiten und Entzündungen am Auge.
Chlamydien-Infektionen zählen heute zu den häufigsten Geschlechtskrankheiten.
In tropischen und subtropischen Regionen rufen die Erreger außerdem eine entzündliche Bindehautentzündung hervor, das sogenannte Trachom. Es ist dort eine der häufigsten Ursachen für Erblindung. Mit einer geeigneten Therapie gegen die Chlamydien (Antibiotika) lässt sich die Erblindung jedoch verhindern.
Chlamydia pneumoniae kann Entzündungen der Bronchien (Bronchitis) und der Nasennebenhöhlen (Sinusitis) hervorrufen. Diese Chlamydien sind weit verbreitet. Sie führen gegebenenfalls zu einer Lungenentzündung (sogenannte atypische Pneumonie), die meist mild verläuft.
Chlamydia psittaci ist der Erreger der Papageienkrankheit (Ornithose), die auch auf den Menschen übertragbar ist (Zoonose). Diese Erkrankung ist sehr selten und ähnelt einer schweren Lungenentzündung.
Ursachen
Chlamydien sind Bakterien, die sich in menschlichen Körperzellen vermehren. Für den Menschen ist insbesondere Chlamydia trachomatis bedeutsam - das Bakterium wird fast ausschließlich über Menschen übertragen.
Eine Übertragung der Chlamydien erfolgt vor allem durch Geschlechtsverkehr, entweder oral oder als Schmierinfektion (Kontaktinfektion). Von einer Infektion sind besonders Personen mit häufig wechselnden Partnerinnen und Partnern gefährdet. Die Chlamydien können dabei durch ungeschützten Geschlechtsverkehr übertragen werden.
Die Beschwerden der Chlamydien-Infektion machen sich ein bis drei Wochen nach der Ansteckung bemerkbar (so genannte Inkubationszeit); es kommt dann zu Entzündungen. Unbehandelte Chlamydien-Infektionen sind bei Frauen eine häufige Ursache für Unfruchtbarkeit.
Schwangere, die an einer Chlamydien-Infektion leiden, haben häufiger eine Frühgeburt oder einen vorzeitigen Fruchtblasensprung. Sie können ihre Kinder während der Geburt anstecken. Dies führt bei den Neugeborenen zu einer Augenentzündung sowie in seltenen Fällen zu einer Lungenentzündung.
Symptome
Bei etwa 80 Prozent der Frauen und etwa 50 Prozent der Männer treten nach der Infektion mit Chlamydien nur geringfügige oder gar keine Beschwerden auf. Folgende Symptome können durch Chlamydien verursacht werden:
Männer
Bei Männern ist die Entzündung der Harnröhre (Urethritis) das häufigste Symptom. Das Wasserlassen ist erschwert. Gleichzeitig besteht ein starker Harndrang. In der Harnröhre ist ein ziehender Schmerz zu spüren und die Chlamydien verursachen einen schleimig-eitrigen Ausfluss. Beim Urinieren juckt oder brennt es. Zusätzlich können Nebenhoden und Prostata entzündet sein.
Frauen
Bei Frauen kommt es zu vermehrtem, mitunter eitrigem Ausfluss, sowie zu Juckreiz und Brennen während des Wasserlassens. Die Chlamydien-Infektion beschränkt sich zunächst auf den Gebärmutterhals und/oder die Harnröhre.
Sie kann jedoch in die Gebärmutterhöhle und die Eileiter aufsteigen. Dies führt zu einer Infektion im Becken, zum Beispiel der Eileiter und Eierstöcke (so genannte Adnexitis). Diese Entzündung geht mit Fieber und Bauchschmerzen einher. Bei einer weiteren Ausbreitung der Chlamydien kommt es gegebenenfalls auch zu einer Entzündungsreaktion in der Umgebung der Leber (Perihepatitis).
Als Folge einer Chlamydien-Infektion ist Unfruchtbarkeit (meist aufgrund verklebter Eileiter) möglich.
Trachom
Ein Trachom ist hierzulande eher selten. In Entwicklungsländern ist es eine häufige Ursache von Erblindung. Die Chlamydien-Infektion des Auges führt zunächst zu einer Bindehautentzündung mit folgenden Beschwerden:
- Lichtscheu
- Tränenfluss
- Druckgefühl im Auge
Wird das Trachom nicht behandelt, kann die Chlamydien-Infektion auf die Hornhaut übergreifen - dies führt zu einer Verschlechterung der Sehfähigkeit bis hin zur Erblindung.
Diagnose
Neuere Diagnoseverfahren funktionieren auf der Basis von molekulargenetischen Methoden. Dabei wird im Morgenurin und im Sekret des Gebärmutterhalses (bei Männern das der Harnröhre) nach dem Erbgut der Chlamydien gesucht (DNS).
Therapie
Bei einer Chlamydien-Infektion ist es wichtig, dass beide/alle Partner untersucht und gleichzeitig behandelt werden. Ansonsten kommt es zu gegenseitigen und wiederholten Ansteckungen mit den Chlamydien (Ping-Pong-Effekt).
Die Behandlung mit Antibiotika erfolgt über mindestens eine Woche. In manchen Fällen dehnt der Arzt die Behandlungsdauer auch auf über 14 Tage aus. Nur so lassen sich die Chlamydien wirksam bekämpfen.
Vorbeugen
Sie können sich selbst vor einer Chlamydien-Infektion schützen beziehungsweise im Ansteckungsfall richtig reagieren:
- Praktizieren Sie Safer Sex - benutzen Sie Kondome!
- Im Zweifelsfall sollten Sie Ihren Arzt aufsuchen und sich untersuchen lassen.
- Denken Sie bei einer Infektion an Ihren Partner/Ihre Partnerin: Auch dieser/diese muss behandelt werden - ansonsten besteht die Gefahr der erneuten Infektion.
Auch vor jedem Eingriff an der Gebärmutter (vor der Geburt, Einsetzen einer Spirale, künstliche Befruchtung) sollte eine Chlamydien-Infektion ausgeschlossen werden. Bei Schwangeren ist ein Test auf Chlamydien Teil der Mutterschaftsvorsorge.
Cholesterinspiegel erhöht

Begriff
Der Cholesterinspiegel gibt die Gesamtmenge an Cholesterin im Blut an. Man unterscheidet HDL (High Density Lipoprotein, "gutes" Cholesterin) und LDL (Low Density Lipoprotein, "schlechtes" Cholesterin). Die Cholesterinmenge wird in Milligramm pro Deziliter (mg/dl, alte Einheit) oder Millimol pro Liter (mmol/l, SI-Einheit) angegeben. Unter einem erhöhtem Cholesterinspiegel versteht man in der Regel eine erhöhte Menge an LDL.
Zielwerte
Schon die Definition eines „normalen“ Cholesterinspiegels ist schwierig, da die Durchschnittswerte des Serumcholesterinspiegels weltweit enorm schwanken. In den westlichen Industrienationen ist der Richtwert: Hypercholesterinämie: Serumcholesterin >200mg/dl (5,2mmol/l).
Die Zielwerte für den Cholesterinspiegel hängen davon ab, ob weitere Risikofaktoren für eine Gefäßverkalkung (Arteriosklerose) vorliegen. Dazu gehören beispielsweise Übergewicht, Rauchen, Bluthochdruck oder Diabetes.
Bei einem moderaten kardiovaskulären Risiko liegt der Wert zum Beispiel bei <115mmg/dl (3,0mmol/l).
Gute Fette, schlechte Fette
Cholesterin gehört zur Gruppe der Fette im Körper. Zusammen mit den Triglyzeriden ist es ein wichtiger Bestandteil der Zellmembranen, die jede Zelle des Körpers umgeben. Außerdem ist Cholesterin ein Grundbaustein für einige lebenswichtige Hormone und spielt eine entscheidende Rolle im Energiehaushalt. Die Leber stellt aus Cholesterin Gallensäuren her. Diese werden über die Gallenblase in den Darm entleert und sind dort an der Verdauung der aufgenommenen Fette beteiligt.
Der Cholesterinspiegel hängt von der Cholesterinzufuhr über die Nahrung und von der Produktion von körpereigenem Cholesterin in der Leber ab. Im Blut ist das Cholesterin an bestimmte Proteine (Eiweißstoffe) gebunden. Diese Verbindungen ermöglichen den Transport der wasserunlöslichen Fette im Blut. Man nennt sie Lipoproteine, da sie aus Fett (Lipide) und Eiweiß (Proteine) bestehen. Entsprechend der Aufteilung von Fett- und Eiweißanteil spricht man von LDL, HDL und VLDL-Cholesterin (Very Low Density Lipoprotein).
LDL-Cholesterin transportiert das Cholesterin von der Leber in die Gefäße. Dort wird es abgelagert und führt zur Arteriosklerose. HDL-Cholesterin transportiert das Cholesterin dagegen von den Gefäßen in die Leber. Ein hoher HDL-Spiegel ist deshalb mit einem verminderten Arteriosklerose-Risiko verbunden.
Bei einem zu hohen Cholesterinspiegel können Arterien verkalken. Im schlimmsten Fall führt das zu Herzinfarkt und Schlaganfall. Um Ihre Cholesterinwerte im Griff zu halten, müssen Sie nicht Ihr ganzes Leben umkrempeln.
Ursachen
Es gibt mehrere Ursachen, die zu einem erhöhten Cholesterinspiegel führen. Die Neigung zu einem erhöhten Cholesterinspiegel (Hypercholesterinämie) wird zum Teil vererbt. Verstärkend wirken äußere Faktoren wie eine fettreiche Ernährung, Bewegungsmangel, Übergewicht und hoher Alkoholkonsum. Dies ist die häufigste Form der Hypercholesterinämie. In den westlichen Industrieländern haben mehr als die Hälfte der über 40-Jährigen einen erhöhten Cholesterinspiegel – Tendenz steigend.
Bei einigen Patienten ist der erhöhte Cholesterinspiegel ausschließlich auf Erbfaktoren zurückzuführen. Das heißt, der Cholesterinspiegel ist von Geburt an zu hoch.
Der Cholesterinspiegel steigt häufig durch eine erhöhte Cholesterinzufuhr, beispielsweise eine zu fettreiche Ernährung. Alle Körperzellen haben einen "Fangarm" (Rezeptor), der Fettstoffe - unter anderem das LDL-Cholesterin - aus dem Blut "angelt". Bei Personen mit einer Veranlagung zu erhöhten Cholesterinwerten (familiäre Hypercholesterinämie) fehlen zahlreiche oder alle LDL-Rezeptoren. Dadurch kann das LDL-Cholesterin nicht ausreichend aus dem Blut gefiltert werden. In der Folge sammelt sich LDL-Cholesterin im Blut und der Cholesterinspiegel steigt.
Diagnose
Um einen erhöhten Cholesterinspiegel festzustellen, muss der Arzt eine Blutprobe nehmen. Die Blutentnahme sollte nach zwölfstündigem Fasten - also meist morgens - erfolgen.
Therapien
Zunächst stellt der Arzt bei einem erhöhten Cholesterinspiegel fest, ob weitere Risikofaktoren für eine Gefäßverkalkung (Arteriosklerose) vorliegen. Dazu gehören:
- Übergewicht
- Fettreiche und energiedichte Ernährung
- Rauchen
- Bewegungsmangel
- Erhöhter Blutdruck
- Diabetes mellitus
- Metabolisches Syndrom
Abhängig vom Vorliegen dieser Risikofaktoren ergibt sich der Wert, auf welchen der Cholesterinspiegel zu senken ist.
Zunächst wird versucht, den erhöhten Cholesterinspiegel durch Ernährung und regelmäßige körperliche Bewegung zu senken. Empfehlenswert ist eine ballaststoffreiche, fett- und cholesterinarme Diät. Liegen einem erhöhten Cholesterinspiegel andere Erkrankungen (zum Beispiel Diabetes mellitus) zugrunde, werden diese ebenfalls behandelt.
Führen diese Maßnahmen nicht zum Erfolg, kommen spezielle Medikamente zum Einsatz.
Regelmäßige Kontrollen
Patienten erhöhtem Cholesterinspiegel sollten ihre Werte regelmäßig kontrollieren lassen.
Risiko Folgeerkrankungen
Die gesundheitliche Entwicklung von Menschen mit erhöhtem Cholesterinspiegel ist individuell sehr unterschiedlich. Versuchen Sie, Ihren Cholesterinspiegel durch eine entsprechende Diät, regelmäßige körperliche Bewegung und eine gesunden Lebensstil (zum Beispiel wenig Alkohol) zu senken. Außerdem sollten Sie alle weiteren Gefäßrisikofaktoren wie Übergewicht, Rauchen, Bluthochdruck und Diabetes mellitus so weit wie möglich reduzieren beziehungsweise gut behandeln lassen. Damit können Sie das Risiko von Folgeerkrankungen deutlich reduzieren.
Denn es ist die Arteriosklerose als direkte Auswirkung des erhöhten Cholesterinspiegels, die die langfristigen gesundheitlichen Aussichten bestimmt. Da es immer eine Mischung aus verschiedenen Faktoren ist, die im Endeffekt zur Veränderung der Arterienwände führt, kann man nicht berechnen, wie viele Herzinfarkte, Schlaganfälle oder verschlossene Adern in Armen und Beinen (pAVK) ausschließlich auf das Cholesterin zurückzuführen sind.
Bei Menschen mit erblich bedingten erhöhten Cholesterinspiegeln ist das Risiko, an einem Herzinfarkt zu sterben, deutlich höher als bei solchen ohne Veranlagung. Untersuchungen zeigen, dass Männer und Frauen mit familiärer Hypercholesterinämie deutlich häufiger schon vor dem 60. Lebensjahr ein Blutgerinnsel in den Herzkranzgefäßen hatten als Personen mit einem normalen Cholesterinspiegel.
chronische Gastritis
Beschreibung
Das griechische Wort Gastritis bezeichnet eine Entzündung der Magenschleimhaut. Diese kleidet normalerweise wie ein Schutzfilm das Innere des Magens aus und verhindert, dass die aggressive Magensäure die Magenwand angreift. Eine chronische Gastritis kann diesen Schutzfilm aber stellenweise zerstören, wodurch eine Säureattacke auf die Zellen der Magenwand möglich wird.
A-, B- und C-Gastritis
Die chronische Gastritis wird je nach Ursache in verschiedene Typen eingeteilt: Typ A ist eine Autoimmunerkrankung, das heißt, der Körper selbst greift die Schleimhaut des Magens an. Typ B wird durch Bakterien (meist Helicobacter pylori) verursacht und die chronische Gastritis vom Typ C (chemische Gastritis) durch den Rücklauf (Reflux) von Galle aus dem Zwölffingerdarm oder bestimmte Medikamente (vor allem nichtsteroidale Antiphlogistika). Daneben gibt es noch einige seltene Sonderformen der chronischen Magenschleimhautentzündung (zum Beispiel Crohn-Gastritis im Zusammenhang mit der chronisch entzündlichen Darmerkrankung Morbus Crohn).
Heilungschancen
Eine chronische Gastritis heilt - je nach Ursache - in vielen Fällen folgenlos aus. Manchmal entwickelt sich aus der Entzündung aber auch ein Magengeschwür (Ulcus ventriculi). Als Komplikation eines Geschwürs kann es zu Magenblutungen, einem Magendurchbruch oder gar Magenkrebs kommen.
Ursachen
Typ A (Autoimmune Gastritis)
Bei der A-Gastritis (chronische Magenschleimhautentzündung vom Typ A) produziert das Immunsystem Antikörper gegen die so genannten Belegzellen und/oder den so genannten Intrinsic-Faktor.
An der Entstehung einer A-Gastritis ist neben dem fehlgeleiteten Immunsystem gegebenenfalls auch eine Infektion mit dem Bakterium Helicobacter pylori beteiligt, die ansonsten im Zusammenhang mit einer chronischen Gastritis B steht.
Typ B (Helicobacter-Gastritis)
Die B-Gastritis wird durch Bakterien verursacht, in den meisten Fällen durch Helicobacter pylori. Der Magenkeim kann von Mensch zu Mensch übertragen werden, vermutlich über den Kontakt mit kontaminierten Körpersekreten (Speichel, Stuhl, Erbrochenem).
Typ C (Chemisch-toxische Gastritis)
Die C-Gastritis (auch chemische oder reaktive Gastritis genannt) tritt meist im Antrum auf, also nahe des Magenausgangs. Sie wird oft durch einen Rückfluss von Galle aus dem Zwölffingerdarm in den Magen ausgelöst. Auch eine chemische Reizung kann die Ursache sein, etwa durch Alkohol oder bestimmte Medikamente, sogenannte Nichtsteroidale Antirheumatika (NSAR-Gastritis). Diese verringern die Durchblutung der Magenschleimhaut, wodurch sich Schleimhauterosionen bilden können – oberflächliche Defekte in der Schleimhaut. Gleichzeitig kann es zu einer Entzündung in der oberflächlichen Schleimhaut kommen.
Symptome
Eine chronische Gastritis zeigt oftmals keine Symptome oder führt nur zu unspezifische Sekundär - Beschwerden.
Bei der A-Gastritis führt die Zerstörung der Belegzellen zu einem Mangel an Salzsäure und Intrinsic-Faktor (ein Protein, das der Körper zur Aufnahme von Vitamin B12 braucht). Ohne ausreichend Magensäure können jedoch Keime in der Nahrung nicht mehr unschädlich gemacht werden. So können sich Bakterien im Verdauungstrakt ansiedeln und zu Blähungen und Durchfall führen. Auch Völlegefühl und Schmerzen unter dem Zwerchfell sind möglich. Als Reaktion auf den Säuremangel können zudem inner- und außerhalb des Magens sogenannte Gastrinome entstehen – Tumoren, die das Hormon Gastrin produzieren. Mit einer Erhöhung des Gastrin-Spiegels will der Körper die Becherzellen anregen, vermehrt Salzsäure auszuschütten.
Der Mangel an Intrinsic-Faktor kann eine Form von Blutarmut verursachen (perniziöse Anämie, bedingt durch zu wenig Vitamin B12). Patienten mit B- und C-Gastritis zeigen keine typischen Symptome. Eine akute Infektion mit Helicobacter pylori löst jedoch unter Umständen Verdauungsprobleme, Blähungen und / oder Mundgeruch aus.
Therapie
A-Gastritis
Schulmedizinisch gibt es keine Therapie der Autoimmun-Gastritis, welche an den Ursachen ansetzt. Doch lässt sich mit Vitamin B12-Injektionen eine mangelbedingte Blutarmut (perniziöse Anämie) meist verhindern beziehungsweise behandeln. Besiedelt zusätzlich Helicobacter pylori die geschädigte Magenschleimhaut, wird versucht, die Infektion medikamentös zu beseitigen.
In der Alternativmedizin macht man immer wieder gute Erfahrungen mit der Bioinformationstherapie (Bioresonanz). Da durch diese Methode sich Autoimmun-Allergien auch vollständig beseitigen lassen.
B-Gastritis
Bei einer Helicobacter-Gastritis ist die Eradikationstherapie die Therapie der Wahl. Dabei wird versucht, den Magenkeim zu eliminieren. In der Regel wird eine Tripel-Therapie (Dreifachtherapie) angewendet, bestehend aus einem Protonenpumpenhemmer (PPI, zum Beispiel Pantoprazol oder Omeprazol) und zwei verschiedener Antibiotika.
C-Gastritis
Bei der C-Gastritis reicht es meist aus, schleimhautreizende Substanzen zu meiden. Sind etwa Nichtsteroidale Antirheumatika die Ursache der chronischen Magenschleimhautentzündung (NSAR-Gastritis), sollten diese abgesetzt werden. Ist das nicht möglich, verordnet der Arzt Protonenpumpenhemmer zur Blockierung der Magensäureproduktion.
Wird die Magenschleimhautentzündung durch zurückfließende Galle aus dem Zwölffingerdarm verursacht, muss die Ursache des Rückflusses beseitigt werden.
Was Sie selbst tun können
Allgemeine Maßnahmen wie sie bei akuter Gastritis empfohlen werden (zum Beispiel Schonkost, Wärmflasche, Verzicht auf Kaffee & Co.) können auch bei chronischer Magenschleimhautentzündung die Beschwerden lindern.
Prognose
Die Autoimmun-Gastritis (A-Gastritis) ist nur teils heilbar, ausser mit der Alternativmethode (Bioresonanz), verursacht aber zumeist kaum Beschwerden. Die Betroffenen sind allerdings lebenslang auf die Zufuhr von Vitamin B12 angewiesen. Da durch die Erkrankung außerdem das Risiko für Magenkrebs erhöht ist, empfehlen Ärzte regelmäßige Kontrolluntersuchungen.
Bei einer Infektion mit dem Bakterium Helicobacter pylori (Helicobacter-Gastritis, der häufigsten Form von B-Gastritis) ist das Ziel, den Krankheitserreger vollständig zu beseitigen (Eradikationstherapie). Dazu wird ein Protonenpumpenhemmer mit zwei verschiedenen Antibiotika kombiniert. Die Methode führt in mehr als 90 Prozent der Fälle zu einer vollständigen Heilung. Rückfälle sind selten. Auch hier empfehlen Mediziner aufgrund des erhöhten Magenkrebs-Risikos Kontrolluntersuchungen in regelmäßigen Zeitabständen.
Die C-Gastritis hat wie auch die B-Gastritis eine gute Prognose: Gelingt es, die Ursache der C-Gastritis zu beseitigen, heilt die Magenschleimhautentzündung in der Regel schnell und ohne Folgen aus.
Das griechische Wort Gastritis bezeichnet eine Entzündung der Magenschleimhaut. Diese kleidet normalerweise wie ein Schutzfilm das Innere des Magens aus und verhindert, dass die aggressive Magensäure die Magenwand angreift. Eine chronische Gastritis kann diesen Schutzfilm aber stellenweise zerstören, wodurch eine Säureattacke auf die Zellen der Magenwand möglich wird.
A-, B- und C-Gastritis
Die chronische Gastritis wird je nach Ursache in verschiedene Typen eingeteilt: Typ A ist eine Autoimmunerkrankung, das heißt, der Körper selbst greift die Schleimhaut des Magens an. Typ B wird durch Bakterien (meist Helicobacter pylori) verursacht und die chronische Gastritis vom Typ C (chemische Gastritis) durch den Rücklauf (Reflux) von Galle aus dem Zwölffingerdarm oder bestimmte Medikamente (vor allem nichtsteroidale Antiphlogistika). Daneben gibt es noch einige seltene Sonderformen der chronischen Magenschleimhautentzündung (zum Beispiel Crohn-Gastritis im Zusammenhang mit der chronisch entzündlichen Darmerkrankung Morbus Crohn).
Heilungschancen
Eine chronische Gastritis heilt - je nach Ursache - in vielen Fällen folgenlos aus. Manchmal entwickelt sich aus der Entzündung aber auch ein Magengeschwür (Ulcus ventriculi). Als Komplikation eines Geschwürs kann es zu Magenblutungen, einem Magendurchbruch oder gar Magenkrebs kommen.
Ursachen
Typ A (Autoimmune Gastritis)
Bei der A-Gastritis (chronische Magenschleimhautentzündung vom Typ A) produziert das Immunsystem Antikörper gegen die so genannten Belegzellen und/oder den so genannten Intrinsic-Faktor.
An der Entstehung einer A-Gastritis ist neben dem fehlgeleiteten Immunsystem gegebenenfalls auch eine Infektion mit dem Bakterium Helicobacter pylori beteiligt, die ansonsten im Zusammenhang mit einer chronischen Gastritis B steht.
Typ B (Helicobacter-Gastritis)
Die B-Gastritis wird durch Bakterien verursacht, in den meisten Fällen durch Helicobacter pylori. Der Magenkeim kann von Mensch zu Mensch übertragen werden, vermutlich über den Kontakt mit kontaminierten Körpersekreten (Speichel, Stuhl, Erbrochenem).
Typ C (Chemisch-toxische Gastritis)
Die C-Gastritis (auch chemische oder reaktive Gastritis genannt) tritt meist im Antrum auf, also nahe des Magenausgangs. Sie wird oft durch einen Rückfluss von Galle aus dem Zwölffingerdarm in den Magen ausgelöst. Auch eine chemische Reizung kann die Ursache sein, etwa durch Alkohol oder bestimmte Medikamente, sogenannte Nichtsteroidale Antirheumatika (NSAR-Gastritis). Diese verringern die Durchblutung der Magenschleimhaut, wodurch sich Schleimhauterosionen bilden können – oberflächliche Defekte in der Schleimhaut. Gleichzeitig kann es zu einer Entzündung in der oberflächlichen Schleimhaut kommen.
Symptome
Eine chronische Gastritis zeigt oftmals keine Symptome oder führt nur zu unspezifische Sekundär - Beschwerden.
Bei der A-Gastritis führt die Zerstörung der Belegzellen zu einem Mangel an Salzsäure und Intrinsic-Faktor (ein Protein, das der Körper zur Aufnahme von Vitamin B12 braucht). Ohne ausreichend Magensäure können jedoch Keime in der Nahrung nicht mehr unschädlich gemacht werden. So können sich Bakterien im Verdauungstrakt ansiedeln und zu Blähungen und Durchfall führen. Auch Völlegefühl und Schmerzen unter dem Zwerchfell sind möglich. Als Reaktion auf den Säuremangel können zudem inner- und außerhalb des Magens sogenannte Gastrinome entstehen – Tumoren, die das Hormon Gastrin produzieren. Mit einer Erhöhung des Gastrin-Spiegels will der Körper die Becherzellen anregen, vermehrt Salzsäure auszuschütten.
Der Mangel an Intrinsic-Faktor kann eine Form von Blutarmut verursachen (perniziöse Anämie, bedingt durch zu wenig Vitamin B12). Patienten mit B- und C-Gastritis zeigen keine typischen Symptome. Eine akute Infektion mit Helicobacter pylori löst jedoch unter Umständen Verdauungsprobleme, Blähungen und / oder Mundgeruch aus.
Therapie
A-Gastritis
Schulmedizinisch gibt es keine Therapie der Autoimmun-Gastritis, welche an den Ursachen ansetzt. Doch lässt sich mit Vitamin B12-Injektionen eine mangelbedingte Blutarmut (perniziöse Anämie) meist verhindern beziehungsweise behandeln. Besiedelt zusätzlich Helicobacter pylori die geschädigte Magenschleimhaut, wird versucht, die Infektion medikamentös zu beseitigen.
In der Alternativmedizin macht man immer wieder gute Erfahrungen mit der Bioinformationstherapie (Bioresonanz). Da durch diese Methode sich Autoimmun-Allergien auch vollständig beseitigen lassen.
B-Gastritis
Bei einer Helicobacter-Gastritis ist die Eradikationstherapie die Therapie der Wahl. Dabei wird versucht, den Magenkeim zu eliminieren. In der Regel wird eine Tripel-Therapie (Dreifachtherapie) angewendet, bestehend aus einem Protonenpumpenhemmer (PPI, zum Beispiel Pantoprazol oder Omeprazol) und zwei verschiedener Antibiotika.
C-Gastritis
Bei der C-Gastritis reicht es meist aus, schleimhautreizende Substanzen zu meiden. Sind etwa Nichtsteroidale Antirheumatika die Ursache der chronischen Magenschleimhautentzündung (NSAR-Gastritis), sollten diese abgesetzt werden. Ist das nicht möglich, verordnet der Arzt Protonenpumpenhemmer zur Blockierung der Magensäureproduktion.
Wird die Magenschleimhautentzündung durch zurückfließende Galle aus dem Zwölffingerdarm verursacht, muss die Ursache des Rückflusses beseitigt werden.
Was Sie selbst tun können
Allgemeine Maßnahmen wie sie bei akuter Gastritis empfohlen werden (zum Beispiel Schonkost, Wärmflasche, Verzicht auf Kaffee & Co.) können auch bei chronischer Magenschleimhautentzündung die Beschwerden lindern.
Prognose
Die Autoimmun-Gastritis (A-Gastritis) ist nur teils heilbar, ausser mit der Alternativmethode (Bioresonanz), verursacht aber zumeist kaum Beschwerden. Die Betroffenen sind allerdings lebenslang auf die Zufuhr von Vitamin B12 angewiesen. Da durch die Erkrankung außerdem das Risiko für Magenkrebs erhöht ist, empfehlen Ärzte regelmäßige Kontrolluntersuchungen.
Bei einer Infektion mit dem Bakterium Helicobacter pylori (Helicobacter-Gastritis, der häufigsten Form von B-Gastritis) ist das Ziel, den Krankheitserreger vollständig zu beseitigen (Eradikationstherapie). Dazu wird ein Protonenpumpenhemmer mit zwei verschiedenen Antibiotika kombiniert. Die Methode führt in mehr als 90 Prozent der Fälle zu einer vollständigen Heilung. Rückfälle sind selten. Auch hier empfehlen Mediziner aufgrund des erhöhten Magenkrebs-Risikos Kontrolluntersuchungen in regelmäßigen Zeitabständen.
Die C-Gastritis hat wie auch die B-Gastritis eine gute Prognose: Gelingt es, die Ursache der C-Gastritis zu beseitigen, heilt die Magenschleimhautentzündung in der Regel schnell und ohne Folgen aus.
CFS - chronisches Erschöpfungssyndrom

Beschreibung
Das Hauptsymptom des Chronic Fatigue Syndrome (CFS – Erschöpfungssyndrom) ist eine lähmende geistige und körperliche Erschöpfung. Die Müdigkeit ist mit Schonung oder Ruhe nicht zu beseitigen.
Symptome
Das Erschöpfungssyndrom ist ein komplexes Krankheitsbild, dass die Leistungsfähigkeit und Lebensqualität der Betroffenen oft jahrelang massiv beeinträchtig. Das CFS zeichnet sich durch eine unerklärte, anhaltende oder wiederkehrende chronische Erschöpfung aus:
Zusätzliche Symptome sind:
Auslösende Faktoren
Man geht davon aus, dass akuter Stress eine CFS auslösen kann. So kann sich ein Erschöpfungssyndrom auch nach einer Virusinfektion mit z.B. Pfeiffersches Drüsenfieber oder Lyme-Borreliose entwickeln.
Untersuchungen und Diagnose
Das CFS ist sehr schwer zu diagnostizieren und bleibt in vielen Fällen unerkannt. Darum schliesst man andere Erkrankungen aus, die ähnliche Beschwerden auslösen können. Um andere Erkrankungen auszuschliessen, können verschiedene Untersuchungen notwendig sein.
Behandlung
Da das Erschöpfungssyndrom ein so komplexes Krankheitsbild ist, sind sich die Experten über die Therapie bislang nicht einig. Die bisherige Therapie erfolgt sowohl medikamentös als auch nicht-medikamentös.
Krankheitsverlauf und Prognose
Meistens beginnt die Erkrankung plötzlich und kann Monate bis Jahre andauern. Ob die Erkrankung spontan oder aufgrund einer bestimmten Therapie verbessert, lässt sich nicht sagen.
Sehr erfolgsversprechend sind auch die Austestungsverfahren in den Naturheilpraxen. Durch die Ermittlung einerseits von den Symptomen und andererseits der möglichen Ursachen (wie chronische Störfelder, Störherde, Allergien, Autoimmunallergien, Energieblockaden und psychischen Belastungen, depressiven Verstimmungen usw.) lässt sich das chronische Erschöpfungssyndrom meist in kurzer Zeit massiv verbessern.
Das Hauptsymptom des Chronic Fatigue Syndrome (CFS – Erschöpfungssyndrom) ist eine lähmende geistige und körperliche Erschöpfung. Die Müdigkeit ist mit Schonung oder Ruhe nicht zu beseitigen.
Symptome
Das Erschöpfungssyndrom ist ein komplexes Krankheitsbild, dass die Leistungsfähigkeit und Lebensqualität der Betroffenen oft jahrelang massiv beeinträchtig. Das CFS zeichnet sich durch eine unerklärte, anhaltende oder wiederkehrende chronische Erschöpfung aus:
- die seit mindestens sechs Monate andauert
- neu aufgetreten ist
- nicht infolge akuter Beanspruchung ist
- sich durch Ruhe nicht beseitigen lässt
Zusätzliche Symptome sind:
- Konzentrationsprobleme
- Halsschmerzen
- Geschwollene Lymphknoten
- Muskelschmerzen
- Gelenkschmerzen
- Neu aufgetretene Kopfschmerzen
- Kein erholsamer Schlaf
Auslösende Faktoren
Man geht davon aus, dass akuter Stress eine CFS auslösen kann. So kann sich ein Erschöpfungssyndrom auch nach einer Virusinfektion mit z.B. Pfeiffersches Drüsenfieber oder Lyme-Borreliose entwickeln.
Untersuchungen und Diagnose
Das CFS ist sehr schwer zu diagnostizieren und bleibt in vielen Fällen unerkannt. Darum schliesst man andere Erkrankungen aus, die ähnliche Beschwerden auslösen können. Um andere Erkrankungen auszuschliessen, können verschiedene Untersuchungen notwendig sein.
Behandlung
Da das Erschöpfungssyndrom ein so komplexes Krankheitsbild ist, sind sich die Experten über die Therapie bislang nicht einig. Die bisherige Therapie erfolgt sowohl medikamentös als auch nicht-medikamentös.
Krankheitsverlauf und Prognose
Meistens beginnt die Erkrankung plötzlich und kann Monate bis Jahre andauern. Ob die Erkrankung spontan oder aufgrund einer bestimmten Therapie verbessert, lässt sich nicht sagen.
Sehr erfolgsversprechend sind auch die Austestungsverfahren in den Naturheilpraxen. Durch die Ermittlung einerseits von den Symptomen und andererseits der möglichen Ursachen (wie chronische Störfelder, Störherde, Allergien, Autoimmunallergien, Energieblockaden und psychischen Belastungen, depressiven Verstimmungen usw.) lässt sich das chronische Erschöpfungssyndrom meist in kurzer Zeit massiv verbessern.
D
Darm
Der Darm ist das grösste Organ mit der höchsten Aufnahmefähigkeit von Nähr- und Vitalstoffen. Zudem ist er bei vielen Funktionskreisläufen unseres Körpers von zentraler Bedeutung.
Eine gute Verdauung setzt eine intakte Darmflora mit unzählig arbeitenden Bakterien voraus. Je nach Kombination und Anzahl dieser Bakterien verdaut man schneller, besser, schlechter etc. Es kann auch vorkommen, dass bestimmte Bakterien fehlen oder nur in geringer Zahl vorhanden sind, sodass bestimmte aufgenommene Nahrungsmittel gar nicht verwertet werden können.
Nahrungsmittelunverträglichkeit (Intoleranz)
Bei der Nahrungsmittelunverträglichkeit hat der Körper die Fähigkeit verloren oder gar nie besessen (angeborene Intoleranz z.B. Gluten oder Lactose) einen bestimmten Stoff zu Verstoffwechseln oder zu verwerten. Es ist eine Reaktion des Körpers auf ein oder mehrere Nahrungsmittel oder auf Bestandteile davon. Man kann zu jeder Zeit eine Lebensmittelunverträglichkeit entwickeln.
Einige Beispiele der häufigsten Nahrungsmittelunverträglichkeiten
Weizen-Unverträglichkeit: Diese Patienten klagen vielmals über Heuschnupfensymptome. Es werden aber auch Ekzeme im Gesicht und Verdauungsprobleme festgestellt. Auch Nebenhöhlenentzündungen, Asthma und Kopfschmerzen sind weitere mögliche Symptome.
Milchzucker-Unverträglichkeit: Dies zeigt sich meist mit Darmstörungen; so können Blähungen, Krämpfe, Durchfall-Stühle, Reizdarm-Symptome und Kopfweh durchaus vorkommen.
Kuhmilch-Unverträglichkeit: Diese Patienten sollten Kuhmilchprodukte komplett meiden. Die Symptome sind Blähungen, Nierensteine, Verschleimung der Atemwege, Schnarchen, Ohrenentzündungen, Müdigkeit usw. Vegetabile Milch wie z.B. Soja-, Reis-, Dinkel oder Hafermilch, Ziegen- und Schafskäseprodukte werden meist besser vertragen und sind gute Ersatzprodukte.
Hefe-Unverträglichkeit: Hefe ist uns in vielen verschiedenen Varianten bekannt. Hier ist vor allem die Back- oder die Gewürzhefe gemeint. Viele Lebensmittel-Erzeugnisse enthalten Hefe in unterschiedlichsten Formen. Eine Hefe-Unverträglichkeit äussert sich meist in einer höheren Belastung der Leber. Die Folgen sind vermehrt oder häufig Kopfweh, Akne oder Hautunreinheiten, beschwerliche Verdauung.
Schimmelpilz-Unverträglichkeit: Diese Patienten müssen darauf achten, bestimmte E-Nummern in Lebensmitteln zu meiden, z.B. E110 und E132 - hier sind Schimmelpilze enthalten. Auch in Lebensmitteln wie z.B. Marmelade und Joghurt sind Schimmelpilze enthalten. Alte Gebäude, feuchte Wohnungen und Arbeitsplätze, schlechte durchlüftete Räume sind mögliche weitere Quellen von Schimmelpilzen. Die Symptome können sehr vielfältig sein, wie Hautprobleme, Atem- oder gar Asthma-Probleme, Stoffwechsel- und Verdauungsbeschwerden.
Auch in einigen Medikamenten (Antibiotika, Antiallergika, Vitamin C Produkte) sind oft Schimmelpize enthalten. Vor allem bei ADHS Kindern spielt die Schimmelpilzallergie eine große Rolle.
Tipp: Eine Nahrungsmittel-Testung bei Ihrem Therapeuten und ein ausführliches Gespräch kann die Vermutung einer Nahrungsmittelunverträglichkeit oder gar Allergie aufklären.
Nahrungsmittelunverträglichkeit (Intoleranz)
Bei der Nahrungsmittelunverträglichkeit hat der Körper die Fähigkeit verloren oder gar nie besessen (angeborene Intoleranz z.B. Gluten oder Lactose) einen bestimmten Stoff zu Verstoffwechseln oder zu verwerten. Es ist eine Reaktion des Körpers auf ein oder mehrere Nahrungsmittel oder auf Bestandteile davon. Man kann zu jeder Zeit eine Lebensmittelunverträglichkeit entwickeln.
Einige Beispiele der häufigsten Nahrungsmittelunverträglichkeiten
Weizen-Unverträglichkeit: Diese Patienten klagen vielmals über Heuschnupfensymptome. Es werden aber auch Ekzeme im Gesicht und Verdauungsprobleme festgestellt. Auch Nebenhöhlenentzündungen, Asthma und Kopfschmerzen sind weitere mögliche Symptome.
Milchzucker-Unverträglichkeit: Dies zeigt sich meist mit Darmstörungen; so können Blähungen, Krämpfe, Durchfall-Stühle, Reizdarm-Symptome und Kopfweh durchaus vorkommen.
Kuhmilch-Unverträglichkeit: Diese Patienten sollten Kuhmilchprodukte komplett meiden. Die Symptome sind Blähungen, Nierensteine, Verschleimung der Atemwege, Schnarchen, Ohrenentzündungen, Müdigkeit usw. Vegetabile Milch wie z.B. Soja-, Reis-, Dinkel oder Hafermilch, Ziegen- und Schafskäseprodukte werden meist besser vertragen und sind gute Ersatzprodukte.
Hefe-Unverträglichkeit: Hefe ist uns in vielen verschiedenen Varianten bekannt. Hier ist vor allem die Back- oder die Gewürzhefe gemeint. Viele Lebensmittel-Erzeugnisse enthalten Hefe in unterschiedlichsten Formen. Eine Hefe-Unverträglichkeit äussert sich meist in einer höheren Belastung der Leber. Die Folgen sind vermehrt oder häufig Kopfweh, Akne oder Hautunreinheiten, beschwerliche Verdauung.
Schimmelpilz-Unverträglichkeit: Diese Patienten müssen darauf achten, bestimmte E-Nummern in Lebensmitteln zu meiden, z.B. E110 und E132 - hier sind Schimmelpilze enthalten. Auch in Lebensmitteln wie z.B. Marmelade und Joghurt sind Schimmelpilze enthalten. Alte Gebäude, feuchte Wohnungen und Arbeitsplätze, schlechte durchlüftete Räume sind mögliche weitere Quellen von Schimmelpilzen. Die Symptome können sehr vielfältig sein, wie Hautprobleme, Atem- oder gar Asthma-Probleme, Stoffwechsel- und Verdauungsbeschwerden.
Auch in einigen Medikamenten (Antibiotika, Antiallergika, Vitamin C Produkte) sind oft Schimmelpize enthalten. Vor allem bei ADHS Kindern spielt die Schimmelpilzallergie eine große Rolle.
Tipp: Eine Nahrungsmittel-Testung bei Ihrem Therapeuten und ein ausführliches Gespräch kann die Vermutung einer Nahrungsmittelunverträglichkeit oder gar Allergie aufklären.
Darmpolypen
Beschreibung
Polypen sind häufig im Dickdarm, Enddarm zu finden und sind Schleimhautstrukturen, die in den Darm hineinragen. Polypen werden auch Adenome genannt. Adenome sind gutartig, die aber in bösartiges Gewebe übergehen können.
Symptome
Zunächst verursachen Polypen keine Beschwerden. Es kommt vor das Polypen manchmal bluten. Wenn die Polypen dauernd bluten können Symptome wie Blutarmut oder Schwindel entstehen. Manchmal haben Betroffene einen schleimigen Stuhlgang. Dies kommt vor, weil manche Polypen Schleim produzieren. Häufige Symptome sind dann Durchfall und Bauchkrämpfe.
Ursachen und Risikofaktoren
Man geht davon aus, dass gewisse Lebensstile Darmpolypen fördern. Dazu gehört das fettige und zuckerreiche Essen, Alkohol- und Nikotinkonsum. Mangelnde Bewegung kann Darmpolypen auch auslösen. Auch zählen genetische Faktoren zu den Ursachen.
Untersuchungen und Diagnose
Bei Beschwerden sollte ein Arzt aufgesucht werden. Es erfolgt eine körperliche Untersuchung. Der Arzt hört mit dem Stethoskop die Darmgeräusche ab und tastet den Bauch nach Verhärtungen ab. Mit Bildgebenden Verfahren können Darmpolypen dargestellt werden.
Behandlung
Wenn ein Darmpolyp entdeckt wird, sollte er entfernt werden. Da ein Polyp in Krebs übergehen kann, wird empfohlen, diesen zu entfernen. Die kleinen Polypen können mittels einer Koloskopie abgetragen werden. Grössere müssen mittels einer Operation entfernt werden.
Krankheitsverlauf und Prognose
Der Darmpolyp ist ein gutartiger Tumor. Wenn er allerdings über längere Zeit unbehandelt bleibt, kann sich daraus Krebs entwickeln. Daher ist es wichtig frühzeitig zu reagieren.
Sie sollten auf eine ausgewogene Ernährung achten und ihren Alkohol- und Nikotinkonsum reduzieren.
Polypen sind häufig im Dickdarm, Enddarm zu finden und sind Schleimhautstrukturen, die in den Darm hineinragen. Polypen werden auch Adenome genannt. Adenome sind gutartig, die aber in bösartiges Gewebe übergehen können.
Symptome
Zunächst verursachen Polypen keine Beschwerden. Es kommt vor das Polypen manchmal bluten. Wenn die Polypen dauernd bluten können Symptome wie Blutarmut oder Schwindel entstehen. Manchmal haben Betroffene einen schleimigen Stuhlgang. Dies kommt vor, weil manche Polypen Schleim produzieren. Häufige Symptome sind dann Durchfall und Bauchkrämpfe.
Ursachen und Risikofaktoren
Man geht davon aus, dass gewisse Lebensstile Darmpolypen fördern. Dazu gehört das fettige und zuckerreiche Essen, Alkohol- und Nikotinkonsum. Mangelnde Bewegung kann Darmpolypen auch auslösen. Auch zählen genetische Faktoren zu den Ursachen.
Untersuchungen und Diagnose
Bei Beschwerden sollte ein Arzt aufgesucht werden. Es erfolgt eine körperliche Untersuchung. Der Arzt hört mit dem Stethoskop die Darmgeräusche ab und tastet den Bauch nach Verhärtungen ab. Mit Bildgebenden Verfahren können Darmpolypen dargestellt werden.
Behandlung
Wenn ein Darmpolyp entdeckt wird, sollte er entfernt werden. Da ein Polyp in Krebs übergehen kann, wird empfohlen, diesen zu entfernen. Die kleinen Polypen können mittels einer Koloskopie abgetragen werden. Grössere müssen mittels einer Operation entfernt werden.
Krankheitsverlauf und Prognose
Der Darmpolyp ist ein gutartiger Tumor. Wenn er allerdings über längere Zeit unbehandelt bleibt, kann sich daraus Krebs entwickeln. Daher ist es wichtig frühzeitig zu reagieren.
Sie sollten auf eine ausgewogene Ernährung achten und ihren Alkohol- und Nikotinkonsum reduzieren.
Demenz

Was bedeutet "Demenz"?
Der Begriff Demenz fasst verschiedene Erkrankungen zusammen, die alle mit einem Verfall der geistigen Leistungsfähigkeit und einer Persönlichkeitsveränderung einhergehen. Die häufigste Form der Demenz ist die Alzheimer-Krankheit.
Bei einer Demenz nehmen vor allem die Gedächtnisleistung und das Denkvermögen ab. Betroffene haben Schwierigkeiten, neue gedankliche Inhalte aufzunehmen und wiederzugeben. Allerdings bedeutet eine Vergesslichkeit allein noch keine Demenz.
Beeinträchtigt werden die Orientierung (Wo bin ich? Was passiert gerade?) und die Urteilsfähigkeit. Später lassen das Sprach- und Rechenvermögen nach, und auch die Persönlichkeit verändert sich. Alltagsaktivitäten wie Waschen, Kochen oder Einkaufen gelingen nur eingeschränkt und im weiteren Verlauf häufig gar nicht mehr. Die Betroffenen werden aggressiv oder enthemmt, depressiv oder in ihrer Stimmung sprunghaft, was für Angehörige und Pfleger erhebliche Probleme darstellt.
Ursachen
Eine Demenz kann durch verschiedene Veränderungen im Gehirn hervorrufen werden. Demenz ist daher nur ein Überbegriff für eine Reihe von Erkrankungen, die alle zu einem anhaltenden Abbau der geistigen Leistungsfähigkeit und zu einer Persönlichkeitsveränderung führen.
Alzheimer
Als häufigste Ursache von Demenz wird heute die Alzheimer-Krankheit (Morbus Alzheimer) angesehen. Bei der Alzheimer-Krankheit lagern sich charakteristische Eiweiße auf den Nervenzellen im Gehirn ab. Im Verlauf der Erkrankung verlieren sie ihre enge Vernetzung durch die ursprünglich zahlreichen Verbindungsstellen, die Synapsen. Schließlich kommt es zu einem Verlust der Nervenzellen und dadurch zu einer fortschreitenden Beeinträchtigung der Hirn- und Gedächtnisleistung. Sie finden dazu mehr in unserem Wissens-ABC unter der Rubrik Alzheimer.
Gestörte Durchblutung
Auch Durchblutungsstörungen führen zu Veränderungen der Hirnsubstanz und -funktion. Bei dieser so genannten vaskulären Demenz verschlechtern sich einzelne Gehirnleistungen oft schlagartig, und es treten Zeichen eines Schlaganfalls auf, beispielsweise Sprachstörungen. In einigen Fällen verschlechtert sich die Hirnleistung auch langsam.
Symptome
Als erstes Symptom einer Demenz ist meist ein Nachlassen des Kurzzeitgedächtnisses zu beobachten. Konzentrationsfähigkeit und Denkleistung nehmen ab, es können Sprachstörungen auftreten, und die allgemeine Müdigkeit nimmt zu. In der Anfangsphase zeigen sich häufig Symptome einer Depression, vor allem, wenn der Erkrankte die Abbauerscheinungen an sich bemerkt. Viele registrieren die Veränderungen an sich selbst allerdings nicht, was typisch für die meisten Demenzformen ist (so genannte Anosognosie).
Im Krankheitsverlauf verstärken sich die Symptome des Frühstadiums: An Demenz erkrankte Personen werden immer vergesslicher, können sich häufig nicht mehr gut orientieren und haben Schwierigkeiten mit alltäglichen Handlungen. Sie können sich zum Beispiel nicht mehr selbstständig anziehen, waschen oder für sich kochen. Im Endstadium verstummen die Patienten häufig (demenzieller Sprachzerfall). Zudem sind sie bettlägerig und komplett auf die Hilfe anderer angewiesen.
Es gibt typische Symptome für das Frühstadium einer Demenz. Sie können, müssen aber nicht alle gleichzeitig auftreten:
Diagnose
Spezialisten sind gefragt
Um die Ursachen und den Ausprägungsgrad einer Demenz zu bestimmen, sind Neurologen, Psychiater oder Geriater (Spezialisten für Altersheilkunde) die richtigen Fachleute. So genannte Gedächtnisambulanzen oder Memory-Kliniken haben sich auf die Diagnostik und Beratung bei Demenzen spezialisiert. Der Vorteil: Sie vereinen alle wichtigen Untersuchungsmethoden unter einem Dach, was den Diagnoseprozess vereinfacht und beschleunigt.
Angehörige sind wichtig
Der Arzt befragt zunächst den Betroffenen und die Angehörigen nach der Krankheitsgeschichte (Anamnese). Angehörige sind für die Diagnosestellung der Demenz sehr wichtig, weil die meisten Betroffenen die Symptome zum Teil selbst nicht wahrnehmen oder aus Scham lieber verschweigen. Nach einer ausführlichen internistisch-neurologischen Untersuchung sowie einer Blut-Untersuchung entscheidet der Arzt, welche anderen zusätzlichen Untersuchungen erforderlich sind.
Therapie
Gehirn trainieren
Eine Demenz-Therapie dient dem Betroffenen in erster Linie dazu, seinen Alltag möglichst lange selbst bewältigen zu können. Spezialisierte Einrichtungen (wie Tageskliniken) setzen hierfür ein besonderes Hirnleistungstraining ein. Ziel ist es, eine feste Tagesstruktur aufzubauen, die dem Dementen hilft, sich besser zu orientieren. Psychologen, Sozialarbeiter und andere Fachleute begleiten die Patienten durch den Tag und üben mit ihnen das Zurechtkommen im Alltag.
Der Vorteil solcher Einrichtungen ist, dass die Angehörigen in die Behandlung einbezogen werden können. Krankengymnastik sowie das Training handwerklicher und künstlerischer Fähigkeiten unter Anleitung eines Ergotherapeuten tragen dazu bei, dass die geistige Leistungsfähigkeit langsamer sinkt oder sogar für eine gewisse Zeit erhalten bleibt.
Medikamente
Medikamente haben sich als sinnvolles Standbein einer Demenz-Therapie erwiesen. Sie sollten aber nur ein Teil eines umfassenden Therapiekonzeptes sein, also gemeinsam mit einem Hirnleistungstraining eingesetzt werden. Je nach zugrunde liegender Ursache der Demenz kommen unterschiedliche Wirkstoffgruppen zum Einsatz.
Ziel ist es, das Fortschreiten der Erkrankung zu verlangsamen oder vorübergehend zum Stillstand zu bringen. Die Substanzen wirken individuell sehr unterschiedlich. Ein Behandlungsversuch lohnt sich auf jeden Fall, auch wenn er vielleicht nicht zu deutlichen Veränderungen führt. Da eine Demenz laufend fortschreitet, ist es bereits ein Behandlungserfolg, wenn sie sich nicht verschlechtert.
Andere Mittel
Es gibt außerdem eine Reihe von Medikamenten, welche sich positiv auf die Gehirnleistung auswirken sollen. Dazu gehören die Extrakte des Ginkgo-Baums. Nach naturmedizinischer Auffassung wirken sie durchblutungsfördernd und sollen so das Gehirn besser mit Sauerstoff und Glucose (Zucker) versorgen.
Tipps für Angehörige
Prognose
Die Heilung einer Demenz ist meist nicht möglich. Mithilfe einer Kombination aus Medikamenten und speziellem Hirnleistungstraining lässt sich jedoch häufig das Fortschreiten der Erkrankung bremsen und die Lebensqualität der Betroffenen verbessern.
Ist die Ursache der Demenz ein Abbauprozess im Gehirn, wie es bei der Alzheimer-Krankheit der Fall ist, versterben die Erkrankten im Durchschnitt zehn Jahre nach der Diagnosestellung. Da eine Demenz zumeist mit hohem Alter einhergeht, verkürzt sich die Lebenserwartung gegebenenfalls kaum oder überhaupt nicht.
Vorbeugen
Durch eine gesunde Lebensweise mit regelmäßiger Bewegung und einer ausgewogenen Ernährung kann man einigen Demenzformen, wie der vaskulären Demenz oder der alkoholbedingten Demenz, vorbeugen.
Die Alzheimer-Demenz hingegen lässt sich derzeit noch nicht verhindern. Forscher arbeiten daran, Medikamente zur Immunisierung gegen die krankmachenden Eiweiße zu entwickeln, welche sich im Gehirn ablagern.
Der Begriff Demenz fasst verschiedene Erkrankungen zusammen, die alle mit einem Verfall der geistigen Leistungsfähigkeit und einer Persönlichkeitsveränderung einhergehen. Die häufigste Form der Demenz ist die Alzheimer-Krankheit.
Bei einer Demenz nehmen vor allem die Gedächtnisleistung und das Denkvermögen ab. Betroffene haben Schwierigkeiten, neue gedankliche Inhalte aufzunehmen und wiederzugeben. Allerdings bedeutet eine Vergesslichkeit allein noch keine Demenz.
Beeinträchtigt werden die Orientierung (Wo bin ich? Was passiert gerade?) und die Urteilsfähigkeit. Später lassen das Sprach- und Rechenvermögen nach, und auch die Persönlichkeit verändert sich. Alltagsaktivitäten wie Waschen, Kochen oder Einkaufen gelingen nur eingeschränkt und im weiteren Verlauf häufig gar nicht mehr. Die Betroffenen werden aggressiv oder enthemmt, depressiv oder in ihrer Stimmung sprunghaft, was für Angehörige und Pfleger erhebliche Probleme darstellt.
Ursachen
Eine Demenz kann durch verschiedene Veränderungen im Gehirn hervorrufen werden. Demenz ist daher nur ein Überbegriff für eine Reihe von Erkrankungen, die alle zu einem anhaltenden Abbau der geistigen Leistungsfähigkeit und zu einer Persönlichkeitsveränderung führen.
Alzheimer
Als häufigste Ursache von Demenz wird heute die Alzheimer-Krankheit (Morbus Alzheimer) angesehen. Bei der Alzheimer-Krankheit lagern sich charakteristische Eiweiße auf den Nervenzellen im Gehirn ab. Im Verlauf der Erkrankung verlieren sie ihre enge Vernetzung durch die ursprünglich zahlreichen Verbindungsstellen, die Synapsen. Schließlich kommt es zu einem Verlust der Nervenzellen und dadurch zu einer fortschreitenden Beeinträchtigung der Hirn- und Gedächtnisleistung. Sie finden dazu mehr in unserem Wissens-ABC unter der Rubrik Alzheimer.
Gestörte Durchblutung
Auch Durchblutungsstörungen führen zu Veränderungen der Hirnsubstanz und -funktion. Bei dieser so genannten vaskulären Demenz verschlechtern sich einzelne Gehirnleistungen oft schlagartig, und es treten Zeichen eines Schlaganfalls auf, beispielsweise Sprachstörungen. In einigen Fällen verschlechtert sich die Hirnleistung auch langsam.
Symptome
Als erstes Symptom einer Demenz ist meist ein Nachlassen des Kurzzeitgedächtnisses zu beobachten. Konzentrationsfähigkeit und Denkleistung nehmen ab, es können Sprachstörungen auftreten, und die allgemeine Müdigkeit nimmt zu. In der Anfangsphase zeigen sich häufig Symptome einer Depression, vor allem, wenn der Erkrankte die Abbauerscheinungen an sich bemerkt. Viele registrieren die Veränderungen an sich selbst allerdings nicht, was typisch für die meisten Demenzformen ist (so genannte Anosognosie).
Im Krankheitsverlauf verstärken sich die Symptome des Frühstadiums: An Demenz erkrankte Personen werden immer vergesslicher, können sich häufig nicht mehr gut orientieren und haben Schwierigkeiten mit alltäglichen Handlungen. Sie können sich zum Beispiel nicht mehr selbstständig anziehen, waschen oder für sich kochen. Im Endstadium verstummen die Patienten häufig (demenzieller Sprachzerfall). Zudem sind sie bettlägerig und komplett auf die Hilfe anderer angewiesen.
Es gibt typische Symptome für das Frühstadium einer Demenz. Sie können, müssen aber nicht alle gleichzeitig auftreten:
- Vergesslichkeit
- Unpräzises Denken und Konzentrationsstörungen
- Schwierigkeiten beim Planen komplexerer Abläufe (z.B. Packen für einen längeren Urlaub oder Organisieren eines Familienfestes)
- Orientierungslosigkeit
- Sprachstörungen
- Eingeschränktes Urteilsvermögen
- Persönlichkeitsveränderungen
- Antriebsverlust
Diagnose
Spezialisten sind gefragt
Um die Ursachen und den Ausprägungsgrad einer Demenz zu bestimmen, sind Neurologen, Psychiater oder Geriater (Spezialisten für Altersheilkunde) die richtigen Fachleute. So genannte Gedächtnisambulanzen oder Memory-Kliniken haben sich auf die Diagnostik und Beratung bei Demenzen spezialisiert. Der Vorteil: Sie vereinen alle wichtigen Untersuchungsmethoden unter einem Dach, was den Diagnoseprozess vereinfacht und beschleunigt.
Angehörige sind wichtig
Der Arzt befragt zunächst den Betroffenen und die Angehörigen nach der Krankheitsgeschichte (Anamnese). Angehörige sind für die Diagnosestellung der Demenz sehr wichtig, weil die meisten Betroffenen die Symptome zum Teil selbst nicht wahrnehmen oder aus Scham lieber verschweigen. Nach einer ausführlichen internistisch-neurologischen Untersuchung sowie einer Blut-Untersuchung entscheidet der Arzt, welche anderen zusätzlichen Untersuchungen erforderlich sind.
Therapie
Gehirn trainieren
Eine Demenz-Therapie dient dem Betroffenen in erster Linie dazu, seinen Alltag möglichst lange selbst bewältigen zu können. Spezialisierte Einrichtungen (wie Tageskliniken) setzen hierfür ein besonderes Hirnleistungstraining ein. Ziel ist es, eine feste Tagesstruktur aufzubauen, die dem Dementen hilft, sich besser zu orientieren. Psychologen, Sozialarbeiter und andere Fachleute begleiten die Patienten durch den Tag und üben mit ihnen das Zurechtkommen im Alltag.
Der Vorteil solcher Einrichtungen ist, dass die Angehörigen in die Behandlung einbezogen werden können. Krankengymnastik sowie das Training handwerklicher und künstlerischer Fähigkeiten unter Anleitung eines Ergotherapeuten tragen dazu bei, dass die geistige Leistungsfähigkeit langsamer sinkt oder sogar für eine gewisse Zeit erhalten bleibt.
Medikamente
Medikamente haben sich als sinnvolles Standbein einer Demenz-Therapie erwiesen. Sie sollten aber nur ein Teil eines umfassenden Therapiekonzeptes sein, also gemeinsam mit einem Hirnleistungstraining eingesetzt werden. Je nach zugrunde liegender Ursache der Demenz kommen unterschiedliche Wirkstoffgruppen zum Einsatz.
Ziel ist es, das Fortschreiten der Erkrankung zu verlangsamen oder vorübergehend zum Stillstand zu bringen. Die Substanzen wirken individuell sehr unterschiedlich. Ein Behandlungsversuch lohnt sich auf jeden Fall, auch wenn er vielleicht nicht zu deutlichen Veränderungen führt. Da eine Demenz laufend fortschreitet, ist es bereits ein Behandlungserfolg, wenn sie sich nicht verschlechtert.
Andere Mittel
Es gibt außerdem eine Reihe von Medikamenten, welche sich positiv auf die Gehirnleistung auswirken sollen. Dazu gehören die Extrakte des Ginkgo-Baums. Nach naturmedizinischer Auffassung wirken sie durchblutungsfördernd und sollen so das Gehirn besser mit Sauerstoff und Glucose (Zucker) versorgen.
Tipps für Angehörige
- Achten Sie beim Betroffenen auf eine ausgewogene, vitamin- und fischölreiche Ernährung mit reichlich Flüssigkeit.
- Erleichtern Sie dem Patienten die Orientierung durch einen gut strukturierten Tagesablauf sowie gut sichtbare Uhren und Kalender.
- Erkundigen Sie sich nach einer Selbsthilfe- oder Angehörigengruppe in Ihrer Nähe und lernen Sie aus den Erfahrungen anderer. Fragen Sie Ihren Arzt nach hilfreichen Broschüren mit entsprechenden Hinweisen.
Prognose
Die Heilung einer Demenz ist meist nicht möglich. Mithilfe einer Kombination aus Medikamenten und speziellem Hirnleistungstraining lässt sich jedoch häufig das Fortschreiten der Erkrankung bremsen und die Lebensqualität der Betroffenen verbessern.
Ist die Ursache der Demenz ein Abbauprozess im Gehirn, wie es bei der Alzheimer-Krankheit der Fall ist, versterben die Erkrankten im Durchschnitt zehn Jahre nach der Diagnosestellung. Da eine Demenz zumeist mit hohem Alter einhergeht, verkürzt sich die Lebenserwartung gegebenenfalls kaum oder überhaupt nicht.
Vorbeugen
Durch eine gesunde Lebensweise mit regelmäßiger Bewegung und einer ausgewogenen Ernährung kann man einigen Demenzformen, wie der vaskulären Demenz oder der alkoholbedingten Demenz, vorbeugen.
Die Alzheimer-Demenz hingegen lässt sich derzeit noch nicht verhindern. Forscher arbeiten daran, Medikamente zur Immunisierung gegen die krankmachenden Eiweiße zu entwickeln, welche sich im Gehirn ablagern.
Depression

Begriffserklärung
Der Begriff leitet sich vom lateinischen deprimere (niederdrücken) ab, was eine gute Beschreibung dessen ist, was während einer Depression empfunden wird. Die Depression ist nämlich eine psychische Störung mit Zuständen psychischer Niedergeschlagenheit.
Der Gemütszustand verändert sich und negative Empfindungen werden kanalisiert.
Man fühlt sich häufig einsam, traurig, wertlos, erschöpft und leer, kommt kaum aus dem Bett, hat Schwierigkeiten sich zu konzentrieren und alltägliche Dinge auszuführen und findet keine Freude mehr an sonst geliebten Tätigkeiten. Grübelnde Gedankengänge über aktuelle und zukünftige private und berufliche Zukunft stellen sich ein.
Jeder macht sich Gedanken über seine private und berufliche Zukunft. Das ist bis zu einem gewissen Grad auch normal. Geschieht dies jedoch in einem enormen Ausmass und mit einer solchen Negativität, dass alles zu einem unüberwindbaren Hindernis wird, nimmt dies pathologische Züge an. Hält dieser zermürbende Zustand ununterbrochen über mehrere Wochen an, empfehlen wir einen Arzt aufzusuchen.
Depressive Verstimmung ≠ Depression
Es ist möglich, dass Sie einige der oben genannten Zustände selber kennen. Dies muss aber nicht automatische bedeuten, dass sie eine Depression haben. Zum Beispiel findet im alltäglichen Sprachgebrauch der Begriff depressiv beispielsweise für eine Verstimmung häufig Verwendung. Bei der Depression handelt es sich im psychiatrischen Sinne aber um eine ernste behandlungsbedürftige Erkrankung, bei der bestimmte Kriterien und Symptome gegeben sein müssen, welche sich der Beeinflussung durch reine Willenskraft entziehen.
Ursache
Für die Entstehung einer Depression werden folgende Ursachen diskutiert:
neurobiologische Faktoren
traumatische Faktoren
genetische Veranlagung
Arzneimittel
Lichtentzug in der dunklen Jahreszeit (Saisonale Depression)
chronische Erkrankungen
Zusatzsymptome
Die Depression kennt einige Begleitsymptome wie Schlafstörungen, Appetitlosigkeit, Lebensüberdruss, mangelndes Selbstwertgefühl und Schuldgefühle.
Der Begriff leitet sich vom lateinischen deprimere (niederdrücken) ab, was eine gute Beschreibung dessen ist, was während einer Depression empfunden wird. Die Depression ist nämlich eine psychische Störung mit Zuständen psychischer Niedergeschlagenheit.
Der Gemütszustand verändert sich und negative Empfindungen werden kanalisiert.
Man fühlt sich häufig einsam, traurig, wertlos, erschöpft und leer, kommt kaum aus dem Bett, hat Schwierigkeiten sich zu konzentrieren und alltägliche Dinge auszuführen und findet keine Freude mehr an sonst geliebten Tätigkeiten. Grübelnde Gedankengänge über aktuelle und zukünftige private und berufliche Zukunft stellen sich ein.
Jeder macht sich Gedanken über seine private und berufliche Zukunft. Das ist bis zu einem gewissen Grad auch normal. Geschieht dies jedoch in einem enormen Ausmass und mit einer solchen Negativität, dass alles zu einem unüberwindbaren Hindernis wird, nimmt dies pathologische Züge an. Hält dieser zermürbende Zustand ununterbrochen über mehrere Wochen an, empfehlen wir einen Arzt aufzusuchen.
Depressive Verstimmung ≠ Depression
Es ist möglich, dass Sie einige der oben genannten Zustände selber kennen. Dies muss aber nicht automatische bedeuten, dass sie eine Depression haben. Zum Beispiel findet im alltäglichen Sprachgebrauch der Begriff depressiv beispielsweise für eine Verstimmung häufig Verwendung. Bei der Depression handelt es sich im psychiatrischen Sinne aber um eine ernste behandlungsbedürftige Erkrankung, bei der bestimmte Kriterien und Symptome gegeben sein müssen, welche sich der Beeinflussung durch reine Willenskraft entziehen.
Ursache
Für die Entstehung einer Depression werden folgende Ursachen diskutiert:
neurobiologische Faktoren
traumatische Faktoren
genetische Veranlagung
Arzneimittel
Lichtentzug in der dunklen Jahreszeit (Saisonale Depression)
chronische Erkrankungen
Zusatzsymptome
Die Depression kennt einige Begleitsymptome wie Schlafstörungen, Appetitlosigkeit, Lebensüberdruss, mangelndes Selbstwertgefühl und Schuldgefühle.
Diabetes

Diabetes Mellitus ist auch als Zuckerkrankheit bekannt und ist die Bezeichnung für eine Gruppe von Stoffwechselkrankheiten, bei dem Zucker über den Urin ausgeschieden wird.
Die durch die Nahrung aufgenommenen Kohlenhydrate werden im Verdauungsapparat zu Glukose abgebaut, die dann vom Blut aufgenommen und im ganzen Körper verteilt wird.
Die Betazellen der Bauchspeicheldrüse erzeugt das Hormon Insulin, welches den Transport von Glukose ans Zellinnere vermittelt, wo die Glukose anschliessend zur Energiegewinnung verbraucht wird. Auch in der Leber und den Muskelzellen kann Glukose in Form von Glykogen gespeichert werden. Zusätzlich bewirkt das Insulin, dass die Leber selber Glykogen zurück in Glukose verwandelt und dadurch der Blutzuckerspiegel konstant gehalten werden kann.
Insulin hat noch eine dritte Wirkung: Es ist das einzige Hormon des menschlichen Körpers, welches Körperfett aufbaut und dafür sorgt, dass dieses in den Depots bleibt. Einen starken, langanhaltenden Insulinmangel hat also eine extreme Gewichtsabnahme, insbesondere durch Abbau von Körperfett und Muskeleiweiss zur Energiegewinnung zur Folge.
Es kann zwischen Typ 1 Diabetes und Typ 2 Diabetes unterschieden werden:
Typ 1 Diabetes:
Dieser Typ wird auch als insulinabhängiger Diabetes oder juveniler Diabetes bezeichnet. Bei diesem Typus handelt es sich um eine Autoimmunerkrankung. Diese entsteht, wenn die Betazellen der Bauchspeicheldrüse, welche das für die Regulierung des Blutzuckers notwendige Insulin herstellen, vom Immunsystem des Körpers zerstört werden Folglich fehlt sowohl die Glukose-Aufnahme in den Körperzellen, als auch die Hemmung der Glukose-Neubildung in der Leber. Die aufgenommene Glukose verbleibt also im Blut, der Blutzuckerspiegel steigt an. Diese Krankheit kann Personen in jedem Lebensalter treffen, häufig/ vermehrt tritt sie jedoch bei Kindern und Jugendlichen auf. Eine Insulingabe ist also das ganze Leben lang notwendig, denn Heilungsmöglichkeiten bestehen bisher noch nicht.
Typ 2 Diabetes:
Dieser Typ ist nicht primär insulinabhängig und tritt vor Allem im Alter auf. Es wird zwar weiterhin Insulin von der Bauchspeicheldrüse hergestellt, jedoch in zu geringen Mengen oder der Körper kann es nicht mehr wirksam verwenden. So kann also der Blutzucker nicht mehr in Energie umgewandelt werden, eine Insulinresistenz entsteht. Durch Erbfaktoren, Bewegungsmangel und Übergewicht wird der Typ 2 Diabetes begünstigt. In den meisten Fällen tritt er erst ab dem 40. Lebensalter auf. Vermehrt findet man den Typ 2 aber bereits bei jüngeren, stark übergewichtigen Menschen.
Die durch die Nahrung aufgenommenen Kohlenhydrate werden im Verdauungsapparat zu Glukose abgebaut, die dann vom Blut aufgenommen und im ganzen Körper verteilt wird.
Die Betazellen der Bauchspeicheldrüse erzeugt das Hormon Insulin, welches den Transport von Glukose ans Zellinnere vermittelt, wo die Glukose anschliessend zur Energiegewinnung verbraucht wird. Auch in der Leber und den Muskelzellen kann Glukose in Form von Glykogen gespeichert werden. Zusätzlich bewirkt das Insulin, dass die Leber selber Glykogen zurück in Glukose verwandelt und dadurch der Blutzuckerspiegel konstant gehalten werden kann.
Insulin hat noch eine dritte Wirkung: Es ist das einzige Hormon des menschlichen Körpers, welches Körperfett aufbaut und dafür sorgt, dass dieses in den Depots bleibt. Einen starken, langanhaltenden Insulinmangel hat also eine extreme Gewichtsabnahme, insbesondere durch Abbau von Körperfett und Muskeleiweiss zur Energiegewinnung zur Folge.
Es kann zwischen Typ 1 Diabetes und Typ 2 Diabetes unterschieden werden:
Typ 1 Diabetes:
Dieser Typ wird auch als insulinabhängiger Diabetes oder juveniler Diabetes bezeichnet. Bei diesem Typus handelt es sich um eine Autoimmunerkrankung. Diese entsteht, wenn die Betazellen der Bauchspeicheldrüse, welche das für die Regulierung des Blutzuckers notwendige Insulin herstellen, vom Immunsystem des Körpers zerstört werden Folglich fehlt sowohl die Glukose-Aufnahme in den Körperzellen, als auch die Hemmung der Glukose-Neubildung in der Leber. Die aufgenommene Glukose verbleibt also im Blut, der Blutzuckerspiegel steigt an. Diese Krankheit kann Personen in jedem Lebensalter treffen, häufig/ vermehrt tritt sie jedoch bei Kindern und Jugendlichen auf. Eine Insulingabe ist also das ganze Leben lang notwendig, denn Heilungsmöglichkeiten bestehen bisher noch nicht.
Typ 2 Diabetes:
Dieser Typ ist nicht primär insulinabhängig und tritt vor Allem im Alter auf. Es wird zwar weiterhin Insulin von der Bauchspeicheldrüse hergestellt, jedoch in zu geringen Mengen oder der Körper kann es nicht mehr wirksam verwenden. So kann also der Blutzucker nicht mehr in Energie umgewandelt werden, eine Insulinresistenz entsteht. Durch Erbfaktoren, Bewegungsmangel und Übergewicht wird der Typ 2 Diabetes begünstigt. In den meisten Fällen tritt er erst ab dem 40. Lebensalter auf. Vermehrt findet man den Typ 2 aber bereits bei jüngeren, stark übergewichtigen Menschen.
Divertikel
Beschreibung
Divertikel sind Ausstülpungen im Dick- oder Dünndarm. Darmdivertikel verursachen keine Symptome und sind nicht krankhaft. Wenn sich jedoch eine solche Ausstülpung entzündet, kann es zu Beschwerden wie Bauchschmerzen, Fieber, Verstopfung und Blähungen kommen. Das nennt man dann Divertikulitis.
Ursachen
Bei einer Divertikulitis leiden Betroffene oft unter Verstopfung. Man geht davon aus, dass eine ballaststoffarme Ernährung die Entstehung begünstigt. Ballaststoffe findet man in Obst, Gemüse und Vollkornprodukte. Deshalb spricht die These, dass der Anteil an Divertikulitis erkrankten in den letzten Jahren massiv angestiegen ist, wie der Wandel der Ernährungsgewohnheiten.
Symptome
Divertikulitis Betroffene leiden oft unter dumpfen nicht kolikartigen Schmerzen im linken Unterbauch. Es können auch Fieber und sonstige Verdauungsbeschwerden auftreten.
Untersuchungen und Diagnose
Der Arzt wird den Unterbauch nach Verhärtungen abtasten. Das Abtasten kann bei einer Entzündung schmerzhaft sein.
Es wird auch das Blut auf erhöhte Entzündungswerte untersucht.
Manchmal ist es nötig zur Diagnose eine Röntgenaufnahme des Bauchs zu machen.
Behandlung
Bei der Behandlung kommt es darauf an, welche Beschwerden der Betroffene hat. Bei einer unkomplizierten Entzündung können die Beschwerden mit Fasten, flüssiger Kost und langfristig mit ballaststoffreicher Ernährung und regelmässiger Bewegung gelindert werden.
Bei einer starken Divertikulitis wird empfohlen den geschädigten Darmabschnitt zu entfernen. Bei einem Durchbruch der Darmwand (Darmperforation) muss die Operation so bald wie möglich gemacht werden.
Tipps gegen den Rückfall
Bei einigen Patienten tritt die Entzündung nach einer Weile erneut auf. Darum sollten sich Betroffene ballaststoffreich ernähren, viel trinken und sich genügend bewegen.
Vorbeugen
Mit diesen Massnahmen können Sie Divertikel vorbeugen und Ihre Verdauung in Schwung halten:
Divertikel sind Ausstülpungen im Dick- oder Dünndarm. Darmdivertikel verursachen keine Symptome und sind nicht krankhaft. Wenn sich jedoch eine solche Ausstülpung entzündet, kann es zu Beschwerden wie Bauchschmerzen, Fieber, Verstopfung und Blähungen kommen. Das nennt man dann Divertikulitis.
Ursachen
Bei einer Divertikulitis leiden Betroffene oft unter Verstopfung. Man geht davon aus, dass eine ballaststoffarme Ernährung die Entstehung begünstigt. Ballaststoffe findet man in Obst, Gemüse und Vollkornprodukte. Deshalb spricht die These, dass der Anteil an Divertikulitis erkrankten in den letzten Jahren massiv angestiegen ist, wie der Wandel der Ernährungsgewohnheiten.
Symptome
Divertikulitis Betroffene leiden oft unter dumpfen nicht kolikartigen Schmerzen im linken Unterbauch. Es können auch Fieber und sonstige Verdauungsbeschwerden auftreten.
Untersuchungen und Diagnose
Der Arzt wird den Unterbauch nach Verhärtungen abtasten. Das Abtasten kann bei einer Entzündung schmerzhaft sein.
Es wird auch das Blut auf erhöhte Entzündungswerte untersucht.
Manchmal ist es nötig zur Diagnose eine Röntgenaufnahme des Bauchs zu machen.
Behandlung
Bei der Behandlung kommt es darauf an, welche Beschwerden der Betroffene hat. Bei einer unkomplizierten Entzündung können die Beschwerden mit Fasten, flüssiger Kost und langfristig mit ballaststoffreicher Ernährung und regelmässiger Bewegung gelindert werden.
Bei einer starken Divertikulitis wird empfohlen den geschädigten Darmabschnitt zu entfernen. Bei einem Durchbruch der Darmwand (Darmperforation) muss die Operation so bald wie möglich gemacht werden.
Tipps gegen den Rückfall
Bei einigen Patienten tritt die Entzündung nach einer Weile erneut auf. Darum sollten sich Betroffene ballaststoffreich ernähren, viel trinken und sich genügend bewegen.
Vorbeugen
Mit diesen Massnahmen können Sie Divertikel vorbeugen und Ihre Verdauung in Schwung halten:
- Ballaststoffreiche Ernährung mit Obst, Gemüse und Vollkornprodukten
- Regelmässige Bewegung, am besten zwei bis dreimal in der Woche
- Trinken sie ausreichend Wasser oder Kräutertee (mindestens zwei Liter am Tag)
Dyskalkulie

Beschreibung
Unter Dyskalkulie versteht man eine Rechenschwäche. Sie gehört zu der Gruppe von schulischen Entwicklungsstörungen. Die Dyskalkulie wird in den meisten Fällen bereits im Kindesalter entdeckt. Betroffene haben keine geringe Schulausbildung, verminderte Intelligenz oder sensorische Störungen. Sie haben Probleme mit Zahlen und Mengen, dadurch können einfache Rechnungen schwer zu lösen sein.
Symptome
Es gibt keine klaren Symptome. Betroffene haben Mühe mit dem Umgang mit dem Dezimalsystem oder falsche Vorstellungen von Rechenschritten. Es kann häufig zu Zahlendreher kommen, da sich Betroffene die Zahl als Symbol vorstellen.
Meist fällt es auf, dass die betroffenen Kinder dem Unterricht nicht mehr folgen können und ihre Leistungen dadurch abfallen.
Psychische Belastung
Betroffene Kinder ziehen sich häufig zurück und entwickeln eine Prüfungsangst oder depressive Symptome. Es kann auch zu somatischen Beschwerden wie Kopf- oder Bauchschmerzen kommen.
Dyskalkulie-Ursachen bislang unklar
Bisher ist es unklar warum eine Dyskalkulie entsteht. In Studien wurde festgestellt, dass eine Unteraktivität der für das Rechnen verantwortlichen Hirnregionen möglicherweise für eine Rechenschwäche verantwortlich ist.
Untersuchungen und Diagnose
Je früher eine Dyskalkulie entdeckt wird, desto besser. So kann man das betroffene Kind zusätzlich fördern und dafür sorgen, dass es den Anschluss an den Unterricht nicht verliert.
Voraussetzungen für die Diagnose „Dyskalkulie“
Für die Diagnose müssen folgende Kriterien erfüllt sein:
Behandlung
Die Behandlung einer Rechenschwäche basiert ausschliesslich in der Förderung des betroffenen Kindes.
Krankheitsverlauf und Prognose
Durch eine gezielte Förderung des betroffenen Kindes kann meist eine deutliche Verbesserung erzielt werden. Ohne eine Unterstützung verbessern sich die Leistungen kaum. Auch die psychische Belastung der Kinder kann durch die Förderung reduziert werden.
Unter Dyskalkulie versteht man eine Rechenschwäche. Sie gehört zu der Gruppe von schulischen Entwicklungsstörungen. Die Dyskalkulie wird in den meisten Fällen bereits im Kindesalter entdeckt. Betroffene haben keine geringe Schulausbildung, verminderte Intelligenz oder sensorische Störungen. Sie haben Probleme mit Zahlen und Mengen, dadurch können einfache Rechnungen schwer zu lösen sein.
Symptome
Es gibt keine klaren Symptome. Betroffene haben Mühe mit dem Umgang mit dem Dezimalsystem oder falsche Vorstellungen von Rechenschritten. Es kann häufig zu Zahlendreher kommen, da sich Betroffene die Zahl als Symbol vorstellen.
Meist fällt es auf, dass die betroffenen Kinder dem Unterricht nicht mehr folgen können und ihre Leistungen dadurch abfallen.
Psychische Belastung
Betroffene Kinder ziehen sich häufig zurück und entwickeln eine Prüfungsangst oder depressive Symptome. Es kann auch zu somatischen Beschwerden wie Kopf- oder Bauchschmerzen kommen.
Dyskalkulie-Ursachen bislang unklar
Bisher ist es unklar warum eine Dyskalkulie entsteht. In Studien wurde festgestellt, dass eine Unteraktivität der für das Rechnen verantwortlichen Hirnregionen möglicherweise für eine Rechenschwäche verantwortlich ist.
Untersuchungen und Diagnose
Je früher eine Dyskalkulie entdeckt wird, desto besser. So kann man das betroffene Kind zusätzlich fördern und dafür sorgen, dass es den Anschluss an den Unterricht nicht verliert.
Voraussetzungen für die Diagnose „Dyskalkulie“
Für die Diagnose müssen folgende Kriterien erfüllt sein:
- Die schulische Leistung ist ungenügend
- Der IQ ist grösser als 70
- Die Rechenschwäche ist bereits vor der sechsten Klasse aufgetreten
Behandlung
Die Behandlung einer Rechenschwäche basiert ausschliesslich in der Förderung des betroffenen Kindes.
Krankheitsverlauf und Prognose
Durch eine gezielte Förderung des betroffenen Kindes kann meist eine deutliche Verbesserung erzielt werden. Ohne eine Unterstützung verbessern sich die Leistungen kaum. Auch die psychische Belastung der Kinder kann durch die Förderung reduziert werden.
Dyslexie

Beschreibung
Die Dyslexie ist eine Störung der Lesefähigkeit. Sie tritt bei etwa fünf bis 15 Prozent der Gesamtbevölkerung auf und kann unterschiedlich stark ausgeprägt sein. Meistens wird eine Dyslexie im Einschulungsalter diagnostiziert. Genetische Faktoren scheinen die Entstehung der Leseschwäche zu begünstigen. Die Dyslexie kann aber auch nach einem Schädel-Hirn-Trauma oder nach einem Schlaganfall auftreten.
Alexie
Unter Alexie versteht man den kompletten Verlust der Lesefähigkeit. Sie entsteht meist durch eine Unterbrechung jener Nervenbahnen, die für das Lesen verantwortlich sind. Durch einen Schlaganfall kann die Blutversorgung der zuständigen Hirnregion unterbrochen werden und zu einem Verlust der Lesefähigkeit führen.
Die Alexie tritt hauptsächlich bei einer Schädigung des Gehirns durch ein Schädel-Hirn-Trauma, Blutungen oder Tumoren auf. Man unterscheidet zwischen einer phonologischen und einer semantischen Alexie.
Phonologische Alexie
Bei der phonologischen Alexie können einzelne Buchstaben (Grapheme) zwar erkannt, aber nicht zu einer Wortstruktur zusammengefügt werden.
Semantische Alexie
Bei der semantischen Alexie können die Buchstaben zwar gelesen werden, aber das gelesene Wort wird nicht verstanden.
Symptome
Die Dyslexie verursacht bei den Betroffenen Symptome wie eine sehr langsame Lesegeschwindigkeit. Die Betroffenen können Texte nicht flüssig vorlesen, verrutschen in der Zeile oder vertauschen die Buchstaben.
Ursachen und Risikofaktoren
Die Dyslexie kann verschiedene Ursachen haben. Da sie in Familien gehäuft auftritt, geht man davon aus, dass sie größtenteils vererbt wird, wobei eine Veränderung auf Chromosom sechs nachgewiesen werden konnte.
Angeborene Dyslexie
Bei einer angeborenen Dyslexie sind bestimmte Bereiche im Gehirn weniger aktiv als bei Menschen mit intaktem Leseverständnis. Die Betroffenen können die Buchstaben zwar lesen, aber nicht zu einem Wort zusammenfügen. Die angeborene Dyslexie wird meist während der Grundschulzeit erkannt, wenn das Kind das Lesen nicht zu lernen vermag.
Erworbene Dyslexie
Die erworbene Dyslexie tritt viel häufiger auf als die angeborene Dyslexie. Wurde das Gehirn durch einen Schlaganfall oder einen Unfall geschädigt, kann die Gehirnregion betroffen sein, die für das Lesen verantwortlich ist. Bei der erworbenen Dyslexie ist selten nur diese eine Hirnregion geschädigt. Meistens treten auch Störungen der Sprache oder der Rechtschreibung auf.
Untersuchung und Diagnose
Besteht beim Kind der Verdacht auf eine Dyslexie, sollte möglichst bald ein Kinderarzt aufgesucht werden. Je länger das Kind unter der Lesestörung leidet, desto eher treten Ängste und andere psychische Probleme auf, die eine Therapie erschweren.
Untersuchungen
Der Arzt wird das Kind anschließend untersuchen. Es müssen einige Krankheiten ausgeschlossen werden, die ebenfalls zu einer Lesestörung führen können. Mittels eines Seh- und Hörtests kann geprüft werden, ob das Kind gut sehen kann oder eine Hörminderung besteht.
Bei einem Elektro-Enzephalogramm (EEG) werden mit aufgeklebten Elektroden die Hirnströme aufgezeichnet. Strukturelle Störungen des Gehirns oder Hirnfunktionsstörungen können hier häufig sichtbar gemacht werden. Ein Intelligenztest soll ausschließen, ob bei dem Kind eine verminderte Intelligenz das Lesen-Lernen behindert.
Dyslexie-Test
Die Lesefähigkeit kann mit einem Dyslexie-Test überprüft werden. Dabei wird das Kind gebeten, einen kleinen Text vorzulesen. Je nachdem, wie sicher das Kind den Text widergeben kann, ist der Test positiv oder negativ.
Behandlung
Die Dyslexie sollte frühzeitig erkannt und behandelt werden, um ein gutes Therapieergebnis erzielen zu können. Wenn die Diagnose einer Dyslexie gestellt wurde, ist es wichtig, das soziale Umfeld des Kindes zu informieren und aufzuklären. Durch die Lesestörung steht das Kind häufig unter einem enormen psychischen Druck. Mit Verständnis und Empathie kann man das Kind erheblich entlasten und eine weitere Stigmatisierung verhindern.
Hilfsmittel
Kinder, die an einer Dyslexie leiden, werden meist in einer Therapie gefördert. Wenn sich die ersten Erfolge durch die individuelle Unterstützung einstellen, findet das Kind zu mehr Selbstbewusstsein und Freude am Lesen. Eine gute Lernmotivation kann die Krankheit positiv beeinflussen.
Nachteilsausgleich
Bei einer bestehenden Dyslexie kann ein sogenannter Nachteilsausgleich beantragt werden. Dieser soll die schulischen Nachteile der betroffenen Kinder ausgleichen, indem ihre Leistungen anders bewertet werden. Beispielsweise werden Leseübungen nicht, oder besser benotet, um das Kind vor weiteren Enttäuschungen zu bewahren. Für einen Nachteilsausgleich ist ein ärztliches Attest notwendig, dass dem Schulpsychologen vorgelegt wird.
Die meisten Kinder erleben den Nachteilsausgleich als Entlastung. Sie müssen nicht mehr vor der Klasse vorlesen oder schlechte Noten nach Hause bringen. Dies stärkt ihr Selbstvertrauen. Die besseren Schulnoten beeinflussen zudem späteren Ausbildungsmöglichkeiten der Kinder. Andererseits fühlen sich manche Kinder durch den Ausgleich degradiert und ihre Lernmotivation sinkt.
Krankheitsverlauf und Prognose
Die Dyslexie kann durch eine psychologische Therapie und Förderung positiv beeinflusst werden. Viele Kinder leiden durch ihre Lesestörung an weiteren psychischen Problemen. Daher ist es wichtig, dem Kind mit Verständnis und Empathie zu begegnen. Je früher die Lesestörung erkannt und behandelt wird, desto besser ist die Prognose der Dyslexie.
Die Dyslexie ist eine Störung der Lesefähigkeit. Sie tritt bei etwa fünf bis 15 Prozent der Gesamtbevölkerung auf und kann unterschiedlich stark ausgeprägt sein. Meistens wird eine Dyslexie im Einschulungsalter diagnostiziert. Genetische Faktoren scheinen die Entstehung der Leseschwäche zu begünstigen. Die Dyslexie kann aber auch nach einem Schädel-Hirn-Trauma oder nach einem Schlaganfall auftreten.
Alexie
Unter Alexie versteht man den kompletten Verlust der Lesefähigkeit. Sie entsteht meist durch eine Unterbrechung jener Nervenbahnen, die für das Lesen verantwortlich sind. Durch einen Schlaganfall kann die Blutversorgung der zuständigen Hirnregion unterbrochen werden und zu einem Verlust der Lesefähigkeit führen.
Die Alexie tritt hauptsächlich bei einer Schädigung des Gehirns durch ein Schädel-Hirn-Trauma, Blutungen oder Tumoren auf. Man unterscheidet zwischen einer phonologischen und einer semantischen Alexie.
Phonologische Alexie
Bei der phonologischen Alexie können einzelne Buchstaben (Grapheme) zwar erkannt, aber nicht zu einer Wortstruktur zusammengefügt werden.
Semantische Alexie
Bei der semantischen Alexie können die Buchstaben zwar gelesen werden, aber das gelesene Wort wird nicht verstanden.
Symptome
Die Dyslexie verursacht bei den Betroffenen Symptome wie eine sehr langsame Lesegeschwindigkeit. Die Betroffenen können Texte nicht flüssig vorlesen, verrutschen in der Zeile oder vertauschen die Buchstaben.
Ursachen und Risikofaktoren
Die Dyslexie kann verschiedene Ursachen haben. Da sie in Familien gehäuft auftritt, geht man davon aus, dass sie größtenteils vererbt wird, wobei eine Veränderung auf Chromosom sechs nachgewiesen werden konnte.
Angeborene Dyslexie
Bei einer angeborenen Dyslexie sind bestimmte Bereiche im Gehirn weniger aktiv als bei Menschen mit intaktem Leseverständnis. Die Betroffenen können die Buchstaben zwar lesen, aber nicht zu einem Wort zusammenfügen. Die angeborene Dyslexie wird meist während der Grundschulzeit erkannt, wenn das Kind das Lesen nicht zu lernen vermag.
Erworbene Dyslexie
Die erworbene Dyslexie tritt viel häufiger auf als die angeborene Dyslexie. Wurde das Gehirn durch einen Schlaganfall oder einen Unfall geschädigt, kann die Gehirnregion betroffen sein, die für das Lesen verantwortlich ist. Bei der erworbenen Dyslexie ist selten nur diese eine Hirnregion geschädigt. Meistens treten auch Störungen der Sprache oder der Rechtschreibung auf.
Untersuchung und Diagnose
Besteht beim Kind der Verdacht auf eine Dyslexie, sollte möglichst bald ein Kinderarzt aufgesucht werden. Je länger das Kind unter der Lesestörung leidet, desto eher treten Ängste und andere psychische Probleme auf, die eine Therapie erschweren.
Untersuchungen
Der Arzt wird das Kind anschließend untersuchen. Es müssen einige Krankheiten ausgeschlossen werden, die ebenfalls zu einer Lesestörung führen können. Mittels eines Seh- und Hörtests kann geprüft werden, ob das Kind gut sehen kann oder eine Hörminderung besteht.
Bei einem Elektro-Enzephalogramm (EEG) werden mit aufgeklebten Elektroden die Hirnströme aufgezeichnet. Strukturelle Störungen des Gehirns oder Hirnfunktionsstörungen können hier häufig sichtbar gemacht werden. Ein Intelligenztest soll ausschließen, ob bei dem Kind eine verminderte Intelligenz das Lesen-Lernen behindert.
Dyslexie-Test
Die Lesefähigkeit kann mit einem Dyslexie-Test überprüft werden. Dabei wird das Kind gebeten, einen kleinen Text vorzulesen. Je nachdem, wie sicher das Kind den Text widergeben kann, ist der Test positiv oder negativ.
Behandlung
Die Dyslexie sollte frühzeitig erkannt und behandelt werden, um ein gutes Therapieergebnis erzielen zu können. Wenn die Diagnose einer Dyslexie gestellt wurde, ist es wichtig, das soziale Umfeld des Kindes zu informieren und aufzuklären. Durch die Lesestörung steht das Kind häufig unter einem enormen psychischen Druck. Mit Verständnis und Empathie kann man das Kind erheblich entlasten und eine weitere Stigmatisierung verhindern.
Hilfsmittel
Kinder, die an einer Dyslexie leiden, werden meist in einer Therapie gefördert. Wenn sich die ersten Erfolge durch die individuelle Unterstützung einstellen, findet das Kind zu mehr Selbstbewusstsein und Freude am Lesen. Eine gute Lernmotivation kann die Krankheit positiv beeinflussen.
Nachteilsausgleich
Bei einer bestehenden Dyslexie kann ein sogenannter Nachteilsausgleich beantragt werden. Dieser soll die schulischen Nachteile der betroffenen Kinder ausgleichen, indem ihre Leistungen anders bewertet werden. Beispielsweise werden Leseübungen nicht, oder besser benotet, um das Kind vor weiteren Enttäuschungen zu bewahren. Für einen Nachteilsausgleich ist ein ärztliches Attest notwendig, dass dem Schulpsychologen vorgelegt wird.
Die meisten Kinder erleben den Nachteilsausgleich als Entlastung. Sie müssen nicht mehr vor der Klasse vorlesen oder schlechte Noten nach Hause bringen. Dies stärkt ihr Selbstvertrauen. Die besseren Schulnoten beeinflussen zudem späteren Ausbildungsmöglichkeiten der Kinder. Andererseits fühlen sich manche Kinder durch den Ausgleich degradiert und ihre Lernmotivation sinkt.
Krankheitsverlauf und Prognose
Die Dyslexie kann durch eine psychologische Therapie und Förderung positiv beeinflusst werden. Viele Kinder leiden durch ihre Lesestörung an weiteren psychischen Problemen. Daher ist es wichtig, dem Kind mit Verständnis und Empathie zu begegnen. Je früher die Lesestörung erkannt und behandelt wird, desto besser ist die Prognose der Dyslexie.
E
Eingewachsener Zehennagel
Beschreibung
Ein eingewachsener Zehennagel drückt in das umliegende Gewebe. Durch den Druck bildet sich dann oft eine Entzündung und eine schmerzhafte Schwellung.
Die eingewachsenen Nägel verursachen Schmerzen, weshalb die Betroffenen die Nägel oft noch kürzer schneiden. Durch den Druck in den Schuhen schiebt sich dann der Nagelrand wieder ins Gewebe – so entsteht ein Teufelskreis. Ein eingewachsener Zehennagel gehört also in professionelle Behandlung.
Symptome
Meist ist die Grosszehe betroffen. Ein eingewachsener Zehennagel kann starke Schmerzen und eine Entzündung verursachen. Das Gewebe ist gerötet und fühlt sich warm an.
Ursachen und Risikofaktoren
Eingewachsene Zehennägel können durch eine falsche Technik beim Nägelschneiden verursacht werden.
Auch häufig wird ein eingewachsener Zehennagel durch zu enges Schuhwerk verursacht. Durch den dauerhaft erhöhten Druck erhöht sich das Risiko.
Auch angeborene anatomisch bedingte breitere Nagelbette können eine Rolle spielen.
Behandlung
Konservative Behandlung
Es empfiehlt sich, den eingewachsenen Zehennagel mit einem wattierten Pflasterstreifen zu tapen. So kommt mehr Luft zwischen die Haut und den Nagel.
Sie können ausserdem mit antientzündlichen Jod-Salben oder mit Fussbäder das Gewebe aufweichen, sodass der Zehennagel besser versorgt werden kann.
Viele Podologen arbeiten bei einem eingewachsenen Zehennagel mit einer Nagelkorrekturspange. Sie wird über eine Zeitspanne von circa sechs bis zwölf Monate angewendet. Mithilfe der Nagelspange wird der Nagel langsam wieder aus dem Nagelbett nach oben gezogen.
Operation
Wenn die konservativen Massnahmen nicht ausreichen, sollte der eingewachsene Zehennagel operativ behandelt werden. Unter lokaler Betäubung werden die eingewachsenen Nagelecken entfernt.
Prognose und Verlauf
Bei frühzeitiger Behandlung reichen die konservativen Massnahmen aus. Bei länger anhaltenden Problemen muss ein eingewachsener Zehennagel oft operiert werden.
Ein eingewachsener Zehennagel drückt in das umliegende Gewebe. Durch den Druck bildet sich dann oft eine Entzündung und eine schmerzhafte Schwellung.
Die eingewachsenen Nägel verursachen Schmerzen, weshalb die Betroffenen die Nägel oft noch kürzer schneiden. Durch den Druck in den Schuhen schiebt sich dann der Nagelrand wieder ins Gewebe – so entsteht ein Teufelskreis. Ein eingewachsener Zehennagel gehört also in professionelle Behandlung.
Symptome
Meist ist die Grosszehe betroffen. Ein eingewachsener Zehennagel kann starke Schmerzen und eine Entzündung verursachen. Das Gewebe ist gerötet und fühlt sich warm an.
Ursachen und Risikofaktoren
Eingewachsene Zehennägel können durch eine falsche Technik beim Nägelschneiden verursacht werden.
Auch häufig wird ein eingewachsener Zehennagel durch zu enges Schuhwerk verursacht. Durch den dauerhaft erhöhten Druck erhöht sich das Risiko.
Auch angeborene anatomisch bedingte breitere Nagelbette können eine Rolle spielen.
Behandlung
Konservative Behandlung
Es empfiehlt sich, den eingewachsenen Zehennagel mit einem wattierten Pflasterstreifen zu tapen. So kommt mehr Luft zwischen die Haut und den Nagel.
Sie können ausserdem mit antientzündlichen Jod-Salben oder mit Fussbäder das Gewebe aufweichen, sodass der Zehennagel besser versorgt werden kann.
Viele Podologen arbeiten bei einem eingewachsenen Zehennagel mit einer Nagelkorrekturspange. Sie wird über eine Zeitspanne von circa sechs bis zwölf Monate angewendet. Mithilfe der Nagelspange wird der Nagel langsam wieder aus dem Nagelbett nach oben gezogen.
Operation
Wenn die konservativen Massnahmen nicht ausreichen, sollte der eingewachsene Zehennagel operativ behandelt werden. Unter lokaler Betäubung werden die eingewachsenen Nagelecken entfernt.
Prognose und Verlauf
Bei frühzeitiger Behandlung reichen die konservativen Massnahmen aus. Bei länger anhaltenden Problemen muss ein eingewachsener Zehennagel oft operiert werden.
Energetische Blockaden
Wenn es uns gut geht, wir entspannt sind, dann fliesst die Energie ungehemmt durch unseren Körper. Dieser Energiefluss kann durch Einflüsse wie Zeitdruck, Ärger oder Trauer unterbrochen werden und unsere persönliche Leistungsfähigkeit übersteigen. Unser Körper, Geist und Seele geraten aus dem Gleichgewicht und der Körper wiederspiegelt jegliche Art von psychischem Stress; man verspannt und verkrampft sich. Jedoch ist nicht immer die Muskulatur betroffen, manche mögen Hautreaktionen (Hautausschlag) zeigen oder Verdauungsprobleme bekommen. Jede Person reagiert also mit individuellen körperlichen Reaktionen auf psychische Belastungen und Stress.
Sind wir beispielsweise mit Denken beschäftigt oder haben Sorgen, die uns nicht mehr aus dem Kopf gehen, bleiben lebenswichtige Energien in diesem Bereich stecken anstatt sich im Körper und Energiefeld zu verteilen. Der Energiefluss ist durchbrochen. So entstehen stressbedingte Blockaden und beeinträchtigen unsere Lebensenergie und unsere Lebensfreude.
Oft nehmen wir gar nicht wahr, wie sehr wir verspannt sind, bis wir Schmerzen oder Symptome diverser Art verspüren.
Sind wir beispielsweise mit Denken beschäftigt oder haben Sorgen, die uns nicht mehr aus dem Kopf gehen, bleiben lebenswichtige Energien in diesem Bereich stecken anstatt sich im Körper und Energiefeld zu verteilen. Der Energiefluss ist durchbrochen. So entstehen stressbedingte Blockaden und beeinträchtigen unsere Lebensenergie und unsere Lebensfreude.
Oft nehmen wir gar nicht wahr, wie sehr wir verspannt sind, bis wir Schmerzen oder Symptome diverser Art verspüren.
Endometriose
Beschreibung
Bei der Endometriose treten Zellen von der Gebärmutterschleimhaut ausserhalb der Gebärmutterhöhle auf. Diese Zellverbände sind östrogenabhängig und bauen sich während des Zyklus auf. Dies kann dann oft zu krampfartigen Unterbauchschmerzen führen.
Die Endometriose ist eine der häufigsten Erkrankungen der geschlechtsreifen Frau.
Einteilung
Die Erkrankung kann ich drei Gruppe eingeteilt werden:
Endometriosis genitalis externa
Dies ist die häufigste Form. Hier sind die Zellverbände im kleinen Becken (also auf der Gebärmutter, den Eileitern, Eierstöcken oder auf dem Bauchfell).
Endometriosis genitalis interna
Hier sind die Zellverbände in der Gebärmuttermuskulatur. Die betroffenen Frauen leiden unter Blutungsstörungen, oft begleitet von krampfartigen Schmerzen. Häufig kommen auch Schmerzen beim Geschlechtsverkehr und unerfüllter Kinderwunsch vor.
Endometriosis extragenitalis
Hier sind die Zellverbände auf den Nachbarorganen vorhanden (also zum Beispiel auf dem Darm oder der Blase. Es kann auch am Zwerchfell, dem Nabel oder in der Lunge vorkommen).
Symptome
Es leiden immer mehr schon sehr junge Frauen an der Endometriose. Die Symptome sind dann meist stark ausgeprägt. Allgemein verursacht nicht jede Endometriose Symptome. Zu den häufigsten Symptomen zählen:
Ursachen und Risikofaktoren
Wie genau eine Endometriose entsteht ist noch unklar. Man geht davon aus, dass bei den Betroffenen das Zusammenspiel von Hormonen und dem Immunsystem verändert ist.
Untersuchungen und Diagnose
Häufig bleibt die Endometriose einige Jahre unentdeckt. Bei Verdacht erfolgt ein ausführliches Gespräch und eine gynäkologische Untersuchung. Weitere Diagnosemöglichkeiten stellen die bildgebenden Verfahren dar. Dabei handelt es sich um die Sonografie (Ultraschall) oder ein MRT. Wenn sich der Verdacht verhärtet, kann der Arzt eine feingewebliche Untersuchung durchführen. Dabei kann durch einen kleinen Schnitt am Bauchnabel mit sehr feinen Geräten in den Bauch hineingesehen werden und solche Endometrioseherde gleich entfernt werden.
Krankheitsverlauf und Prognose
Bei der Endometriose ist der Verlauf in der Regel chronisch. Einen Teil der Betroffenen haben keine Beschwerden. Sofern kein Kinderwunsch besteht, ist keine operative oder medikamentöse Therapie nötig. Manchmal kommt es nach einer Schwangerschaft auch spontan zum Abklingen einer Endometriose.
Bei der Endometriose treten Zellen von der Gebärmutterschleimhaut ausserhalb der Gebärmutterhöhle auf. Diese Zellverbände sind östrogenabhängig und bauen sich während des Zyklus auf. Dies kann dann oft zu krampfartigen Unterbauchschmerzen führen.
Die Endometriose ist eine der häufigsten Erkrankungen der geschlechtsreifen Frau.
Einteilung
Die Erkrankung kann ich drei Gruppe eingeteilt werden:
Endometriosis genitalis externa
Dies ist die häufigste Form. Hier sind die Zellverbände im kleinen Becken (also auf der Gebärmutter, den Eileitern, Eierstöcken oder auf dem Bauchfell).
Endometriosis genitalis interna
Hier sind die Zellverbände in der Gebärmuttermuskulatur. Die betroffenen Frauen leiden unter Blutungsstörungen, oft begleitet von krampfartigen Schmerzen. Häufig kommen auch Schmerzen beim Geschlechtsverkehr und unerfüllter Kinderwunsch vor.
Endometriosis extragenitalis
Hier sind die Zellverbände auf den Nachbarorganen vorhanden (also zum Beispiel auf dem Darm oder der Blase. Es kann auch am Zwerchfell, dem Nabel oder in der Lunge vorkommen).
Symptome
Es leiden immer mehr schon sehr junge Frauen an der Endometriose. Die Symptome sind dann meist stark ausgeprägt. Allgemein verursacht nicht jede Endometriose Symptome. Zu den häufigsten Symptomen zählen:
- Schmerzhafte Regelblutung
- Schmerzen beim Geschlechtsverkehr
- Unfruchtbarkeit
- Chronische Unterbauchschmerzen
- Schmerzen beim Wasserlassen oder beim Stuhlgang
- Zyklusabhängige Rückenschmerzen
- Völlegefühl
- Durchfall
- Psychische Beschwerden (Stimmungsschwankungen, Antriebslosigkeit, etc.)
Ursachen und Risikofaktoren
Wie genau eine Endometriose entsteht ist noch unklar. Man geht davon aus, dass bei den Betroffenen das Zusammenspiel von Hormonen und dem Immunsystem verändert ist.
Untersuchungen und Diagnose
Häufig bleibt die Endometriose einige Jahre unentdeckt. Bei Verdacht erfolgt ein ausführliches Gespräch und eine gynäkologische Untersuchung. Weitere Diagnosemöglichkeiten stellen die bildgebenden Verfahren dar. Dabei handelt es sich um die Sonografie (Ultraschall) oder ein MRT. Wenn sich der Verdacht verhärtet, kann der Arzt eine feingewebliche Untersuchung durchführen. Dabei kann durch einen kleinen Schnitt am Bauchnabel mit sehr feinen Geräten in den Bauch hineingesehen werden und solche Endometrioseherde gleich entfernt werden.
Krankheitsverlauf und Prognose
Bei der Endometriose ist der Verlauf in der Regel chronisch. Einen Teil der Betroffenen haben keine Beschwerden. Sofern kein Kinderwunsch besteht, ist keine operative oder medikamentöse Therapie nötig. Manchmal kommt es nach einer Schwangerschaft auch spontan zum Abklingen einer Endometriose.
Entschlackung

Was sind Schlacken?
Schlacken sind Giftstoffe / Schadstoffe, die der Körper nicht mehr ausscheiden kann, sie bleiben also in den Körperzellen zurück und belasten somit die Funktionstüchtigkeit des Organismus. Diese giftigen Substanzen werden unter anderem über die Verdauung, die Lungen oder über die Haut aufgenommen, können aber auch aus Abfällen, die durch den (Zell-)Stoffwechsel entstanden sind, herrühren. Zu diesen Abfällen gehören auch die Säuren, die bei der Verdauung von Speisen entstehen können (Siehe Säure-Basen-Haushalt).
Dementsprechend werden die Giftstoffe durch Bewegungsmangel, falsche Ernährung und Stress im Körper gelagert. Wirken diese 3 Faktoren stetig auf den Organismus ein, ist unsere Leber, und andere Ausscheidungsorgane, nicht mehr in der Lage alle Schadstoffe aus dem Körper zu transportieren, sie kommt mit der Arbeit nicht nach.
Zur Erhaltung der Gesundheit und der Funktionsfähigkeit des Organismus muss unser Körper von Natur aus rund um die Uhr Schadstoffe abbauen und ausscheiden.
Tragen Sie zum Wohl Ihrer Gesundheit bei und unterstützen Sie Ihren Körper bei der Entschlackung (Entgiftung).
Vor dem Entschlacken
Die Entgiftung des Körpers heisst für viele Personen, dem Körper etwas Gutes zu tun. Da es aber viele verschiedene Methoden gibt, welche nicht nur die Ernährung, sondern auch den Körper unterschiedlich stark belasten, sollte man sich vor einer Entschlackung über die verschiedenen Methoden informieren und die passende auswählen.
Während dem Entschlacken
Da man während dem Entschlacken viel Flüssigkeit verliert, ist es wichtig, dass man mindestens 3 Liter am Tag trinkt. Wasser, Tee und frischgepresste Fruchtsäfte, jedoch kein Kaffee, Alkohol oder gesüsste Getränke.
Bewegung an der frischen Luft. Bereits ein täglicher Spaziergang kann Wunder bewirken. Leistungssport soll vermieden werden.
Es ist wichtig, seinem Körper auch während dem Entschlacken nicht zuviel zu zumuten. Entspannen Sie sich.
Nach dem Entschlacken
Wichtig ist, dass man nicht gleich nach der Entgiftung gleich wieder in alte Muster und Essgewohnheiten zurückfällt. Um die guten Effekte beizubehalten sollten einige Dinge aus der Methode übernommen und weiterhin angewendet werden.
Schlacken sind Giftstoffe / Schadstoffe, die der Körper nicht mehr ausscheiden kann, sie bleiben also in den Körperzellen zurück und belasten somit die Funktionstüchtigkeit des Organismus. Diese giftigen Substanzen werden unter anderem über die Verdauung, die Lungen oder über die Haut aufgenommen, können aber auch aus Abfällen, die durch den (Zell-)Stoffwechsel entstanden sind, herrühren. Zu diesen Abfällen gehören auch die Säuren, die bei der Verdauung von Speisen entstehen können (Siehe Säure-Basen-Haushalt).
Dementsprechend werden die Giftstoffe durch Bewegungsmangel, falsche Ernährung und Stress im Körper gelagert. Wirken diese 3 Faktoren stetig auf den Organismus ein, ist unsere Leber, und andere Ausscheidungsorgane, nicht mehr in der Lage alle Schadstoffe aus dem Körper zu transportieren, sie kommt mit der Arbeit nicht nach.
Zur Erhaltung der Gesundheit und der Funktionsfähigkeit des Organismus muss unser Körper von Natur aus rund um die Uhr Schadstoffe abbauen und ausscheiden.
Tragen Sie zum Wohl Ihrer Gesundheit bei und unterstützen Sie Ihren Körper bei der Entschlackung (Entgiftung).
Vor dem Entschlacken
Die Entgiftung des Körpers heisst für viele Personen, dem Körper etwas Gutes zu tun. Da es aber viele verschiedene Methoden gibt, welche nicht nur die Ernährung, sondern auch den Körper unterschiedlich stark belasten, sollte man sich vor einer Entschlackung über die verschiedenen Methoden informieren und die passende auswählen.
Während dem Entschlacken
Da man während dem Entschlacken viel Flüssigkeit verliert, ist es wichtig, dass man mindestens 3 Liter am Tag trinkt. Wasser, Tee und frischgepresste Fruchtsäfte, jedoch kein Kaffee, Alkohol oder gesüsste Getränke.
Bewegung an der frischen Luft. Bereits ein täglicher Spaziergang kann Wunder bewirken. Leistungssport soll vermieden werden.
Es ist wichtig, seinem Körper auch während dem Entschlacken nicht zuviel zu zumuten. Entspannen Sie sich.
Nach dem Entschlacken
Wichtig ist, dass man nicht gleich nach der Entgiftung gleich wieder in alte Muster und Essgewohnheiten zurückfällt. Um die guten Effekte beizubehalten sollten einige Dinge aus der Methode übernommen und weiterhin angewendet werden.
Ernährungsberatung

Die Ernährungsberatung ist ein Bedürfnis der heutigen Zeit, aber wieso?
Was passiert während einer Ernährungsberatung?
In der Ernährungsberatung wird Ihr Tagesablauf individuell analysiert und nachträglich genau beraten, welche Nahrungsmittel und wieviel Bewegung Ihnen gut tun würde. Gemeinsam kann ein auf Sie abgestimmter Plan ausgearbeitet werden. Dabei werden auch Nahrungsunverträglichkeiten berücksichtigt.
Es wird darauf hingewiesen, dass die Kalorienzufuhr im Verhältnis zu ihrer körperlichen und geistigen Aktivität stehen soll. Wenn ich mich also nur wenig bewege, dennoch eine Menge Spaghetti, Brot und Käse esse, dann laufe ich Gefahr mich nur einseitig und kalorienreich zu ernähren, was zur Gewichtszunahme führt. Umgekehrt führt es zu Gewichtsverlust, wenn ich viel mehr Kalorien verbrauche als ich zu mir nehme.
Ernährungsformen
In erster Linie ist das, was der Mensch isst, wie er es zubereitet (Kochkunst) und zu sich nimmt (Esskultur), sowie das, was er nicht isst (Nahrungstabu), von seinem Lebensraum und seiner Kultur abhängig, und damit auch den stark regionalen Unterschieden unterworfen. Trotz der teils extremen Unterschiede der traditionellen Regionalküchen wird der Bedarf an Nähr- und Vitalstoffen in der Regel gedeckt. Eine einzige "richtige" Ernährungsform kann es folglich nicht geben.
Gibt es einen Zusammenhang zwischen Ernährung und Zivilisationskrankheiten?
Die Zunahme an sogenannten Zivilisationskrankheiten wird der modernen Fehlernährung zugeschrieben. Andere Veränderungen, die die Zivilisation mit sich gebracht hat, tragen natürlich auch zur Entstehung der Zivilisationskrankheiten bei. Diese moderne Fehlernährung, welche zur Entstehung der Zivilisationskrankheiten führen soll, hat dazu geführt, dass es mittlerweile eine unüberschaubare Vielzahl von Ansichten, Theorien und Lehren über die "richtige" Ernährung gibt. Beispiele sind die Theorien von der Vollwerternährung, die Rohkost-Lehre, die Ernährung nach den 5 Elementen aus der Traditionellen Chinesischen Medizin, die Ayurveda-Lehre, die Makrobiotik (Ernährungswissenschaft aus der Perspektive von Yin und Yang), die Trennkost-Lehre und die Steinzeiternährung. Die Antworten auf die Frage nach einer "richtigen" Ernährung sind oft weltanschaulich beeinflusst.
Die Schweizer Gesellschaft für Ernährung hat Regeln zur Zusammenstellung formuliert, die mit dem Begriff vollwertige Ernährung umschrieben werden.
Ernährung in der Medizin
Mit den Besonderheiten der Ernährung bei Krankheiten beschäftigt sich die Ernährungsmedizin. Bei bestimmten Krankheiten werden zusätzlich zur medikamentösen Therapie Diäten verordnet, um den Krankheitsverlauf zu begünstigen. In der Medizin unterscheidet man prinzipiell:
Orale Ernährung:
Der Patient kann sich auf natürlichem Wege, also über den Mund (oral) ernähren. Evtl. muss die Kost aber verändert, z.B. passiert werden, um ihm das Essen zu erleichtern. Reicht auch dies nicht aus, kommt vollbilanzierte Trinknahrung zum Einsatz, sog. "Astronautenkost", die den gesamten Nährstoffbedarf deckt, sofern der Patient eine ausreichende Menge davon trinkt. Bei schwerer Abwehrschwäche, z.B. nach Chemotherapie darf nur eine keimarme Nahrung verzehrt werden, um Infektionen mit Bakterien und vorzubeugen.
Künstliche Ernährung:
Der Patient kann nicht mehr auf natürlichem Wege essen. Er muss deshalb künstlich ernährt werden. Dazu gibt es prinzipiell zwei Möglichkeiten:
Probleme bei der Ernährung, Fehl- und Mangelernährung
Entspricht die Menge oder die Zusammenstellung einer Ernährung nicht den Anforderungen des menschlichen Organismus, so spricht man von Fehl- oder Mangelernährung. Die Begriffe werden oft uneinheitlich und manchmal synonym verwendet. Meist bedeutet aber Fehlernährung, dass ein oder mehrere Nahrungsbestandteile in falscher Menge verzehrt werden, z.B. zu fettreiche oder zu vitaminarme Kost, während man unter Mangelernährung versteht, dass der Energie- oder Kalorienbedarf des Organismus nicht gedeckt wird. Kombinationen beider Störungen kommen vor.
Ursachen von Fehl- und Mangelernährung können Hungersnöte durch Ernteausfälle, Krieg oder Katastrophen und Krankheiten (z.B. Essstörungen, Krebs, AIDS, Chronische Bronchitis, Herzinsuffizienz) sein, sowie in Industrieländern vor allem eine unausgewogene Ernährung durch mangelndes Wissen über eine gesunde Ernährung und ungünstige Essgewohnheiten. Hier spielen insbesondere das große Angebot an hochkalorischer industrieller Fertignahrung bei gleichzeitigem Rückgang der körperlichen Aktivität und der Wegfall des Essens als soziales, meist familiengebundenes Ritual eine Rolle.
Ernährungsbedingte (alimentäre) Krankheiten
Fehl- und Mangelernährung können ihrerseits Krankheiten verursachen oder begünstigen, z. B. Skorbut bei Vitamin-C-Mangel, Beriberi bei Vitamin-B1-Mangel oder Diabetes mellitus bei starkem Übergewicht/ Adipositas. Für diese und andere Krankheiten, vor allem für die Mangelerkrankungen, ist der Zusammenhang mit Fehl- oder Mangelernährung wissenschaftlich bewiesen.
Alternative Ernährung
Alternative Ernährung oder Alternative Ernährungsform ist der Oberbegriff für verschiedene Ernährungskonzepte, die von der im westlichen Kulturkreis heute üblichen Mischkost mehr oder weniger stark abweichen und als Dauerkost gedacht sind. Bei den meisten dieser Konzepte wird der Fleischkonsum eingeschränkt oder ganz ausgeschlossen.
Nach dem Begriffsverständnis von Ernährungswissenschaftlern stellen Diäten zur Gewichtsreduktion oder auf Grund von Allergien ausdrücklich keine alternative Ernährungsform dar.
Gemeinsam habe alle Konzepte zur alternativen Ernährung: dass sie konkrete Empfehlungen geben, welche Lebensmittel zu bevorzugen sind, während andere vermieden werden sollen. Teilweise werden ganze Lebensmittelgruppen tabuisiert. Aus ernährungswissenschaftlicher Sicht sind generelle Verbote von Nahrungsmitteln größtenteils unbegründet. Für angebliche gesundheitsschädliche Wirkungen gibt es in den meisten Fällen keine wissenschaftliche Begründung.
„Viele alternative Ernährungsformen nehmen für sich in Anspruch, krankheitsvorbeugend oder sogar heilend zu wirken. Hierfür gibt es allerdings in den meisten Fällen keinerlei wissenschaftliche Belege."
Früher waren wir alle Jäger und Sammler, haben das gegessen, was die Natur uns unmittelbar und regional zur Verfügung gestellt hat. Dies war wohl teilweise sehr eintönig, hat aber nicht vorwiegend dem Genuss sondern dem Überleben gedient. Da man sich für die damalige Nahrungsbeschaffung körperlich um ein Vielfaches mehr bewegen und anstrengen musste, war es notwendig viele Kalorien zu sich zu nehmen.
Heute zeichnet sich das gegenteilige Bild ab: Unser Alltag ist vorwiegend geprägt durch sitzende oder stehende Tätigkeiten, bei denen die Bewegung auf ein Minimum reduziert wird. Zudem haben Globalisierung, Wirtschaft und Handel uns eine Bandbreite an Nahrungsmittel ermöglicht, die in unseren Breitengraden gar nicht wachsen. Wir Industriestaaten leben in einer Welt, in der Lebens- und Genussmittel im Überfluss zur Verfügung stehen und durch Fastfood und Fertigprodukte ergänzt werden. Und genau die Kombination dieser Aspekte (wenig Bewegung, Zeitdruck und viel fettiges, süsses und kalorienhaltiges Nahrungsangebot) tun uns nicht gut.
Wer kennt das nicht; am Morgen reicht es kaum für ein Frühstück, am Mittag kann man sich aus zeitlichen Gründen nur etwas von der Würstchenbude holen und am Abend hockt man sich ermattet vom Arbeitstag mit einer Pizza vor den Fernseher.
Viele Personen haben dies bereits gemerkt: „Das tut mir nicht gut!“
Da sich aber vor allem in den Industrieländern die Ernährungsweise von den traditionellen Formen wegentwickelt und sich durch die Zunahme sitzender Tätigkeiten und abnehmender körperlicher Betätigung der Lebensstil und damit der Kalorien- und Nährstoffbedarf insgesamt verändert hat, gibt es heutzutage bei vielen Menschen ein Missverhältnis zwischen Nährstoffbedarf und Nährstoffzufuhr. Deshalb wird die Frage nach der "richtigen" Ernährung wegen der Bedeutung für die Gesundheit in Abhängigkeit von der Lebensweise durch die Diätetik wissenschaftlich erforscht.
Es ist wichtig, dass sich der Mensch beim Essen mehr Zeit nimmt, bewusster isst und sich körperlich mehr bewegt. Dabei soll ein Augenmerk auf folgende Punkte gelegt werden:
Heute zeichnet sich das gegenteilige Bild ab: Unser Alltag ist vorwiegend geprägt durch sitzende oder stehende Tätigkeiten, bei denen die Bewegung auf ein Minimum reduziert wird. Zudem haben Globalisierung, Wirtschaft und Handel uns eine Bandbreite an Nahrungsmittel ermöglicht, die in unseren Breitengraden gar nicht wachsen. Wir Industriestaaten leben in einer Welt, in der Lebens- und Genussmittel im Überfluss zur Verfügung stehen und durch Fastfood und Fertigprodukte ergänzt werden. Und genau die Kombination dieser Aspekte (wenig Bewegung, Zeitdruck und viel fettiges, süsses und kalorienhaltiges Nahrungsangebot) tun uns nicht gut.
Wer kennt das nicht; am Morgen reicht es kaum für ein Frühstück, am Mittag kann man sich aus zeitlichen Gründen nur etwas von der Würstchenbude holen und am Abend hockt man sich ermattet vom Arbeitstag mit einer Pizza vor den Fernseher.
Viele Personen haben dies bereits gemerkt: „Das tut mir nicht gut!“
Da sich aber vor allem in den Industrieländern die Ernährungsweise von den traditionellen Formen wegentwickelt und sich durch die Zunahme sitzender Tätigkeiten und abnehmender körperlicher Betätigung der Lebensstil und damit der Kalorien- und Nährstoffbedarf insgesamt verändert hat, gibt es heutzutage bei vielen Menschen ein Missverhältnis zwischen Nährstoffbedarf und Nährstoffzufuhr. Deshalb wird die Frage nach der "richtigen" Ernährung wegen der Bedeutung für die Gesundheit in Abhängigkeit von der Lebensweise durch die Diätetik wissenschaftlich erforscht.
Es ist wichtig, dass sich der Mensch beim Essen mehr Zeit nimmt, bewusster isst und sich körperlich mehr bewegt. Dabei soll ein Augenmerk auf folgende Punkte gelegt werden:
- Alkoholkonsum
- Genuss- uns Suchtmittelkonsum
- Falsche Ernährung
- Einseitige Ernährung
- Zu wenig Bewegung
- Falsche Lebenshaltung
Was passiert während einer Ernährungsberatung?
In der Ernährungsberatung wird Ihr Tagesablauf individuell analysiert und nachträglich genau beraten, welche Nahrungsmittel und wieviel Bewegung Ihnen gut tun würde. Gemeinsam kann ein auf Sie abgestimmter Plan ausgearbeitet werden. Dabei werden auch Nahrungsunverträglichkeiten berücksichtigt.
Es wird darauf hingewiesen, dass die Kalorienzufuhr im Verhältnis zu ihrer körperlichen und geistigen Aktivität stehen soll. Wenn ich mich also nur wenig bewege, dennoch eine Menge Spaghetti, Brot und Käse esse, dann laufe ich Gefahr mich nur einseitig und kalorienreich zu ernähren, was zur Gewichtszunahme führt. Umgekehrt führt es zu Gewichtsverlust, wenn ich viel mehr Kalorien verbrauche als ich zu mir nehme.
Ernährungsformen
In erster Linie ist das, was der Mensch isst, wie er es zubereitet (Kochkunst) und zu sich nimmt (Esskultur), sowie das, was er nicht isst (Nahrungstabu), von seinem Lebensraum und seiner Kultur abhängig, und damit auch den stark regionalen Unterschieden unterworfen. Trotz der teils extremen Unterschiede der traditionellen Regionalküchen wird der Bedarf an Nähr- und Vitalstoffen in der Regel gedeckt. Eine einzige "richtige" Ernährungsform kann es folglich nicht geben.
Gibt es einen Zusammenhang zwischen Ernährung und Zivilisationskrankheiten?
Die Zunahme an sogenannten Zivilisationskrankheiten wird der modernen Fehlernährung zugeschrieben. Andere Veränderungen, die die Zivilisation mit sich gebracht hat, tragen natürlich auch zur Entstehung der Zivilisationskrankheiten bei. Diese moderne Fehlernährung, welche zur Entstehung der Zivilisationskrankheiten führen soll, hat dazu geführt, dass es mittlerweile eine unüberschaubare Vielzahl von Ansichten, Theorien und Lehren über die "richtige" Ernährung gibt. Beispiele sind die Theorien von der Vollwerternährung, die Rohkost-Lehre, die Ernährung nach den 5 Elementen aus der Traditionellen Chinesischen Medizin, die Ayurveda-Lehre, die Makrobiotik (Ernährungswissenschaft aus der Perspektive von Yin und Yang), die Trennkost-Lehre und die Steinzeiternährung. Die Antworten auf die Frage nach einer "richtigen" Ernährung sind oft weltanschaulich beeinflusst.
Die Schweizer Gesellschaft für Ernährung hat Regeln zur Zusammenstellung formuliert, die mit dem Begriff vollwertige Ernährung umschrieben werden.
Ernährung in der Medizin
Mit den Besonderheiten der Ernährung bei Krankheiten beschäftigt sich die Ernährungsmedizin. Bei bestimmten Krankheiten werden zusätzlich zur medikamentösen Therapie Diäten verordnet, um den Krankheitsverlauf zu begünstigen. In der Medizin unterscheidet man prinzipiell:
Orale Ernährung:
Der Patient kann sich auf natürlichem Wege, also über den Mund (oral) ernähren. Evtl. muss die Kost aber verändert, z.B. passiert werden, um ihm das Essen zu erleichtern. Reicht auch dies nicht aus, kommt vollbilanzierte Trinknahrung zum Einsatz, sog. "Astronautenkost", die den gesamten Nährstoffbedarf deckt, sofern der Patient eine ausreichende Menge davon trinkt. Bei schwerer Abwehrschwäche, z.B. nach Chemotherapie darf nur eine keimarme Nahrung verzehrt werden, um Infektionen mit Bakterien und vorzubeugen.
Künstliche Ernährung:
Der Patient kann nicht mehr auf natürlichem Wege essen. Er muss deshalb künstlich ernährt werden. Dazu gibt es prinzipiell zwei Möglichkeiten:
- Enterale Ernährung: Statt der normalen Nahrung wird eine für die Art der Krankheit geeignete Sonden-Kost über eine Magen-, Dünndarm- oder -Sonde in den Verdauungstrakt eingebracht. Dieser Zugangsweg wird bevorzugt, da er der natürlichen Nahrungsaufnahme am nächsten kommt.
- Parenterale Ernährung: Die in Lösung oder Emulsion befindlichen Nahrungsbestandteile werden als Infusion über einen Zugangsweg direkt ins Blut verabreicht.
Probleme bei der Ernährung, Fehl- und Mangelernährung
Entspricht die Menge oder die Zusammenstellung einer Ernährung nicht den Anforderungen des menschlichen Organismus, so spricht man von Fehl- oder Mangelernährung. Die Begriffe werden oft uneinheitlich und manchmal synonym verwendet. Meist bedeutet aber Fehlernährung, dass ein oder mehrere Nahrungsbestandteile in falscher Menge verzehrt werden, z.B. zu fettreiche oder zu vitaminarme Kost, während man unter Mangelernährung versteht, dass der Energie- oder Kalorienbedarf des Organismus nicht gedeckt wird. Kombinationen beider Störungen kommen vor.
Ursachen von Fehl- und Mangelernährung können Hungersnöte durch Ernteausfälle, Krieg oder Katastrophen und Krankheiten (z.B. Essstörungen, Krebs, AIDS, Chronische Bronchitis, Herzinsuffizienz) sein, sowie in Industrieländern vor allem eine unausgewogene Ernährung durch mangelndes Wissen über eine gesunde Ernährung und ungünstige Essgewohnheiten. Hier spielen insbesondere das große Angebot an hochkalorischer industrieller Fertignahrung bei gleichzeitigem Rückgang der körperlichen Aktivität und der Wegfall des Essens als soziales, meist familiengebundenes Ritual eine Rolle.
Ernährungsbedingte (alimentäre) Krankheiten
Fehl- und Mangelernährung können ihrerseits Krankheiten verursachen oder begünstigen, z. B. Skorbut bei Vitamin-C-Mangel, Beriberi bei Vitamin-B1-Mangel oder Diabetes mellitus bei starkem Übergewicht/ Adipositas. Für diese und andere Krankheiten, vor allem für die Mangelerkrankungen, ist der Zusammenhang mit Fehl- oder Mangelernährung wissenschaftlich bewiesen.
Alternative Ernährung
Alternative Ernährung oder Alternative Ernährungsform ist der Oberbegriff für verschiedene Ernährungskonzepte, die von der im westlichen Kulturkreis heute üblichen Mischkost mehr oder weniger stark abweichen und als Dauerkost gedacht sind. Bei den meisten dieser Konzepte wird der Fleischkonsum eingeschränkt oder ganz ausgeschlossen.
Nach dem Begriffsverständnis von Ernährungswissenschaftlern stellen Diäten zur Gewichtsreduktion oder auf Grund von Allergien ausdrücklich keine alternative Ernährungsform dar.
Gemeinsam habe alle Konzepte zur alternativen Ernährung: dass sie konkrete Empfehlungen geben, welche Lebensmittel zu bevorzugen sind, während andere vermieden werden sollen. Teilweise werden ganze Lebensmittelgruppen tabuisiert. Aus ernährungswissenschaftlicher Sicht sind generelle Verbote von Nahrungsmitteln größtenteils unbegründet. Für angebliche gesundheitsschädliche Wirkungen gibt es in den meisten Fällen keine wissenschaftliche Begründung.
„Viele alternative Ernährungsformen nehmen für sich in Anspruch, krankheitsvorbeugend oder sogar heilend zu wirken. Hierfür gibt es allerdings in den meisten Fällen keinerlei wissenschaftliche Belege."
F
Farbtherapie

Was ist Farbtherapie?
Es ist eine therapeutische Anwendung, bei dem Licht- und Farbenergie bewusst und gezielt eingesetzt wird. Man geht davon aus, dass Licht und Farbe eine therapeutische Wirkung haben, da sie unser Wohlbefinden und die Gesundheit beeinflussen.
Der Ansatz: Leben ist Licht - Licht ist Farbe - Farbe ist Leben
Ziel einer Farbtherapie
Das Ziel der Farbtherapie ist es, die natürlichen Schwingungen des Lichts und der Farben so zu nutzen, dass sie unseren persönlichen Energie-Farben-Haushalt ausgleichen. Dadurch wird die Persönlichkeit gestärkt und Selbstheilungskräfte werden auf geistiger, seelischer und körperlicher Ebene aktiviert.
Wie wirken Farben auf den Körper?
Das Licht kann in die sieben Spektralfarben (Regenbogenfarben) Rot, Orange, Gelb, Grün, Hellblau, Blau und Violett aufgespaltet werden.
Der Mensch besteht aus Milliarden von Zellen, die alle mit Licht und somit mit Farben durchflutet sind. Über die Augen, die Haut, das Essen und Trinken nehmen wir Farben auf. Diese Farbschwingungen brauchen wir, damit in den Körperzellen wichtige chemische Prozesse aktiviert werden können.
Integriere ich alle Regenbogenfarben, fühle ich mich gut und gesund – und ich bin in der Balance - meine Zellen schwingen in der richtigen Farbfrequenz. Fehlt eine Farbe über längere Zeit oder ist eine zu dominant, geraten die Zellen aus dem Gleichgewicht - die Frequenz ändert sich und somit die Farbe. Ich fühle mich müde, unkonzentriert oder werde sogar krank.
Je nach meiner Befindlichkeit ist eine Farbenergie positiv oder negativ. Bevorzuge ich eine Farbe oder lehne ich eine Farbe ab, hat das etwas mit mir, mit meiner momentanen Lebenssituation oder mit meiner Gesundheit zu tun. Hier setzt die Farbtherapie an.
Wann hilft Farbtherapie?
Die Farbtherapie hilft Menschen, die sich in einer schwierigen Lebenslage befinden. Mit Hilfe der Farben können Probleme, die als Herausforderung zu sehen sind, erkannt, angenommen und aufgelöst werden. Durch das bewusste Einsetzen der Farben im Alltag kann man sich mental und körperlich stärken. Besonders Kinder sprechen gut auf Farben an.
In Ergänzung zur Schulmedizin unterstützt die Farbtherapie bei bestimmten Krankheiten den Heilungsprozess. Selbstheilungskräfte werden aktiviert.
Die Farbtherapie eignet sich für alle Menschen, die ihr inneres Gleichgewicht erhalten und somit gestärkt und gesund durchs Leben gehen wollen.
Die Farbtherapie ist für alle Menschen geeignet, da sie praktisch keine Nebenwirkungen hat. Jeder kann sich selber mit Farben stärken.
Beispiele dafür sind:
Es ist eine therapeutische Anwendung, bei dem Licht- und Farbenergie bewusst und gezielt eingesetzt wird. Man geht davon aus, dass Licht und Farbe eine therapeutische Wirkung haben, da sie unser Wohlbefinden und die Gesundheit beeinflussen.
Der Ansatz: Leben ist Licht - Licht ist Farbe - Farbe ist Leben
Ziel einer Farbtherapie
Das Ziel der Farbtherapie ist es, die natürlichen Schwingungen des Lichts und der Farben so zu nutzen, dass sie unseren persönlichen Energie-Farben-Haushalt ausgleichen. Dadurch wird die Persönlichkeit gestärkt und Selbstheilungskräfte werden auf geistiger, seelischer und körperlicher Ebene aktiviert.
Wie wirken Farben auf den Körper?
Das Licht kann in die sieben Spektralfarben (Regenbogenfarben) Rot, Orange, Gelb, Grün, Hellblau, Blau und Violett aufgespaltet werden.
Der Mensch besteht aus Milliarden von Zellen, die alle mit Licht und somit mit Farben durchflutet sind. Über die Augen, die Haut, das Essen und Trinken nehmen wir Farben auf. Diese Farbschwingungen brauchen wir, damit in den Körperzellen wichtige chemische Prozesse aktiviert werden können.
Integriere ich alle Regenbogenfarben, fühle ich mich gut und gesund – und ich bin in der Balance - meine Zellen schwingen in der richtigen Farbfrequenz. Fehlt eine Farbe über längere Zeit oder ist eine zu dominant, geraten die Zellen aus dem Gleichgewicht - die Frequenz ändert sich und somit die Farbe. Ich fühle mich müde, unkonzentriert oder werde sogar krank.
Je nach meiner Befindlichkeit ist eine Farbenergie positiv oder negativ. Bevorzuge ich eine Farbe oder lehne ich eine Farbe ab, hat das etwas mit mir, mit meiner momentanen Lebenssituation oder mit meiner Gesundheit zu tun. Hier setzt die Farbtherapie an.
Wann hilft Farbtherapie?
Die Farbtherapie hilft Menschen, die sich in einer schwierigen Lebenslage befinden. Mit Hilfe der Farben können Probleme, die als Herausforderung zu sehen sind, erkannt, angenommen und aufgelöst werden. Durch das bewusste Einsetzen der Farben im Alltag kann man sich mental und körperlich stärken. Besonders Kinder sprechen gut auf Farben an.
In Ergänzung zur Schulmedizin unterstützt die Farbtherapie bei bestimmten Krankheiten den Heilungsprozess. Selbstheilungskräfte werden aktiviert.
Die Farbtherapie eignet sich für alle Menschen, die ihr inneres Gleichgewicht erhalten und somit gestärkt und gesund durchs Leben gehen wollen.
Die Farbtherapie ist für alle Menschen geeignet, da sie praktisch keine Nebenwirkungen hat. Jeder kann sich selber mit Farben stärken.
Beispiele dafür sind:
- Lampen mit unterschiedlich farbigen Glühbirnen oder LED-Licht
- Farbige Kleidung
- Wände farbig streichen
- Mentale Vorstellung von Farben und Licht
- In der Natur seine nötige Farbe holen (Wald, Sonne, Wasser usw.)
Feng-Shui-Wissen

Was ist Feng Shui?
Feng Shui ist die Lehre von der gegenseitigen Beeinflussung und Harmonisierung von Menschen und ihrer Umgebung.
Der Name setzt sich aus dem chinesischen Wort für Wind (Feng) und dem chinesischen Begriff für Wasser (Shui) zusammen. Diese Symbole (Wind und Wasser) stehen für die Dynamik der menschlichen Wahrnehmung. Die Interaktion dieser beiden Elemente verweist auf die kosmisch alles durchdringende Energie CHI (auch Qi genannt), die im Feng Shui eine entscheidende Rolle spielt. Anders jedoch als beispielsweise thermische Energie ist CHI nicht als physikalisch definierte Größe zu verstehen, sondern dient vielmehr als Modellvorstellung für die Beschreibung der menschlichen Raumwahrnehmung.
Wieso werden genau diese Worte „Wind, Wasser“ herangezogen?
Im Englischen heißt es hierzu auch: "Energy flows where attention goes" - d.h. dort, wo wir unsere Aufmerksamkeit hinwenden, fließt Energie. Die bildliche Vorstellung von Wind und Wasser sind dabei besonders geeignet, um sich den Flusscharakter unserer Wahrnehmungsprozesse zu vergegenwärtigen.
Ist Feng Shui eine eigene Methode?
Feng Shui ist keine isolierte Methodenlehre, sondern Bestandteil der traditionellen Chinesischen Medizin (TCM). Während beispielsweise bei der Akupunktur CHI-Ungleichgewichte unmittelbar im und am Körper des Menschen aufgespürt und harmonisiert werden, geschieht dies bei Feng Shui analog dazu in unseren Wohn- und Lebensräumen. Das Ziel dabei ist, negative Einflüsse auf unsere unterbewusste Wahrnehmung zu minimieren und positive Einflüsse zu stärken.
Entstehung und Entwicklung
Feng Shui stammt aus China und reicht bis zu mindestens 3000 Jahre in die Kulturgeschichte zurück. Über die genauen Umstände der Entstehung von Feng Shui ist wenig bekannt. Wissenschaftler sehen erste Anwendungen Feng-Shui-ähnlicher Praktiken im frühen Ahnenkult. In China glaubte man, dass die positive Energie der Ahnen das irdische Glück der Nachkommen mehre, daher war man bestrebt, die besten örtlichen Gegebenheiten für deren Bestattung ausfindig zu machen.
Später wurde Feng Shui auch dafür verwendet, um gute Böden für eine sichere Ernte zu finden. Gleichzeitig wollte man Siedlungen, Häuser und Paläste gegen Witterungseinflüsse, Fluten und andere Naturkatastrophen schützen und entwickelten immer mehr ausgeschmückte Feng Shui-Methoden bis hin zu einer Vorform eines architektonischen Regelwerks.
Jedoch kann man nicht von keiner ursprünglich einheitlichen Lehre ausgehen. Vielmehr bildeten sich regionale „Schulen“, die sich jeweils auf unterschiedliche Aspekte von Wohn- und Lebensräumen konzentrierten. Hinzu vielfältige religiöse und philosophische Einflüsse mit unterschiedlicher regionaler Ausprägung.
Selbst heute ist die als „Klassisches Feng Shui“ bezeichnete Methodenlehre alles andere als eine einheitliche Sinuskurve. Zumal auch während den 60 Jahren Kommunismus in China Feng Shui verboten wurde und die ursprünglichen Traditionen weiter verwässerten.
Trotzdem gibt es bei allen Unterschieden zwischen den einzelnen Strömungen auch grundlegende Prinzipien, die alle Feng Shui Schulen gemeinsam haben. Dazu gehören beispielsweise das Yin-Yang-Prinzip und die Lehre von den Fünf Elementen, mit der fünf unterschiedliche Zustände des CHI beschrieben werden. Diese Zustände sind dabei nicht statisch, sondern gehen ineinander über beziehungsweise folgen zyklisch aufeinander. Dargestellt werden sie daher als Teil eines Kreises, in dem sie ständig in Bewegung sind und sich dabei gegenseitig beeinflussen.
Die fünf Elemente des Feng Shui
Alle fünf Elemente haben bestimmte Qualitäten und werden unter anderem durch Gegenstände, Farben, Formen und sogar durch menschliche Organe symbolisiert.
Das Element Wasserist zum Beispiel dadurch charakterisiert, dass es ständig im Fluss ist. Als Symbole gelten die Farben Schwarz und Blau, wellenförmige Oberflächen, ebenso natürlich Brunnen, Aquarien, das Badezimmer und das Ohr als menschliches Sinnesorgan.
Holz ist dagegen als nach oben strebend und durch die Farbe Grün gekennzeichnet. Symbolisiert wird es durch Pflanzen oder Bäume ebenso wie durch Pfeiler und Säulen. Als Sinnesorgan ist das Element Holz dem Auge zugeordnet.
Als strahlend und sich ausbreitend gilt das Feuer, für das die Farben Rot, Orange und Violett stehen. Es findet sich in spitzen oder dreieckigen Formen wieder, zudem natürlich in Lampen, brennenden Kerzen oder einem Kamin. Der Mund wird ebenfalls durch das Element Feuer symbolisiert.
Das vierte Element ist Erde, stabil und sich nach innen ziehend. Farben wie Gelb, Braun oder Beige stehen ebenso stellvertretend für Erde wie schwere Möbel oder Gegenstände aus Ton und Porzellan. Als Sinnesorgan wird die Zunge dem Element Erde zugeordnet.
Vervollständigt wird der Kreis der Fünf Elemente von Metall.Es gilt als fortschreitend und nach innen dringend und wird symbolisiert durch die Farben Weiß, Grau, Silber und Gold. Runde Gegenstände sowie Windspiele oder Spiralen sind typisch für Metall. Die Nase ist das dem Element zugeordnete Sinnesorgan.
Bedeutung im täglichen Leben
Bei der Anwendung von Feng Shui geht es vor allem darum, die Wechselwirkungen der verschiedenen Elemente untereinander zu deuten. So soll die physische Umgebung positiv beeinflusst werden. Feng Shui-Praktiker analysieren also, ob sich die Fünf Elemente in einer Balance befinden oder ob sie aus dem Gleichgewicht geraten sind. Ist das der Fall, sind entsprechende Korrekturen nötig.
Der Name setzt sich aus dem chinesischen Wort für Wind (Feng) und dem chinesischen Begriff für Wasser (Shui) zusammen. Diese Symbole (Wind und Wasser) stehen für die Dynamik der menschlichen Wahrnehmung. Die Interaktion dieser beiden Elemente verweist auf die kosmisch alles durchdringende Energie CHI (auch Qi genannt), die im Feng Shui eine entscheidende Rolle spielt. Anders jedoch als beispielsweise thermische Energie ist CHI nicht als physikalisch definierte Größe zu verstehen, sondern dient vielmehr als Modellvorstellung für die Beschreibung der menschlichen Raumwahrnehmung.
Wieso werden genau diese Worte „Wind, Wasser“ herangezogen?
Im Englischen heißt es hierzu auch: "Energy flows where attention goes" - d.h. dort, wo wir unsere Aufmerksamkeit hinwenden, fließt Energie. Die bildliche Vorstellung von Wind und Wasser sind dabei besonders geeignet, um sich den Flusscharakter unserer Wahrnehmungsprozesse zu vergegenwärtigen.
Ist Feng Shui eine eigene Methode?
Feng Shui ist keine isolierte Methodenlehre, sondern Bestandteil der traditionellen Chinesischen Medizin (TCM). Während beispielsweise bei der Akupunktur CHI-Ungleichgewichte unmittelbar im und am Körper des Menschen aufgespürt und harmonisiert werden, geschieht dies bei Feng Shui analog dazu in unseren Wohn- und Lebensräumen. Das Ziel dabei ist, negative Einflüsse auf unsere unterbewusste Wahrnehmung zu minimieren und positive Einflüsse zu stärken.
Entstehung und Entwicklung
Feng Shui stammt aus China und reicht bis zu mindestens 3000 Jahre in die Kulturgeschichte zurück. Über die genauen Umstände der Entstehung von Feng Shui ist wenig bekannt. Wissenschaftler sehen erste Anwendungen Feng-Shui-ähnlicher Praktiken im frühen Ahnenkult. In China glaubte man, dass die positive Energie der Ahnen das irdische Glück der Nachkommen mehre, daher war man bestrebt, die besten örtlichen Gegebenheiten für deren Bestattung ausfindig zu machen.
Später wurde Feng Shui auch dafür verwendet, um gute Böden für eine sichere Ernte zu finden. Gleichzeitig wollte man Siedlungen, Häuser und Paläste gegen Witterungseinflüsse, Fluten und andere Naturkatastrophen schützen und entwickelten immer mehr ausgeschmückte Feng Shui-Methoden bis hin zu einer Vorform eines architektonischen Regelwerks.
Jedoch kann man nicht von keiner ursprünglich einheitlichen Lehre ausgehen. Vielmehr bildeten sich regionale „Schulen“, die sich jeweils auf unterschiedliche Aspekte von Wohn- und Lebensräumen konzentrierten. Hinzu vielfältige religiöse und philosophische Einflüsse mit unterschiedlicher regionaler Ausprägung.
Selbst heute ist die als „Klassisches Feng Shui“ bezeichnete Methodenlehre alles andere als eine einheitliche Sinuskurve. Zumal auch während den 60 Jahren Kommunismus in China Feng Shui verboten wurde und die ursprünglichen Traditionen weiter verwässerten.
Trotzdem gibt es bei allen Unterschieden zwischen den einzelnen Strömungen auch grundlegende Prinzipien, die alle Feng Shui Schulen gemeinsam haben. Dazu gehören beispielsweise das Yin-Yang-Prinzip und die Lehre von den Fünf Elementen, mit der fünf unterschiedliche Zustände des CHI beschrieben werden. Diese Zustände sind dabei nicht statisch, sondern gehen ineinander über beziehungsweise folgen zyklisch aufeinander. Dargestellt werden sie daher als Teil eines Kreises, in dem sie ständig in Bewegung sind und sich dabei gegenseitig beeinflussen.
Die fünf Elemente des Feng Shui
Alle fünf Elemente haben bestimmte Qualitäten und werden unter anderem durch Gegenstände, Farben, Formen und sogar durch menschliche Organe symbolisiert.
Das Element Wasserist zum Beispiel dadurch charakterisiert, dass es ständig im Fluss ist. Als Symbole gelten die Farben Schwarz und Blau, wellenförmige Oberflächen, ebenso natürlich Brunnen, Aquarien, das Badezimmer und das Ohr als menschliches Sinnesorgan.
Holz ist dagegen als nach oben strebend und durch die Farbe Grün gekennzeichnet. Symbolisiert wird es durch Pflanzen oder Bäume ebenso wie durch Pfeiler und Säulen. Als Sinnesorgan ist das Element Holz dem Auge zugeordnet.
Als strahlend und sich ausbreitend gilt das Feuer, für das die Farben Rot, Orange und Violett stehen. Es findet sich in spitzen oder dreieckigen Formen wieder, zudem natürlich in Lampen, brennenden Kerzen oder einem Kamin. Der Mund wird ebenfalls durch das Element Feuer symbolisiert.
Das vierte Element ist Erde, stabil und sich nach innen ziehend. Farben wie Gelb, Braun oder Beige stehen ebenso stellvertretend für Erde wie schwere Möbel oder Gegenstände aus Ton und Porzellan. Als Sinnesorgan wird die Zunge dem Element Erde zugeordnet.
Vervollständigt wird der Kreis der Fünf Elemente von Metall.Es gilt als fortschreitend und nach innen dringend und wird symbolisiert durch die Farben Weiß, Grau, Silber und Gold. Runde Gegenstände sowie Windspiele oder Spiralen sind typisch für Metall. Die Nase ist das dem Element zugeordnete Sinnesorgan.
Bedeutung im täglichen Leben
Bei der Anwendung von Feng Shui geht es vor allem darum, die Wechselwirkungen der verschiedenen Elemente untereinander zu deuten. So soll die physische Umgebung positiv beeinflusst werden. Feng Shui-Praktiker analysieren also, ob sich die Fünf Elemente in einer Balance befinden oder ob sie aus dem Gleichgewicht geraten sind. Ist das der Fall, sind entsprechende Korrekturen nötig.
Fibromyalgie

Beschreibung
Fibromyalgie ist durch ihre diffusen Symptome schwer zu fassen. Das Hauptmerkt des Weichteilrheumatismus sind Muskelschmerzen rund um die Gelenke. Die Betroffenen leiden häufig auch unter Müdigkeit, Erschöpfung, Konzentrationsstörungen oder Schlafstörungen.
Was ist Fibromyalgie?
Fibromyalgie ist eine entzündliche rheumatische Erkrankung der Muskeln oder Gelenke. Röntgenbilder und Labortests bleiben meist ohne Ergebnis. Daher galten Betroffene häufig als eingebildete Kranke. Studien zufolge glauben Mediziner, dass es eine Störung der Schmerzverarbeitung im zentralen Nervensystem ist, welche eine Fibromyalgie auslösen.
Fibromyalgie–Symptome
Die beiden Hauptsymptome der Fibromyalgie sind Schmerz und Müdigkeit. Die Fibromyalgie wird aber auch von seelischen Beschwerden begleitet.
Ursachen und Risikofaktoren
Die Ursachen sind bis heute nicht geklärt. Bildgebende Verfahren bleiben meist ohne Ergebnis. Dann sprechen Mediziner von einer primären Fibromyalgie.
Sekundäre Fibromyalgie
Bei der sekundären Fibromyalgie entwickeln sich die Beschwerden aufgrund einer anderen Erkrankung. Solche Erkrankungen können rheumatische oder Infektionserkrankungen sein. Meist sind es Virusinfektionen welche eine Fibromyalgie auslösen.
Untersuchungen und Diagnose
Oft dauert es sehr lange bis die Diagnose gestellt werden kann, da die Fibromyalgie ein komplexes Krankheitsbild ist.
Oftmals greifen die Ärzte auf bildgebende Untersuchungen und ein Schmerztagebuch zurück. Die bildgebenden Verfahren zeigen meist keine krankhaften Veränderungen und dienen in erster Linie dazu andere Erkrankungen auszuschliessen. Der Patient wird vom Arzt aufgefordert ein Schmerztagebuch zu führen. Dort soll der Patient die Schmerzen und begleitende Erscheinungen festhalten.
Behandlung
Die Therapie beschränkt sich auf die Behandlung der Symptome, da die Ursache noch nicht geklärt wurde.
Alternative Heilverfahren
Alternative Heilverfahren können Betroffene unterstützen. Dazu zählen Methoden wie die traditionelle chinesische Medizin und Homöopathie. Die gesamte Bandbreite alternativer Heilmethoden insbesondere auch die Bioresonanztherapie kann bei der Fibromyalgie Hilfestellung geben.
Krankheitsverlauf und Prognose
Die Fibromyalgie ist selten heilbar, jedoch verursacht sie keine bleibenden Schäden an Muskeln oder Gelenken. Das Therapieziel ist es die Beschwerden so weit wie möglich zu reduzieren. Daher ist für den Erfolg eine enge Zusammenarbeit von Patient und Arzt erforderlich.
Fibromyalgie ist durch ihre diffusen Symptome schwer zu fassen. Das Hauptmerkt des Weichteilrheumatismus sind Muskelschmerzen rund um die Gelenke. Die Betroffenen leiden häufig auch unter Müdigkeit, Erschöpfung, Konzentrationsstörungen oder Schlafstörungen.
Was ist Fibromyalgie?
Fibromyalgie ist eine entzündliche rheumatische Erkrankung der Muskeln oder Gelenke. Röntgenbilder und Labortests bleiben meist ohne Ergebnis. Daher galten Betroffene häufig als eingebildete Kranke. Studien zufolge glauben Mediziner, dass es eine Störung der Schmerzverarbeitung im zentralen Nervensystem ist, welche eine Fibromyalgie auslösen.
Fibromyalgie–Symptome
Die beiden Hauptsymptome der Fibromyalgie sind Schmerz und Müdigkeit. Die Fibromyalgie wird aber auch von seelischen Beschwerden begleitet.
Ursachen und Risikofaktoren
Die Ursachen sind bis heute nicht geklärt. Bildgebende Verfahren bleiben meist ohne Ergebnis. Dann sprechen Mediziner von einer primären Fibromyalgie.
Sekundäre Fibromyalgie
Bei der sekundären Fibromyalgie entwickeln sich die Beschwerden aufgrund einer anderen Erkrankung. Solche Erkrankungen können rheumatische oder Infektionserkrankungen sein. Meist sind es Virusinfektionen welche eine Fibromyalgie auslösen.
Untersuchungen und Diagnose
Oft dauert es sehr lange bis die Diagnose gestellt werden kann, da die Fibromyalgie ein komplexes Krankheitsbild ist.
Oftmals greifen die Ärzte auf bildgebende Untersuchungen und ein Schmerztagebuch zurück. Die bildgebenden Verfahren zeigen meist keine krankhaften Veränderungen und dienen in erster Linie dazu andere Erkrankungen auszuschliessen. Der Patient wird vom Arzt aufgefordert ein Schmerztagebuch zu führen. Dort soll der Patient die Schmerzen und begleitende Erscheinungen festhalten.
Behandlung
Die Therapie beschränkt sich auf die Behandlung der Symptome, da die Ursache noch nicht geklärt wurde.
Alternative Heilverfahren
Alternative Heilverfahren können Betroffene unterstützen. Dazu zählen Methoden wie die traditionelle chinesische Medizin und Homöopathie. Die gesamte Bandbreite alternativer Heilmethoden insbesondere auch die Bioresonanztherapie kann bei der Fibromyalgie Hilfestellung geben.
Krankheitsverlauf und Prognose
Die Fibromyalgie ist selten heilbar, jedoch verursacht sie keine bleibenden Schäden an Muskeln oder Gelenken. Das Therapieziel ist es die Beschwerden so weit wie möglich zu reduzieren. Daher ist für den Erfolg eine enge Zusammenarbeit von Patient und Arzt erforderlich.
Fitness im Büro

Von früh bis spät im Büro und dann ab nach Hause. Man ist müde und hat selten Lust, noch ausgiebig Sport zu treiben, hinzu kommt dann noch der innere Schweinehund.
Wir zeigen Ihnen einige Übungen, die Sie problemlos im Büro machen können:
Bauch- und Rückenmuskulatur
Stellen Sie Ihren Bürostuhl so ein, dass Ihre Ober- und Unterschenkel einen rechten Winkel bilden, wenn Sie an der vordersten Kante sitzen. Stellen Sie Ihre Füße dabei fest auf den Boden und spreizen Sie diese leicht, während Ihre Handflächen auf dem Schreibtisch liegen. Beide Beine gleichzeitig etwa 10 cm anheben. Ihre Hände erzeugen dabei einen Gegendruck und Sie sollten Ihre Bauch- und Rückenmuskulatur spüren. Senken Sie nun die Beine, setzen Sie sie aber nicht auf dem Boden ab, sondern heben Sie erneut an. Wiederholen Sie diese Übung anfangs 5 Mal, wenn Sie etwas trainierter sind, können Sie auch mehr Wiederholungen versuchen. Durch das Anziehen der Fußspitzen und das Zusammenkneifen des Pos können Sie die Übung noch verstärken.
Bauchmuskulatur
Für diese Übung benötigen Sie einen Bürostuhl, bei dem Sie den Kippwiderstand der Rückenlehne einstellen können oder Sie besitzen einen Stuhl, der von Grund auf einen leichten Widerstand bei einer Kippbewegung gibt. Die Sitzhöhe ist dieselbe wie bei der ersten Übung, diesmal liegen allerdings Ihre kompletten Oberschenkel auf der Sitzfläche auf. Kreuzen Sie nun die Arme vor Ihrer Brust, so dass die Handflächen die gegenüberliegende Schulter berühren. Drücken Sie nun die Rückenlehne mit Ihrem Oberkörper nach hinten, achten Sie darauf die Kraft nicht aus den Beinen zu bekommen. Wenn Sie die Endstellung der Rückenlehne spüren, merken Sie sich die Position und halten Sie bei der nächsten Wiederholung kurz davor an und bewegen sich wieder langsam zurück. Diese Übung kräftig Ihre Bauchmuskulatur, den Trainingseffekt können Sie wieder durch Zusammenkneifen der Pobacken erhöhen.
Knackiger Po
Ober- und Unterschenkel sollen einen rechten Winkel bilden, wenn Ihre Oberschenkel ganz auf der Sitzfläche aufliegen. Diese Übung können Sie ganz unauffällig mehrmals am Tag machen, da sie nur darin besteht, Ihre Pobacken zusammenzukneifen. Sie halten die Spannung etwa für eine Sekunde, lösen die Spannung dann, machen eine kurze Pause und wiederholen das ganze mehrmals. Wenn Sie zusätzlich noch die Bauchmuskeln anspannen, haben Sie ein intensiveres Training.
Diese drei Übungen können Sie ganz einfach während Ihrer Arbeit ausführen, ohne sich dafür extra woanders hinbegeben zu müssen. Nutzen Sie Ihre Chance, Sie werden sich schon bald fitter und gesünder fühlen.
Bauch- und Rückenmuskulatur
Stellen Sie Ihren Bürostuhl so ein, dass Ihre Ober- und Unterschenkel einen rechten Winkel bilden, wenn Sie an der vordersten Kante sitzen. Stellen Sie Ihre Füße dabei fest auf den Boden und spreizen Sie diese leicht, während Ihre Handflächen auf dem Schreibtisch liegen. Beide Beine gleichzeitig etwa 10 cm anheben. Ihre Hände erzeugen dabei einen Gegendruck und Sie sollten Ihre Bauch- und Rückenmuskulatur spüren. Senken Sie nun die Beine, setzen Sie sie aber nicht auf dem Boden ab, sondern heben Sie erneut an. Wiederholen Sie diese Übung anfangs 5 Mal, wenn Sie etwas trainierter sind, können Sie auch mehr Wiederholungen versuchen. Durch das Anziehen der Fußspitzen und das Zusammenkneifen des Pos können Sie die Übung noch verstärken.
Bauchmuskulatur
Für diese Übung benötigen Sie einen Bürostuhl, bei dem Sie den Kippwiderstand der Rückenlehne einstellen können oder Sie besitzen einen Stuhl, der von Grund auf einen leichten Widerstand bei einer Kippbewegung gibt. Die Sitzhöhe ist dieselbe wie bei der ersten Übung, diesmal liegen allerdings Ihre kompletten Oberschenkel auf der Sitzfläche auf. Kreuzen Sie nun die Arme vor Ihrer Brust, so dass die Handflächen die gegenüberliegende Schulter berühren. Drücken Sie nun die Rückenlehne mit Ihrem Oberkörper nach hinten, achten Sie darauf die Kraft nicht aus den Beinen zu bekommen. Wenn Sie die Endstellung der Rückenlehne spüren, merken Sie sich die Position und halten Sie bei der nächsten Wiederholung kurz davor an und bewegen sich wieder langsam zurück. Diese Übung kräftig Ihre Bauchmuskulatur, den Trainingseffekt können Sie wieder durch Zusammenkneifen der Pobacken erhöhen.
Knackiger Po
Ober- und Unterschenkel sollen einen rechten Winkel bilden, wenn Ihre Oberschenkel ganz auf der Sitzfläche aufliegen. Diese Übung können Sie ganz unauffällig mehrmals am Tag machen, da sie nur darin besteht, Ihre Pobacken zusammenzukneifen. Sie halten die Spannung etwa für eine Sekunde, lösen die Spannung dann, machen eine kurze Pause und wiederholen das ganze mehrmals. Wenn Sie zusätzlich noch die Bauchmuskeln anspannen, haben Sie ein intensiveres Training.
Diese drei Übungen können Sie ganz einfach während Ihrer Arbeit ausführen, ohne sich dafür extra woanders hinbegeben zu müssen. Nutzen Sie Ihre Chance, Sie werden sich schon bald fitter und gesünder fühlen.
Fluorid in Zahnpasten
Zahnärzte raten uns häufig zu Zahnpasten mit Fluorid, da es den Zahnschmelz stärken und somit Karies vorbeugen soll. Zunehmend hört man jedoch, dass in vielen Produkten enthaltene Fluorid sei gsundheitsschädlich. Insbesondere Zahnpasten bereiten vielen Menschen Unbehagen, denn seit einigen Jahrzehnten wird diese künstlich mit dem Spurenelement angereichert. Dafür gibt es auch gute Gründe.
Zur Erfolgsgeschichte von Fluorid
Vor den siebziger Jahren war das Trinkwasser praktisch die einzige Fluoridquelle; in Regionen, in denen das Spurenelement natürlicherweise im Trinkwasser vorkam, hatten die Menschen zwar deutlich häufiger weisse Flecken auf den Zähnen, sie hatten jedoch auch seltener Karies.
Als Konsequenz begannen manche Länder, wie die USA und Australien, ihr Trinkwasser künstlich mit Fluorid anzureichern. Andere Länder diskutierten darüber, entschieden sich aber dagegen. Stattdessen aber, versetzte man bestimmte Produkte mit Fluorid, wie beispielsweise Tabletten, Zahnpasten, spezielle Gele und sogar Speisesalz.
Zahlreiche Studien können heutzutage zweifelsfrei die positive Wirkung des Fluorids belegen. Bis zu 40 Prozent aller Kariesfälle lassen sich mit modernen Zahnpasten verhindern. Das Spurenelement wird sogar von der Stiftung Warentest als so bedeutend bewertet, dass alle Zahnpasten ohne Fluorid in ihren Testen sofort durchfallen.
Weisse Flecken auf den Zähnen
Trotzdem ist es ratsam, die eigene Fluoridzufuhr zu kontrollieren. Die europäische Lebensmittelbehörde EFSA empfiehlt, täglich 0.05 Milligramm Fluor pro kg Körpergewicht zu sich zu nehmen. Dabei sei es egal, ob das Spurenelement über das Wasser, fluoridiertes Salz oder Zahnpasta aufgenommen wird. Es ist jedoch davon auszugehen, dass diese Menge normalerweise nicht erreicht wird und daher die Gefahr der Entstehung von weissen Flecken enorm gering eingestuft wird.
Kommt es dennoch zu einer Überdosis, droht bei Kindern ein ästhetisches Problem: der Organismus lagert in diesem Falle das Fluorid, bei der Bildung der Zähne, direkt in den Zahnschmelz ein. Es können weisse Flecken oder Streifen entstehen, sogenannte Fluorosen. Aus diesem Grund empfiehlt es sich, bei Kindern bis zu einem Alter von 6 Jahren eine fluoridreduzierte Zahnpasta anzuwenden. Um der Gesundheit von Zähnen und Knochen ernsthaften Schaden zu zufügen, müsste man das Spurenelement jedoch täglich über mindestens zehn Jahre extrem überdosiert anwenden – dies ist mit Zahnpasten kaum zu schaffen. Denn der Fluoridanteil darf bei Zahnpasten für Erwachsene höchstens 0.15 %, bei Kindern 0.05% betragen. Eine Vergiftung bei sachgemässer Anwendung ist also auszuschliessen.
Zur Erfolgsgeschichte von Fluorid
Vor den siebziger Jahren war das Trinkwasser praktisch die einzige Fluoridquelle; in Regionen, in denen das Spurenelement natürlicherweise im Trinkwasser vorkam, hatten die Menschen zwar deutlich häufiger weisse Flecken auf den Zähnen, sie hatten jedoch auch seltener Karies.
Als Konsequenz begannen manche Länder, wie die USA und Australien, ihr Trinkwasser künstlich mit Fluorid anzureichern. Andere Länder diskutierten darüber, entschieden sich aber dagegen. Stattdessen aber, versetzte man bestimmte Produkte mit Fluorid, wie beispielsweise Tabletten, Zahnpasten, spezielle Gele und sogar Speisesalz.
Zahlreiche Studien können heutzutage zweifelsfrei die positive Wirkung des Fluorids belegen. Bis zu 40 Prozent aller Kariesfälle lassen sich mit modernen Zahnpasten verhindern. Das Spurenelement wird sogar von der Stiftung Warentest als so bedeutend bewertet, dass alle Zahnpasten ohne Fluorid in ihren Testen sofort durchfallen.
Weisse Flecken auf den Zähnen
Trotzdem ist es ratsam, die eigene Fluoridzufuhr zu kontrollieren. Die europäische Lebensmittelbehörde EFSA empfiehlt, täglich 0.05 Milligramm Fluor pro kg Körpergewicht zu sich zu nehmen. Dabei sei es egal, ob das Spurenelement über das Wasser, fluoridiertes Salz oder Zahnpasta aufgenommen wird. Es ist jedoch davon auszugehen, dass diese Menge normalerweise nicht erreicht wird und daher die Gefahr der Entstehung von weissen Flecken enorm gering eingestuft wird.
Kommt es dennoch zu einer Überdosis, droht bei Kindern ein ästhetisches Problem: der Organismus lagert in diesem Falle das Fluorid, bei der Bildung der Zähne, direkt in den Zahnschmelz ein. Es können weisse Flecken oder Streifen entstehen, sogenannte Fluorosen. Aus diesem Grund empfiehlt es sich, bei Kindern bis zu einem Alter von 6 Jahren eine fluoridreduzierte Zahnpasta anzuwenden. Um der Gesundheit von Zähnen und Knochen ernsthaften Schaden zu zufügen, müsste man das Spurenelement jedoch täglich über mindestens zehn Jahre extrem überdosiert anwenden – dies ist mit Zahnpasten kaum zu schaffen. Denn der Fluoridanteil darf bei Zahnpasten für Erwachsene höchstens 0.15 %, bei Kindern 0.05% betragen. Eine Vergiftung bei sachgemässer Anwendung ist also auszuschliessen.
Fructose Intoleranz

Ich ernähre mich gesund, vor allem mit Früchten, leide dann aber unter Bauchschmerzen, wieso?
Es ist möglich, dass hier eine Fructose-Intoleranz besteht. In diesem Fall bereiten insbesondere Früchte, Honig und Süssigkeiten unangenehme Verdauungsbeschwerden und Durchfall, was die Betroffenen in deren Alltag stark beeinträchtigen kann. Eine Fructose-Intoleranz betrifft immer mehr Menschen. Trotzdem ist sie bei vielen Ärzten unbekannt und wird deswegen noch nicht in die Diagnosefindung miteinbezogen.
Was ist denn eigentlich Fructose?
Fructose (Fruchtzucker) ist ein Einfachzucker, der – oft mit Glucose (Traubenzucker) – in vielen Lebensmitteln in unterschiedlichen Verteilungen und Mengen enthalten ist. Besonders fructosereich sind Früchte und sämtliche Produkte, in denen Früchte verarbeitet wurden, wie Marmelade, Fruchtsäfte, Obstkuchen, Fruchtjoghurts, etc.
Wer zudem gerne Diät- oder light-Produkte geniesst, dem sollte bewusst sein, dass in diesen Produkten oft reine Fructose als Süssungsmittel verwendet wird. Zudem wird in Diabetiker-Produkten der Haushaltszucker (raffinierter, weisser Zucker) durch Fructose ersetzt. Selbst der Haushaltszucker besteht zur Hälfte aus Fructose, die andere Hälfte ist Glucose. So können alle gezuckerten Produkte zu den im folgenden Abschnitt genannten Symptomen führen. Vorsicht ist auch beim Griff nach Fertigprodukten geboten, die ebenfalls häufig versteckten Zucker enthalten.
Wer nun meint, alternative Süssungsmittel seien die Lösung, muss vorsichtig sein. Beispielsweise enthalten Maissirup oder Agavendicksaft ausserordentlich viel Fructose.
Symptome
Die folgenden Symptome treten meistens unmittelbar im Anschluss an ein fructosehaltiges Essen auf: Bauchschmerzen, Krämpfe, Übelkeit, Blähungen, aufgetriebener Bauch und Durchfall. Langfristig kommen die sog. sekundären Symptome hinzu. Dazu gehören Kopfschmerzen, Schwindel, Wetterfühligkeit, Müdigkeit, erhöhte Infektionsanfälligkeit, Depressionen, sowie ein Mangel an bestimmten Mikronährstoffen wie Folsäure und Zink.
Mögliche Folgen einer Fructose-Intoleranz
Wird eine Fructose-Intoleranz sehr früh erkannt, stehen die Chancen sehr gut, dass man sie heilen oder zumindest so therapieren kann, dass der Verzehr von gewissen Fructosemengen wieder möglich wird. Bestimmte Ernährungsprogramme unterstützen die Erfolgschancen. Je länger eine unbehandelte Fructose-Intoleranz besteht, umso gravierender können die Folgeschäden sein. Beispielsweise kann es, durch die ständige Fructose-Belastung, zu Schäden an der Darmschleimhaut kommen. Somit werden bestimmte Zellen der Darmschleimhaut beschädigt, die für den Milchzucker- und Histaminabbau zuständig sind. Infolge kann eine Lactose- und oder eine Histamin-Intoleranz entstehen.
Zudem ist ein Grossteil des Immunsystems im Darm ansässig. Kommt es als zu einer gestörten Darmflora (Dysbiose) ist häufig auch das Immunsystem geschwächt, so dass sich daraus vielfältige weitere Folgeerkrankungen und Beschwerden ergeben können.
Eine Dysbiose kann bei Fructose-Intoleranten einen Folsäure- und Zinkmangel verursachen oder verstärken. Ein Folsäuremangel kann Konzentrationsstörungen und Reizbarkeit fördern, während ein Zinkmangel mit Haarausfall und einer erhöhten Infektanfälligkeit in Zusammenhang gebracht wird.
Ursachen / Wie kommt es zu einer Fructose-Intoleranz?
Hier kann man zwischen zwei Erscheinungsarten unterscheiden:
Hereditäre Fructose-Intoleranz
Diese Form ist angeboren, Säuglinge zeigen erste Unverträglichkeitsreaktionen wie Erbrechen, Durchfall und eindeutige Entwicklungsstörungen nach der Umstellung auf Breikost. Hierbei handelt es sich um eine Stoffwechselstörung mit einem bestimmten Enzymdefekt, der es zwar der Darmschleimhaut erlaubt, die Fructose aufzunehmen, jedoch kann sie in der Leber nicht vollständig abgebaut werden. Der Fructosegehalt im Blut steigt, wodurch die Glucose (den Blutzucker, der den Zellen als Energielieferant dient) aus dem Blut verdrängt wird. Folglich kann es zu gefährlich niedrigem Blutzuckerspiegel bis hin zur Bewusstlosigkeit, andererseits sogar zu Leberfunktionsstörungen kommen. Eine hereditäre Fructose-Intoleranz betrifft einen von ca. 20`000 Säuglingen und erfordert eine sehr strenge Diät, da oft nicht einmal geringe Fructosemengen toleriert werden.
Erworbene (intestinale) Fructose-Intoleranz
Bei dieser erworbenen Form, welche meistens im Teenager- oder Erwachsenenalter auftritt, wird, je nach Toleranzgrenze, eine gewisse Menge an Fructose vertragen. Es handelt sich also nicht um eine Stoffwechselstörung, sondern um eine Resorptionsstörung. Dies bedeutet, dass der Organismus nicht fähig ist, die Fructose über die Dünndarmschleimhaut in die Blutbahn aufzunehmen. Diese Art tritt sehr viel häufiger auf, als die hereditäre Form, weshalb wir vorwiegend auf sie eingehen.
Eine Fructose-Intoleranz kann beispielsweise auch durch eine Infektion (Blasenentzündung, Magenschleimhautentzündung) entstehen. In einem solchen Fall muss der Patient meistens ein Antibiotikum einnehmen, was die Infektion heilt, jedoch die Darmflora schädigt oder die GLUT-% Transporter beeinträchtigt. Der Verzehr von Obst und Honig löst folglich genannte Symptome aus, da die Fructose nicht mehr beschwerdefrei abgebaut werden kann.
Zudem gelten Infektionen mit dem Pilz `Candida Albicans` als Risiko für die Entwicklung von Intoleranzen, da auch die Candida-Pilze die Darmschleimhaut schädigen und das bei einer Pilzinfektion bereits bestehende Ungleichgewicht der Darmflora noch verstärken können.
Als weitere mögliche Ursachen für die Entstehung einer Fructose-Intoleranz werden chronische Belastungen aller Art diskutiert. Dazu gehören eine ungünstige Ernährungsweise über Jahrzehnte hinweg genauso wie anhaltende Stresssituationen.
Was genau geschieht bei der erworbenen FI im Körper?
Die Fructose wird bei einem gesunden Menschen über die Dünndarmschleimhaut ins Blut transportiert. Die dafür zuständigen Transporterproteine heissen GLUT-5, die die Fructose aus dem Darm in die Zellen der Darmschleimhaut transportieren und GLUT-2, welche wiederum die Fructosemoleküle aus der Schleimhautzelle in die Blutbahn befördern.
Je nach Ausprägung der Intoleranz ist das GLUT-5 Transportersystem mehr oder weniger defekt. Folglich kann die Fructose nicht oder nur zu geringen Anteilen aus dem Dünndarm resorbiert werden. Sie gelangt in den Dickdarm, wo sie von den dort ansässigen Darmbakterien fermentiert wird. Dabei entstehen Gase, die zu starken Blähungen führen. Ist die Intoleranz sehr hoch, gelangen die Gase sogar in die Blutbahn und werden schliesslich über die Lunge abgeatmet, was in der Atemluft festgestellt werden kann. Zudem hat Fructose einen wasserbindenden Effekt; das Wasser wird nicht wie üblich aus dem verdauten Nahrungsbrei entfernt, sondern bleibt im Stuhl, was zur wässrigen Konsistenz, dem Durchfall, führt.
Man geht aber davon aus, dass nicht lediglich die Mangelfunktion des GLUT-5 Transportersystems an den verursachten Symptomen Schuld ist. Welche anderen Vorgänge auch ausschlaggebend sein können, ist noch nicht geklärt.
Wie lässt sich eine FI feststellen?
Leider werden FI-Patienten noch zu oft, nach einer erfolglosen und aufwändigen Untersuchung, wie der Darmspiegelung, mit der gestellten Diagnose „Reizdarmsyndrom“ nach Hause geschickt. Dies liegt möglicherweise daran, dass bei vielen Gastroenterologen, die für Intoleranzen nötigen diagnostischen Massnahmen nur selten zum Basis-Repertoire ihrer Untersuchungen gehören.
Blähungen, Übelkeit und Durchfall unmittelbar nach den Mahlzeiten, deuten in der Regel auf Nahrungsmittelintoleranzen, Allergien, Gallenprobleme oder eine Bauchspeicheldrüsenschwäche hin. Auf folgende Weise wird ein kompetenter Arzt also vorgehen:
1. Gallen- und Bauchspeicheldrüsendysfunktionen (Probleme nach fettreichen Speisen) mittels Stuhluntersuchung ausschliessen.
2. Andere Intoleranzen ausschliessen: bei genannten Symptomen würden auch eine Lactose-, Histamin-, Guten- oder Sorbit-Intoleranz in Frage kommen. Diese können aber alle relativ leicht von der FI abgegrenzt werden, da sie (bis auf die Sorbit-Intoleranz) in der Regel nicht nach einem Obstverzehr auftreten.
Oft bestehen aber mehrere Intoleranzen parallel, weshalb das Führen eines Ernährungstagebuchs Aufschluss auf mögliche Zusammenhänge geben kann.
3. Atemtest auf Fructose-Intoleranz: es wird die Wasserstoffmenge im Atem gemessen. Der Wasserstoff entsteht bei der Verstoffwechslung, der dann teilweise, in Form von Blähungen von der Darmschleimhaut absorbiert und über die Lunge abgeatmet wird.
4. Messung der Tryptophankonzentration im Blut: Bei einer FI bleibt nicht nur die Fructose im Darm, sondern auch die Aminosäure Tryptophan, welche sich dann mit der Fructose zusammen zu Komplexen verbindet, welche nicht mehr resorbiert werden können. Tryptophan ist jedoch ein essenzieller Nährstoff und für die Bildung von Serotonin, unserem Glückshormon, verantwortlich. Fehlt Tryptophan, sinkt der Serotoninspiegel und daher auch die Laune. Es ist also nicht verwunderlich, wenn Fructose-intolerante Menschen früher oder später an Depressionen leiden.
Was muss ich nun beachten?
In einer ersten Phaseist es ratsam, alle fructose- und am besten auch alle zuckerreichen Speisen zu meiden, damit sich das Verdauungssystem erholen kann. Nebst Früchten, Säfte, Honig, Marmelade, Süssigkeiten, Saucen und Fertigprodukten, sollten auch die Zuckeraustausstoffe wie Xylit, Malit und Sorbit gemieden werden.
Anhand von Lebensmitteltabellen können die geeigneten Lebensmittel ausgewählt werden, denn die tägliche Fructosemenge sollte 2 Gramm nicht überschreiten. Beispielsweise sind diese 2 Gramm bereits in 30 Gramm Apfel oder 8 Gramm Trockenfeige oder aber in 1.5 kg Kartoffeln enthalten. Es besteht also weiterhin die Möglichkeit, sich gesund und ausgewogen zu ernähren.
Informieren Sie sich im Internet, welche Lebensmittel geeignet sind und auch ihren Darm schonen und nicht zusätzlich belasten.
Wenn die Symptome der Fructose-Intoleranz mit der oben genannten Ernährungsweise nahezu verschwunden sind, was mehrere Wochen bis zu einem Jahr dauern kann, geht man zur Phase II über. Da bei der erworbenen Fructose-Intoleranz immer eine gewisse Menge an Fructose vertragen wird, testet man jetzt die individuelle Fructose-Toleranz aus.
Man beginnt kleine Mengen an fructosehaltigen Lebensmitteln in den Speiseplan einzufügen und beobachtet die Reaktion des Körpers. Hierfür ist die Führung eines Ernährung- und Reaktionstagebuchs wieder hilfreich.
Wichtige Ernährungstipps
Glucose verbessert die Verträglichkeit der Fructose: Traubenzucker erhöht die Resorption der Fructose aus dem Darm in die Blutbahn. Daher kann es helfen, Traubenzucker im Verhältnis 1:1 zur Fructose, über die Lebensmittel zu streuen und zu verzehren. Allerdings muss berücksichtigt werden, dass es sich hierbei um einen isolierten Industrietraubenzucker handelt, dem wichtige Nährstoffe fehlen und darüber hinaus die Bauchspeicheldrüse überlasten kann.
Obst nie auf leeren Magen essen:Falls überhaupt Früchte vertragen werden, so sind diese, nach einer Mahlzeit verzehrt, viel bekömmlicher.
Vorsicht mit Ballaststoffen: Diese können nämlich den ohnehin strapazierten Verdauungstrakt noch zusätzlich irritieren, da sie die Gasbildung fördern.
Welcher Zucker bei Fructoseintoleranz?Je nach Toleranzgrenze, wird gewöhnlicher Haushaltzucker in manchen Fällen und bestimmten Dosen vertragen. Dies muss aber jeder selber ausprobieren. Wie oben angedeutet kann Traubenzucker und auch Milchzucker (sofern keine Lactoseintoleranz besteht) bekömmlich sein. Gesünder wären natürlich Stevia-Produkte aller Art. Auch Reissirup kann zum Einsatz kommen, da dieser in den meisten Fällen keine Fructose enthält.
Aufbau der Darmflora
Da, wie oben erwähnt, eine Dysbiose in extremen Fällen zu einer Schwächung des Immunsystems führt und somit weitere Erkrankungen und Beschwerden mit sich ziehen kann, ist eine Sanierung der Darmflora enorm wichtig. Probiotische Joghurts sind in diesem Falle aber nicht zu empfehlen, da sie durch das irritierte Darmmillieu eine Laktoseintoleranz auslösen können. Deutlich wirkungsvoller ist eine umfassende Darmsanierung mit speziellen hochwertigen Probiotika wie dem Gastromod.
Um das Fructose-Transportersystem wieder anzukurbeln oder zu reparieren, sind bestimmte Proteine und Ballaststoffe notwendig, die in Gerstengras oder Gerstengrassaftpulver enthalten sind. Ein täglicher Shake aus Gerstengraspulver und Wasser ist daher äusserst empfehlenswert.
Eine ebenfalls positive Wirkung auf das Verdauungssystem haben Mineralerden, die sowohl überschüssige Gase, als auch ein Teil der unerwünschten Bakterien selbst binden und auf diese Weise die Heilung der Darmschleimhaut forantreiben.
Candida-Pilz bekämpfen
Liegt auch eine Candida-Pilz-Infektion vor, sollte im Zuge der Darmsanierung dem Pilz den Gar ausgemacht werden. Lassen Sie sich dazu von unseren Therapeuten beraten.
Entsäuerung
Eine Ernährung, die reich an isolierten Kohlenhydraten und tierischen Eiweissen ist, führt zu einer chronischen Übersäuerung des Organismus, was wiederum eine Verschiebung der pH-Werte im Verdauungssystem und nicht zuletzt damit zur Ansiedlung einer übermässigen Anzahl von Fäulnisbakterien und Pilzen zur Folge hat. Eine Entsäuerung durch eine vorwiegend basische Ernährung trägt zu einer Veränderung des Darmmilieus bei, was schädlichen Bakterien den Nährboden entzieht. Nützliche Darmbakterien siedeln sich wieder verstärkt an und tragen zur Genesung der Darmflora bei.
Mikronährstoffe auffüllen
Durch eine FI können Folsäure- und Zinkmangel entstehen. Diese sollten spätestens im Anschluss an die Darmsanierung mit der richtigen Ernährung behoben werden.
Natürliche Linderung der FI-Symptome
Bis die genannten Massnahmen Wirkung zeigen, können vorübergehend natürliche Mittel eingesetzt werden, die Blähungen lindern und Durchfall abschwächen können. Unsere Therapeuten beraten Sie gerne.
Es ist möglich, dass hier eine Fructose-Intoleranz besteht. In diesem Fall bereiten insbesondere Früchte, Honig und Süssigkeiten unangenehme Verdauungsbeschwerden und Durchfall, was die Betroffenen in deren Alltag stark beeinträchtigen kann. Eine Fructose-Intoleranz betrifft immer mehr Menschen. Trotzdem ist sie bei vielen Ärzten unbekannt und wird deswegen noch nicht in die Diagnosefindung miteinbezogen.
Was ist denn eigentlich Fructose?
Fructose (Fruchtzucker) ist ein Einfachzucker, der – oft mit Glucose (Traubenzucker) – in vielen Lebensmitteln in unterschiedlichen Verteilungen und Mengen enthalten ist. Besonders fructosereich sind Früchte und sämtliche Produkte, in denen Früchte verarbeitet wurden, wie Marmelade, Fruchtsäfte, Obstkuchen, Fruchtjoghurts, etc.
Wer zudem gerne Diät- oder light-Produkte geniesst, dem sollte bewusst sein, dass in diesen Produkten oft reine Fructose als Süssungsmittel verwendet wird. Zudem wird in Diabetiker-Produkten der Haushaltszucker (raffinierter, weisser Zucker) durch Fructose ersetzt. Selbst der Haushaltszucker besteht zur Hälfte aus Fructose, die andere Hälfte ist Glucose. So können alle gezuckerten Produkte zu den im folgenden Abschnitt genannten Symptomen führen. Vorsicht ist auch beim Griff nach Fertigprodukten geboten, die ebenfalls häufig versteckten Zucker enthalten.
Wer nun meint, alternative Süssungsmittel seien die Lösung, muss vorsichtig sein. Beispielsweise enthalten Maissirup oder Agavendicksaft ausserordentlich viel Fructose.
Symptome
Die folgenden Symptome treten meistens unmittelbar im Anschluss an ein fructosehaltiges Essen auf: Bauchschmerzen, Krämpfe, Übelkeit, Blähungen, aufgetriebener Bauch und Durchfall. Langfristig kommen die sog. sekundären Symptome hinzu. Dazu gehören Kopfschmerzen, Schwindel, Wetterfühligkeit, Müdigkeit, erhöhte Infektionsanfälligkeit, Depressionen, sowie ein Mangel an bestimmten Mikronährstoffen wie Folsäure und Zink.
Mögliche Folgen einer Fructose-Intoleranz
Wird eine Fructose-Intoleranz sehr früh erkannt, stehen die Chancen sehr gut, dass man sie heilen oder zumindest so therapieren kann, dass der Verzehr von gewissen Fructosemengen wieder möglich wird. Bestimmte Ernährungsprogramme unterstützen die Erfolgschancen. Je länger eine unbehandelte Fructose-Intoleranz besteht, umso gravierender können die Folgeschäden sein. Beispielsweise kann es, durch die ständige Fructose-Belastung, zu Schäden an der Darmschleimhaut kommen. Somit werden bestimmte Zellen der Darmschleimhaut beschädigt, die für den Milchzucker- und Histaminabbau zuständig sind. Infolge kann eine Lactose- und oder eine Histamin-Intoleranz entstehen.
Zudem ist ein Grossteil des Immunsystems im Darm ansässig. Kommt es als zu einer gestörten Darmflora (Dysbiose) ist häufig auch das Immunsystem geschwächt, so dass sich daraus vielfältige weitere Folgeerkrankungen und Beschwerden ergeben können.
Eine Dysbiose kann bei Fructose-Intoleranten einen Folsäure- und Zinkmangel verursachen oder verstärken. Ein Folsäuremangel kann Konzentrationsstörungen und Reizbarkeit fördern, während ein Zinkmangel mit Haarausfall und einer erhöhten Infektanfälligkeit in Zusammenhang gebracht wird.
Ursachen / Wie kommt es zu einer Fructose-Intoleranz?
Hier kann man zwischen zwei Erscheinungsarten unterscheiden:
Hereditäre Fructose-Intoleranz
Diese Form ist angeboren, Säuglinge zeigen erste Unverträglichkeitsreaktionen wie Erbrechen, Durchfall und eindeutige Entwicklungsstörungen nach der Umstellung auf Breikost. Hierbei handelt es sich um eine Stoffwechselstörung mit einem bestimmten Enzymdefekt, der es zwar der Darmschleimhaut erlaubt, die Fructose aufzunehmen, jedoch kann sie in der Leber nicht vollständig abgebaut werden. Der Fructosegehalt im Blut steigt, wodurch die Glucose (den Blutzucker, der den Zellen als Energielieferant dient) aus dem Blut verdrängt wird. Folglich kann es zu gefährlich niedrigem Blutzuckerspiegel bis hin zur Bewusstlosigkeit, andererseits sogar zu Leberfunktionsstörungen kommen. Eine hereditäre Fructose-Intoleranz betrifft einen von ca. 20`000 Säuglingen und erfordert eine sehr strenge Diät, da oft nicht einmal geringe Fructosemengen toleriert werden.
Erworbene (intestinale) Fructose-Intoleranz
Bei dieser erworbenen Form, welche meistens im Teenager- oder Erwachsenenalter auftritt, wird, je nach Toleranzgrenze, eine gewisse Menge an Fructose vertragen. Es handelt sich also nicht um eine Stoffwechselstörung, sondern um eine Resorptionsstörung. Dies bedeutet, dass der Organismus nicht fähig ist, die Fructose über die Dünndarmschleimhaut in die Blutbahn aufzunehmen. Diese Art tritt sehr viel häufiger auf, als die hereditäre Form, weshalb wir vorwiegend auf sie eingehen.
Eine Fructose-Intoleranz kann beispielsweise auch durch eine Infektion (Blasenentzündung, Magenschleimhautentzündung) entstehen. In einem solchen Fall muss der Patient meistens ein Antibiotikum einnehmen, was die Infektion heilt, jedoch die Darmflora schädigt oder die GLUT-% Transporter beeinträchtigt. Der Verzehr von Obst und Honig löst folglich genannte Symptome aus, da die Fructose nicht mehr beschwerdefrei abgebaut werden kann.
Zudem gelten Infektionen mit dem Pilz `Candida Albicans` als Risiko für die Entwicklung von Intoleranzen, da auch die Candida-Pilze die Darmschleimhaut schädigen und das bei einer Pilzinfektion bereits bestehende Ungleichgewicht der Darmflora noch verstärken können.
Als weitere mögliche Ursachen für die Entstehung einer Fructose-Intoleranz werden chronische Belastungen aller Art diskutiert. Dazu gehören eine ungünstige Ernährungsweise über Jahrzehnte hinweg genauso wie anhaltende Stresssituationen.
Was genau geschieht bei der erworbenen FI im Körper?
Die Fructose wird bei einem gesunden Menschen über die Dünndarmschleimhaut ins Blut transportiert. Die dafür zuständigen Transporterproteine heissen GLUT-5, die die Fructose aus dem Darm in die Zellen der Darmschleimhaut transportieren und GLUT-2, welche wiederum die Fructosemoleküle aus der Schleimhautzelle in die Blutbahn befördern.
Je nach Ausprägung der Intoleranz ist das GLUT-5 Transportersystem mehr oder weniger defekt. Folglich kann die Fructose nicht oder nur zu geringen Anteilen aus dem Dünndarm resorbiert werden. Sie gelangt in den Dickdarm, wo sie von den dort ansässigen Darmbakterien fermentiert wird. Dabei entstehen Gase, die zu starken Blähungen führen. Ist die Intoleranz sehr hoch, gelangen die Gase sogar in die Blutbahn und werden schliesslich über die Lunge abgeatmet, was in der Atemluft festgestellt werden kann. Zudem hat Fructose einen wasserbindenden Effekt; das Wasser wird nicht wie üblich aus dem verdauten Nahrungsbrei entfernt, sondern bleibt im Stuhl, was zur wässrigen Konsistenz, dem Durchfall, führt.
Man geht aber davon aus, dass nicht lediglich die Mangelfunktion des GLUT-5 Transportersystems an den verursachten Symptomen Schuld ist. Welche anderen Vorgänge auch ausschlaggebend sein können, ist noch nicht geklärt.
Wie lässt sich eine FI feststellen?
Leider werden FI-Patienten noch zu oft, nach einer erfolglosen und aufwändigen Untersuchung, wie der Darmspiegelung, mit der gestellten Diagnose „Reizdarmsyndrom“ nach Hause geschickt. Dies liegt möglicherweise daran, dass bei vielen Gastroenterologen, die für Intoleranzen nötigen diagnostischen Massnahmen nur selten zum Basis-Repertoire ihrer Untersuchungen gehören.
Blähungen, Übelkeit und Durchfall unmittelbar nach den Mahlzeiten, deuten in der Regel auf Nahrungsmittelintoleranzen, Allergien, Gallenprobleme oder eine Bauchspeicheldrüsenschwäche hin. Auf folgende Weise wird ein kompetenter Arzt also vorgehen:
1. Gallen- und Bauchspeicheldrüsendysfunktionen (Probleme nach fettreichen Speisen) mittels Stuhluntersuchung ausschliessen.
2. Andere Intoleranzen ausschliessen: bei genannten Symptomen würden auch eine Lactose-, Histamin-, Guten- oder Sorbit-Intoleranz in Frage kommen. Diese können aber alle relativ leicht von der FI abgegrenzt werden, da sie (bis auf die Sorbit-Intoleranz) in der Regel nicht nach einem Obstverzehr auftreten.
Oft bestehen aber mehrere Intoleranzen parallel, weshalb das Führen eines Ernährungstagebuchs Aufschluss auf mögliche Zusammenhänge geben kann.
3. Atemtest auf Fructose-Intoleranz: es wird die Wasserstoffmenge im Atem gemessen. Der Wasserstoff entsteht bei der Verstoffwechslung, der dann teilweise, in Form von Blähungen von der Darmschleimhaut absorbiert und über die Lunge abgeatmet wird.
4. Messung der Tryptophankonzentration im Blut: Bei einer FI bleibt nicht nur die Fructose im Darm, sondern auch die Aminosäure Tryptophan, welche sich dann mit der Fructose zusammen zu Komplexen verbindet, welche nicht mehr resorbiert werden können. Tryptophan ist jedoch ein essenzieller Nährstoff und für die Bildung von Serotonin, unserem Glückshormon, verantwortlich. Fehlt Tryptophan, sinkt der Serotoninspiegel und daher auch die Laune. Es ist also nicht verwunderlich, wenn Fructose-intolerante Menschen früher oder später an Depressionen leiden.
Was muss ich nun beachten?
In einer ersten Phaseist es ratsam, alle fructose- und am besten auch alle zuckerreichen Speisen zu meiden, damit sich das Verdauungssystem erholen kann. Nebst Früchten, Säfte, Honig, Marmelade, Süssigkeiten, Saucen und Fertigprodukten, sollten auch die Zuckeraustausstoffe wie Xylit, Malit und Sorbit gemieden werden.
Anhand von Lebensmitteltabellen können die geeigneten Lebensmittel ausgewählt werden, denn die tägliche Fructosemenge sollte 2 Gramm nicht überschreiten. Beispielsweise sind diese 2 Gramm bereits in 30 Gramm Apfel oder 8 Gramm Trockenfeige oder aber in 1.5 kg Kartoffeln enthalten. Es besteht also weiterhin die Möglichkeit, sich gesund und ausgewogen zu ernähren.
Informieren Sie sich im Internet, welche Lebensmittel geeignet sind und auch ihren Darm schonen und nicht zusätzlich belasten.
Wenn die Symptome der Fructose-Intoleranz mit der oben genannten Ernährungsweise nahezu verschwunden sind, was mehrere Wochen bis zu einem Jahr dauern kann, geht man zur Phase II über. Da bei der erworbenen Fructose-Intoleranz immer eine gewisse Menge an Fructose vertragen wird, testet man jetzt die individuelle Fructose-Toleranz aus.
Man beginnt kleine Mengen an fructosehaltigen Lebensmitteln in den Speiseplan einzufügen und beobachtet die Reaktion des Körpers. Hierfür ist die Führung eines Ernährung- und Reaktionstagebuchs wieder hilfreich.
Wichtige Ernährungstipps
Glucose verbessert die Verträglichkeit der Fructose: Traubenzucker erhöht die Resorption der Fructose aus dem Darm in die Blutbahn. Daher kann es helfen, Traubenzucker im Verhältnis 1:1 zur Fructose, über die Lebensmittel zu streuen und zu verzehren. Allerdings muss berücksichtigt werden, dass es sich hierbei um einen isolierten Industrietraubenzucker handelt, dem wichtige Nährstoffe fehlen und darüber hinaus die Bauchspeicheldrüse überlasten kann.
Obst nie auf leeren Magen essen:Falls überhaupt Früchte vertragen werden, so sind diese, nach einer Mahlzeit verzehrt, viel bekömmlicher.
Vorsicht mit Ballaststoffen: Diese können nämlich den ohnehin strapazierten Verdauungstrakt noch zusätzlich irritieren, da sie die Gasbildung fördern.
Welcher Zucker bei Fructoseintoleranz?Je nach Toleranzgrenze, wird gewöhnlicher Haushaltzucker in manchen Fällen und bestimmten Dosen vertragen. Dies muss aber jeder selber ausprobieren. Wie oben angedeutet kann Traubenzucker und auch Milchzucker (sofern keine Lactoseintoleranz besteht) bekömmlich sein. Gesünder wären natürlich Stevia-Produkte aller Art. Auch Reissirup kann zum Einsatz kommen, da dieser in den meisten Fällen keine Fructose enthält.
Aufbau der Darmflora
Da, wie oben erwähnt, eine Dysbiose in extremen Fällen zu einer Schwächung des Immunsystems führt und somit weitere Erkrankungen und Beschwerden mit sich ziehen kann, ist eine Sanierung der Darmflora enorm wichtig. Probiotische Joghurts sind in diesem Falle aber nicht zu empfehlen, da sie durch das irritierte Darmmillieu eine Laktoseintoleranz auslösen können. Deutlich wirkungsvoller ist eine umfassende Darmsanierung mit speziellen hochwertigen Probiotika wie dem Gastromod.
Um das Fructose-Transportersystem wieder anzukurbeln oder zu reparieren, sind bestimmte Proteine und Ballaststoffe notwendig, die in Gerstengras oder Gerstengrassaftpulver enthalten sind. Ein täglicher Shake aus Gerstengraspulver und Wasser ist daher äusserst empfehlenswert.
Eine ebenfalls positive Wirkung auf das Verdauungssystem haben Mineralerden, die sowohl überschüssige Gase, als auch ein Teil der unerwünschten Bakterien selbst binden und auf diese Weise die Heilung der Darmschleimhaut forantreiben.
Candida-Pilz bekämpfen
Liegt auch eine Candida-Pilz-Infektion vor, sollte im Zuge der Darmsanierung dem Pilz den Gar ausgemacht werden. Lassen Sie sich dazu von unseren Therapeuten beraten.
Entsäuerung
Eine Ernährung, die reich an isolierten Kohlenhydraten und tierischen Eiweissen ist, führt zu einer chronischen Übersäuerung des Organismus, was wiederum eine Verschiebung der pH-Werte im Verdauungssystem und nicht zuletzt damit zur Ansiedlung einer übermässigen Anzahl von Fäulnisbakterien und Pilzen zur Folge hat. Eine Entsäuerung durch eine vorwiegend basische Ernährung trägt zu einer Veränderung des Darmmilieus bei, was schädlichen Bakterien den Nährboden entzieht. Nützliche Darmbakterien siedeln sich wieder verstärkt an und tragen zur Genesung der Darmflora bei.
Mikronährstoffe auffüllen
Durch eine FI können Folsäure- und Zinkmangel entstehen. Diese sollten spätestens im Anschluss an die Darmsanierung mit der richtigen Ernährung behoben werden.
Natürliche Linderung der FI-Symptome
Bis die genannten Massnahmen Wirkung zeigen, können vorübergehend natürliche Mittel eingesetzt werden, die Blähungen lindern und Durchfall abschwächen können. Unsere Therapeuten beraten Sie gerne.
FSME

Was ist FSME?
Unter FSME versteht man die Frühsommer-Meningoenzephalitis. Es ist eine Viruserkrankung, die durch Zecken, Mücken oder Sandfliegen übertragen werden kann. Die FSME ist eine Hirnhautentzündung.
Nicht jeder Zeckenbiss macht krank
Nicht jeder Zeckenbiss löst eine Infektion aus und nicht jede Infektion führt zu einer Erkrankung. In den sogenannten Risikogebieten tragen zwei bis fünf Prozent der Zecken den Virus in sich. Jedoch erkranken nur ein Drittel der Betroffenen an dem Virus.
FSME-Inkubationszeit
Die Inkubationszeit ist die Zeit zwischen Ansteckung und Ausbruch einer Erkrankung. Bei der FSME beträgt die Inkubationszeit ein bis zwei Wochen. Falls Sie einen Zeckenbiss bemerken, sollten Sie die nächsten zwei Wochen vermehrt auf Beschwerden wie Fieber oder Kopfschmerzen achten.
Nicht verwechseln mit Borreliose
Die FSME darf nicht mit anderen übertragbaren Erkrankungen verwechselt werden, wie zum Beispiel die Lyme-Borreliose. Die Lyme-Borreliose wird von Bakterien ausgelöst. Die ersten Symptome bei der Borreliose treten Tage bis Wochen nach dem Kontakt auf.
Untersuchungen und Diagnose
Bei Verdacht auf eine FSME wird eine Blutuntersuchung und eine Analyse der Gehirn- und Rückenmarksflüssigkeit gemacht. Die im Blut gefundenen Entzündungswerte geben Gewissheit.
Behandlung
Für das FSME-Virus gibt es keine spezifische Therapie. Alle Therapien richten sich darauf aus den Körper beim Kampf zu unterstützen.
Krankheitsverlauf und Prognose
Anfänglich reagieren Betroffenen mit grippeähnlichen Symptomen. Dann sinkt das Fieber und anschliessend kommt es etwa bei zehn Prozent aller Fälle zu einer Hirnhautentzündung. In den meisten Fällen verläuft eine FSME-Infektion ohne Komplikationen und heilt aus. Es kann aber auch zu Langzeitschäden kommen, bei denen die Betroffene noch Monate oder Jahre an Konzentrationsstörungen, Lähmungen oder Kopfschmerzen leiden.
Vorbeugung
Schutzmassnahmen sind Zeckenstiche zu vermeiden. Tragen Sie im Wald oder hohem Grad dicht abschliessende, helle Kleidung. Sie sollten den Körper danach nach Zecken absuchen.
Der einzig schulmedizinische Schutz vor FSME bietet die Impfung.
Unter FSME versteht man die Frühsommer-Meningoenzephalitis. Es ist eine Viruserkrankung, die durch Zecken, Mücken oder Sandfliegen übertragen werden kann. Die FSME ist eine Hirnhautentzündung.
Nicht jeder Zeckenbiss macht krank
Nicht jeder Zeckenbiss löst eine Infektion aus und nicht jede Infektion führt zu einer Erkrankung. In den sogenannten Risikogebieten tragen zwei bis fünf Prozent der Zecken den Virus in sich. Jedoch erkranken nur ein Drittel der Betroffenen an dem Virus.
FSME-Inkubationszeit
Die Inkubationszeit ist die Zeit zwischen Ansteckung und Ausbruch einer Erkrankung. Bei der FSME beträgt die Inkubationszeit ein bis zwei Wochen. Falls Sie einen Zeckenbiss bemerken, sollten Sie die nächsten zwei Wochen vermehrt auf Beschwerden wie Fieber oder Kopfschmerzen achten.
Nicht verwechseln mit Borreliose
Die FSME darf nicht mit anderen übertragbaren Erkrankungen verwechselt werden, wie zum Beispiel die Lyme-Borreliose. Die Lyme-Borreliose wird von Bakterien ausgelöst. Die ersten Symptome bei der Borreliose treten Tage bis Wochen nach dem Kontakt auf.
Untersuchungen und Diagnose
Bei Verdacht auf eine FSME wird eine Blutuntersuchung und eine Analyse der Gehirn- und Rückenmarksflüssigkeit gemacht. Die im Blut gefundenen Entzündungswerte geben Gewissheit.
Behandlung
Für das FSME-Virus gibt es keine spezifische Therapie. Alle Therapien richten sich darauf aus den Körper beim Kampf zu unterstützen.
Krankheitsverlauf und Prognose
Anfänglich reagieren Betroffenen mit grippeähnlichen Symptomen. Dann sinkt das Fieber und anschliessend kommt es etwa bei zehn Prozent aller Fälle zu einer Hirnhautentzündung. In den meisten Fällen verläuft eine FSME-Infektion ohne Komplikationen und heilt aus. Es kann aber auch zu Langzeitschäden kommen, bei denen die Betroffene noch Monate oder Jahre an Konzentrationsstörungen, Lähmungen oder Kopfschmerzen leiden.
Vorbeugung
Schutzmassnahmen sind Zeckenstiche zu vermeiden. Tragen Sie im Wald oder hohem Grad dicht abschliessende, helle Kleidung. Sie sollten den Körper danach nach Zecken absuchen.
Der einzig schulmedizinische Schutz vor FSME bietet die Impfung.
Fusspilz

Beschreibung
Der Fusspilz beginnt meist mit einer Rötung an der Fusssohle und an den Zehenzwischenräumen. Er wird durch Dermatophyten (Fadenpilze) ausgelöst.
Symptome
Fußpilz-Symptome im Anfangsstadium
Die Pilze haben es besonders gern feucht und warm. Deshalb siedeln sie sich besonders gern zwischen den Zehen an. Es entsteht eine weissliche Schuppung der Haut. Oft sind beide Füsse gleichermassen betroffen.
Fußpilz-Symptome im Verlauf der Infektion
Die weißliche Schuppung der Haut verstärkt sich im Verlauf weniger Tage. Klassische Symptome beim Fusspilz sind auch der Juckreiz und das Brennen.
Symptome machen anfällig
Durch die aufgeweichte Haut haben es Bakterien leichter in den Körper einzudringen und andere Hautentzündungen zu verursachen.
Ursachen und Risikofaktoren
Der Verursacher von Fusspilz ist der Fadenpilz (Dermatophyten). Dieser Pilz befällt vorwiegend die oberste Schicht der Haut, die sogenannte Hornhaut.
Infektiöse Hautschuppen
Der häufigste Übertragungsweg ist von Mensch zu Mensch. Jeder Mensch verliert Hautschüppchen. Bei den Fusspilz-Betroffenen haben diese Schüppchen auch Pilzbestandteile in sich und wenn ein anderer Mensch mit solchen Schüppchen in Kontakt kommt, kann der Pilz übertragen werden.
Die häufigsten Kontaktorte sind Schwimmbäder, Sporthallen, Hotelzimmer, öffentliche Dusch- und Waschräume.
Falsches Schuhwerk
Mit falschem Schuhwerk haben es Pilze leichter in die Haut einzudringen. Wer viel Turnschuhe oder zu enge Schuhe trägt, kann einem höheren Risiko für Fusspilz ausgesetzt sein.
Diabetiker oder Personen mit Durchblutungsstörungen haben auch ein höheres Risiko für Fusspilz.
Behandlung
Die Behandlung ist einfach und unkompliziert. Es gilt jedoch, dass sie konsequent durchgeführt werden muss. Wenn die Therapie erst spät beginnt oder keine Therapie erfolgt, kann eine Pilzerkrankung auch chronisch werden.
Tipps für die Fußpilz-Behandlung
Während der Behandlung ist es wichtig auf folgende Punkte zu achten:
Wenn Sie an Fusspilz leiden sollten Sie während der Behandlung auf Schwimmbad, Sauna, etc. verzichten. Wenn ein Familienmitglied von Fusspilz betroffen ist, ist es wichtig dass das betroffene Familienmitglied ein eigenes Handtuch benutzt.
Der Fusspilz beginnt meist mit einer Rötung an der Fusssohle und an den Zehenzwischenräumen. Er wird durch Dermatophyten (Fadenpilze) ausgelöst.
Symptome
Fußpilz-Symptome im Anfangsstadium
Die Pilze haben es besonders gern feucht und warm. Deshalb siedeln sie sich besonders gern zwischen den Zehen an. Es entsteht eine weissliche Schuppung der Haut. Oft sind beide Füsse gleichermassen betroffen.
Fußpilz-Symptome im Verlauf der Infektion
Die weißliche Schuppung der Haut verstärkt sich im Verlauf weniger Tage. Klassische Symptome beim Fusspilz sind auch der Juckreiz und das Brennen.
Symptome machen anfällig
Durch die aufgeweichte Haut haben es Bakterien leichter in den Körper einzudringen und andere Hautentzündungen zu verursachen.
Ursachen und Risikofaktoren
Der Verursacher von Fusspilz ist der Fadenpilz (Dermatophyten). Dieser Pilz befällt vorwiegend die oberste Schicht der Haut, die sogenannte Hornhaut.
Infektiöse Hautschuppen
Der häufigste Übertragungsweg ist von Mensch zu Mensch. Jeder Mensch verliert Hautschüppchen. Bei den Fusspilz-Betroffenen haben diese Schüppchen auch Pilzbestandteile in sich und wenn ein anderer Mensch mit solchen Schüppchen in Kontakt kommt, kann der Pilz übertragen werden.
Die häufigsten Kontaktorte sind Schwimmbäder, Sporthallen, Hotelzimmer, öffentliche Dusch- und Waschräume.
Falsches Schuhwerk
Mit falschem Schuhwerk haben es Pilze leichter in die Haut einzudringen. Wer viel Turnschuhe oder zu enge Schuhe trägt, kann einem höheren Risiko für Fusspilz ausgesetzt sein.
Diabetiker oder Personen mit Durchblutungsstörungen haben auch ein höheres Risiko für Fusspilz.
Behandlung
Die Behandlung ist einfach und unkompliziert. Es gilt jedoch, dass sie konsequent durchgeführt werden muss. Wenn die Therapie erst spät beginnt oder keine Therapie erfolgt, kann eine Pilzerkrankung auch chronisch werden.
Tipps für die Fußpilz-Behandlung
Während der Behandlung ist es wichtig auf folgende Punkte zu achten:
- Trocknen Sie Ihre Füsse nach dem Duschen immer gut ab
- Bei Anwendung von Fusspilzmittel sollten Sie warten, bis es vollständig eingezogen ist
- Wechseln Sie Ihre Socken täglich
- Waschen Sie Ihre Socken mit mindestens 60 Grad
- Trocknen Sie Ihre Füsse mit einem separaten Handtuch ab
- Waschen Sie ihre Handtücher und Bettwäsche häufiger als sonst
- Tragen Sie auch nachts im Bett Socken – so können sie eine Ausbreitung vermeiden
- Benutzen Sie zum Waschen spezielle Hygienewaschmittel
- Desinfizieren Sie Ihre Schuhe regelmässig
Wenn Sie an Fusspilz leiden sollten Sie während der Behandlung auf Schwimmbad, Sauna, etc. verzichten. Wenn ein Familienmitglied von Fusspilz betroffen ist, ist es wichtig dass das betroffene Familienmitglied ein eigenes Handtuch benutzt.
G
Gallenblasenentzündung (Cholezystitis)

Beschreibung
Bei einer Gallenblasenentzündung (Cholezystitis) ist die unterhalb der Leber liegende, etwa zwölf mal vier Zentimeter große Gallenblase entzündet.
Eine Gallenblasenentzündung tritt häufiger bei Frauen auf, aber auch Männer können daran erkranken. Insgesamt kommt die Erkrankung recht häufig vor.
Ursachen
Die Hauptursache einer Gallenblasenentzündung (Cholezystitis) sind Steine in der Gallenblase (Cholelithiasis, "Gallensteine"). Der Ausführungsgang der Gallenblase (Duktus Choledochus) mündet in den Zwölffingerdarm - ein Teil des Dünndarms. Wandern Bakterien (zum Beispiel E.Coli oder Enterokokken) aus dem Darm über den Gallengang in die Gallenblase und setzen sich an den Steinen fest, kommt es zu einer Entzündung.
Gelegentlich entsteht eine Gallenblasenentzündung auch ohne vorhandene Steine. Sie ist dann in den meisten Fällen eine Folge von Durchblutungsstörungen und tritt öfter bei älteren Menschen auf.
Symptome
Typische Symptome einer Gallenblasenentzündung (Cholezystitis) sind Schmerzen im rechten Oberbauch und Fieber. Manchmal lässt sich die Vergrößerung der Gallenblase tasten oder sie ist sogar sichtbar. Auch bestimmte Blutwerte sind verändert (Anstieg der weißen Blutkörperchen sowie bestimmte Leberwerte).
Weitere Symptome einer Gallenblasenentzündung können sein:
Therapie
Operation
Eine akute Gallenblasenentzündung (Cholezystitis), die durch Gallensteine verursacht wurde, wird heutzutage fast immer operativ behandelt. Eine möglichst frühe Operation verspricht vielfach einen besseren Therapieerfolg. Meist wird die gesamte Gallenblase entfernt (Cholezystektomie).
Oft ist die Gallenblase aufgrund der Gallenblasenentzündung vergrößert, so dass eine Operation mittels einer Bauchspiegelung (Laparoskopie) nicht möglich ist. Der Arzt operiert dann konventionell mit einem Schnitt durch die Bauchdecke. Bei einer eitrigen Entzündung behandelt er ergänzend mit Antibiotika.
Sind bei der Ultraschalluntersuchung Anzeichen für einen Stein in den abführenden Gallenwegen erkennbar, versucht man ihn mit Hilfe der ERCP (Endoskopische retrograde Cholangiopankreatikografie) zu entfernen. In manchen Fällen können Gallensteine auch durch Medikamente aufgelöst (Systemische Litholyse) oder durch Stoßwellen (Extrakorporale Stowellenlithotripsie, kurz ESWL) zerkleinert werden. Die Bruchstücke gelangen dann über den Gallengang in den Darm und werden ausgeschieden. Der Nachteil der nicht-chirurgischen Behandlungsmethoden ist allerdings, dass die Gallensteine wiederkehren können.
Leben ohne Gallenblase
Die Gallenblase ist kein lebenswichtiges Organ. Wurde sie nach einer Gallenblasenentzündung entfernt, kann gelegentlich eine Unverträglichkeit gegenüber fetten oder stark gewürzten Speisen bestehen. Diese Reaktion bessert sich jedoch über die Jahre.
Prognose
Eingriffe an der Gallenblase infolge einer Gallenblasenentzündung (Cholezystitis) sind sehr häufig und werden im Allgemeinen gut vertragen. Bei massiven Entzündungen oder einem Durchbruch (Perforation) der Gallenblase müssen Sie jedoch mit einem längeren Verlauf rechnen.
Bei einer Gallenblasenentzündung (Cholezystitis) ist die unterhalb der Leber liegende, etwa zwölf mal vier Zentimeter große Gallenblase entzündet.
Eine Gallenblasenentzündung tritt häufiger bei Frauen auf, aber auch Männer können daran erkranken. Insgesamt kommt die Erkrankung recht häufig vor.
Ursachen
Die Hauptursache einer Gallenblasenentzündung (Cholezystitis) sind Steine in der Gallenblase (Cholelithiasis, "Gallensteine"). Der Ausführungsgang der Gallenblase (Duktus Choledochus) mündet in den Zwölffingerdarm - ein Teil des Dünndarms. Wandern Bakterien (zum Beispiel E.Coli oder Enterokokken) aus dem Darm über den Gallengang in die Gallenblase und setzen sich an den Steinen fest, kommt es zu einer Entzündung.
Gelegentlich entsteht eine Gallenblasenentzündung auch ohne vorhandene Steine. Sie ist dann in den meisten Fällen eine Folge von Durchblutungsstörungen und tritt öfter bei älteren Menschen auf.
Symptome
Typische Symptome einer Gallenblasenentzündung (Cholezystitis) sind Schmerzen im rechten Oberbauch und Fieber. Manchmal lässt sich die Vergrößerung der Gallenblase tasten oder sie ist sogar sichtbar. Auch bestimmte Blutwerte sind verändert (Anstieg der weißen Blutkörperchen sowie bestimmte Leberwerte).
Weitere Symptome einer Gallenblasenentzündung können sein:
- Gelbfärbung der Haut (Ikterus)
- Appetitlosigkeit
- Übelkeit und Erbrechen
Therapie
Operation
Eine akute Gallenblasenentzündung (Cholezystitis), die durch Gallensteine verursacht wurde, wird heutzutage fast immer operativ behandelt. Eine möglichst frühe Operation verspricht vielfach einen besseren Therapieerfolg. Meist wird die gesamte Gallenblase entfernt (Cholezystektomie).
Oft ist die Gallenblase aufgrund der Gallenblasenentzündung vergrößert, so dass eine Operation mittels einer Bauchspiegelung (Laparoskopie) nicht möglich ist. Der Arzt operiert dann konventionell mit einem Schnitt durch die Bauchdecke. Bei einer eitrigen Entzündung behandelt er ergänzend mit Antibiotika.
Sind bei der Ultraschalluntersuchung Anzeichen für einen Stein in den abführenden Gallenwegen erkennbar, versucht man ihn mit Hilfe der ERCP (Endoskopische retrograde Cholangiopankreatikografie) zu entfernen. In manchen Fällen können Gallensteine auch durch Medikamente aufgelöst (Systemische Litholyse) oder durch Stoßwellen (Extrakorporale Stowellenlithotripsie, kurz ESWL) zerkleinert werden. Die Bruchstücke gelangen dann über den Gallengang in den Darm und werden ausgeschieden. Der Nachteil der nicht-chirurgischen Behandlungsmethoden ist allerdings, dass die Gallensteine wiederkehren können.
Leben ohne Gallenblase
Die Gallenblase ist kein lebenswichtiges Organ. Wurde sie nach einer Gallenblasenentzündung entfernt, kann gelegentlich eine Unverträglichkeit gegenüber fetten oder stark gewürzten Speisen bestehen. Diese Reaktion bessert sich jedoch über die Jahre.
Prognose
Eingriffe an der Gallenblase infolge einer Gallenblasenentzündung (Cholezystitis) sind sehr häufig und werden im Allgemeinen gut vertragen. Bei massiven Entzündungen oder einem Durchbruch (Perforation) der Gallenblase müssen Sie jedoch mit einem längeren Verlauf rechnen.
Gallensteine (Cholelithiasis)

Was sind Gallensteine und wie entstehen sie?
Die Gallenblase befindet sich direkt neben der Leber, um die dort produzierte Gallenflüssigkeit schnell aufnehmen und speichern zu können. Diese Galle hilft dem Darm, fettreiche Nahrung zu verdauen. Die Gallenflüssigkeit enthält unter anderem folgende Bestandteile in gelöster Form: Gallensäure, Phospholipide, Cholesterin, Hormone und Farbstoffe aus dem Blutabbau. Ändert sich die Zusammensetzung der Substanzen oder ist eine zu viel enthalten, fallen sie aus der Lösung aus und setzen sich als feine Kristalle an den Wänden der Gallenblase (Cholezystolithiasis) oder Gallengängen (Choledocholithiasis) ab. Sie können einzeln oder vermehrt auftreten, klein oder bis zu pflaumengross sein und verkalken.
Pigmentsteine und Cholesterinsteine
Bei Gallensteinen können drei Typen unterschieden werden: Cholesterin- und Pigmentsteine sowie ein Mischtyp:
Behandlung und Verlauf von Gallensteinen (Cholelithiasis)
Solange die Steine keine Beschwerden verursachen, lässt man sie schlummern und wartet ab. Häufig werden die Träger nicht einmal durch die Gallensteine belästigt. Treten Symptome auf, richtet sich die Behandlung nach der aktuellen Situation.
Wie bei Nierensteinen, wird eine Infektion mit Antibiotika, eine Kolik mit krampflösenden und schmerzlindernden Medikamenten behandelt. Für kurze Zeit darf der Betroffene nichts essen, um die Gallenblase zu entlasten. Mit der Steinentfernung wartet man, bis der akute Schub abgeklungen ist.
Mittels ERCP (endoskopisch retrograde Cholangiopankreatographie) lassen sich kleine Steine einfach entfernen. Bestimmte Steinarten lassen sich sogar mit Medikamenten auflösen oder mit Stosswellen von aussen zertrümmern. Bei dieser Methode besteht jedoch das Risiko, in 30-50% der Fälle, wieder Steine und Beschwerden zu entwickeln. Zudem dauert die Behandlung mehrere Monate bis Jahre.
Bei chronischem Steinleiden gibt es verschiedene Möglichkeiten der Entfernung: Meist wird gleich die gesamte Gallenblase entfernt (Cholezystektomie), so können sich keine neuen Steine mehr bilden. In schweren Fällen aber, muss sogar mit einer offenen Operation mit einem grossen Bauchschnitt durchgeführt werden.
Verlauf und Prognose
Nach einer Gallenblasenentfernung ist die Lebensführung nur geringfügig eingeschränkt. Die Leber produziert weiterhin Gallenflüssigkeit. Da diese aber nicht mehr gespeichert werden kann, werden fette und stark gewürzte Speisen weniger vertragen und schlechter verdaut. Folglich sollte man nach einem Eingriff fettarme und bekömmliche Kost zu sich nehmen. Bei einem Grossteil der Betroffenen verschwinden die Beschwerden sogar nach einigen Monaten komplett und sie können wieder alles essen.
Bleibt die Gallenblase jedoch vorhanden, sollte die Ernährung bis auf weiteres umgestellt werden. So lässt sich das Risiko für eine erneute Steinbildung vermindern und eventuell noch vorhandene Gallensteine verkleinern. Es wird empfohlen cholesterinarme und ballaststoffreiche Nahrung aufzunehmen, Lebensmittel mit tierischen Fetten (Eier, Butter, fettes Fleisch, …) zu vermeiden und viel Flüssigkeit als Wasser oder Tee zu sich zu nehmen. Dazu sollte darauf geachtet werden, dass man sich ausreichend Bewegt und keine Radikaldiäten durchführt.
Die Gallenblase befindet sich direkt neben der Leber, um die dort produzierte Gallenflüssigkeit schnell aufnehmen und speichern zu können. Diese Galle hilft dem Darm, fettreiche Nahrung zu verdauen. Die Gallenflüssigkeit enthält unter anderem folgende Bestandteile in gelöster Form: Gallensäure, Phospholipide, Cholesterin, Hormone und Farbstoffe aus dem Blutabbau. Ändert sich die Zusammensetzung der Substanzen oder ist eine zu viel enthalten, fallen sie aus der Lösung aus und setzen sich als feine Kristalle an den Wänden der Gallenblase (Cholezystolithiasis) oder Gallengängen (Choledocholithiasis) ab. Sie können einzeln oder vermehrt auftreten, klein oder bis zu pflaumengross sein und verkalken.
Pigmentsteine und Cholesterinsteine
Bei Gallensteinen können drei Typen unterschieden werden: Cholesterin- und Pigmentsteine sowie ein Mischtyp:
- Wie es der Name vermuten lässt, entstehen Cholesterinsteine bei hohem Cholesteringehalt der Gallenflüssigkeit, in Verbindung mit einem Mangel an Gallensalzen. Diese Steine bilden sich vorwiegend bei Übergewicht, hohem Cholesterinspiegel, Einnahme der Pille und im Rahmen von Morbus Crohn.
- Bei vermehrtem Blutzerfall, künstlichen Herzklappen, Malaria, Lebererkrankungen und chronischen Infekten der Gallenwege können sich Pigmentsteine bilden, die vorwiegend aus dem Gallenfarbstoff Bilirubin bestehen.
Behandlung und Verlauf von Gallensteinen (Cholelithiasis)
Solange die Steine keine Beschwerden verursachen, lässt man sie schlummern und wartet ab. Häufig werden die Träger nicht einmal durch die Gallensteine belästigt. Treten Symptome auf, richtet sich die Behandlung nach der aktuellen Situation.
Wie bei Nierensteinen, wird eine Infektion mit Antibiotika, eine Kolik mit krampflösenden und schmerzlindernden Medikamenten behandelt. Für kurze Zeit darf der Betroffene nichts essen, um die Gallenblase zu entlasten. Mit der Steinentfernung wartet man, bis der akute Schub abgeklungen ist.
Mittels ERCP (endoskopisch retrograde Cholangiopankreatographie) lassen sich kleine Steine einfach entfernen. Bestimmte Steinarten lassen sich sogar mit Medikamenten auflösen oder mit Stosswellen von aussen zertrümmern. Bei dieser Methode besteht jedoch das Risiko, in 30-50% der Fälle, wieder Steine und Beschwerden zu entwickeln. Zudem dauert die Behandlung mehrere Monate bis Jahre.
Bei chronischem Steinleiden gibt es verschiedene Möglichkeiten der Entfernung: Meist wird gleich die gesamte Gallenblase entfernt (Cholezystektomie), so können sich keine neuen Steine mehr bilden. In schweren Fällen aber, muss sogar mit einer offenen Operation mit einem grossen Bauchschnitt durchgeführt werden.
Verlauf und Prognose
Nach einer Gallenblasenentfernung ist die Lebensführung nur geringfügig eingeschränkt. Die Leber produziert weiterhin Gallenflüssigkeit. Da diese aber nicht mehr gespeichert werden kann, werden fette und stark gewürzte Speisen weniger vertragen und schlechter verdaut. Folglich sollte man nach einem Eingriff fettarme und bekömmliche Kost zu sich nehmen. Bei einem Grossteil der Betroffenen verschwinden die Beschwerden sogar nach einigen Monaten komplett und sie können wieder alles essen.
Bleibt die Gallenblase jedoch vorhanden, sollte die Ernährung bis auf weiteres umgestellt werden. So lässt sich das Risiko für eine erneute Steinbildung vermindern und eventuell noch vorhandene Gallensteine verkleinern. Es wird empfohlen cholesterinarme und ballaststoffreiche Nahrung aufzunehmen, Lebensmittel mit tierischen Fetten (Eier, Butter, fettes Fleisch, …) zu vermeiden und viel Flüssigkeit als Wasser oder Tee zu sich zu nehmen. Dazu sollte darauf geachtet werden, dass man sich ausreichend Bewegt und keine Radikaldiäten durchführt.
Gebärmutterhalskrebs
Beschreibung
Unter Gebärmutterkrebs versteht man eine bösartige Zellwucherung. Der Gebärmutterhals ist der Übergang von dem Gebärmutterkörper zu der Scheide.
Der Gebärmutterhals ist ausgekleidet mit einer Schleimhaut, die anders ist als die Schleimhaut der Gebärmutterhöhle. Es können leicht Zellveränderungen im Übergangsbereich entstehen. Wenn diese Zellveränderungen bösartig sind, handelt es sich um Gebärmutterhalskrebs.
Erbgutveränderungen führen zu Gebärmutterhalskrebs
Die Krebsentstehung ist in allen Organen ähnlich. Durch Veränderungen in der Erbinformation in der Zelle führt dazu, dass die Zelle vergisst ihren eigentlichen Aufgaben auszuführen. Meist müssen mehrere Mutationen stattfinden, dass ein Krebs entstehen kann. Dadurch können auch die verschiedenen Tumorstadien abhängig gemacht werden.
HPV und Gebärmutterhalskrebs
Noch nicht allzu lange wurde bekannt, dass Viren Krebs auslösen können. Das Humane Papillom-Virus spielt eine wichtige Rolle beim Gebärmutterhalskrebs. Durch die Vermehrung an bestimmten Stellen kann ein bösartiger Tumor ausgelöst werden.
Symptome im Frühstadium
Anfänglich haben viele Frauen erst sehr spät Beschwerden. Andere wiederum haben früh unregelmässige Blutungen oder weissen, übel riechenden Ausfluss.
Symptom für einen bösartigen Tumor kann auch eine Kontaktblutung sein. Das sind Blutungen, die nach dem Geschlechtsverkehr auftreten.
Symptome im fortgeschrittenen Stadium
Wenn sich der Tumor schon über andere innere Organe, das Skelettsystem und die Lymphgefässe ausgebreitet hat, entstehen weitere Symptome.
Solche späten Symptome für Gebärmutterhalskrebs sind:
Im letzten Stadium des Tumors verteilt dieser sich über den ganzen Körper und es kommt zu Ausfälle vieler wichtiger Organe, was schliesslich dann zum Tod führt.
Ursachen und Risikofaktoren
Häufig wird das Gebärmutterhalskarzinom über das Virus (Humane Papillom-Virus) ausgelöst. Es wird durch Geschlechtsverkehr übertragen und selbst Kondome sind kein ausreichender Schutz, da das Virus bereits durch Hautkontakt im Intimbereich übertragen werden kann.
Der wichtigste Schutz vor dem Virus ist ein gesunder Lebensstil und der möglichst geringe Wechsel von Sexualpartnern.
Untersuchungen und Diagnose
Am Wichtigsten ist die regelmässige Vorsorgeuntersuchung beim Frauenarzt.
Er entnimmt eine Zellprobe der Schleimhautoberfläche. Dabei kann er erkennen, ob es sich um veränderte Zellen handelt. Diesen Untersuch nennt man PAP-Test.
Wenn dieser PAP-Status erhöht ist, erfolgen weitere Untersuchungen. Von den veränderten Gewebestrukturen kann der Arzt dann eine Gewebeprobe entnehmen um sie genauer zu untersuchen.
Ebenfalls kann der Frauenarzt einen HPV Test machen. Dort wird geprüft ob HP-Viren vorhanden sind.
Behandlung
Die Behandlung hängt vom Stadium des Krebses ab. Die Chancen stehen umso besser bei früherer Diagnose. Wenn nur leichte Zellveränderungen festgestellt werden, wird oftmals zuerst abgewartet. Diese Zellveränderungen können sich dann bis zur nächsten Untersuchung oftmals von alleine wieder zurückbilden.
Operation
Bei oberflächlichen Tumoren ist eine Operation nötig. Dabei wird so viel Gewebe wie nötig entfernt. Da der Gebärmutterhals nach der Operation sehr instabil ist, wird den Frauen empfohlen mindestens sechs Monate zu warten um schwanger zu werden.
Manchmal wird auch ein Teil der Gebärmutter oder die ganze Gebärmutter entfernt. Die ganze Gebärmutter wird aber meist nur bei Frauen entfernt, welche keine Schwangerschaft mehr möchten.
Manchmal müssen bei der Operation auch benachbarte Lymphknoten entnommen werden. Diese Operation nennt sich Wertheim-Meigs-Operation. Dabei werden die Gebärmutter, angrenzende Bindegewebe, Teile der Scheide sowie Lymphknoten des Beckens entfernt.
Strahlen- und Chemotherapie
Wenn eine Operation nicht möglich ist, kann auch eine Strahlen- und Chemotherapie angewendet werden. Bei der Bestrahlung werden Darm und Blase stark gestört und es kann zu vielen Nebenwirkungen kommen. Bei der Chemotherapie wird mit Medikamenten die Zellteilung gestoppt.
Krankheitsverlauf und Prognose
Es kommt sehr darauf an in welchem Stadium der Krebs erkannt wird. Anfänglich stehen die Chancen sehr gut. Entscheidend für den Verlauf spielt auch die Therapiewahl. Es gilt je radikaler die Therapie, desto höher sind die Chancen.
Unter Gebärmutterkrebs versteht man eine bösartige Zellwucherung. Der Gebärmutterhals ist der Übergang von dem Gebärmutterkörper zu der Scheide.
Der Gebärmutterhals ist ausgekleidet mit einer Schleimhaut, die anders ist als die Schleimhaut der Gebärmutterhöhle. Es können leicht Zellveränderungen im Übergangsbereich entstehen. Wenn diese Zellveränderungen bösartig sind, handelt es sich um Gebärmutterhalskrebs.
Erbgutveränderungen führen zu Gebärmutterhalskrebs
Die Krebsentstehung ist in allen Organen ähnlich. Durch Veränderungen in der Erbinformation in der Zelle führt dazu, dass die Zelle vergisst ihren eigentlichen Aufgaben auszuführen. Meist müssen mehrere Mutationen stattfinden, dass ein Krebs entstehen kann. Dadurch können auch die verschiedenen Tumorstadien abhängig gemacht werden.
HPV und Gebärmutterhalskrebs
Noch nicht allzu lange wurde bekannt, dass Viren Krebs auslösen können. Das Humane Papillom-Virus spielt eine wichtige Rolle beim Gebärmutterhalskrebs. Durch die Vermehrung an bestimmten Stellen kann ein bösartiger Tumor ausgelöst werden.
Symptome im Frühstadium
Anfänglich haben viele Frauen erst sehr spät Beschwerden. Andere wiederum haben früh unregelmässige Blutungen oder weissen, übel riechenden Ausfluss.
Symptom für einen bösartigen Tumor kann auch eine Kontaktblutung sein. Das sind Blutungen, die nach dem Geschlechtsverkehr auftreten.
Symptome im fortgeschrittenen Stadium
Wenn sich der Tumor schon über andere innere Organe, das Skelettsystem und die Lymphgefässe ausgebreitet hat, entstehen weitere Symptome.
Solche späten Symptome für Gebärmutterhalskrebs sind:
- Lymphödeme
- Roter Urin
- Rückenschmerzen, die in das Becken ausstrahlen können
- Starke Bauchschmerzen
- Lähmung der Darmtätigkeit
Im letzten Stadium des Tumors verteilt dieser sich über den ganzen Körper und es kommt zu Ausfälle vieler wichtiger Organe, was schliesslich dann zum Tod führt.
Ursachen und Risikofaktoren
Häufig wird das Gebärmutterhalskarzinom über das Virus (Humane Papillom-Virus) ausgelöst. Es wird durch Geschlechtsverkehr übertragen und selbst Kondome sind kein ausreichender Schutz, da das Virus bereits durch Hautkontakt im Intimbereich übertragen werden kann.
Der wichtigste Schutz vor dem Virus ist ein gesunder Lebensstil und der möglichst geringe Wechsel von Sexualpartnern.
Untersuchungen und Diagnose
Am Wichtigsten ist die regelmässige Vorsorgeuntersuchung beim Frauenarzt.
Er entnimmt eine Zellprobe der Schleimhautoberfläche. Dabei kann er erkennen, ob es sich um veränderte Zellen handelt. Diesen Untersuch nennt man PAP-Test.
Wenn dieser PAP-Status erhöht ist, erfolgen weitere Untersuchungen. Von den veränderten Gewebestrukturen kann der Arzt dann eine Gewebeprobe entnehmen um sie genauer zu untersuchen.
Ebenfalls kann der Frauenarzt einen HPV Test machen. Dort wird geprüft ob HP-Viren vorhanden sind.
Behandlung
Die Behandlung hängt vom Stadium des Krebses ab. Die Chancen stehen umso besser bei früherer Diagnose. Wenn nur leichte Zellveränderungen festgestellt werden, wird oftmals zuerst abgewartet. Diese Zellveränderungen können sich dann bis zur nächsten Untersuchung oftmals von alleine wieder zurückbilden.
Operation
Bei oberflächlichen Tumoren ist eine Operation nötig. Dabei wird so viel Gewebe wie nötig entfernt. Da der Gebärmutterhals nach der Operation sehr instabil ist, wird den Frauen empfohlen mindestens sechs Monate zu warten um schwanger zu werden.
Manchmal wird auch ein Teil der Gebärmutter oder die ganze Gebärmutter entfernt. Die ganze Gebärmutter wird aber meist nur bei Frauen entfernt, welche keine Schwangerschaft mehr möchten.
Manchmal müssen bei der Operation auch benachbarte Lymphknoten entnommen werden. Diese Operation nennt sich Wertheim-Meigs-Operation. Dabei werden die Gebärmutter, angrenzende Bindegewebe, Teile der Scheide sowie Lymphknoten des Beckens entfernt.
Strahlen- und Chemotherapie
Wenn eine Operation nicht möglich ist, kann auch eine Strahlen- und Chemotherapie angewendet werden. Bei der Bestrahlung werden Darm und Blase stark gestört und es kann zu vielen Nebenwirkungen kommen. Bei der Chemotherapie wird mit Medikamenten die Zellteilung gestoppt.
Krankheitsverlauf und Prognose
Es kommt sehr darauf an in welchem Stadium der Krebs erkannt wird. Anfänglich stehen die Chancen sehr gut. Entscheidend für den Verlauf spielt auch die Therapiewahl. Es gilt je radikaler die Therapie, desto höher sind die Chancen.
Gebärmutterhalskrebs-Impfung
Die Gebärmutterhalskrebs-Impfung ist eine Impfung gegen bestimmte HPV-Viren, die an der Entstehung des bösartigen Tumors beteiligt sind. Indem sie also vor einer Infektion schützt, kann die Impfung Gebärmutterhalskrebs (Zervixkarzinom) in vielen Fällen vorbeugen. Seit 2014 wird die HPV-Impfung offiziell für alle 9- bis 14-jährigen Mädchen empfohlen.
Ablauf
Damit die Gebärmutterhalskrebs-Impfung die beste Wirkung entfalten kann, sollte sie Mädchen vor dem ersten Geschlechtsverkehr verabreicht werden. Vorgesehen sind dabei drei Impfdosen der Gebärmutterhalskrebs-Impfung. Abstände zwischen den einzelnen Dosen sollten eingehalten werden, um eine maximale Wirksamkeit zu erzielen. Die erste Teilimpfung wird je nach Impfstoff ab 9 beziehungsweise 10 Jahren gegeben. Die zweite Impfung folgt je nach Impfstoff einen bis zweieinhalb Monate nach der ersten. Die dritte Spritze wird meist sechs Monate nach der ersten verabreicht.
Kindern zwischen 9 und 13 beziehungsweise 14 Jahren (je nach Impfstoff) kann die Gebärmutterhalskrebs-Impfung mit zwei Impfdosen verabreicht werden, wenn der empfohlene Zeitabstand eingehalten wird. Die zweite Impfung wird in der Regel sechs Monate nach der ersten durchgeführt.
Nebenwirkungen
Viele Menschen befürchten bei der Gebärmutterhalskrebs-Impfung Risiken. Weltweit wurden bereits über 40 Millionen Dosen der HPV-Impfung verabreicht. Beide Impfstoffe gelten als gut verträglich. Schwere Nebenwirkungen sind selten.
Am häufigsten löst die Gebärmutterhalskrebs-Impfung Nebenwirkungen wie Reaktionen an der Einstichstelle (Schmerzen, Rötung, Schwellung, Juckreiz) sowie Fieber aus. Beim Zweifach-Impfstoff Cervarix® kommt es zusätzlich öfters zu Kopf- oder Muskelschmerzen sowie Magen-Darm-Beschwerden.
Auch wenn viele Menschen die Nebenwirkungen einer Impfung fürchten, zeigen sie auch, dass das Immunsystem sich mit dem verabreichten Impfstoff auseinandersetzt. Leichte Beschwerden wie Krankheitsgefühl oder sogar Fieber sind also nur Folgen einer Immunreaktion, in welcher der Körper lernt, sich effizient gegen einen Erreger zu verteidigen.
Gebärmutterhalskrebs-Impfung: Ja oder Nein?
Für die Impfung gegen Gebärmutterhalskrebs (HPV-Impfung) gibt es seit 2014 eine eindeutige Empfehlung für 9 bis 14-jährige Mädchen. Wenn möglich, sollte die Impfung vor dem ersten Geschlechtsverkehr erfolgen. Ist es bereits zu einer Infektion mit einem oder mehreren der oben genannten HPV-Typen gekommen, schützt eine Impfung nicht mehr vor diesen. Auch bereits vorhandene Zellentartungen kann die Gebärmutterhalskrebs-Impfung nicht rückgängig machen.
In Ländern wie Australien wurde bereits 2007 durch ein staatliches Impfprogramm an Schulen fast neun von zehn Mädchen geimpft. Bereits einige Jahre später wurde ein 60-prozentiger Einbruch der auffälligen Abstriche beim Frauenarzt dokumentiert. Bei Jugendlichen unter 21 Jahren konnte zudem ein Rückgang der Genitalwarzen um 80 Prozent festgestellt werden. Da in Australien so viele Mädchen geimpft sind, ist selbst die Infektionsrate bei den Jungen zurückgegangen, obwohl nur die Mädchen geimpft wurden (Herdenimmunität).
Generell gilt: Die Gebärmutterhalskrebs-Impfung schützt vor einer Ansteckung mit den „Hochrisiko“-HPV-Typen 16 und 18. Da zwischen einer Infektion mit HPV und der Krebsentstehung bis zu 15 Jahre vergehen, lässt sich aber noch nicht nachweisen, dass die Gebärmutterhalskrebs-Impfung auch tatsächlich die Rate an Zervixkarzinomen senkt. Experten halten dies aber für sehr wahrscheinlich.
Ablauf
Damit die Gebärmutterhalskrebs-Impfung die beste Wirkung entfalten kann, sollte sie Mädchen vor dem ersten Geschlechtsverkehr verabreicht werden. Vorgesehen sind dabei drei Impfdosen der Gebärmutterhalskrebs-Impfung. Abstände zwischen den einzelnen Dosen sollten eingehalten werden, um eine maximale Wirksamkeit zu erzielen. Die erste Teilimpfung wird je nach Impfstoff ab 9 beziehungsweise 10 Jahren gegeben. Die zweite Impfung folgt je nach Impfstoff einen bis zweieinhalb Monate nach der ersten. Die dritte Spritze wird meist sechs Monate nach der ersten verabreicht.
Kindern zwischen 9 und 13 beziehungsweise 14 Jahren (je nach Impfstoff) kann die Gebärmutterhalskrebs-Impfung mit zwei Impfdosen verabreicht werden, wenn der empfohlene Zeitabstand eingehalten wird. Die zweite Impfung wird in der Regel sechs Monate nach der ersten durchgeführt.
Nebenwirkungen
Viele Menschen befürchten bei der Gebärmutterhalskrebs-Impfung Risiken. Weltweit wurden bereits über 40 Millionen Dosen der HPV-Impfung verabreicht. Beide Impfstoffe gelten als gut verträglich. Schwere Nebenwirkungen sind selten.
Am häufigsten löst die Gebärmutterhalskrebs-Impfung Nebenwirkungen wie Reaktionen an der Einstichstelle (Schmerzen, Rötung, Schwellung, Juckreiz) sowie Fieber aus. Beim Zweifach-Impfstoff Cervarix® kommt es zusätzlich öfters zu Kopf- oder Muskelschmerzen sowie Magen-Darm-Beschwerden.
Auch wenn viele Menschen die Nebenwirkungen einer Impfung fürchten, zeigen sie auch, dass das Immunsystem sich mit dem verabreichten Impfstoff auseinandersetzt. Leichte Beschwerden wie Krankheitsgefühl oder sogar Fieber sind also nur Folgen einer Immunreaktion, in welcher der Körper lernt, sich effizient gegen einen Erreger zu verteidigen.
Gebärmutterhalskrebs-Impfung: Ja oder Nein?
Für die Impfung gegen Gebärmutterhalskrebs (HPV-Impfung) gibt es seit 2014 eine eindeutige Empfehlung für 9 bis 14-jährige Mädchen. Wenn möglich, sollte die Impfung vor dem ersten Geschlechtsverkehr erfolgen. Ist es bereits zu einer Infektion mit einem oder mehreren der oben genannten HPV-Typen gekommen, schützt eine Impfung nicht mehr vor diesen. Auch bereits vorhandene Zellentartungen kann die Gebärmutterhalskrebs-Impfung nicht rückgängig machen.
In Ländern wie Australien wurde bereits 2007 durch ein staatliches Impfprogramm an Schulen fast neun von zehn Mädchen geimpft. Bereits einige Jahre später wurde ein 60-prozentiger Einbruch der auffälligen Abstriche beim Frauenarzt dokumentiert. Bei Jugendlichen unter 21 Jahren konnte zudem ein Rückgang der Genitalwarzen um 80 Prozent festgestellt werden. Da in Australien so viele Mädchen geimpft sind, ist selbst die Infektionsrate bei den Jungen zurückgegangen, obwohl nur die Mädchen geimpft wurden (Herdenimmunität).
Generell gilt: Die Gebärmutterhalskrebs-Impfung schützt vor einer Ansteckung mit den „Hochrisiko“-HPV-Typen 16 und 18. Da zwischen einer Infektion mit HPV und der Krebsentstehung bis zu 15 Jahre vergehen, lässt sich aber noch nicht nachweisen, dass die Gebärmutterhalskrebs-Impfung auch tatsächlich die Rate an Zervixkarzinomen senkt. Experten halten dies aber für sehr wahrscheinlich.
Gerstenkorn
Beschreibung
Unter Gerstenkorn versteht man eine akute eitrige Entzündung am Rand des Augenlids. Es wird durch Bakterien, meist durch den Staphylococcus, hervorgerufen. Im Volksmund spricht man auch vom „Urseli“ oder „Grittli“.
Ursachen
Meist wird ein Gerstenkorn von Bakterien hervorgerufen. Normalerweise verläuft die Infektion harmlos. Ein Gerstenkorn wird meist durch ein geschwächtes Immunsystem begünstigt.
Symptome
Die typischen Symptome eines Gerstenkorns sind:
Meist öffnen sich die Gerstenkörner von selbst, damit der Eiter austreten kann und die Entzündung heilt dann ab.
Behandlung
Auch wenn ein Gerstenkorn lästig und schmerzhaft ist, heilt es in den meisten Fällen von selbst aus. Selten ist eine Behandlung beim Arzt nötig.
Ausdrücken verboten
Was sie vermeiden sollten, ist das Gerstenkorn selbst zu öffnen oder auszudrücken. Es besteht die Gefahr, dass die Erreger so ins Auge verschleppt werden und dort eine Entzündung entsteht.
Krankheitsverlauf und Prognose
Die Prognose ist gut und unproblematisch. Wie oben beschrieben, heilt das Gerstenkorn von alleine innert weniger Tage ab.
Wenn jedoch eine Immunschwäche vorliegt, besteht die Möglichkeit, dass sich die Bakterien vermehren und eine Infektion der Augen entsteht.
Vorbeugen
Die Erreger eines Gerstenkorns kommen auf der Haut vor. Sie können ein Gerstenkorn vorbeugen indem Sie auf die Handhygiene achten. Da die Infektion durch ein schwaches Immunsystem entsteht, können Sie darauf achten, dass Sie ein starkes Immunsystem haben.
Hausmittel
Sie können auch ein Hausmittel gegen das Gerstenkorn verwenden. Hier können Sie mit Kompressen das Gerstenkorn abtupfen oder auflegen. Die Kompressen werden mit Schwarztee oder Kamillentee getränkt. Verwenden Sie die Tücher nur einmal, denn es ist sehr wichtig, dass Sie sorgfältige Hygiene anwenden. Damit können Sie verhindern, dass sich die Bakterien am Auge ausbreiten.
Unter Gerstenkorn versteht man eine akute eitrige Entzündung am Rand des Augenlids. Es wird durch Bakterien, meist durch den Staphylococcus, hervorgerufen. Im Volksmund spricht man auch vom „Urseli“ oder „Grittli“.
Ursachen
Meist wird ein Gerstenkorn von Bakterien hervorgerufen. Normalerweise verläuft die Infektion harmlos. Ein Gerstenkorn wird meist durch ein geschwächtes Immunsystem begünstigt.
Symptome
Die typischen Symptome eines Gerstenkorns sind:
- starke Schmerzen
- Gerötetes Augenlid
- Geschwollenes Augenlid
- Eiter
- Druckempfindlich
Meist öffnen sich die Gerstenkörner von selbst, damit der Eiter austreten kann und die Entzündung heilt dann ab.
Behandlung
Auch wenn ein Gerstenkorn lästig und schmerzhaft ist, heilt es in den meisten Fällen von selbst aus. Selten ist eine Behandlung beim Arzt nötig.
Ausdrücken verboten
Was sie vermeiden sollten, ist das Gerstenkorn selbst zu öffnen oder auszudrücken. Es besteht die Gefahr, dass die Erreger so ins Auge verschleppt werden und dort eine Entzündung entsteht.
Krankheitsverlauf und Prognose
Die Prognose ist gut und unproblematisch. Wie oben beschrieben, heilt das Gerstenkorn von alleine innert weniger Tage ab.
Wenn jedoch eine Immunschwäche vorliegt, besteht die Möglichkeit, dass sich die Bakterien vermehren und eine Infektion der Augen entsteht.
Vorbeugen
Die Erreger eines Gerstenkorns kommen auf der Haut vor. Sie können ein Gerstenkorn vorbeugen indem Sie auf die Handhygiene achten. Da die Infektion durch ein schwaches Immunsystem entsteht, können Sie darauf achten, dass Sie ein starkes Immunsystem haben.
Hausmittel
Sie können auch ein Hausmittel gegen das Gerstenkorn verwenden. Hier können Sie mit Kompressen das Gerstenkorn abtupfen oder auflegen. Die Kompressen werden mit Schwarztee oder Kamillentee getränkt. Verwenden Sie die Tücher nur einmal, denn es ist sehr wichtig, dass Sie sorgfältige Hygiene anwenden. Damit können Sie verhindern, dass sich die Bakterien am Auge ausbreiten.
Gicht
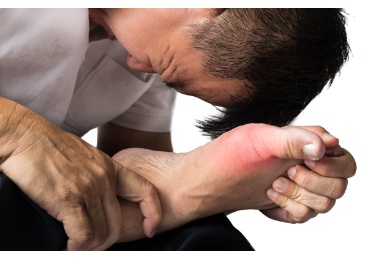
Beschreibung
Gicht geht einher mit einem erhöhten Harnsäurespiegel. Durch die erhöhte Harnsäure lagern sich im Gewebe Harnsäurekristalle ab. Diese Kristalle stören die Stoffwechselvorgänge und so entwickeln sich im Laufe der Zeit Beschwerden.
Gicht ist häufig in den Industrieländern vorhanden. Dies kann auf die Lebens- und Essgewohnheit zurückgeführt werden.
Gicht-Symptome nach Stadien
Die Gicht wird in verschiedene Stadien unterteilt:
Gicht-Symptome im Stadium I: Hyperurikämie
Im Stadium 1 liegt ein erhöhter Harnsäurespiegel vor (Hyperurikämie). Wenn der Harnsäurespiegel nur leicht erhöht ist, kann es mehrere Jahre dauern bis Beschwerden auftauchen. Die ersten Anzeichen für Gicht sind Nieregriess, Nierensteine oder ein Gichtanfall.
Gicht-Symptome im Stadium II: Akute Gicht
Unter einem Gichtanfall versteht man starke Schmerzen in Gelenken. Meist sind bei einem Gichtanfall vor allem Fuss- oder Zehengelenke betroffen.
Nicht behandelte Symptome können über mehrere Tage anhalten und klingen dann erst langsam wieder ab. Bei einem Anfall sind die Gelenke gerötet, geschwollen und überwärmt. Wenn sich Gichtanfälle wiederholen ist auch die Beweglichkeit eingeschränkt. Die Gelenke lassen sich dann nicht mehr so bewegen.
Gicht-Symptome im Stadium III: interkritische Phase
Unter dem Begriff interkritische Phase bezeichnet man den Abstand zwischen zwei Gichtanfällen. In dieser Phase haben Betroffene keine Gicht-Symptome, jedoch ist der Harnsäurespiegel weiterhin erhöht.
Gicht-Symptome im Stadium IV: Chronische Gicht
Bei der chronischen Gicht kommt es zu schmerzhaften Gelenkveränderungen. Diese Gelenkveränderungen sind auch mit keiner Therapie wieder rückgängig zu machen.
Die Harnsäurekristalle lagern sich in anderen Geweben ab, z.B. bei der Ohrmuschel. Diese ist daraufhin verdickt.
Zur chronischen Gicht kommt es nur wenn die Krankheit lange Zeit unbehandelt bleibt.
Ursachen und Risikofaktoren
Die Beschwerden einer Gicht sind auf den erhöhten Harnsäurespiegel zurückzuführen. Die Harnsäure ist ein Abbauprodukt, das vom Körper ausgeschieden wird. Die Harnsäure wird im Blut angereichert, bei den Nieren gefiltert und mit dem Urin ausgeschieden. Diese Funktion gelingt der Niere aber nur bis zu einer gewissen Konzentration. Wenn zu viel Harnsäure im Blut vorhanden ist, verklumpen sich diese und bilden die Harnsäurekristalle. Diese Kristalle wiederum lagern sich dann in den Gelenken ab und dann entstehen die Schmerzen.
Untersuchungen und Diagnose
Wenn Sie den Verdacht auf Gicht haben, sollten Sie Ihren Hausarzt aufsuchen. Dieser erfasst in einem Gespräch die Krankheitsgeschichte. Danach wird eine körperliche Untersuchung gemacht. Dabei tastet der Arzt die Gelenke und den Bauch ab. Es wird auch überprüft, ob der Betroffene unter einer Nierenschädigung leidet. Um die Gicht richtig zu behandeln, muss die Ursache geklärt werden. Da die Gicht häufig mit anderen Erkrankungen, wie Diabetes, Bluthochdruck und Übergewicht einhergehen, werden die Betroffenen auf diese untersucht.
Behandlung
Das Ziel der Behandlung ist es, den Überschuss der Harnsäure zu reduzieren. Viel kann durch die Veränderung des Lebensstils erreicht werden. Dies gilt vor allem in Bezug auf die Ernährung.
Bei der Behandlung sollten die Schmerzen möglichst schnell gelindert werden. Besonders häufig werden dabei entzündungshemmende Schmerzmittel eingesetzt. Dabei sollten Sie aber auf Aspirin verzichten. Aspirin erhöht nämlich den Harnsäurespiegel und kann die Schmerzen verstärken oder einen akuten Gichtanfall auslösen.
Hausmittel
Bei einem Gichtanfall können Hausmittel durchaus weiterhelfen. Folgende Methoden sind zu empfehlen:
Krankheitsverlauf und Prognose
Die Prognose der Gicht variiert von Patient zu Patient. Je nach Veranlagung und Risikofaktoren haben Gicht-Betroffene unterschiedliche Aussichten.
Gicht geht einher mit einem erhöhten Harnsäurespiegel. Durch die erhöhte Harnsäure lagern sich im Gewebe Harnsäurekristalle ab. Diese Kristalle stören die Stoffwechselvorgänge und so entwickeln sich im Laufe der Zeit Beschwerden.
Gicht ist häufig in den Industrieländern vorhanden. Dies kann auf die Lebens- und Essgewohnheit zurückgeführt werden.
Gicht-Symptome nach Stadien
Die Gicht wird in verschiedene Stadien unterteilt:
Gicht-Symptome im Stadium I: Hyperurikämie
Im Stadium 1 liegt ein erhöhter Harnsäurespiegel vor (Hyperurikämie). Wenn der Harnsäurespiegel nur leicht erhöht ist, kann es mehrere Jahre dauern bis Beschwerden auftauchen. Die ersten Anzeichen für Gicht sind Nieregriess, Nierensteine oder ein Gichtanfall.
Gicht-Symptome im Stadium II: Akute Gicht
Unter einem Gichtanfall versteht man starke Schmerzen in Gelenken. Meist sind bei einem Gichtanfall vor allem Fuss- oder Zehengelenke betroffen.
Nicht behandelte Symptome können über mehrere Tage anhalten und klingen dann erst langsam wieder ab. Bei einem Anfall sind die Gelenke gerötet, geschwollen und überwärmt. Wenn sich Gichtanfälle wiederholen ist auch die Beweglichkeit eingeschränkt. Die Gelenke lassen sich dann nicht mehr so bewegen.
Gicht-Symptome im Stadium III: interkritische Phase
Unter dem Begriff interkritische Phase bezeichnet man den Abstand zwischen zwei Gichtanfällen. In dieser Phase haben Betroffene keine Gicht-Symptome, jedoch ist der Harnsäurespiegel weiterhin erhöht.
Gicht-Symptome im Stadium IV: Chronische Gicht
Bei der chronischen Gicht kommt es zu schmerzhaften Gelenkveränderungen. Diese Gelenkveränderungen sind auch mit keiner Therapie wieder rückgängig zu machen.
Die Harnsäurekristalle lagern sich in anderen Geweben ab, z.B. bei der Ohrmuschel. Diese ist daraufhin verdickt.
Zur chronischen Gicht kommt es nur wenn die Krankheit lange Zeit unbehandelt bleibt.
Ursachen und Risikofaktoren
Die Beschwerden einer Gicht sind auf den erhöhten Harnsäurespiegel zurückzuführen. Die Harnsäure ist ein Abbauprodukt, das vom Körper ausgeschieden wird. Die Harnsäure wird im Blut angereichert, bei den Nieren gefiltert und mit dem Urin ausgeschieden. Diese Funktion gelingt der Niere aber nur bis zu einer gewissen Konzentration. Wenn zu viel Harnsäure im Blut vorhanden ist, verklumpen sich diese und bilden die Harnsäurekristalle. Diese Kristalle wiederum lagern sich dann in den Gelenken ab und dann entstehen die Schmerzen.
Untersuchungen und Diagnose
Wenn Sie den Verdacht auf Gicht haben, sollten Sie Ihren Hausarzt aufsuchen. Dieser erfasst in einem Gespräch die Krankheitsgeschichte. Danach wird eine körperliche Untersuchung gemacht. Dabei tastet der Arzt die Gelenke und den Bauch ab. Es wird auch überprüft, ob der Betroffene unter einer Nierenschädigung leidet. Um die Gicht richtig zu behandeln, muss die Ursache geklärt werden. Da die Gicht häufig mit anderen Erkrankungen, wie Diabetes, Bluthochdruck und Übergewicht einhergehen, werden die Betroffenen auf diese untersucht.
Behandlung
Das Ziel der Behandlung ist es, den Überschuss der Harnsäure zu reduzieren. Viel kann durch die Veränderung des Lebensstils erreicht werden. Dies gilt vor allem in Bezug auf die Ernährung.
Bei der Behandlung sollten die Schmerzen möglichst schnell gelindert werden. Besonders häufig werden dabei entzündungshemmende Schmerzmittel eingesetzt. Dabei sollten Sie aber auf Aspirin verzichten. Aspirin erhöht nämlich den Harnsäurespiegel und kann die Schmerzen verstärken oder einen akuten Gichtanfall auslösen.
Hausmittel
Bei einem Gichtanfall können Hausmittel durchaus weiterhelfen. Folgende Methoden sind zu empfehlen:
- Tee trinken – dabei wird die Harnsäure aus dem Körper ausgeschwemmt
- Gelenke kühlen oder wärmen – probieren Sie aus, was Ihnen besser hilft
- Homöopathie – dabei kommen Bryonia, Colchicum, Ledum, Lycopodium und Belladonna zur Anwendung
- Physikalische Gicht-Behandlung – Muskelentspannung, Massagen, Gymnastik, etc.
Krankheitsverlauf und Prognose
Die Prognose der Gicht variiert von Patient zu Patient. Je nach Veranlagung und Risikofaktoren haben Gicht-Betroffene unterschiedliche Aussichten.
Gonorrhoe (Tripper)

Beschreibung
Die Gonorrhoe ist die weltweit häufigste Geschlechtskrankheit. Die Bezeichnung kommt aus dem Griechischen und bedeutet Samenfluss; auch die Bezeichnung Tripper (das Wort stammt von „drippen“ = Tropfen) ist für die Krankheit gebräuchlich.
Bei der Gonorrhoe handelt es sich um eine seit Jahrhunderten bekannte Infektionskrankheit. Ausgelöst wird sie durch Bakterien und übertragen durch ungeschützten sexuellen Kontakt.
Zu Beginn macht die Gonorrhoe praktisch keine Beschwerden, weshalb sie unbemerkt durch Geschlechtsverkehr weitergegeben werden kann.
Männer wie Frauen können einerseits unfruchtbar werden; anderseits kann die Infektion bei der Geburt auf das Kind übertragen werden.
Ursachen
Die Krankheit wird durch das Bakterium Neisseria gonorhoeae (sogenannte Gonokokken) verursacht. Die Übertragung erfolgt durch ungeschützten Geschlechtsverkehr. Die Geschlechtskrankheit ist meldepflichtig.
Bei der Infektion unterscheidet man die genitale (die Geschlechtsorgane- betreffend) und die extragenitale Gonorrhoe (Entzündung ausserhalb der Geschlechtsorgane).
Symptome (Beschwerden)
Die Inkubationszeit (die Zeit von der Ansteckung bis zum Ausbruch der Krankheit) beträgt zwischen zwei und fünf Tagen.
Genitale Gonorrhoe (die Geschlechtsorgane-betreffend)
Später können folgende Beschwerden dazukommen
Die genitale Gonorrhoe kann sich wie folgt ausbreiten
Extragenitale Gonorrhoe
Hier breitet sich die Entzündung ausserhalb der Geschlechtsorgane aus.
Infektion des Neugeborenen bei Ansteckung durch die Mutter
Bindehautentzündung: Lichtempfindlichkeit, Lidschwellung; Gefahr von Ausbreitung der Infektion auf die Hornhaut , was zur Erblindung führen kann
Diagnose (Untersuchung)
Eine genaue Diagnose ergibt sich durch den Nachweis der Gonokokken-Bakterien.
Nachweis der Bakterien (Gonokokken) im Ausfluss oder Abstrich.
Therapie (Behandlung)
Eine sofortige Behandlung der Gonorrhoe mit Antibiotika bringt schnelle Heilung. Wichtig ist, dass der oder die Sexualpartner mitbehandelt werden! Ansonsten stecken die Partner sich gegenseitig immer wieder neu an.
Vorbeugebehandlung des Neugeborenen
Sie besteht im Einträufeln von 1%iger Silbernitratlösung in jedes Auge. Oft wird auch eine ölige Penicillin-Lösung angewendet.
Mögliche Komplikationen
Unbehandelt kann die Gonorrhoe sowohl bei Frauen als auch bei Männern zu einer dauerhaften Sterilität (Unfruchtbarkeit) führen; beim Neugeborenen zur Erblindung.
Selten kommt es zu einer Verschleppung der Infektion über das Blut in den ganzen Körper; dies kann sich äussern in:
Vorbeugemassnahmen (Präventionsmassnahmen)
Nur geschützter Geschlechtsverkehr mit Kondom kann vor einer Gonorrhoe schützen. Eine durchgemachte Erkrankung gibt keine Immunität; das heisst, man kann wieder daran erkranken.
Die Gonorrhoe ist die weltweit häufigste Geschlechtskrankheit. Die Bezeichnung kommt aus dem Griechischen und bedeutet Samenfluss; auch die Bezeichnung Tripper (das Wort stammt von „drippen“ = Tropfen) ist für die Krankheit gebräuchlich.
Bei der Gonorrhoe handelt es sich um eine seit Jahrhunderten bekannte Infektionskrankheit. Ausgelöst wird sie durch Bakterien und übertragen durch ungeschützten sexuellen Kontakt.
Zu Beginn macht die Gonorrhoe praktisch keine Beschwerden, weshalb sie unbemerkt durch Geschlechtsverkehr weitergegeben werden kann.
Männer wie Frauen können einerseits unfruchtbar werden; anderseits kann die Infektion bei der Geburt auf das Kind übertragen werden.
Ursachen
Die Krankheit wird durch das Bakterium Neisseria gonorhoeae (sogenannte Gonokokken) verursacht. Die Übertragung erfolgt durch ungeschützten Geschlechtsverkehr. Die Geschlechtskrankheit ist meldepflichtig.
Bei der Infektion unterscheidet man die genitale (die Geschlechtsorgane- betreffend) und die extragenitale Gonorrhoe (Entzündung ausserhalb der Geschlechtsorgane).
Symptome (Beschwerden)
Die Inkubationszeit (die Zeit von der Ansteckung bis zum Ausbruch der Krankheit) beträgt zwischen zwei und fünf Tagen.
Genitale Gonorrhoe (die Geschlechtsorgane-betreffend)
- Entzündung der Schleimhäute: Bildung des typischen eitrigen, gelblich-grünen Ausflusses
- Schmerzen am Damm und in der Blasengegend
- Schmerzen beim Wasserlassen, vor allem beim Mann; die Frau hat meistens keine Beschwerden, ausser eventuell Ausfluss, der aber nicht selten als normale Sekretion interpretiert wird
Später können folgende Beschwerden dazukommen
- Schmerzen beim Geschlechtsverkehr
- Beim Mann Entzündung der Prostata (Prostatitis), welche sich durch häufigen Harndrang, schmerzhaften Stuhlgang und Fieber bemerkbar machen kann
Die genitale Gonorrhoe kann sich wie folgt ausbreiten
- Entzündung der Samenblase und des Samenstrangs
- Nebenhodenentzündung (Rötung, Schwellung, Druckschmerzen, ev. Fieber); Folge: Sterilität
- Bei der Frau Entzündung der Eileiter; Folge: Sterilität
Extragenitale Gonorrhoe
Hier breitet sich die Entzündung ausserhalb der Geschlechtsorgane aus.
- Entzündung der Mundschleimhaut (durch Oralverkehr)
- Entzündung des Anus (durch Analverkehr)
Infektion des Neugeborenen bei Ansteckung durch die Mutter
Bindehautentzündung: Lichtempfindlichkeit, Lidschwellung; Gefahr von Ausbreitung der Infektion auf die Hornhaut , was zur Erblindung führen kann
Diagnose (Untersuchung)
Eine genaue Diagnose ergibt sich durch den Nachweis der Gonokokken-Bakterien.
- Krankengeschichte unter Einbezug der Beschwerden; Nachfragen nach ungeschütztem Geschlechtsverkehr
Nachweis der Bakterien (Gonokokken) im Ausfluss oder Abstrich.
Therapie (Behandlung)
Eine sofortige Behandlung der Gonorrhoe mit Antibiotika bringt schnelle Heilung. Wichtig ist, dass der oder die Sexualpartner mitbehandelt werden! Ansonsten stecken die Partner sich gegenseitig immer wieder neu an.
Vorbeugebehandlung des Neugeborenen
Sie besteht im Einträufeln von 1%iger Silbernitratlösung in jedes Auge. Oft wird auch eine ölige Penicillin-Lösung angewendet.
Mögliche Komplikationen
Unbehandelt kann die Gonorrhoe sowohl bei Frauen als auch bei Männern zu einer dauerhaften Sterilität (Unfruchtbarkeit) führen; beim Neugeborenen zur Erblindung.
Selten kommt es zu einer Verschleppung der Infektion über das Blut in den ganzen Körper; dies kann sich äussern in:
- Gelenk- und Sehnenschmerzen
- Fieber
- Ausschläge (rote Pusteln, braune Flecken) an Händen und Füssen
- Augenentzündungen
- Hirnhautentzündung und Herzmuskelentzündung
Vorbeugemassnahmen (Präventionsmassnahmen)
Nur geschützter Geschlechtsverkehr mit Kondom kann vor einer Gonorrhoe schützen. Eine durchgemachte Erkrankung gibt keine Immunität; das heisst, man kann wieder daran erkranken.
Grauer Star
Beschreibung
Unter dem Grauen Star (Katarakt) versteht man eine Eintrübung der klaren Augenlinse. Insbesondere verlieren Betroffene immer mehr an Sehschärfe. Das Bild erscheint den Betroffenen wie mit einem dichten Schleier überzogen.
Grauer Star (Katarakt) ist eine Eintrübung oder Brechkraftänderung der ursprünglich klaren Augenlinse. In der Folge verliert das gesehene Bild immer mehr an Schärfe. Es erscheint Betroffenen wie mit einem dichten Schleier überzogen. Ausserdem blendet es Betroffenen viel schneller.
Der Graue Star tritt häufig erst ab dem 60. Lebensjahr auf. Jedoch können auch andere Faktoren eine Katarakt auslösen. Unbehandelt kann der Graue Star zur Erblindung führen.
Ursachen und Risikofaktoren
Normalerweise ist die Linse klar und flexibel. Die Verformung und die Flüssigkeit ermöglichen es, nahe und ferne Dinge scharf zu sehen. Diese Flexibilität sowie die Zusammensetzung der Flüssigkeit kann durch verschiedene Faktoren beeinträchtig werden. Dadurch entsteht der Graue Star.
Grauer Star im Alter
Durch zunehmendes Alter nimmt die Flexibilität der Linse ab, so entstehen 90 Prozent aller Starerkrankungen.
Ursachen
Untersuchungen und Diagnose
Für die Untersuchung verwendet der Arzt den sogenannten Brückner-Test. Bei diesem Test wird das Auge durchleuchtet und die Linsentrübungen werden als dunkle Flecken erkennbar.
Wenn der Graue Star schon weit fortgeschritten ist, ist die Linsentrübung bereits mit blossem Auge erkennbar.
Krankheitsverlauf und Prognose
Der Graue Star schreitet langsam fort. Unbehandelt führt der Graue Star nach einiger Zeit zur Erblindung des betroffenen Auges.
Mittels einer Operation kann der Graue Star zuverlässig behandelt werden.
Wenn eine andere Augenerkrankung wie zum Beispiel ein Grüner Star oder eine Makuladegeneration ursächlich ist, ist die Prognose weniger gut.
Unter dem Grauen Star (Katarakt) versteht man eine Eintrübung der klaren Augenlinse. Insbesondere verlieren Betroffene immer mehr an Sehschärfe. Das Bild erscheint den Betroffenen wie mit einem dichten Schleier überzogen.
Grauer Star (Katarakt) ist eine Eintrübung oder Brechkraftänderung der ursprünglich klaren Augenlinse. In der Folge verliert das gesehene Bild immer mehr an Schärfe. Es erscheint Betroffenen wie mit einem dichten Schleier überzogen. Ausserdem blendet es Betroffenen viel schneller.
Der Graue Star tritt häufig erst ab dem 60. Lebensjahr auf. Jedoch können auch andere Faktoren eine Katarakt auslösen. Unbehandelt kann der Graue Star zur Erblindung führen.
Ursachen und Risikofaktoren
Normalerweise ist die Linse klar und flexibel. Die Verformung und die Flüssigkeit ermöglichen es, nahe und ferne Dinge scharf zu sehen. Diese Flexibilität sowie die Zusammensetzung der Flüssigkeit kann durch verschiedene Faktoren beeinträchtig werden. Dadurch entsteht der Graue Star.
Grauer Star im Alter
Durch zunehmendes Alter nimmt die Flexibilität der Linse ab, so entstehen 90 Prozent aller Starerkrankungen.
Ursachen
- Augenverletzung
- Angeborene Augenfehlbildungen
- Diabetes mellitus
- Entzündungen
- Linsenstoffwechsel-Defekte
- Mangelernährung
- Radioaktive Strahlung
- Medikamente und Vergiftungen
Untersuchungen und Diagnose
Für die Untersuchung verwendet der Arzt den sogenannten Brückner-Test. Bei diesem Test wird das Auge durchleuchtet und die Linsentrübungen werden als dunkle Flecken erkennbar.
Wenn der Graue Star schon weit fortgeschritten ist, ist die Linsentrübung bereits mit blossem Auge erkennbar.
Krankheitsverlauf und Prognose
Der Graue Star schreitet langsam fort. Unbehandelt führt der Graue Star nach einiger Zeit zur Erblindung des betroffenen Auges.
Mittels einer Operation kann der Graue Star zuverlässig behandelt werden.
Wenn eine andere Augenerkrankung wie zum Beispiel ein Grüner Star oder eine Makuladegeneration ursächlich ist, ist die Prognose weniger gut.
Grüner Star
Beschreibung
Der Grüne Star tritt meist erst ab dem 40. Lebensjahr auf. Der Grüne Star kann aber auch angeboren sein. Wenn der Grüne Star unbehandelt bleibt, kann er zur Erblindung führen.
So entsteht Grüner Star
Meist geht der Grüne Star mit einem erhöhten Augendruck einher. Durch den erhöhten Druck wird die Blutversorgung und Ernährung der Nervenzellen gestört. Daraus entstehen Sehstörungen, die sogenannten Gesichtsfeldausfälle. Wenn der Grüne Star unbehandelt bleibt, können die Betroffenen sogar daran erblinden.
Ursachen und Risikofaktoren
Wichtig ist die Differenz zwischen dem Augeninnendruck und dem Druck in den Blutgefässen der Netzhaut. Dieser Druck wird Perfusionsdruck genannt. Es muss nicht immer ein erhöhter Augendruck als Ursache sein. Es können auch Veränderungen in den Blutgefässen oder allgemeine Störungen der Kreislauffunktion ursächlich für einen Grünen Star sein.
Untersuchungen und Diagnose
Es ist wichtig, dass sich Menschen mit bereits bestehendem Grünen Star oder bekannten Risikofaktoren regelmässig kontrollieren lassen. Nur so kann der Arzt frühzeitig Augenschäden erkennen und rechtzeitig eine Behandlung einleiten.
Bei der Untersuchung wird zuerst der Augeninnendruck gemessen. Mit der Spaltlampen-Untersuchung kann der Augenarzt einen scharf begrenzten Lichtstrahl auf das Auge richten. Dabei werden verschiedene Strukturen sichtbar.
Wenn die Verdachtsdiagnose Grüner Star lautet, wird mithilfe der Gonioskopie den Kammerwinkel untersucht.
Eine weitere wichtige Untersuchung ob bereits Netzhaut- oder Nerven geschädigt sind, ist die Gesichtsfeldmessung.
Behandlung muss schnell und effektiv sein
Das Ziel der Behandlung ist das Absenken des Augendruckes. Damit die Blutversorgung der Zellen der Netzhaut und der Sehnerven wiederhergestellt werden kann.
Krankheitsverlauf und Prognose
Ohne eine entsprechende Behandlung führt der Grüne Star zur Erblindung. Es ist wichtig den Grünen Star frühzeitig zu erkennen. Mit der geeigneten Therapie lässt sich der Grüne Star stoppen und das Sehvermögen kann erhalten werden. Einmal entstandene Schäden jedoch können nicht mehr rückgängig gemacht werden.
Alternative Heilmethoden
Wie aus dem oben vorangegangenen Text ersichtlich ist, sind die Ursachen des Grünen Stars sehr mannigfaltig. Es gibt kein Alternativmittel, dass für alle nützt. Die moderne Gesundheitspraxis analysiert und testet die möglichen Ursachen aus und lässt die Patienten mit Behandlungen und weiteren Therapiemassnahmen die Hintergründe (Ursachen) auflösen.
Der Grüne Star tritt meist erst ab dem 40. Lebensjahr auf. Der Grüne Star kann aber auch angeboren sein. Wenn der Grüne Star unbehandelt bleibt, kann er zur Erblindung führen.
So entsteht Grüner Star
Meist geht der Grüne Star mit einem erhöhten Augendruck einher. Durch den erhöhten Druck wird die Blutversorgung und Ernährung der Nervenzellen gestört. Daraus entstehen Sehstörungen, die sogenannten Gesichtsfeldausfälle. Wenn der Grüne Star unbehandelt bleibt, können die Betroffenen sogar daran erblinden.
Ursachen und Risikofaktoren
Wichtig ist die Differenz zwischen dem Augeninnendruck und dem Druck in den Blutgefässen der Netzhaut. Dieser Druck wird Perfusionsdruck genannt. Es muss nicht immer ein erhöhter Augendruck als Ursache sein. Es können auch Veränderungen in den Blutgefässen oder allgemeine Störungen der Kreislauffunktion ursächlich für einen Grünen Star sein.
Untersuchungen und Diagnose
Es ist wichtig, dass sich Menschen mit bereits bestehendem Grünen Star oder bekannten Risikofaktoren regelmässig kontrollieren lassen. Nur so kann der Arzt frühzeitig Augenschäden erkennen und rechtzeitig eine Behandlung einleiten.
Bei der Untersuchung wird zuerst der Augeninnendruck gemessen. Mit der Spaltlampen-Untersuchung kann der Augenarzt einen scharf begrenzten Lichtstrahl auf das Auge richten. Dabei werden verschiedene Strukturen sichtbar.
Wenn die Verdachtsdiagnose Grüner Star lautet, wird mithilfe der Gonioskopie den Kammerwinkel untersucht.
Eine weitere wichtige Untersuchung ob bereits Netzhaut- oder Nerven geschädigt sind, ist die Gesichtsfeldmessung.
Behandlung muss schnell und effektiv sein
Das Ziel der Behandlung ist das Absenken des Augendruckes. Damit die Blutversorgung der Zellen der Netzhaut und der Sehnerven wiederhergestellt werden kann.
Krankheitsverlauf und Prognose
Ohne eine entsprechende Behandlung führt der Grüne Star zur Erblindung. Es ist wichtig den Grünen Star frühzeitig zu erkennen. Mit der geeigneten Therapie lässt sich der Grüne Star stoppen und das Sehvermögen kann erhalten werden. Einmal entstandene Schäden jedoch können nicht mehr rückgängig gemacht werden.
Alternative Heilmethoden
Wie aus dem oben vorangegangenen Text ersichtlich ist, sind die Ursachen des Grünen Stars sehr mannigfaltig. Es gibt kein Alternativmittel, dass für alle nützt. Die moderne Gesundheitspraxis analysiert und testet die möglichen Ursachen aus und lässt die Patienten mit Behandlungen und weiteren Therapiemassnahmen die Hintergründe (Ursachen) auflösen.
H
Haarausfall

Haarausfall
Haarausfall ist etwas normales, so lange pro Tag rund 100 Hare verloren werden. Sobald aber mehr Haare ausgehen, spricht man von krankhaftem Haarausfall. Die Ursachen können sehr unterschiedlich sein.
Arten von Haarausfall
Hormonell erblicher Haarausfall (Alopecia androgenetica)
Bei dieser Form lichten sich die Haare zunächst an den Schläfen und an der Stirn. Es entstehen Geheimratsecken und später eine Stirnglatze. Später dünnt das Haar am Hinterkopf aus, es entsteht sogenannt eine Tonsur. Diese Art von Haarausfall ist mit 95% die häufigste Ursache. Nach und nach sterben die Haarwurzeln der Betroffenen ab und die Haare fallen aus. Männer sind dabei häufiger betroffen als Frauen.
Kreisrunder Haarausfall (Alopecia areata)
Der kreisrunde Haarausfall ist meist an den münzgroßen runden oder ovalen und völlig haarlosen Stellen erkennbar. Die haarlosen Bereiche finden sich bevorzugt am Hinterkopf oder an den Kopfseiten. Sie können sich ausbreiten und zusammenfliessen. Die Haare können aber mit der Zeit auch komplett ausfallen.
Es ist die zweithäufigste Form von Haarausfall. Experten schätzen, dass etwa ein bis zwei Prozent aller Menschen im Lauf ihres Lebens einen kreisrunden Haarausfall entwickeln. Die Erkrankung kann in jedem Alter auftreten, vorwiegend jedoch bei Kindern und Jugendlichen. Auch hier sind Männer etwas häufiger davon betroffen als Frauen. In vielen Fällen wächst das Haar nach einigen Monaten wieder nach, oft fallen die Haare allerdings erneut aus – es kommt zu sogenannten Rückfällen.
Diffuser Haarausfall (Alopecia diffusa)
Der diffuse Haarausfall bedeutet, dass der Haarverlust nicht auf einen bestimmten Teil des Kopfes beschränkt ist, sondern das Haar insgesamt ausdünnt. Der diffuse Haarausfall ist meist als eine vorübergehende Störung anzusehen - wird die Ursache behandelt, verschwindet in der Regel auch der Haarausfall wieder.
Ursachen und mögliche Erkrankungen
Die drei Hauptformen des Haarausfalls haben verschiedene Ursachen.
Hormonell-erblich bedingter Haarausfall
Die Ursache des hormonell-erblichen Haarausfalls ist eine genetisch bedingte Empfindlichkeit der Haarwurzeln gegenüber einer bestimmten Form des männlichen Sexualhormons Testosteron.
Von der androgenetischen Alopezie sind hauptsächlich (junge) Männer betroffen. Frauen produzieren zwar ebenfalls geringe Mengen an Testosteron, sie erleiden aber seltener einen hormonell-bedingten Haarausfall. Frauen sind erst in den Wechseljahren besonders gefährdet. Die Hormonumstellung in dieser Zeit führt dann zu Haarausfall.
Kreisrunder Haarausfall
Die genauen Ursachen für den kreisrunden Haarausfall sind bis heute noch nicht geklärt. Untersuchungen lassen vermuten, dass der kreisrunde Haarausfall durch eine Störung des Immunsystems verursacht wird. Man spricht von Autoimmunkrankheit: Körpereigene Abwehrzellen attackieren fälschlicherweise die Haarwurzeln, das Haarwachstum wird gestoppt und die Haare fallen aus.
Vermutungen, dass kreisrunder Haarausfall durch seelische Belastungen, Stress oder Umweltfaktoren wie Holzschutzmittel oder Elektrosmog ausgelöst werden kann, lassen sich wissenschaftlich bislang nicht belegen.
Diffuser Haarausfall
Bei der diffusen Alopezie werden die Haarwurzeln geschädigt – dies führt zu einem diffusen Haarausfall. Die Ursachen können vielfältig sein. Die wichtigsten sind:
Was macht der Arzt?
Diagnosemethoden
Der hormonell-erblich bedingte Haarausfall lässt sich oft schon am Muster der Ausdünnung beziehungsweise Glatzenbildung eindeutig diagnostizieren.
Der kreisrunde Haarausfall ist oft aufgrund der charakteristischen Anzeichen (zum Beispiel Ausrufungszeichenhaare) zu erkennen.
Eine Blutuntersuchung gibt Hinweise auf eine mögliche Stoffwechselstörung oder einen Nährstoffmangel. Zur Basisdiagnostik sind vier Laborwerte wichtig:
Mit verschiedenen Tests lässt sich der Haarausfall genauer untersuchen und dessen Ausmaß abschätzen. Zudem liefern manche Untersuchungen Hinweise auf die möglichen Ursachen.
Was tun gegen Haarausfall?
Die meisten Mittel aus den Fachgeschäften gegen Haarausfall sind für die hormonell-erblich bedingte Alopezie geeignet. Alle Präparate entfalten ihre Wirkung erst nach einigen Monaten und sind nicht von Dauer. Das heißt: Nach Absetzen der Präparate kehrt der Haarausfall zurück. Insgesamt lässt sich der Erfolg der medikamentösen Therapien gegen Haarausfall schwer abschätzen - bei den einen wirkt die Therapie, bei den anderen nicht.
Das können Sie selbst tun
Haarausfall bei Frauen ist für diese vielmals auch ein kosmetisches Problem, denn Haare stehen immer noch für Gesundheit und Attraktivität. So investieren sie in Koffein-Shampoo gegen Haarausfall, Klettenwurzel- und Sägepalmenextrakt, Thymus-Präparate oder Nahrungsergänzungsmittel – eine ganze Palette von Mitteln versprechen, die Haare zu erhalten, indem sie die Kopfhaut und die Durchblutung stimulieren. Bei den meisten Mitteln steht der Beweis für die Wirksamkeit aber noch aus. Der hormonell-erbliche Haarausfall ist nie vollständig rückgängig zu machen, er lässt sich allerhöchstens eindämmen oder kaschieren.
Der richtige Haarschnitt kann kahle Stellen oder dünner werdende Haarpartien verdecken. Empfehlenswert ist eine Länge von drei bis vier Zentimetern am Oberkopf; Ohren und Nacken sollten frei bleiben.
Wenn der Verlust zur seelischen Belastung wird
Ob Mann oder Frau - die wichtigsten Faktoren für einen guten Umgang mit dem Haarverlust sind Selbstbewusstsein und Selbstakzeptanz. Wer ein stabiles Selbstwertgefühl hat, verkraftet auch Einbußen in der äußeren Attraktivität und baut auf die persönlichen inneren Stärken.
Allerdings müssen sich manche das Selbstbewusstsein, um der Welt mit kahlem Kopf entgegen zu treten, erst erarbeiten.
Ursache kann auch Ihre Gesundheitspraxis ermitteln
Welche Form von Haarausfall oder welche Ursache Ihr Haarausfall hat, findet auch Ihre Gesundheitspraxis durch die möglichen Testverfahren heraus. Je nachdem kann Ihnen auch zur richtigen Therapie geraten werden, oder mit entsprechenden Naturheilprodukten den Haarausfall angegangen werden.
Haarausfall ist etwas normales, so lange pro Tag rund 100 Hare verloren werden. Sobald aber mehr Haare ausgehen, spricht man von krankhaftem Haarausfall. Die Ursachen können sehr unterschiedlich sein.
Arten von Haarausfall
Hormonell erblicher Haarausfall (Alopecia androgenetica)
Bei dieser Form lichten sich die Haare zunächst an den Schläfen und an der Stirn. Es entstehen Geheimratsecken und später eine Stirnglatze. Später dünnt das Haar am Hinterkopf aus, es entsteht sogenannt eine Tonsur. Diese Art von Haarausfall ist mit 95% die häufigste Ursache. Nach und nach sterben die Haarwurzeln der Betroffenen ab und die Haare fallen aus. Männer sind dabei häufiger betroffen als Frauen.
Kreisrunder Haarausfall (Alopecia areata)
Der kreisrunde Haarausfall ist meist an den münzgroßen runden oder ovalen und völlig haarlosen Stellen erkennbar. Die haarlosen Bereiche finden sich bevorzugt am Hinterkopf oder an den Kopfseiten. Sie können sich ausbreiten und zusammenfliessen. Die Haare können aber mit der Zeit auch komplett ausfallen.
Es ist die zweithäufigste Form von Haarausfall. Experten schätzen, dass etwa ein bis zwei Prozent aller Menschen im Lauf ihres Lebens einen kreisrunden Haarausfall entwickeln. Die Erkrankung kann in jedem Alter auftreten, vorwiegend jedoch bei Kindern und Jugendlichen. Auch hier sind Männer etwas häufiger davon betroffen als Frauen. In vielen Fällen wächst das Haar nach einigen Monaten wieder nach, oft fallen die Haare allerdings erneut aus – es kommt zu sogenannten Rückfällen.
Diffuser Haarausfall (Alopecia diffusa)
Der diffuse Haarausfall bedeutet, dass der Haarverlust nicht auf einen bestimmten Teil des Kopfes beschränkt ist, sondern das Haar insgesamt ausdünnt. Der diffuse Haarausfall ist meist als eine vorübergehende Störung anzusehen - wird die Ursache behandelt, verschwindet in der Regel auch der Haarausfall wieder.
Ursachen und mögliche Erkrankungen
Die drei Hauptformen des Haarausfalls haben verschiedene Ursachen.
Hormonell-erblich bedingter Haarausfall
Die Ursache des hormonell-erblichen Haarausfalls ist eine genetisch bedingte Empfindlichkeit der Haarwurzeln gegenüber einer bestimmten Form des männlichen Sexualhormons Testosteron.
Von der androgenetischen Alopezie sind hauptsächlich (junge) Männer betroffen. Frauen produzieren zwar ebenfalls geringe Mengen an Testosteron, sie erleiden aber seltener einen hormonell-bedingten Haarausfall. Frauen sind erst in den Wechseljahren besonders gefährdet. Die Hormonumstellung in dieser Zeit führt dann zu Haarausfall.
Kreisrunder Haarausfall
Die genauen Ursachen für den kreisrunden Haarausfall sind bis heute noch nicht geklärt. Untersuchungen lassen vermuten, dass der kreisrunde Haarausfall durch eine Störung des Immunsystems verursacht wird. Man spricht von Autoimmunkrankheit: Körpereigene Abwehrzellen attackieren fälschlicherweise die Haarwurzeln, das Haarwachstum wird gestoppt und die Haare fallen aus.
Vermutungen, dass kreisrunder Haarausfall durch seelische Belastungen, Stress oder Umweltfaktoren wie Holzschutzmittel oder Elektrosmog ausgelöst werden kann, lassen sich wissenschaftlich bislang nicht belegen.
Diffuser Haarausfall
Bei der diffusen Alopezie werden die Haarwurzeln geschädigt – dies führt zu einem diffusen Haarausfall. Die Ursachen können vielfältig sein. Die wichtigsten sind:
- Einnahme von Medikamenten (z.B. Heparin, Zytostatika im Rahmen einer Chemotherapie)
- Infektionskrankheiten (z.B. Typhus, Scharlach, schwere Grippe)
- Schwermetallvergiftungen (Quecksilber, Amalgan)
- längerfristige Mangelernährung durch Crash-Diäten oder Fastenkuren
- Mangelernährung infolge einer gestörten Nahrungsverwertung in Darm bzw. Leber
- Hormonumstellungen in der Schwangerschaft oder nach der Geburt, durch das Absetzen der Pille oder in den Wechseljahren
- entzündliche Kopfhauterkrankungen (wie Schuppenflechte)
- Stress
- Strahlentherapie bei Krebs
- normale Alterserscheinung
Was macht der Arzt?
Diagnosemethoden
Der hormonell-erblich bedingte Haarausfall lässt sich oft schon am Muster der Ausdünnung beziehungsweise Glatzenbildung eindeutig diagnostizieren.
Der kreisrunde Haarausfall ist oft aufgrund der charakteristischen Anzeichen (zum Beispiel Ausrufungszeichenhaare) zu erkennen.
Eine Blutuntersuchung gibt Hinweise auf eine mögliche Stoffwechselstörung oder einen Nährstoffmangel. Zur Basisdiagnostik sind vier Laborwerte wichtig:
- Der Hämoglobinwert zeigt, ob eine Blutarmut vorliegt. Diese entsteht häufig durch Eisenmangel.
- Der Ferritin-Wert gibt Aufschluss über die Eisenversorgung.
- Der TSH-Wert zeigt, ob eine Schilddrüsenerkrankung vorliegt.
- Die Blutkörperchensenkungsgeschwindigkeit oder andere Entzündungsparameter (z.B. Anzahl der Leukozyten) können auf eine chronisch-entzündliche Erkrankung hindeuten.
Mit verschiedenen Tests lässt sich der Haarausfall genauer untersuchen und dessen Ausmaß abschätzen. Zudem liefern manche Untersuchungen Hinweise auf die möglichen Ursachen.
Was tun gegen Haarausfall?
Die meisten Mittel aus den Fachgeschäften gegen Haarausfall sind für die hormonell-erblich bedingte Alopezie geeignet. Alle Präparate entfalten ihre Wirkung erst nach einigen Monaten und sind nicht von Dauer. Das heißt: Nach Absetzen der Präparate kehrt der Haarausfall zurück. Insgesamt lässt sich der Erfolg der medikamentösen Therapien gegen Haarausfall schwer abschätzen - bei den einen wirkt die Therapie, bei den anderen nicht.
Das können Sie selbst tun
Haarausfall bei Frauen ist für diese vielmals auch ein kosmetisches Problem, denn Haare stehen immer noch für Gesundheit und Attraktivität. So investieren sie in Koffein-Shampoo gegen Haarausfall, Klettenwurzel- und Sägepalmenextrakt, Thymus-Präparate oder Nahrungsergänzungsmittel – eine ganze Palette von Mitteln versprechen, die Haare zu erhalten, indem sie die Kopfhaut und die Durchblutung stimulieren. Bei den meisten Mitteln steht der Beweis für die Wirksamkeit aber noch aus. Der hormonell-erbliche Haarausfall ist nie vollständig rückgängig zu machen, er lässt sich allerhöchstens eindämmen oder kaschieren.
Der richtige Haarschnitt kann kahle Stellen oder dünner werdende Haarpartien verdecken. Empfehlenswert ist eine Länge von drei bis vier Zentimetern am Oberkopf; Ohren und Nacken sollten frei bleiben.
Wenn der Verlust zur seelischen Belastung wird
Ob Mann oder Frau - die wichtigsten Faktoren für einen guten Umgang mit dem Haarverlust sind Selbstbewusstsein und Selbstakzeptanz. Wer ein stabiles Selbstwertgefühl hat, verkraftet auch Einbußen in der äußeren Attraktivität und baut auf die persönlichen inneren Stärken.
Allerdings müssen sich manche das Selbstbewusstsein, um der Welt mit kahlem Kopf entgegen zu treten, erst erarbeiten.
Ursache kann auch Ihre Gesundheitspraxis ermitteln
Welche Form von Haarausfall oder welche Ursache Ihr Haarausfall hat, findet auch Ihre Gesundheitspraxis durch die möglichen Testverfahren heraus. Je nachdem kann Ihnen auch zur richtigen Therapie geraten werden, oder mit entsprechenden Naturheilprodukten den Haarausfall angegangen werden.
Hämorrhoiden

Beschreibung
Grundsätzlich hat jeder Mensch Hämorrhoiden. Normal dichten sie den After ab. Sie haben eine wichtige Aufgabe beim Ausscheiden von Kot. Wenn die Hämorrhoiden jedoch vergrössert sind, spricht mal von einem Leiden.
Symptome
Die Hämorrhoiden-Symptome können sehr unterschiedliche Ausprägungen haben. Viele Menschen haben vergrößerte Hämorrhoiden, ohne dabei Beschwerden anzugeben. Dann wird die Erkrankung als „asymptomatisch“ also symptomfrei bezeichnet.
Experten schätzen, dass etwa die Hälfte der über 50-Jährigen an Hämorrhoiden leidet. Insgesamt sind mehr Männer als Frauen betroffen. Die Erkrankung kann auch schon in früheren Lebensjahren auftreten, zum Beispiel während der Schwangerschaft. Knapp die Hälfte aller Schwangeren leidet an der Gefäßerweiterung. Bei Kindern sind sie sehr selten, können aber - meist durch Verstopfung bedingt - vorkommen.
Erste Anzeichen
Blut im Stuhl ist häufig das erste Anzeichen von Hämorrhoidalleiden. Hierbei ist die Farbe des Blutes entscheidend: blutende Hämorrhoiden geben hellrotes Blut ab. Es deutet auf eine Blutung aus arteriellen Gefäßen hin. Dunkelrotes Blut stammt normalerweise aus einem venösen Gefäß. Hier muss an andere Erkrankungen des Darms gedacht werden.
Hämorrhoiden bluten oft nach dem Stuhlgang, da sich durch das Pressen vermehrt Blut in den Gefäßen ansammelt. Das Blut kann oben auf dem Stuhl liegen, am Toilettenpapier haften oder in die Toilette tropfen. Normalerweise sind die Blutungen bei Hämorrhoiden nur schwach. Sie können aber vor allem bei fortgeschrittener Erkrankung sehr stark werden. Dann sollten Sie unbedingt einen Arzt aufsuchen.
Fortgeschrittene Hämorrhoiden-Symptome
Hämorrhoiden ändern im Verlauf der Erkrankung meist ihr Beschwerdebild: Hämorrhoiden jucken stark in fortgeschritten Stadien. Neben dem Hämorrhoiden-Juckreiz tritt zusätzlich ein Brennen am After auf. Einige Patienten klagen über ein Fremdkörpergefühl, Nässen, wunde Haut in der Analgegend oder tastbare Vorwölbungen der Hämorrhoiden. Schmerzen treten ebenfalls häufig erst bei fortgeschrittenem Hämorrhoidalleiden auf. Grund ist meist die wunde Haut hervorgerufen durch die Hämorrhoiden.
Ursachen und Risikofaktoren
Grundsätzlich handelt es sich um eine Erweiterung der arteriellen Gefäße, die den After mit Blut versorgen. Man geht davon aus, dass unter anderem zu starkes Pressen beim Stuhlgang zu dieser Gefäßerweiterung führen kann.
Vor allem Patienten, die häufig an Verstopfung (Obstipation) leiden, neigen dazu, diese Krankheit zu entwickeln. Meist führen eine ballaststoffarme Ernährung, Bewegungsmangel oder zu wenig trinken zur Verstopfung.
Andere Ursachen für Hämorrhoiden-Entstehung sind solche, die den Blutabfluss aus dem Schwellkörper behindern. Dazu zählen Schwangerschaft, Fettleibigkeit (Adipositas) und sitzende Tätigkeiten. Auch Personen, die an einer Bindegewebsschwäche und Krampfadern leiden, haben ein erhöhtes Risiko, ein Hämorrhoidalleiden zu entwickeln.
Untersuchungen und Diagnose
Wenn Sie Hämorrhoiden bemerkt haben, Brennen und Juckreiz am After verspüren oder Blut nach dem Stuhlgang entdecken, scheuen Sie sich nicht, Ihren Hausarzt darauf anzusprechen! Werden Hämorrhoiden früh erkannt, kann häufig eine bessere und nachhaltige Heilung erzielt werden. Außerdem gibt es andere Krankheiten, die vor allem bei Blut im Stuhl ausgeschlossen werden sollten.
Krankheitsverlauf und Prognose
Grundsätzlich stellen sie keine bedrohliche Erkrankung dar und haben eine gute Prognose. Je früher sie erkannt werden, desto besser können sie behandelt werden. Deshalb sollten Sie bei Beschwerden keine Scheu haben und direkt einen Arzt aufsuchen. Je größer die Hämorrhoiden sind, desto schwieriger und aufwendiger ist die Therapie.
Vorbeugen
Um Hämorrhoiden vorzubeugen, können Sie einiges tun. Achten Sie auf folgende Tipps:
- Ballaststoffreiche Ernährung wie Vollkornbrot, Müsli, Weizenkleie, Sesam, Haferflocken, Obst - wenn möglich mit Schale - und Gemüse.
- Vermeiden Sie Weißbrot, Schokolade, Reis, Teigwaren, Kartoffeln, schwarzen Tee und Früchte ohne Schalen oder andere Nahrungsmittel, die zu Verstopfung führen.
- Bewegen Sie sich ausreichend, mindestens eine halbe Stunde am Tag; falls Sie übergewichtig sind, sollten Sie einige Pfunde reduzieren.
- Nehmen Sie sich für den Stuhlgang Zeit.
- Pressen Sie nicht zu stark.
- Abführmittel (auch natürliche oder pflanzliche Produkte) sind zu meiden.
- Wenn bereits Hämorrhoiden bestehen, kann es beim Analsex zu Schmerzen oder Blutungen kommen. Daher sollte bei Hämorrhoiden Analverkehr behutsam und mit genügend Gleitgel durchgeführt werden oder bis zum Therapieende darauf verzichtet werden. Nicht zuletzt wegen der Blutungsgefahr der Hämorrhoiden - Analsex immer mit Kondom praktizieren!
- Haben Sie Beschwerden, sprechen Sie mit Ihrem Arzt darüber. Hemmungen und falsches Schamgefühl verzögern den Beginn einer Behandlung der Hämorrhoiden und können zu unnötigen Komplikationen führen.
Hallux valgus
Beschreibung
Der Hallux valgus ist eine Fehlstellung der Grosszehe. Die Grosszehe weicht zur Körperaussenseite ab und verbleibt dauerhaft. Frauen ab 50 sind am Häufigsten betroffen.
So entsteht ein Hallux valgus
Ein Hallux valgus entsteht durch eine länger andauernde Fehlbelastung des Vorfusses. Diese Fehlbelastung kann durch das Tragen von Schuhe mit hohen Absätzen entstehen.
Symptome
Die Grosszehe ist zur Körperaussenseite abgewinkelt. Die Haut ist am Grosszehengrundgelenk häufig gerötet und stark verdickt.
Bei bereits existierendem Hallux valugs sind oft normale Schuhe im Bereich des Vorfusses nicht breit genug, sodass das Mittelfussköpfchen gegen den Schuh drückt. Daraus entsteht oft eine Rötung und Schwellung der Haut. Je stärker und häufiger der Druck da ist, desto mehr wird die Haut, der Schleimbeutel am Gelenk und das Grundgelenk selbst getriggert. Dies löst dann die Schmerzen im Grosszehengrundgelenk aus.
Behandlung
Es kommt darauf an wie stark die Fehlstellung der Grosszehe bereits ist. Wenn sich die grosse Zehe noch aktiv oder passiv in die Normalstellung bringen lässt, werden konservative, nicht- operative Massnahmen angewendet. Wie zum Beispiel eine Hallux-valgus-Schiene, Polsterungen, Einlagen, sowie Fuss- und Zehengymnastik. Wenn sich aber die Normalstellung nicht mehr erreichen lässt, kann meist nur noch eine Operation Abhilfe schaffen.
Krankheitsverlauf und Prognose
Ohne eine Behandlung wird die Fehlstellung über die Jahre stärker und kann zu einem Gelenkverschleiss (Arthrose) führen.
Der Hallux valgus ist eine Fehlstellung der Grosszehe. Die Grosszehe weicht zur Körperaussenseite ab und verbleibt dauerhaft. Frauen ab 50 sind am Häufigsten betroffen.
So entsteht ein Hallux valgus
Ein Hallux valgus entsteht durch eine länger andauernde Fehlbelastung des Vorfusses. Diese Fehlbelastung kann durch das Tragen von Schuhe mit hohen Absätzen entstehen.
Symptome
Die Grosszehe ist zur Körperaussenseite abgewinkelt. Die Haut ist am Grosszehengrundgelenk häufig gerötet und stark verdickt.
Bei bereits existierendem Hallux valugs sind oft normale Schuhe im Bereich des Vorfusses nicht breit genug, sodass das Mittelfussköpfchen gegen den Schuh drückt. Daraus entsteht oft eine Rötung und Schwellung der Haut. Je stärker und häufiger der Druck da ist, desto mehr wird die Haut, der Schleimbeutel am Gelenk und das Grundgelenk selbst getriggert. Dies löst dann die Schmerzen im Grosszehengrundgelenk aus.
Behandlung
Es kommt darauf an wie stark die Fehlstellung der Grosszehe bereits ist. Wenn sich die grosse Zehe noch aktiv oder passiv in die Normalstellung bringen lässt, werden konservative, nicht- operative Massnahmen angewendet. Wie zum Beispiel eine Hallux-valgus-Schiene, Polsterungen, Einlagen, sowie Fuss- und Zehengymnastik. Wenn sich aber die Normalstellung nicht mehr erreichen lässt, kann meist nur noch eine Operation Abhilfe schaffen.
Krankheitsverlauf und Prognose
Ohne eine Behandlung wird die Fehlstellung über die Jahre stärker und kann zu einem Gelenkverschleiss (Arthrose) führen.
Heilsteine

Schmucke Steine
Schon immer haben Edelsteine den Menschen fasziniert. Seit der Altsteinzeit finden Steine auch als Schmuck Verwendung. Edelsteine, auch als Schmucksteine bekannt, sind Minerale, Gesteine oder Glasschmelzen, die als schön empfunden werden. Aber auch anorganische Stoffe, wie Bernstein, Pechkohle oder kleine Fossilien finden als Schmuck Verwendung. Perlen, Perlmutt und hübsche Korallen werden auch als Schmuckstücke verwendet.
Heilsteine
Vielen Edelsteinen wird eine heilende Wirkung zugesprochen. Krankheiten sollen gelindert und das Befinden verbessert werden. Diese Effekte sollen nach der Reinigung und Aufladung der Heilsteine durch Auflegen auf betroffene Körperteile erzielt werden. Ebenso können die Steine in Wasser oder Crèmes eingelegt und grössere Steine aufgestellt werden. Die Wirkung soll sich auch entfalten, wenn der Stein als Schmuckstück getragen wird.
Heilsteine wirken energetisch über ihre Farben, ihre Form und die in ihnen enthaltenen Mineralien auf den Organismus ein.
Bestimmten Steinen wird einen energetischen Bezug zu den Chakren zugesprochen, sie sollen helfen, die Chakren zu stimulieren und Energie wieder frei fliessen lassen.
Schon immer haben Edelsteine den Menschen fasziniert. Seit der Altsteinzeit finden Steine auch als Schmuck Verwendung. Edelsteine, auch als Schmucksteine bekannt, sind Minerale, Gesteine oder Glasschmelzen, die als schön empfunden werden. Aber auch anorganische Stoffe, wie Bernstein, Pechkohle oder kleine Fossilien finden als Schmuck Verwendung. Perlen, Perlmutt und hübsche Korallen werden auch als Schmuckstücke verwendet.
Heilsteine
Vielen Edelsteinen wird eine heilende Wirkung zugesprochen. Krankheiten sollen gelindert und das Befinden verbessert werden. Diese Effekte sollen nach der Reinigung und Aufladung der Heilsteine durch Auflegen auf betroffene Körperteile erzielt werden. Ebenso können die Steine in Wasser oder Crèmes eingelegt und grössere Steine aufgestellt werden. Die Wirkung soll sich auch entfalten, wenn der Stein als Schmuckstück getragen wird.
Heilsteine wirken energetisch über ihre Farben, ihre Form und die in ihnen enthaltenen Mineralien auf den Organismus ein.
Bestimmten Steinen wird einen energetischen Bezug zu den Chakren zugesprochen, sie sollen helfen, die Chakren zu stimulieren und Energie wieder frei fliessen lassen.
Histaminintoleranz

Was bedeutet Histaminintoleranz?
Die Histamin-Intoleranz ist ein weit verbreitetes Krankheitsgeschehen und kann sich durch verschiedenste Symptome zeigen: Kopfschmerzen, Blähungen, Übelkeit, Bauchbeschwerden, Müdigkeit, Herzkreislaufprobleme, Juckreiz, Nesselausschlag (Urticaria), Schwindel und vieles andere...
Viele Menschen leiden an solchen Symptomen und wissen nicht, dass die Symptome auf die konsumierten Lebensmittel zurückzuführen sind. Ohne eine ausführliche Nahrungsmitteldiagnostik übers Blut und eine Stuhl- bzw. Harndiagnostik ist es sehr schwierig der Sache auf den Punkt zu kommen. Als alternative Austestungsmöglichkeit gibt es dazu die Kinesiologie oder die Bioresonanz-Austestung.
Wie kommt es zu einer Histaminintoleranz?
Die Histaminintoleranz entwickelt sich meistens schleichend und kann so über Jahre bestehen, ohne dass sie erkannt wird. Durch die Symptome besteht oft eine Verwechslung mit Allergien. Bei der Histaminintoleranz handelt es sich jedoch um keine Allergie sondern um eine Unverträglichkeit, die durch die konsumierten Nahrungsmittel ausgelöst wird.
Genau genommen entsteht diese Intoleranz durch das Enzym Dao (Diaminoxidase), welches normalerweise Histamin abbaut, in diesem Falle jedoch im Dünndarm nicht ausreichend gebildet wird. Die Folge ist, das Histamin nicht ausreichend abgebaut werden kann.
Richtig genommen ist die Bezeichnung „Unverträglichkeitsreaktion“ auch nicht richtig, da es sich bei der Störung eigentlich um eine Art Verdauungsschwäche handelt.
Besonders problematisch sind Lebensmittel wie gereifter Käse, abgehangene Fleisch- und Wurstwaren, alle Konserven, Rotwein, Bier, hefereiche Backwaren, Fertigsaucen, Zitrusfrüchte, Erdbeeren, Spinat, Nüsse und Schokolade, da sie natürliches Histamin enthalten.
Sollte effektiv eine Histaminintoleranz festgestellt werden, kann das fehlende Enzym durch Medikamente substituiert werden. Empfehlenswert ist jedoch den Hauptverursacher zu finden und diesen durch eine gezielte Bioinformations-Therapie anzugehen.
Viele Menschen leiden an solchen Symptomen und wissen nicht, dass die Symptome auf die konsumierten Lebensmittel zurückzuführen sind. Ohne eine ausführliche Nahrungsmitteldiagnostik übers Blut und eine Stuhl- bzw. Harndiagnostik ist es sehr schwierig der Sache auf den Punkt zu kommen. Als alternative Austestungsmöglichkeit gibt es dazu die Kinesiologie oder die Bioresonanz-Austestung.
Wie kommt es zu einer Histaminintoleranz?
Die Histaminintoleranz entwickelt sich meistens schleichend und kann so über Jahre bestehen, ohne dass sie erkannt wird. Durch die Symptome besteht oft eine Verwechslung mit Allergien. Bei der Histaminintoleranz handelt es sich jedoch um keine Allergie sondern um eine Unverträglichkeit, die durch die konsumierten Nahrungsmittel ausgelöst wird.
Genau genommen entsteht diese Intoleranz durch das Enzym Dao (Diaminoxidase), welches normalerweise Histamin abbaut, in diesem Falle jedoch im Dünndarm nicht ausreichend gebildet wird. Die Folge ist, das Histamin nicht ausreichend abgebaut werden kann.
Richtig genommen ist die Bezeichnung „Unverträglichkeitsreaktion“ auch nicht richtig, da es sich bei der Störung eigentlich um eine Art Verdauungsschwäche handelt.
Besonders problematisch sind Lebensmittel wie gereifter Käse, abgehangene Fleisch- und Wurstwaren, alle Konserven, Rotwein, Bier, hefereiche Backwaren, Fertigsaucen, Zitrusfrüchte, Erdbeeren, Spinat, Nüsse und Schokolade, da sie natürliches Histamin enthalten.
Sollte effektiv eine Histaminintoleranz festgestellt werden, kann das fehlende Enzym durch Medikamente substituiert werden. Empfehlenswert ist jedoch den Hauptverursacher zu finden und diesen durch eine gezielte Bioinformations-Therapie anzugehen.
Homöopathie

Bedeutung und Herkunft
Die Bezeichnung Homöopathie stammt aus dem Altgriechischen und setzt sich aus den Worten „homoios“ (ähnlich, gleich) und „pathos“ (Krankheit, Leiden) zusammen, wörtlich: ähnliches Leiden. Es soll also heissen, dass Ähnliches mit Ähnlichem geheilt wird. Diese Grundannahme „ similia similibus curentur“ wurde von Samuel Hahnemann formuliert.
Samuel Hahnemann war ein deutscher Arzt, der bemerkte, dass bestimmte Substanzen bei gesunden Menschen ähnliche Symptome auslösen können, wie diejenigen, an denen eine kranke Person leidet. Er stellte weiter fest, dass es ebenso auf die Verdünnung dieser Substanzen ankommt, womit er die Potenzierung begründete.
Herstellung
Die Grundsubstanzen werden einer Potenzierung (Verdünnung) unterzogen, das heisst, sie werden wiederholt mit Wasser oder Alkohol verschüttelt oder mit Milchzucker verrieben. Die Verdünnung, meist im Verhältnis 1:10 oder 1:100, wurde zunächst wegen der Giftigkeit vieler der verwendeten Stoffe durchgeführt.
Anamnese
Mithilfe der Anamnese, der persönlichen Fallaufnahme, werden Symptome, Beschwerden, Erkrankungen und Persönlichkeit erfasst, notiert und durch den Homöopathen ausgewertet und repertoirisiert. Dazu gehört auch das Ausschliessen krankmachender Faktoren, sowie Ernährungsgewohnheiten und Bewegungsmangel. Für den Homöopathen ist die Art und Weise, wie der betreffende Patient seine Krankheit zum Ausdruck bringt, sehr wichtig. Zwei Patienten, welche an ein und derselben Krankheit leiden, können deshalb unterschiedliche Verschreibungen erhalten.
Das dann speziell auf diese Person abgestimmte homöopathische Medikament wird als Globuli oder Tröpfchen verabreicht.
Wirkung
Nach der Einnahme des homöopathischen Mittels erfolgt eine schnelle, sanfte Wiederherstellung der Gesundheit. Dies bedeutet, dass die Gesamtheit der Symptome des hervorgerufenen Leidens dem homöopathischen Mittel entspricht, welches ähnliche Symptome beim Gesunden hervorruft. Das Arzneimittel soll die Selbstheilungskräfte anregen und zur Genesung führen.
Die Idee dahinter ist, dass man den Körper heilt und nicht das Symptom lindert. Es wird das psychische Leid geheilt, welches sich körperlich äussert.
Die Bezeichnung Homöopathie stammt aus dem Altgriechischen und setzt sich aus den Worten „homoios“ (ähnlich, gleich) und „pathos“ (Krankheit, Leiden) zusammen, wörtlich: ähnliches Leiden. Es soll also heissen, dass Ähnliches mit Ähnlichem geheilt wird. Diese Grundannahme „ similia similibus curentur“ wurde von Samuel Hahnemann formuliert.
Samuel Hahnemann war ein deutscher Arzt, der bemerkte, dass bestimmte Substanzen bei gesunden Menschen ähnliche Symptome auslösen können, wie diejenigen, an denen eine kranke Person leidet. Er stellte weiter fest, dass es ebenso auf die Verdünnung dieser Substanzen ankommt, womit er die Potenzierung begründete.
Herstellung
Die Grundsubstanzen werden einer Potenzierung (Verdünnung) unterzogen, das heisst, sie werden wiederholt mit Wasser oder Alkohol verschüttelt oder mit Milchzucker verrieben. Die Verdünnung, meist im Verhältnis 1:10 oder 1:100, wurde zunächst wegen der Giftigkeit vieler der verwendeten Stoffe durchgeführt.
Anamnese
Mithilfe der Anamnese, der persönlichen Fallaufnahme, werden Symptome, Beschwerden, Erkrankungen und Persönlichkeit erfasst, notiert und durch den Homöopathen ausgewertet und repertoirisiert. Dazu gehört auch das Ausschliessen krankmachender Faktoren, sowie Ernährungsgewohnheiten und Bewegungsmangel. Für den Homöopathen ist die Art und Weise, wie der betreffende Patient seine Krankheit zum Ausdruck bringt, sehr wichtig. Zwei Patienten, welche an ein und derselben Krankheit leiden, können deshalb unterschiedliche Verschreibungen erhalten.
Das dann speziell auf diese Person abgestimmte homöopathische Medikament wird als Globuli oder Tröpfchen verabreicht.
Wirkung
Nach der Einnahme des homöopathischen Mittels erfolgt eine schnelle, sanfte Wiederherstellung der Gesundheit. Dies bedeutet, dass die Gesamtheit der Symptome des hervorgerufenen Leidens dem homöopathischen Mittel entspricht, welches ähnliche Symptome beim Gesunden hervorruft. Das Arzneimittel soll die Selbstheilungskräfte anregen und zur Genesung führen.
Die Idee dahinter ist, dass man den Körper heilt und nicht das Symptom lindert. Es wird das psychische Leid geheilt, welches sich körperlich äussert.
Hörsturz

Als Hörsturz bezeichnet man eine plötzliche, ohne erkennbare Ursache auftretende, unterschiedlich starke Hörminderung bis zur Ertaubung. In den meisten Fällen ist nur ein Ohr betroffen.
Ursachen
Bei den Sinneszellen handelt es sich um sehr empfindliche Zellen, welche für die Umwandlung der Töne (Schallwellen) in elektrische Impulse verantwortlich sind. Die Ursache der Schädigung oder Störung dieser Sinneszellen beim Hörsturz ist nicht bekannt.
Folgende Faktoren könnten beteiligt sein:
Je nachdem, welcher Bereich der Tonfrequenz bei der Innenohrschwerhörigkeit betroffen ist, spricht man von einer Hochton-, einer Mittelton- oder einer Tiefton-Schwerhörigkeit. Manchmal ist auch das ganze Ton-Spektrum betroffen.
Symptome (Beschwerden)
Diagnose
Evtl. Computertomographie oder Kernspintomographie (MRI) des Gehirns zum Ausschluss anderer Ursachen für die Hörminderung
Therapie
In vielen Fällen bessert sich die Schwerhörigkeit innerhalb von Stunden bis Wochen von alleine. Darauf kann man sich aber nicht verlassen, darum ist bei Auftreten von obgenannten Symptomen sofort ein Ohrenarzt aufzusuchen! - Denn die Erfolgschancen sind umso grösser, je früher mit der Behandlung begonnen wird. Lediglich bei leichter Schwerhörigkeit ohne sonstigen Symptomen kann evtl. abgewartet werden, ob sich eine spontane Besserung einstellt; diese Entscheidung sollte jedoch dem Facharzt überlassen werden.
Folgende Behandlungsmassnahmen oder eine Kombination davon kommen in Frage:
Empfehlenswert ist auch der Besuch bei einem Naturheilpraktiker, welcher ganzheitliche Methoden anwendet. Vielmals kann durch eine Verbesserung der Energie, der Konstitution und Behebung anderer kleiner Unpässlichkeiten eine schnelle Verbesserung und Abheilung des Hörsturzes festgestellt werden.
Mögliche Komplikationen
Bei einem Hörsturz besteht grundsätzlich die Gefahr, dass eine Hörminderung oder sogar eine Taubheit zurückbleibt. Als Spätfolge kann nach Hörsturz ein Tinnitus (permanentes Ohrgeräusch) entstehen.
Sekundärprävention
Während und nach der Therapie sollten körperliche und psychische Stresssituationen möglichst vermieden werden. Auf Rauschmittel, inklusive Nikotin und Alkohol, ist möglichst zu verzichten.
Ursachen
Bei den Sinneszellen handelt es sich um sehr empfindliche Zellen, welche für die Umwandlung der Töne (Schallwellen) in elektrische Impulse verantwortlich sind. Die Ursache der Schädigung oder Störung dieser Sinneszellen beim Hörsturz ist nicht bekannt.
Folgende Faktoren könnten beteiligt sein:
- Durchblutungsstörungen im Bereich des Innenohrs
- Störungen des Salzhaushaltes (Natrium - und/oder Kaliumtransport) und der Zellfunktionen
- Störung der Reizübertragung auf die Sinneszellen
- Entzündliche Veränderungen, z.B. Virusinfektion oder Autoimmunkrankheit
- Stresssituationen scheinen das Auftreten eines Hörsturzes zu begünstigen
Je nachdem, welcher Bereich der Tonfrequenz bei der Innenohrschwerhörigkeit betroffen ist, spricht man von einer Hochton-, einer Mittelton- oder einer Tiefton-Schwerhörigkeit. Manchmal ist auch das ganze Ton-Spektrum betroffen.
Symptome (Beschwerden)
- Meist einseitige, plötzliche Schwerhörigkeit bis Ertaubung
- Druckgefühl im betroffenen Ohr
- Ohrgeräusche (Tinnitus)
- Schwindel
Diagnose
- Erhebung der Krankengeschichte, inklusive aller Zusatzerkrankungen und seelisch belastenden Faktoren sowie Stresssituationen
- Genaue Untersuchung des Ohres (Ohrspiegelung = Otoskopie) und der Ohrumgebung durch den Facharzt
- Verschiedene Hörtests, inklusive Audiogramm (Aufzeichnung der Hörfunktion)
- Evtl. Laboruntersuchungen zum Ausschluss anderer Erkrankungen
Evtl. Computertomographie oder Kernspintomographie (MRI) des Gehirns zum Ausschluss anderer Ursachen für die Hörminderung
Therapie
In vielen Fällen bessert sich die Schwerhörigkeit innerhalb von Stunden bis Wochen von alleine. Darauf kann man sich aber nicht verlassen, darum ist bei Auftreten von obgenannten Symptomen sofort ein Ohrenarzt aufzusuchen! - Denn die Erfolgschancen sind umso grösser, je früher mit der Behandlung begonnen wird. Lediglich bei leichter Schwerhörigkeit ohne sonstigen Symptomen kann evtl. abgewartet werden, ob sich eine spontane Besserung einstellt; diese Entscheidung sollte jedoch dem Facharzt überlassen werden.
Folgende Behandlungsmassnahmen oder eine Kombination davon kommen in Frage:
- Verbesserung der Durchblutung des Innenohrs durch Gabe von Flüssigkeit und evtl. Medikamenten
- Verbesserung der Fliesseigenschaften des Blutes durch Kochsalzlösungen, Medikamente oder Apherese (Blutreinigung ähnlich der Blutwäsche bei Nierenfunktionsstörungen)
- Entzündungshemmende Medikamente (Kortison)
- Beeinflussung der Ionenkanäle der Sinneszellen durch Medikamente
- Sauerstoffgaben
Empfehlenswert ist auch der Besuch bei einem Naturheilpraktiker, welcher ganzheitliche Methoden anwendet. Vielmals kann durch eine Verbesserung der Energie, der Konstitution und Behebung anderer kleiner Unpässlichkeiten eine schnelle Verbesserung und Abheilung des Hörsturzes festgestellt werden.
Mögliche Komplikationen
Bei einem Hörsturz besteht grundsätzlich die Gefahr, dass eine Hörminderung oder sogar eine Taubheit zurückbleibt. Als Spätfolge kann nach Hörsturz ein Tinnitus (permanentes Ohrgeräusch) entstehen.
Sekundärprävention
Während und nach der Therapie sollten körperliche und psychische Stresssituationen möglichst vermieden werden. Auf Rauschmittel, inklusive Nikotin und Alkohol, ist möglichst zu verzichten.
Humanes Papilloma Virus
Infektionen mit dem humanpathogenen Papilloma-Virus gehört zu den häufigsten sexuell übertragbaren Viruserkrankungen das sowohl Frauen als auch Männer treffen kann. Bei Männer, die ein gesundes Immunsystem haben, treten jedoch selten ernsthafte gesundheitliche Probleme auf.
Was sind humane Papillomviren?
Das Virus gehört zu den doppelsträngigen DNA-Viren und kann die Zellen der Haut und der Schleimhäute infizieren. Die Erbsubstanz des Virus kann mit den Zell- und Regulationsproteinen in den menschlichen Zellen interagieren. Daher besteht auch die Möglichkeit, dass die Zelle entartet und sich ein bösartiger Tumor entwickelt.
Mittlerweile sind über 100 verschiedene HPV-Typen bekannt, wovon 40 bevorzugt Geschlechtsteile und After befallen und dort Zellveränderungen (z.B. Feigwarzen) hervorrufen können. Diese bezeichnet man als genitale HPV-Typen.
Sehr oft verlaufen die Infektionen aber ohne Krankheitszeichen und werden deshalb gar nicht diagnostiziert. Die meisten Infektionen, ca. 90 %, heilen ohne Therapie und auch ohne Folgen innerhalb von 2 Jahren aus. Verschiedene HPV-Typen können jedoch nach Jahren zu Krebserkrankungen im Genital-, Anal- und Hals-Rachenbereich führen.
Können Krankheiten durch HP-Viren verursacht werden?
Im Folgenden werden jene Krankheiten aufgelistet, die derzeit mit dem HP-Virus in Verbindung gebracht werden. Es besteht jedoch die Möglichkeit, dass im Verlauf der Forschung noch weitere Zusammenhänge zwischen solchen Infektionen und anderen Folgekrankheiten festgestellt werden.
Wie wird die Diagnose gestellt?
Die Diagnosestellung einer HPV-Infektion ist nicht ganz einfach. Es stehen zwar unterschiedliche Methoden zur Verfügung, die weisen aber alle nicht nur Vor- sondern auch gewisse Nachteile auf. Generelles Ziel der Testverfahren ist es, das Erbmaterial des Virus nachzuweisen. Dazu werden markierte Gen-Bruchstücke an das Virusmaterial angelagert und so sichtbar gemacht. Diese Bruchstücke sind für eine ganz bestimmte Virusgruppe charakteristisch.
Das Testergebnis ist jedoch nur dann positiv, wenn die Infektion dazu geführt hat, dass sich das Virus vermehrt. Deshalb lassen sich latente Infektionen - das Virus sitzt inaktiv in den Zellen - nicht feststellen. Ein "negatives Testergebnis" bedeutet daher nicht unbedingt, dass keine Infektion stattgefunden hat. Zudem ist es mit einem Test nur möglich, bestimmte Untergruppen zu erfassen. Andere Gruppen, für die dieser Test nicht konzipiert ist, fallen daher nicht auf.
Was kann ich bei einer HPV-Infektion tun?
Gegen das HP-Virus gibt es bislang noch keine konkrete Antivirus-Therapie.
Bei äusserlichen Warzen kann das lokale Auftragen der Imiquimod-Creme helfen, da sie eine spezielle Abwehrform des Körpers stimuliert. Immuntherapien wie diejenige mit Interferon haben bislang noch nicht die erhofften Erfolge gebracht.
Warzen oder verändertes Gebärmutterhalsgewebe wird meistens chirurgisch Entfernt. In vielen Fällen ist danach keine HPV-Infektion mehr nachweisbar.
Generell ist es enorm wichtig, sich sicher jährlich vorsorglich untersuchen, bzw. bei bereits erkannter Infektion mit dem HP-Virus regelmässig kontrollieren zu lassen.
Auch Männer sollten bei Veränderungen am Penis nicht zögern und den Hautarzt bzw. Urologen aufsuchen. Warzen oder HP-Infektionen im Bereich des Afters sind unbedingt von einem proktologisch versierten Mediziner (in Frage kommen die Fachbereiche Proktologie, Dermatologie, Urologie und Gynäkologie) zu untersuchen. Vor einer Spiegelung des Enddarms sollten die Warzen um den Analeingang entfernt werden, da die Viren ansonsten in den Enddarm verschleppt werden können.
Wie kann ich mich vor einer HPV-Infektion schützen?
Da HPV so häufig ist, ist es schwierig, es vollständig zu vermeiden. Man kann davon ausgehen, dass Sie zu irgendeinem Zeitpunkt in Ihrem Leben HPV bekommen werden. Sexualkontakt mit nur einem Partner kann ausreichen, das Virus zu bekommen oder zu verbreiten.
Die Übertragung der genitalen HP-Viren erfolgt vor allem über sexuellen Kontakt, wie Geschlechts- und Analverkehr. Bereits durch kleinste Verletzungen der Haut oder Schleimhäute können die Erreger in den Körper gelangen. Eine Übertragung durch Oralverkehr ist ebenfalls nicht auszuschliessen.
Kondome schützen vor den meisten sexuell übertragenen Infektionen, einschließlich HPV. Sie vermitteln jedoch keinen vollständigen Schutz vor einer HPV-Infektion, da sie nicht die gesamte Genitalhaut bedecken. Kondome besonders bei häufig wechselnden Geschlechtspartnern verwenden.
Da auch eine Infektion vorliegen kann, auch wenn man keine Symptome hat oder etwas zu sehen ist, ist bei Geschlechtsverkehr und Petting immer Vorsicht geboten.
Auch das blosse Berühren von Genitalwarzen und Hautveränderungen kann eine infektiöse Wirkung haben. Im Falle einer Berührung deshalb sofort gründlich die Hände waschen und gegebenenfalls desinfizieren. Sexuellen Kontakt mit einem neuen Partner vermeiden, wenn Genitalwarzen sichtbar sind.
Es gibt zwei Impfstoffe, die ihrerseits gegen zwei, resp. vier HPV-Typen vorgehen. Diese Impfstoffe sind für Mädchen ab neun Jahren zugelassen. Darüber hinaus können auch Burschen ab neun Jahren zur Vorbeugung von Genitalwarzen (Condylomata acuminata), die Männer und Frauen gleichermaßen betreffen, geimpft werden.
Bitte informieren Sie sich bei Ihrem Arzt über die möglichen Imfpungen.
Wie sehen Genitalwarzen eigentlich aus?
Die Grösser der Feigwarzen variiert zwischen stecknadelkopfgrösse und einigen Zentimetern. Sie sind spitz, fleischfarben-rötlich, weisslich oder grau-bräunlich und haben eine zerklüftete Oberfläche. Meistens treten sie in Vielzahl auf.
Meistens verursachen die Warzen keine Schmerzen, selten aber jucken oder brennen sie.
Wo sind die Feigwarzen?
Bei Männern sind die Genitalwarzen am häufigsten an der Vorhaut, der Eichel, dem Vorhautbändchen (Frenulum), in der Harnröhre und am Penisschaft. Bei Frauen treten sie hauptsächlich an den grossen und kleinen Geschlechtslippen, am Scheideneingang, in der Scheide, am Muttermund und in der Harnröhre auf. Sie können auch an allen anderen Stellen vorkommen, z.B. am After, selten auch im Mund.
Bei meinem/er Freund/in wurden Genitalwarzen diagnostiziert, ist er/sie mir fremdgegangen?
Der Nachweis einer HPV-Infektion ist kein Anzeichen dafür, dass Sie oder Ihre Partnerin untreu waren. Das HP-Virus kann mehrere Jahre lang "still" sein, bevor es durch einen Test entdeckt wird. Ihre Partnerin kann das HP-Virus bereits seit langer Zeit in sich tragen, und es gibt keine Möglichkeit, sicher festzustellen, wann und von wem sie es bekommen hat.
Gibt es eine alternative Methode um gegen das HP-Virus Vorzugehen?
Einige gehen davon aus, dass bestimmte Lebensmittel einen positiven Einfluss haben können:
Was sind humane Papillomviren?
Das Virus gehört zu den doppelsträngigen DNA-Viren und kann die Zellen der Haut und der Schleimhäute infizieren. Die Erbsubstanz des Virus kann mit den Zell- und Regulationsproteinen in den menschlichen Zellen interagieren. Daher besteht auch die Möglichkeit, dass die Zelle entartet und sich ein bösartiger Tumor entwickelt.
Mittlerweile sind über 100 verschiedene HPV-Typen bekannt, wovon 40 bevorzugt Geschlechtsteile und After befallen und dort Zellveränderungen (z.B. Feigwarzen) hervorrufen können. Diese bezeichnet man als genitale HPV-Typen.
Sehr oft verlaufen die Infektionen aber ohne Krankheitszeichen und werden deshalb gar nicht diagnostiziert. Die meisten Infektionen, ca. 90 %, heilen ohne Therapie und auch ohne Folgen innerhalb von 2 Jahren aus. Verschiedene HPV-Typen können jedoch nach Jahren zu Krebserkrankungen im Genital-, Anal- und Hals-Rachenbereich führen.
Können Krankheiten durch HP-Viren verursacht werden?
Im Folgenden werden jene Krankheiten aufgelistet, die derzeit mit dem HP-Virus in Verbindung gebracht werden. Es besteht jedoch die Möglichkeit, dass im Verlauf der Forschung noch weitere Zusammenhänge zwischen solchen Infektionen und anderen Folgekrankheiten festgestellt werden.
- Haut
Eine Infektion kann hier zur Bildung von gewöhnlichen Warzen (Papillomen) führen, die oft im Gesicht, an Händen und Füssen auftreten. Auch hier finden sich Formen, die eine maligne Entartung begünstigen können
- Kopf und Halsbereich
Hier kommt es zur Warzenbildung im Hals-Nasen-Ohrenbereich wie beispielsweise an den Stimmlippen.
- Genitalien
Je nach Virustyp führt eine Infektion zu harmlosen Genitalwarzen oder zu auffälligen Gewebeveränderungen, aus denen sich bösartige Tumore entwickeln können. Männer können von einer Infektion ebenso betroffen sein wie Frauen.
- Feigwarzen
Feigwarzen können nach einer Inkubationszeit von drei bis acht Wochen auftreten. In 10-30% der Fälle verschwinden die Warzen spontan. Dabei spielt die Immunsituation des Betroffenen eine wichtige Rolle. Allerdings bleibt das Virus oft in den Zellen verborgen und kann ähnlich einer Herpesinfektion immer dann reaktiviert werden, wenn sich die Immunlage verschlechtert.
- High-Risk HPV-Infektionen
Die Infektion mit Hoch-Risiko-Viren im Bereich des Gebärmutterhalses führt meist nicht zu Warzen, sondern eher zu flächigen Strukturen, die schlecht zu erkennen sind, da sie meist erst unter der Lupenbetrachtung oder durch Zellveränderungen auffallen. Besteht eine Infektion mit dem High-Risk-Virustypen, bedeutet dies nicht automatisch, dass sich eine Krebserkrankung entwickeln wird. In vielen Fällen ist es dem Immunsystem möglich, die Viren zu bekämpfen. Die nachweisbaren Gewebeveränderungen bilden sich in einem solchen Fall spontan zurück, sodass keine Zellveränderungen mehr nachweisbar sind. Zu einem späteren Zeitpunkt können sie allerdings wieder erneut auftreten. Dennoch ist das Risiko erhöht, dass Zellveränderungen stetig fortschreiten und sich Krebszellen entwickeln.
Wie wird die Diagnose gestellt?
Die Diagnosestellung einer HPV-Infektion ist nicht ganz einfach. Es stehen zwar unterschiedliche Methoden zur Verfügung, die weisen aber alle nicht nur Vor- sondern auch gewisse Nachteile auf. Generelles Ziel der Testverfahren ist es, das Erbmaterial des Virus nachzuweisen. Dazu werden markierte Gen-Bruchstücke an das Virusmaterial angelagert und so sichtbar gemacht. Diese Bruchstücke sind für eine ganz bestimmte Virusgruppe charakteristisch.
Das Testergebnis ist jedoch nur dann positiv, wenn die Infektion dazu geführt hat, dass sich das Virus vermehrt. Deshalb lassen sich latente Infektionen - das Virus sitzt inaktiv in den Zellen - nicht feststellen. Ein "negatives Testergebnis" bedeutet daher nicht unbedingt, dass keine Infektion stattgefunden hat. Zudem ist es mit einem Test nur möglich, bestimmte Untergruppen zu erfassen. Andere Gruppen, für die dieser Test nicht konzipiert ist, fallen daher nicht auf.
Was kann ich bei einer HPV-Infektion tun?
Gegen das HP-Virus gibt es bislang noch keine konkrete Antivirus-Therapie.
Bei äusserlichen Warzen kann das lokale Auftragen der Imiquimod-Creme helfen, da sie eine spezielle Abwehrform des Körpers stimuliert. Immuntherapien wie diejenige mit Interferon haben bislang noch nicht die erhofften Erfolge gebracht.
Warzen oder verändertes Gebärmutterhalsgewebe wird meistens chirurgisch Entfernt. In vielen Fällen ist danach keine HPV-Infektion mehr nachweisbar.
Generell ist es enorm wichtig, sich sicher jährlich vorsorglich untersuchen, bzw. bei bereits erkannter Infektion mit dem HP-Virus regelmässig kontrollieren zu lassen.
Auch Männer sollten bei Veränderungen am Penis nicht zögern und den Hautarzt bzw. Urologen aufsuchen. Warzen oder HP-Infektionen im Bereich des Afters sind unbedingt von einem proktologisch versierten Mediziner (in Frage kommen die Fachbereiche Proktologie, Dermatologie, Urologie und Gynäkologie) zu untersuchen. Vor einer Spiegelung des Enddarms sollten die Warzen um den Analeingang entfernt werden, da die Viren ansonsten in den Enddarm verschleppt werden können.
Wie kann ich mich vor einer HPV-Infektion schützen?
Da HPV so häufig ist, ist es schwierig, es vollständig zu vermeiden. Man kann davon ausgehen, dass Sie zu irgendeinem Zeitpunkt in Ihrem Leben HPV bekommen werden. Sexualkontakt mit nur einem Partner kann ausreichen, das Virus zu bekommen oder zu verbreiten.
Die Übertragung der genitalen HP-Viren erfolgt vor allem über sexuellen Kontakt, wie Geschlechts- und Analverkehr. Bereits durch kleinste Verletzungen der Haut oder Schleimhäute können die Erreger in den Körper gelangen. Eine Übertragung durch Oralverkehr ist ebenfalls nicht auszuschliessen.
Kondome schützen vor den meisten sexuell übertragenen Infektionen, einschließlich HPV. Sie vermitteln jedoch keinen vollständigen Schutz vor einer HPV-Infektion, da sie nicht die gesamte Genitalhaut bedecken. Kondome besonders bei häufig wechselnden Geschlechtspartnern verwenden.
Da auch eine Infektion vorliegen kann, auch wenn man keine Symptome hat oder etwas zu sehen ist, ist bei Geschlechtsverkehr und Petting immer Vorsicht geboten.
Auch das blosse Berühren von Genitalwarzen und Hautveränderungen kann eine infektiöse Wirkung haben. Im Falle einer Berührung deshalb sofort gründlich die Hände waschen und gegebenenfalls desinfizieren. Sexuellen Kontakt mit einem neuen Partner vermeiden, wenn Genitalwarzen sichtbar sind.
Es gibt zwei Impfstoffe, die ihrerseits gegen zwei, resp. vier HPV-Typen vorgehen. Diese Impfstoffe sind für Mädchen ab neun Jahren zugelassen. Darüber hinaus können auch Burschen ab neun Jahren zur Vorbeugung von Genitalwarzen (Condylomata acuminata), die Männer und Frauen gleichermaßen betreffen, geimpft werden.
Bitte informieren Sie sich bei Ihrem Arzt über die möglichen Imfpungen.
Wie sehen Genitalwarzen eigentlich aus?
Die Grösser der Feigwarzen variiert zwischen stecknadelkopfgrösse und einigen Zentimetern. Sie sind spitz, fleischfarben-rötlich, weisslich oder grau-bräunlich und haben eine zerklüftete Oberfläche. Meistens treten sie in Vielzahl auf.
Meistens verursachen die Warzen keine Schmerzen, selten aber jucken oder brennen sie.
Wo sind die Feigwarzen?
Bei Männern sind die Genitalwarzen am häufigsten an der Vorhaut, der Eichel, dem Vorhautbändchen (Frenulum), in der Harnröhre und am Penisschaft. Bei Frauen treten sie hauptsächlich an den grossen und kleinen Geschlechtslippen, am Scheideneingang, in der Scheide, am Muttermund und in der Harnröhre auf. Sie können auch an allen anderen Stellen vorkommen, z.B. am After, selten auch im Mund.
Bei meinem/er Freund/in wurden Genitalwarzen diagnostiziert, ist er/sie mir fremdgegangen?
Der Nachweis einer HPV-Infektion ist kein Anzeichen dafür, dass Sie oder Ihre Partnerin untreu waren. Das HP-Virus kann mehrere Jahre lang "still" sein, bevor es durch einen Test entdeckt wird. Ihre Partnerin kann das HP-Virus bereits seit langer Zeit in sich tragen, und es gibt keine Möglichkeit, sicher festzustellen, wann und von wem sie es bekommen hat.
Gibt es eine alternative Methode um gegen das HP-Virus Vorzugehen?
Einige gehen davon aus, dass bestimmte Lebensmittel einen positiven Einfluss haben können:
- Folatreiche Ernährung heilt Veränderungen der Gebärmutterhals-Schleimhaut
Folate sind besonders in (grünem Blatt-) Gemüse und Hülsenfrüchten vorhanden. Eine Alternative dazu stellen Drinks aus Weizengras-, Gerstengras- oder Alfalfa-Pulver dar.
- Tomaten beugen Gebärmutterhalskrebs vor
- Shiitakepilze gegen Gebärmutterhalskrebs
I
Impotenz / Potenzstörung

Definition
Obwohl nicht ganz korrekt, wird heute die Erektionsstörung der Potenzstörung gleichgesetzt. Ursprünglich bedeutet jedoch eine Potenzstörung eine Zeugungsunfähigkeit, was nichts mit der Erektion des männlichen Penis zu tun haben muss. Eine Erektionsstörung - häufig auch erektile Dysfunktion genannt - bedeutet, dass der Mann in seinem Sexualleben wegen einer ungenügenden Anzahl oder einem ungenügenden Ausmass an Erektionen eingeschränkt ist.
Symptome
Potenzstörung ist ein Sammelbegriff für männliche Sexualstörungen, die einzeln oder kombiniert auftreten können. Dazu gehören:
Potenzstörungen können je nach Ursache vorübergehend oder dauerhaft auftreten. Oft werden die beiden Begriffe Potenzstörung und Impotenz verwechselt. Von Impotenz spricht man bei einer dauerhaften Potenzstörung. Zu beachten ist, dass die Potenz mit dem Alter abnimmt - so wie andere Körperfunktionen auch - und daher nicht unbedingt einen Krankheitshintergrund haben muss.
Ursachen
Potenzstörungen bzw. Erektionsprobleme können körperliche oder psychische/soziale Ursachen haben. In vielen Fällen ist es eine Kombination aus mehreren Faktoren. Zu den körperlichen Ursachen zählen Beeinträchtigungen der Nerven- oder Blutversorgung des Penis oder Hormonstörungen. Auch eine direkte Schädigung des Penis-Schwellkörpers kann der Grund für eine Erektionsstörung sein. Potenzstörungen können zudem ein frühes Zeichen einer Allgemeinerkrankung, insbesondere einer Herz-Kreislauf-Erkrankung sein.
Körperliche Ursachen für Potenzstörungen
Allgemeinerkrankungen
Hormonstörungen (Testosteronmangel)
Urologische Erkrankungen
Nervenerkrankungen
Psychische/Soziale Störungen
Weitere Ursachen
Selbsthilfe
Bei Potenzproblemen sowie zu deren Vorbeugung helfen oft schon Änderungen von ungesunden Lebensgewohnheiten, um die Erektionsfähigkeit zu verbessern. Dazu gehören regelmässige körperliche Aktivitäten, ausgewogene Ernährung, Gewichtsreduktion bei Übergewicht, Verzicht auf Nikotin, mässiger Alkoholkonsum und Abbau von Stress.
Wichtig ist, Potenzprobleme offen anzugehen und nicht zum Tabuthema zu machen.
Wann zum Arzt?
Bei nur gelegentlich auftretenden Potenzstörungen die man sich erklären kann (Stress im Beruf, andere vorrübergehende Belastungen), ist ein Arztbesuch nicht unbedingt notwendig. In vielen Fällen helfen hier bereits allgemeine Massnahmen zum Stressabbau.
Potenzstörungen, die über mehrere Monate bestehen bleiben, sollen immer medizinisch abgeklärt werden. Sie können u.a. ein frühes Zeichen für Gefäss- und Herzerkrankungen sein.
Wenn der Betroffene und/oder der Sexualpartner und damit die Beziehung unter den Potenzproblemen leiden, sollte ebenfalls ein Arzt aufgesucht werden. Denn: Je früher die Ursache erkannt wird, umso eher kann eine gezielte Behandlung erfolgen.
Behandlung
Ärtzliche Behandlung
Die Therapie richtet sich nach der Ursache und der Form der Potenzstörung. Erektionsprobleme, die auf körperliche Ursachen wie Bluthochdruck oder Diabetes zurückzuführen sind, bessern sich in der Regel wenn diese Grunderkrankungen behandelt werden.
Allgemeine Massnahmen
Veränderungen von ungesunden Lebensgewohnheiten führen oft schon zur Verbesserung der Erektionsfähigkeit. Dazu gehören: regelmässige körperliche Bewegung, ausgewogene Ernährung, Gewichtsreduktion bei Übergewicht, Verzicht auf Nikotin, mässiger Alkoholkonsum und Stressabbau.
Naturheilkundliche Behandlung
Es empfiehlt sich auch, bei einem Naturheilpraktiker einen Besuch zu machen. In vielen Fällen liegen die Ursachen auch beim Energiehaushalt (Energieblockaden/CHI-Stau).
Medikamentöse Behandlung
Obwohl nicht ganz korrekt, wird heute die Erektionsstörung der Potenzstörung gleichgesetzt. Ursprünglich bedeutet jedoch eine Potenzstörung eine Zeugungsunfähigkeit, was nichts mit der Erektion des männlichen Penis zu tun haben muss. Eine Erektionsstörung - häufig auch erektile Dysfunktion genannt - bedeutet, dass der Mann in seinem Sexualleben wegen einer ungenügenden Anzahl oder einem ungenügenden Ausmass an Erektionen eingeschränkt ist.
Symptome
Potenzstörung ist ein Sammelbegriff für männliche Sexualstörungen, die einzeln oder kombiniert auftreten können. Dazu gehören:
- Verminderte Libido (sexueller Trieb / Lust)
- Erektionsprobleme (Erektile Dysfunktion, ED)
- Ausbleiben des Samenergusses (Ejakulationsstörung)
- Im weiteren Sinn auch eine Zeugungsunfähigkeit (Infertilität, Sterilität)
Potenzstörungen können je nach Ursache vorübergehend oder dauerhaft auftreten. Oft werden die beiden Begriffe Potenzstörung und Impotenz verwechselt. Von Impotenz spricht man bei einer dauerhaften Potenzstörung. Zu beachten ist, dass die Potenz mit dem Alter abnimmt - so wie andere Körperfunktionen auch - und daher nicht unbedingt einen Krankheitshintergrund haben muss.
Ursachen
Potenzstörungen bzw. Erektionsprobleme können körperliche oder psychische/soziale Ursachen haben. In vielen Fällen ist es eine Kombination aus mehreren Faktoren. Zu den körperlichen Ursachen zählen Beeinträchtigungen der Nerven- oder Blutversorgung des Penis oder Hormonstörungen. Auch eine direkte Schädigung des Penis-Schwellkörpers kann der Grund für eine Erektionsstörung sein. Potenzstörungen können zudem ein frühes Zeichen einer Allgemeinerkrankung, insbesondere einer Herz-Kreislauf-Erkrankung sein.
Körperliche Ursachen für Potenzstörungen
Allgemeinerkrankungen
- Gefässverkalkung (Arteriosklerose)
- Zuckerkrankheit (Diabetes mellitus)
- Bluthochdruck (Hypertonie)
- Niereninsuffizienz (Eingeschränkte Nierenfunktion)
- Übergewicht (Adipositas)
- Hypercholesterinämie (hohe Blutfette)
Hormonstörungen (Testosteronmangel)
- Hypogonadismus (Unterfunktion der Hoden)
- Hyperprolaktinämie(Überschuss des Hormons Prolaktin im Blut, der zum Testosteron-Mangel führt)
- Schilddrüsen-Unterfunktion (Hypothyreose)
Urologische Erkrankungen
- Vorhautverengung (Phimose)
- Penisverkrümmung (Penisdeviation)
Nervenerkrankungen
- Multiple Sklerose
- Nervenverletzungen/Rückenmarksverletzung
Psychische/Soziale Störungen
- Depression
- Beruflicher oder private Überforderung/Stress
- Burnout-Syndrom
- Psychosexuelle Entwicklungsstörungen in der Kindheit/Jugendzeit
- Partnerschaftsprobleme
Weitere Ursachen
Selbsthilfe
Bei Potenzproblemen sowie zu deren Vorbeugung helfen oft schon Änderungen von ungesunden Lebensgewohnheiten, um die Erektionsfähigkeit zu verbessern. Dazu gehören regelmässige körperliche Aktivitäten, ausgewogene Ernährung, Gewichtsreduktion bei Übergewicht, Verzicht auf Nikotin, mässiger Alkoholkonsum und Abbau von Stress.
Wichtig ist, Potenzprobleme offen anzugehen und nicht zum Tabuthema zu machen.
Wann zum Arzt?
Bei nur gelegentlich auftretenden Potenzstörungen die man sich erklären kann (Stress im Beruf, andere vorrübergehende Belastungen), ist ein Arztbesuch nicht unbedingt notwendig. In vielen Fällen helfen hier bereits allgemeine Massnahmen zum Stressabbau.
Potenzstörungen, die über mehrere Monate bestehen bleiben, sollen immer medizinisch abgeklärt werden. Sie können u.a. ein frühes Zeichen für Gefäss- und Herzerkrankungen sein.
Wenn der Betroffene und/oder der Sexualpartner und damit die Beziehung unter den Potenzproblemen leiden, sollte ebenfalls ein Arzt aufgesucht werden. Denn: Je früher die Ursache erkannt wird, umso eher kann eine gezielte Behandlung erfolgen.
Behandlung
Ärtzliche Behandlung
Die Therapie richtet sich nach der Ursache und der Form der Potenzstörung. Erektionsprobleme, die auf körperliche Ursachen wie Bluthochdruck oder Diabetes zurückzuführen sind, bessern sich in der Regel wenn diese Grunderkrankungen behandelt werden.
Allgemeine Massnahmen
Veränderungen von ungesunden Lebensgewohnheiten führen oft schon zur Verbesserung der Erektionsfähigkeit. Dazu gehören: regelmässige körperliche Bewegung, ausgewogene Ernährung, Gewichtsreduktion bei Übergewicht, Verzicht auf Nikotin, mässiger Alkoholkonsum und Stressabbau.
Naturheilkundliche Behandlung
Es empfiehlt sich auch, bei einem Naturheilpraktiker einen Besuch zu machen. In vielen Fällen liegen die Ursachen auch beim Energiehaushalt (Energieblockaden/CHI-Stau).
Medikamentöse Behandlung
- Erektionsfördernde Wirkstoffe in Tablettenform
- Ein Testosteronmangel kann durch Testosteron in Form von Kapseln, Injektionen, Hautpflaster oder Gel zum Einreiben ausgeglichen werden.
Inkontinenz

Inkontinenz ist das Unvermögen, Harn oder Stuhl zu halten und kontrolliert abzugeben. Die Ursachen können sehr vielfältig sein. Meist funktioniert das fein abgestimmte System aus Blasenmuskulatur, Schließmuskeln und Beckenbodenmuskulatur nicht mehr richtig. Dies kann auf Fehlern in der Signalübertragung der Nervenzellen beruhen oder organisch bedingt sein.
Beschreibung
Harninkontinenz
Umgangssprachlich wird das Symptom auch als „Blasenschwäche“ bezeichnet. Allerdings ist die Blase nicht in jedem Fall Ursache. Es gibt fünf unterschiedliche Formen von Harninkontinenz:
Stuhlinkontinenz
Patienten mit Stuhlinkontinenz können den Darminhalt sowie Darmgase nicht willkürlich im Enddarm zurückhalten. Bei der Stuhlinkontinenz unterscheidet der Mediziner drei unterschiedliche Stadien:
Ursachen und mögliche Erkrankungen
Bei einer Inkontinenz funktioniert das fein aufeinander abgestimmte System aus Blasenmuskel, Schließmuskel und Beckenbodenmuskulatur beziehungsweise Verschlussapparat des Afters (bei der Stuhlinkontinenz) sowie den steuernden Nerven und Zentren in Gehirn und Rückenmark nicht mehr richtig. Grundsätzlich kann diese Störung durch eine Verletzung oder Erkrankung des Nervensystems bedingt sein oder organische Ursachen haben.
Ursachen für eine Harninkontinenz
Die fünf Formen der Harninkontinenz haben sehr unterschiedliche Ursachen.
Ursachen für eine Stuhlinkontinenz
Therapie
Die Therapie muss entsprechend den Ursachen und Formen der Inkontinenz und der jeweiligen Lebenssituation des Patienten angepasst sein.
Das können Sie selbst tun
Beschreibung
Harninkontinenz
Umgangssprachlich wird das Symptom auch als „Blasenschwäche“ bezeichnet. Allerdings ist die Blase nicht in jedem Fall Ursache. Es gibt fünf unterschiedliche Formen von Harninkontinenz:
- Belastungsinkontinenz
- Dranginkontinenz
- Reflexinkontinenz
- Überlaufinkontinenz
- Extraurethrale Harninkontinenz
Stuhlinkontinenz
Patienten mit Stuhlinkontinenz können den Darminhalt sowie Darmgase nicht willkürlich im Enddarm zurückhalten. Bei der Stuhlinkontinenz unterscheidet der Mediziner drei unterschiedliche Stadien:
- Teilinkontinenz 1. Grades: Unkontrollierter Abgang von Luft und gelegentliches Stuhlschmieren bei Belastung.
- Teilinkontinenz 2. Grades: Patienten können Darmgase und dünnen Stuhl nicht halten.
- Totalinkontinenz: Es kommt zu einem totalen Kontrollverlust über die Darmentleerung, der mit ständigem Stuhlschmieren verbunden ist. Auch fester Stuhl wird verloren.
Ursachen und mögliche Erkrankungen
Bei einer Inkontinenz funktioniert das fein aufeinander abgestimmte System aus Blasenmuskel, Schließmuskel und Beckenbodenmuskulatur beziehungsweise Verschlussapparat des Afters (bei der Stuhlinkontinenz) sowie den steuernden Nerven und Zentren in Gehirn und Rückenmark nicht mehr richtig. Grundsätzlich kann diese Störung durch eine Verletzung oder Erkrankung des Nervensystems bedingt sein oder organische Ursachen haben.
Ursachen für eine Harninkontinenz
Die fünf Formen der Harninkontinenz haben sehr unterschiedliche Ursachen.
- Operationen und Unfälle
- Blasenvorfall (eine Vorwölbung der Harnblase)
- Belastungsinkontinenz bei Frauen (z.B. von Schwangerschaften)
- Risikofaktoren: Faktoren wie chronischer Husten, Übergewicht, ständiges schweres Heben oder zu wenig Bewegung und damit ein schlecht trainierter Beckenboden lösen zwar nicht direkt eine Belastungsinkontinenz aus, können aber das Risiko erheblich steigern.
- Neurologische Erkrankungen wie Multiple Sklerose, Parkinsonoder Alzheimer. Auch ein Hirntumor oder die Folgen eines Schlaganfalls können Ursache sein.
- Ständige Reizungen der Blase zum Beispiel durch Blasensteine oder Harnwegsinfekte (Blasenentzündung)
- Diabetes (Zuckerkrankheit)wenn diese nicht ausreichend behandelt wird. Giftstoffe, die durch den erhöhten Blutzuckerspiegel entstehen, wirken sich auf das Nervensystem aus.
- Psychische Ursachen
- Verletzungen des Rückenmarks zum Beispiel bei einer Querschnittslähmung
Ursachen für eine Stuhlinkontinenz
- Verletzungen
- chronisch-entzündliche Darmerkrankungen wie Morbus Crohn
- Neurologische Krankheiten (wie z.B. Demenz oder Multiple Sklerose)
- Tumore im Bereich des Enddarms
- Darmträgheit und Verstopfung
- Beckenbodenschwäche
- Medikamente (wie Abführmittel, Antidepressiva oder Parkinson-Medikamente)
- ausgeprägte Hämorrhoiden
- Vorfall des Mastdarms oder Enddarms
Therapie
Die Therapie muss entsprechend den Ursachen und Formen der Inkontinenz und der jeweiligen Lebenssituation des Patienten angepasst sein.
- Beckenbodentraining
- Elektrotherapie: Hier werden die Beckenmuskeln passiv durch schmerzlose elektrische Impulse trainiert.
- „Toilettentraining“: Sinnvoll angepasste Trinkmengen, eine geeignete Getränkeauswahl und feste „Toilettenzeiten“ können den Umgang mit der Inkontinenz erleichtern.
- Operation: Bevor ein operativer Eingriff in Erwägung gezogen wird, sollten erst nicht-operative Möglichkeiten ausgeschöpft werden.
- Hormone
- Medikamente
- Katheter
Das können Sie selbst tun
- Inkontinenz-Hilfsmittel wie Vorlagen in verschiedenen Saugstärken, Einmalschlüpfer mit enthaltener Vorlage, Inkontinenzslips oder Analtampons können helfen im Alltag mit der Inkontinenz umzugehen. Männer können ein Kondom-Urinal benutzen, eine Art Kondom, über das der Urin in einen Beutel geleitet wird.
- Angemessen oft auf die Toilette gehen: Wer zu häufig oder zu selten auf die Toilette geht, tut seiner Blase nichts Gutes und kann sein Risiko für Inkontinenz erheblich steigern. Bei Menschen, die ihre Blase sehr oft entleeren, „gewöhnt“ sich diese irgendwann an die kleinen Urinmengen und ist dann nicht mehr in der Lage größere Urinmengen zu speichern. Wer sehr selten auf die Toilette geht, überdehnt seine Blasenmuskulatur ständig und riskiert Funktionsstörungen.
- Viel Trinken: Häufig versuchen Betroffene, die Inkontinenz durch wenig Trinken in den Griff zu bekommen. Damit erreichen sie aber genau das Gegenteil, denn der konzentrierte Harn verstärkt das Gefühl des Harndrangs. Außerdem steigt die Gefahr von Blaseninfekten, wenn der Toilettengang zu lange hinausgezögert wird.
- Gewichtsabnahme: Übergewicht stellt einen wichtigen Risikofaktor für Inkontinenz dar. Es erhöht den Druck in der Bauchhöhle und verstärkt so eine bestehende Inkontinenz. Eine Gewichtsreduktion wirkt sich auch positiv auf den Erfolg des Beckenbodentrainings aus.
- Körperpflege: Durch sorgfältige Körperpflege können Sie Hauterkrankungen als Folge der Blasenschwäche verhindern.
- Ernährung: Vermeiden Sie Stoffe, die die Blase reizen können, zum Beispiel scharfe Gewürze oder Kaffee. Bei einer Stuhlinkontinenz kann eine ballaststoffreiche Ernährung die Stuhlinkontinenz normalisieren. Auf blähende Speisen sollten Sie weitgehend verzichten.
- Blasentees, Wärme und pflanzliche Medikamente aus Kürbis oder Goldrute helfen zusätzlich bei Dranginkontinenz.
- Autogenes Training: Entspannungsübungen können helfen, wenn eine Inkontinenz seelische (Mit-)Auslöser hat.
Innerwise

Innerwise® ist ein revolutionäres, energetisches Therapie- und Coachingsystem, welches von dem deutschen Arzt Uwe Albrecht entwickelt wurde. Es wird bei Menschen, Tieren, Räumen, Systemen und Projekten erfolgreich zur Heilung eingesetzt. Innerwise® verbindet das Wissen alter Kulturen mit dem Wissen der Schulmedizin und der energetischen Medizin. Krankheitsbilder werden an ihren Ursachen geklärt. Intuitiv gezogene Testkarten mit sinnvollen Fragen, zeigen die Ursprungsebene des Konfliktes klar auf. Der kinesiologische Armlängentest dient dabei als Kommunikations- und Diagnosemittel. Behandelt wird mit Heilkarten, welche mit Codes versehen sind, die den energetischen Zugang zur Heilkraft des entsprechenden Mittels (Homöopathie, Bachblüten, Pflanzen, Spagyrik, Kristalle, Sternenklänge, Krafttiere, I Ging und viele andere) aktiviert. Integriert wird die Behandlung mit Holographic Healing, Heilatem oder Imago Coaching.
Mit den Innerwise®-Heilsinfoniekarten wird intuitiv die Heilsinfonie komponiert und auf einem geeigneten Trägermaterial gespeichert. Auf diese Weise erhält man therapeutisch Zugang zum energetischen Feld und damit zu den tieferen Ursachen und Störungen, ohne sie schmerzhaft zu reaktivieren.
Ziel der Behandlung ist die Beseitigung von Blockaden und die Erzielung von Flow. Damit verändern Sie Ihr energetisches Feld und die Realität, so dass Sie Ihre vielfältigen Ressourcen wieder entdecken können, Ihr Weg klar erkennbar wird und Freude, Kraft und Liebe in Ihr Leben und Handeln fliessen können.
Die Anwendungs- und Einsatzmöglichkeiten von Innerwise ist sehr vielfältig:
Mit den Innerwise®-Heilsinfoniekarten wird intuitiv die Heilsinfonie komponiert und auf einem geeigneten Trägermaterial gespeichert. Auf diese Weise erhält man therapeutisch Zugang zum energetischen Feld und damit zu den tieferen Ursachen und Störungen, ohne sie schmerzhaft zu reaktivieren.
Ziel der Behandlung ist die Beseitigung von Blockaden und die Erzielung von Flow. Damit verändern Sie Ihr energetisches Feld und die Realität, so dass Sie Ihre vielfältigen Ressourcen wieder entdecken können, Ihr Weg klar erkennbar wird und Freude, Kraft und Liebe in Ihr Leben und Handeln fliessen können.
Die Anwendungs- und Einsatzmöglichkeiten von Innerwise ist sehr vielfältig:
- Aktivierung der Selbstheilung
- Ergänzung zur Medizin und zu Therapien
- Einsatz in der Bildung
- Verbesserung des energetischen Raumdesigns
- Unterstützung in der Projektentwicklung und -begleitung
- Einsatz im Unternehmenscoaching
- Hilfe in der Paar- und Familienberatung
- Verbeserung des kreativen Potentials
Den Fluss des Lebens wiederherstellen
Der Optimalzustand wäre der Flow, der Fluss - wie eine harmonische Sinuskurve. Dies wäre Gesundheit - gelebte Schöpferkraft - Glück - Erfolg - Wohlbefinden.
Doch dann kommt das Ungleichgewicht, die oft als energetische oder emotionale Blockade beginnt. Es sind Stress, Ungeklärtes, Feigheit, Fehlentscheidungen ..., die aus der Harmonie eine Disharmonie entstehen lassen.
Das Leben verliert seine Leichtigkeit, Fügungen treten nicht mehr ein, Krankheit oder gesundheitliche Störungen können die Folge sein.
Das "Worst Case Scenario" ist die totale Blockade - die Starre. Dies kann man nicht mehr als leben bezeichnen. Alles geht einfach schief.
Nun versucht unser Körper sich selbst zu heilen und erzeugt erst einmal Chaos: Krankheit, Unfall, egal was! Die Hauptsache ist, dass die Erstarrung wieder aufgebrochen wird und sich die Harmonie im System wieder zurückfinden kann.
Manchmal schafft dies unser Körper und manchmal auch nicht.
innerwise kommt dort zum Einsatz, wo die Harmonie verlassen wurde und hilft, sie wieder herzustellen, ohne dass es erst zu Chaos kommen muss. Und in Zeiten des Chaos kann innerwise helfen, die Ordnung und Harmonie schnell wieder zu finden.
Quelle und Text stammen von: www.innerwise.eu
Ischias

Aua!
An sich liegen die Ursachen für die starken Schmerzen durch das Einklemmen des Ischiasnervs darin, dass die Nervenwurzel des Ischias im Rückenmark in Höhe des vierten Lendenwirbels und des zweiten Kreuzwirbels eingeklemmt sind. Somit sind Ischiasschmerzen eigentlich Rückenschmerzen im unteren Rückenbereich, die bis ins Bein ziehen können. Meistens verschwinden diese Schmerzen nach ein paar Tagen von selbst, sie können aber auch bis zu sechs Wochen anhalten.
Sofortmassnahmen
Tipp 1: In der Stellung verharren
Verbleiben Sie zunächst für ca. eine Minute in der Schmerzstellung und atmen langsam und tief ein und aus.
Tipp 2: Wieder langsam bewegen
Anschliessend empfiehlt es sich, sich ganz langsam zu dehnen und weiterzubewegen. Keinesfalls sollte an der Schmerzstelle herumgedrückt werden. Vermeiden Sie zudem ruckartige Bewegungen.
Tipp 3: Mit Wärme und Medikamenten die Schmerzen behandeln
Wärmepflaster, Wärmecreme, Heizkissen, Wärmeflasche oder Fruchtkernekissen können Linderung verschaffen. Sind die Schmerzen sehr stark, können Sie zusätzlich schmerzstillende Medikamente einnehmen.
Tipp 4: Bewegen statt still liegen
Selbst wenn Sie das Gefühl haben, dass die Schmerzen im Liegen erträglicher sind, sollten Sie zwar ein bis zwei Tage ruhen, sich aber dennoch immer ein wenig bewegen. Ansonsten laufen Sie Gefahr, dass sich der Schmerz regelrecht „einnistet“, wodurch sich sein Verschwinden noch mehr verzögert.
Tipp 5: Arzt aufsuchen
Unaushaltbare Schmerzen? Ab zum Arzt! Dieser wird Ihnen dann sicher eine Spritze zur Schmerzlinderung geben und auch Schmerzmittel verschreiben. Je nach Diagnose werden zusätzlich sogar Krankengymnastik oder Massagen verordnet werden.
Zur Vorbeugung
Tipp 1: Gewicht und Ernährung
Tendenziell haben Menschen, die nicht an Übergewicht leiden und sich vorwiegend gesund ernähren weniger Beschwerden. Achten Sie darum auf eine ausgewogene Ernährung mit viel Obst und Gemüse, Getreideprodukten, Fisch und magerem Fleisch. Mit dieser Ernährung purzeln die Pfunde selbst bei übergewichtigen Leute automatisch und Sie werden sehen, dass Sie sich dann auch körperlich immer besser fühlen.
Tipp 2: Richtige Haltung
Personen, die eine Bürotätigkeit ausüben, klagen am meisten über Rückenschmerzen. Oft kommen diese vom täglichen Sitzen. Die meisten sitzen nämlich komplett falsch, was sich nicht selten auf die Haltung im Stehen überträgt.
Beim Sitzen sollten sie darauf achten, dass Ihre Beine mit der Sitzfläche einen 90 Grad-Winkel bilden. Das Selbe gilt auch für Ihren Rücken. Beim Gehen eine gerade und aufrechte Haltung einnehmen und Schultern und Kopf keinesfalls nach vorne ziehen oder in Hohlkreuz machen.
Beim Hochheben von schweren Gegenständen soll darauf geachtet werden, dass man in die Knie geht und einen geraden Rücken macht, damit man das Kreuz nicht zu sehr belastet.
Tipp 3: Rückenmuskulatur stabilisieren und trainieren
Mit kleinen Übungen, die Sie selbst im Büro oder während dem Fernsehen ausüben können, werden bereits Erfolge erzielt. Hierzu lohnt es sich im Internet schlau zu machen. Zudem gibt es Rückenschulen, die Ihnen mit Ratschlägen hinsichtlich einer rückenfreundlichen Lebensweise behilflich sind. Ziel dieser Kurse ist es, die relevanten Muskelgruppen zu stärken und somit die Wirbelsäule zu entlasten.
Oft kommt es wie aus heiterem Himmel und diese Schmerzen zwingen selbst den stärksten Mann in die Knie - ein eingeklemmter Ischiasnerv ist kaum auszuhalten. Kein Wunder, denn der Ischiasnerv (Nervus Ischiadicus) ist auch der grösste Nerv im ganzen Körper. Er zieht vom Rückenmark in Höhe der Lendenwirbelsäule aus in den Bauchraum, von dort in die Gesässmitte nach aussen, wo er sich verästelt und über die Mitte des Oberschenkels am Bein hinunter bis zu den Füssen läuft. Ist der Ischiasnerv also erst einmal eingeklemmt, dann ist der Schmerz so gross, dass sich viele nicht mehr bewegen möchten.
Auf folgenden Zeilen möchten wir Ihnen einige Tipps geben, wie Sie das Einklemmen vorbeugen können. Sollte es dennoch mal passieren, dass Sie sich den Ischias einklemmen, dann haben wir hier Sofortmassnahmen zusammengestellt, die eine schnelle Linderung der Schmerzen versprechen.
Ursachen / Auslöser für eine Ischialgie
Durch folgende Gegebenheiten kann es zu einem eingeklemmten Ischiasnerv kommen:
Auf folgenden Zeilen möchten wir Ihnen einige Tipps geben, wie Sie das Einklemmen vorbeugen können. Sollte es dennoch mal passieren, dass Sie sich den Ischias einklemmen, dann haben wir hier Sofortmassnahmen zusammengestellt, die eine schnelle Linderung der Schmerzen versprechen.
Ursachen / Auslöser für eine Ischialgie
Durch folgende Gegebenheiten kann es zu einem eingeklemmten Ischiasnerv kommen:
- Muskuläre Verspannung
- Blockierung der Wirbelkörper
- Bandscheibenvorfall
- Ungeschickte Bewegung
- Schlechte Sitzhaltung
- Haltungsfehler beim Stehen
- Nervenentzündung
- Erschöpfung und Energiemangel
An sich liegen die Ursachen für die starken Schmerzen durch das Einklemmen des Ischiasnervs darin, dass die Nervenwurzel des Ischias im Rückenmark in Höhe des vierten Lendenwirbels und des zweiten Kreuzwirbels eingeklemmt sind. Somit sind Ischiasschmerzen eigentlich Rückenschmerzen im unteren Rückenbereich, die bis ins Bein ziehen können. Meistens verschwinden diese Schmerzen nach ein paar Tagen von selbst, sie können aber auch bis zu sechs Wochen anhalten.
Sofortmassnahmen
Tipp 1: In der Stellung verharren
Verbleiben Sie zunächst für ca. eine Minute in der Schmerzstellung und atmen langsam und tief ein und aus.
Tipp 2: Wieder langsam bewegen
Anschliessend empfiehlt es sich, sich ganz langsam zu dehnen und weiterzubewegen. Keinesfalls sollte an der Schmerzstelle herumgedrückt werden. Vermeiden Sie zudem ruckartige Bewegungen.
Tipp 3: Mit Wärme und Medikamenten die Schmerzen behandeln
Wärmepflaster, Wärmecreme, Heizkissen, Wärmeflasche oder Fruchtkernekissen können Linderung verschaffen. Sind die Schmerzen sehr stark, können Sie zusätzlich schmerzstillende Medikamente einnehmen.
Tipp 4: Bewegen statt still liegen
Selbst wenn Sie das Gefühl haben, dass die Schmerzen im Liegen erträglicher sind, sollten Sie zwar ein bis zwei Tage ruhen, sich aber dennoch immer ein wenig bewegen. Ansonsten laufen Sie Gefahr, dass sich der Schmerz regelrecht „einnistet“, wodurch sich sein Verschwinden noch mehr verzögert.
Tipp 5: Arzt aufsuchen
Unaushaltbare Schmerzen? Ab zum Arzt! Dieser wird Ihnen dann sicher eine Spritze zur Schmerzlinderung geben und auch Schmerzmittel verschreiben. Je nach Diagnose werden zusätzlich sogar Krankengymnastik oder Massagen verordnet werden.
Zur Vorbeugung
Tipp 1: Gewicht und Ernährung
Tendenziell haben Menschen, die nicht an Übergewicht leiden und sich vorwiegend gesund ernähren weniger Beschwerden. Achten Sie darum auf eine ausgewogene Ernährung mit viel Obst und Gemüse, Getreideprodukten, Fisch und magerem Fleisch. Mit dieser Ernährung purzeln die Pfunde selbst bei übergewichtigen Leute automatisch und Sie werden sehen, dass Sie sich dann auch körperlich immer besser fühlen.
Tipp 2: Richtige Haltung
Personen, die eine Bürotätigkeit ausüben, klagen am meisten über Rückenschmerzen. Oft kommen diese vom täglichen Sitzen. Die meisten sitzen nämlich komplett falsch, was sich nicht selten auf die Haltung im Stehen überträgt.
Beim Sitzen sollten sie darauf achten, dass Ihre Beine mit der Sitzfläche einen 90 Grad-Winkel bilden. Das Selbe gilt auch für Ihren Rücken. Beim Gehen eine gerade und aufrechte Haltung einnehmen und Schultern und Kopf keinesfalls nach vorne ziehen oder in Hohlkreuz machen.
Beim Hochheben von schweren Gegenständen soll darauf geachtet werden, dass man in die Knie geht und einen geraden Rücken macht, damit man das Kreuz nicht zu sehr belastet.
Tipp 3: Rückenmuskulatur stabilisieren und trainieren
Mit kleinen Übungen, die Sie selbst im Büro oder während dem Fernsehen ausüben können, werden bereits Erfolge erzielt. Hierzu lohnt es sich im Internet schlau zu machen. Zudem gibt es Rückenschulen, die Ihnen mit Ratschlägen hinsichtlich einer rückenfreundlichen Lebensweise behilflich sind. Ziel dieser Kurse ist es, die relevanten Muskelgruppen zu stärken und somit die Wirbelsäule zu entlasten.
K
Kaffee, tatsächlich gesund?

Kaffee ist wohl der häufigste Muntermacher, Frühstücks- und Pausenbegleiter und somit wohl für viele Menschen unentbehrlich geworden.
Ist Kaffee aber tatsächlich gesund?
Die Forschung beschäftigte sich in den letzten Jahren intensiv mit dem Lieblingsgetränk und gibt nun unter der Berücksichtigung einiger Krankheitsbilder grünes Licht für dieses Genussmittel. Da Kaffee säurebildend ist, genügend Wasser zu jeder Tasse trinken, damit sich Ihr Säure-Base-Haushalt wieder einpendeln kann.
Welche Personen müssen ein Augenmerk auf den Kaffeekonsum werfen?
Herzkranke und Menschen mit Blutzuckerproblemen sollten zu entkoffeiniertem, Personen mit erhöhtem Cholesterin zu Filterkaffee greifen. Ungefilterter Kaffee beispielsweise enthält Stoffe, die den Cholesterinspiegel weiter erhöhen können. Menschen mit Magenproblemen sollten den Kaffeekonsum meiden, da der Kaffee die Magensäureproduktion fördert.
Müssen gesunde Menschen auf dieses Genussmittel verzichten?
Solange es tatsächlich ein Genuss bleibt und nicht übertrieben wird mit dem Kaffeekonsum, müssen Sie nicht auf ihn verzichten.
Verschiedene Studien haben gezeigt, dass regelmässiger, in Massen genossener Kaffee das Risiko sogar mindert, zuckerkrank zu werden. Ausserdem erkranken Kaffeetrinker seltener an Parkinson und Morbus Alzheimer. Im Weiteren enthaltet Kaffee Niacin, Magnesium, Kalium und sekundäre Pflanzenstoffe, welche eine antioxidative Eigenschaft besitzen.
Kaffee scheint also doch besser zu sein als sein Ruf!
Körperliche Beschwerden

Was ist eine somatoforme Störung?
Körperliche Beschwerden, die sich nicht auf eine organische Ursache zurückführen lassen, werden als somatoforme Symptome bezeichnet. Diese Symptome treten bei circa 80 Prozent der Bevölkerung zumindest zeitweise auf, gehen in der Regel jedoch „von Selbst“ wieder vorüber. Ist das aber nicht der Fall, kann es zu einer Chronifizierung der Beschwerden kommen, unter deren der Betroffene extrem leidet und dies zu einer Einbusse der Lebensqualität und der Leistungsfähigkeit führt. Meistens ist der Betroffene davon überzeugt, dass seine körperlichen Beschwerden eine organische Ursache haben müssen.
Was ist die Ursache einer somatoformen Störung?
Somatoforme Störungen lassen sich normalerweise nicht auf eine einzige Ursache zurückführen. Vielmehr ist es ein Wechselspiel verschiedener biologischer (zB. reduzierte Aktivität bestimmter Hormone), psychischer (zB. Angst verlassen zu werden) und sozialer (zB. Mobbing am Arbeitsplatz) Faktoren, die als Auslöser angenommen werden. Genetische Faktoren werden auch diskutiert. Wahrscheinlich sind aber insbesondere das Leben verschiedenster Verhaltensmuster aus Kindheit, Erziehung und Umfeld.
Vor allem langandauernde oder traumatische Belastungen haben einen nachweisbaren Einfluss auf bestimmte körperliche Funktionen, was auch zu somatoformen Symptomen führen kann.
Was sind die häufigsten Symptome?
Somatoforme Störungen können sich in einer Vielzahl von Symptomen äussern, da die körperlichen Beschwerden durch (unbewusste) psychische Konflikte und Prozesse ausgelöst werden. Ebenso kann das selbe Ereignis (z.B. Stress am Arbeitsplatz) bei der einen Person Durchfall, bei einer anderen Person Übelkeit auslösen.
Die häufigsten somatoformen Symptome sind Schmerzen, Müdigkeit, Erschöpfung sowie Verdauungsprobleme. Sie können in unterschiedlichsten Organsystemen auftreten und äussern sich beispielsweise in Kopfschmerzen, Bauchschmerzen, Brustschmerzen und Rückenschmerzen. Weitere Symptome können Übelkeit, Erbrechen, Schluckbeschwerden, Druckgefühl im Bauch, Durchfall, Herzklopfen oder Herzrasen, Schweissausbrüche oder Atemnot sein.
Wie werden somatoforme Störungen behandelt?
Von ausschliesslich medizinischen Massnahmen (zB. langfristige Schmerzmitteleinnahme) ist abzuraten, da sie keine langfristig positiven Auswirkungen zeigen. Es besteht vielmehr die Gefahr einer Chronifizierung. Auch können sich die psychisch verankerten Faktoren verlegen; statt Gelenkschmerzen treten beispielsweise Kopfschmerzen auf.
Die Methode der Wahl ist die Psychotherapie, welche im Einzelfall mit anderen Massnahmen kombiniert werden kann. Allerdings soll hier beachtet werden, dass dies ein Prozess ist und der Behandlung die nötige Zeit zugestanden wird. Die Ursachen somatoformer Symptome sind oft nicht eindeutig und sollen in einer vertrauensvollen Beziehung zwischen Patient und Therapeut erarbeitet werden.
Körperliche Beschwerden, die sich nicht auf eine organische Ursache zurückführen lassen, werden als somatoforme Symptome bezeichnet. Diese Symptome treten bei circa 80 Prozent der Bevölkerung zumindest zeitweise auf, gehen in der Regel jedoch „von Selbst“ wieder vorüber. Ist das aber nicht der Fall, kann es zu einer Chronifizierung der Beschwerden kommen, unter deren der Betroffene extrem leidet und dies zu einer Einbusse der Lebensqualität und der Leistungsfähigkeit führt. Meistens ist der Betroffene davon überzeugt, dass seine körperlichen Beschwerden eine organische Ursache haben müssen.
Was ist die Ursache einer somatoformen Störung?
Somatoforme Störungen lassen sich normalerweise nicht auf eine einzige Ursache zurückführen. Vielmehr ist es ein Wechselspiel verschiedener biologischer (zB. reduzierte Aktivität bestimmter Hormone), psychischer (zB. Angst verlassen zu werden) und sozialer (zB. Mobbing am Arbeitsplatz) Faktoren, die als Auslöser angenommen werden. Genetische Faktoren werden auch diskutiert. Wahrscheinlich sind aber insbesondere das Leben verschiedenster Verhaltensmuster aus Kindheit, Erziehung und Umfeld.
Vor allem langandauernde oder traumatische Belastungen haben einen nachweisbaren Einfluss auf bestimmte körperliche Funktionen, was auch zu somatoformen Symptomen führen kann.
Was sind die häufigsten Symptome?
Somatoforme Störungen können sich in einer Vielzahl von Symptomen äussern, da die körperlichen Beschwerden durch (unbewusste) psychische Konflikte und Prozesse ausgelöst werden. Ebenso kann das selbe Ereignis (z.B. Stress am Arbeitsplatz) bei der einen Person Durchfall, bei einer anderen Person Übelkeit auslösen.
Die häufigsten somatoformen Symptome sind Schmerzen, Müdigkeit, Erschöpfung sowie Verdauungsprobleme. Sie können in unterschiedlichsten Organsystemen auftreten und äussern sich beispielsweise in Kopfschmerzen, Bauchschmerzen, Brustschmerzen und Rückenschmerzen. Weitere Symptome können Übelkeit, Erbrechen, Schluckbeschwerden, Druckgefühl im Bauch, Durchfall, Herzklopfen oder Herzrasen, Schweissausbrüche oder Atemnot sein.
Wie werden somatoforme Störungen behandelt?
Von ausschliesslich medizinischen Massnahmen (zB. langfristige Schmerzmitteleinnahme) ist abzuraten, da sie keine langfristig positiven Auswirkungen zeigen. Es besteht vielmehr die Gefahr einer Chronifizierung. Auch können sich die psychisch verankerten Faktoren verlegen; statt Gelenkschmerzen treten beispielsweise Kopfschmerzen auf.
Die Methode der Wahl ist die Psychotherapie, welche im Einzelfall mit anderen Massnahmen kombiniert werden kann. Allerdings soll hier beachtet werden, dass dies ein Prozess ist und der Behandlung die nötige Zeit zugestanden wird. Die Ursachen somatoformer Symptome sind oft nicht eindeutig und sollen in einer vertrauensvollen Beziehung zwischen Patient und Therapeut erarbeitet werden.
Kondition und Ausdauer

Ausdauer ist die Fähigkeit, eine bestimmte Tätigkeit über eine möglichst lange Zeit aufrecht zu erhalten, ohne frühzeitig körperlich oder geistig zu ermüden. Anschliessend sollte man sich so schnell wie möglich wieder regenerieren können..
In sportwissenschaftlicher Hinsicht ist es also die Widerstandsfähigkeit des Organismus gegen Ermüdung und die rasche Wiederherstellungsfähigkeit der Ressourcen nach einer Belastung.
Unter Kondition versteht man hingegen das Leistungsvermögen bezüglich Schnelligkeit, Kraft, Beweglichkeit und Ausdauer.
Als Konditionstraining werden alle Trainingsinhalte bezeichnet, deren Ziel es ist, die konditionelle Leistungsfähigkeit zu vergrößern. Es kann in vielen verschiedenen Formen stattfinden wie Jogging, Schwimmen, Krafttraining, Yoga oder Pilates. Intervalltraining und andere spezielle Trainingsformen werden zur Steigerung der spezifischen Kondition im Leistungssport eingesetzt.
Die Gefahr bei Trainingssteigerung
Eine zu hohe Steigerung der Intensität oder des Umfanges kann eine Überlastung des Stützapparates zur Folge haben.
Halten sich Sportler nicht an die Regeln der Trainingssteigerung müssen Sie nebst Überbelastungen auch mehrwöchige Pausen in Kauf nehmen können.
Langsam, aber „sicher“ steigern, heisst der Grundsatz!
Tipps für eine moderate Trainingssteigerung: (als Beispiel: Laufen)
In sportwissenschaftlicher Hinsicht ist es also die Widerstandsfähigkeit des Organismus gegen Ermüdung und die rasche Wiederherstellungsfähigkeit der Ressourcen nach einer Belastung.
Unter Kondition versteht man hingegen das Leistungsvermögen bezüglich Schnelligkeit, Kraft, Beweglichkeit und Ausdauer.
Als Konditionstraining werden alle Trainingsinhalte bezeichnet, deren Ziel es ist, die konditionelle Leistungsfähigkeit zu vergrößern. Es kann in vielen verschiedenen Formen stattfinden wie Jogging, Schwimmen, Krafttraining, Yoga oder Pilates. Intervalltraining und andere spezielle Trainingsformen werden zur Steigerung der spezifischen Kondition im Leistungssport eingesetzt.
Die Gefahr bei Trainingssteigerung
Eine zu hohe Steigerung der Intensität oder des Umfanges kann eine Überlastung des Stützapparates zur Folge haben.
Halten sich Sportler nicht an die Regeln der Trainingssteigerung müssen Sie nebst Überbelastungen auch mehrwöchige Pausen in Kauf nehmen können.
Langsam, aber „sicher“ steigern, heisst der Grundsatz!
Tipps für eine moderate Trainingssteigerung: (als Beispiel: Laufen)
- Zuerst die Anzahl der Einheiten steigern, erst dann die Länge und Geschwindigkeit der Einheit ausbauen.
- Höhere Intensität = verringerter Umfang (Länge / Zeit).
- Steigerung des Umfanges bei gleicher Intensität nicht über 5 - 10 (max.)% pro Woche. Vierte Woche mit niedrigerem Umfang (Erholung - 50% der üblichen Laufkilometer).
- Regeneration ist wichtig: Stretching, Massagen, Sauna...
- Nie zwei intensive Einheiten an zwei aufeinander folgenden Tagen (ausser geübte Sportler).
- ...und ausserdem daran denken, dass uns nicht das Training schneller macht, sondern die Pausen dazwischen!
Trainingspläne
Der Vorteil eines individuellen Trainingsplans ist, dass dieser der Trainingsform und der optimalen Leistungssteigerung entspricht und die Gefahr einer Überforderung und Überbelastung wesentlich geringer ausfällt.
Konflikte

Wie entsteht ein Konflikt?
Wenn Zielsetzungen, Interessen, Meinungen, Handlungen, aber auch Erwartungen und Wertvorstellungen aufeinander prallen, die nicht miteinander vereinbar sind oder nicht vereinbar scheinen, kann ein Konflikt entstehen.
Dabei lässt sich zwischen der Konfliktstruktur, dem konkreten Konfliktverhalten (zB. tätliche Aggression) und den Konflikt begleitenden Gefühlen (zB. Wut) unterscheiden.
Ein Konflikt kann innerhalb einer Person oder zwischen zweier Personen, Parteien, Organisationen, Gruppen oder Staaten entstehen.
Welche Verantwortung trägt der Einzelne?
Die Beteiligten sind nicht immer auch die Betroffenen. Ein Konflikt zwischen den Eltern kann beispielsweise die Kinder betreffen. Ebenso sind die Beteiligten nicht immer die Verursacher (der Vater schimpft mit den Kindern, weil er gestresst von der Arbeit kommt).
Gehen wir aber mal davon aus, dass ich selber involviert bin. Der Konflikt mit meinem Gegenüber hat nicht nur mit ihm was zu tun, sondern auch immer mit mir selber. Ich habe Bedürfnisse und Gefühle und für diese sollte ich Verantwortung übernehmen. Dementsprechend muss ich akzeptieren, dass auch der Konfliktpartner Gefühle und Interessen haben kann, die von den meinen abweichen.
Wie kann ich zur Lösung eines Konflikts gelangen?
Zur persönlichen Konfliktfähigkeit gehört, dass man grundsätzlich die Bereitschaft mitbringt, den Konflikt beizulegen. Ein klärendes, offenes Gespräch ist dabei von äusserster Wichtigkeit. Dabei ist es bedeutend, seine Schwächen (aufbrausendes Verhalten) im Gespräch mit dem Gegenüber zu kennen. Kommunikationstechniken können in solchen Situationen helfen, sollen aber vorher einstudiert werden. Eine hilfreiche Kommunikationstechnik kann sein, bewusst darauf zu achten, den anderen ausreden zu lassen, offene Fragen zu stellen und einen sachlichen Umgang zu pflegen, um möglichst viel über die Bedürfnisse und Interessen, beziehungsweise den Konflikt aus Sicht des anderen zu erfahren.
Scheint die Situation zu emotionsgeladen oder das Konfliktpotential zu gross zu sein, dann kann es hilfreich sein, einen neutralen Mediator einzusetzen, der zwischen den Parteien vermittelt und gemeinsam eine Lösung herausgearbeitet werden kann.
Welche Chancen hat ein Konflikt?
Konflikte können ebenso ausarten, wie sie eine positive Wendung nehmen können. Wird konstruktiv an die Auseinandersetzung herangegangen, kann der Blick auf die bestehende Situation verändert, Kreativität ausgelöst und die Kommunikation gefördert werden.
Grundsätzlich gilt: Je früher ein Konflikt wahrgenommen und angegangen wird, desto besser!
Wenn Zielsetzungen, Interessen, Meinungen, Handlungen, aber auch Erwartungen und Wertvorstellungen aufeinander prallen, die nicht miteinander vereinbar sind oder nicht vereinbar scheinen, kann ein Konflikt entstehen.
Dabei lässt sich zwischen der Konfliktstruktur, dem konkreten Konfliktverhalten (zB. tätliche Aggression) und den Konflikt begleitenden Gefühlen (zB. Wut) unterscheiden.
Ein Konflikt kann innerhalb einer Person oder zwischen zweier Personen, Parteien, Organisationen, Gruppen oder Staaten entstehen.
Welche Verantwortung trägt der Einzelne?
Die Beteiligten sind nicht immer auch die Betroffenen. Ein Konflikt zwischen den Eltern kann beispielsweise die Kinder betreffen. Ebenso sind die Beteiligten nicht immer die Verursacher (der Vater schimpft mit den Kindern, weil er gestresst von der Arbeit kommt).
Gehen wir aber mal davon aus, dass ich selber involviert bin. Der Konflikt mit meinem Gegenüber hat nicht nur mit ihm was zu tun, sondern auch immer mit mir selber. Ich habe Bedürfnisse und Gefühle und für diese sollte ich Verantwortung übernehmen. Dementsprechend muss ich akzeptieren, dass auch der Konfliktpartner Gefühle und Interessen haben kann, die von den meinen abweichen.
Wie kann ich zur Lösung eines Konflikts gelangen?
Zur persönlichen Konfliktfähigkeit gehört, dass man grundsätzlich die Bereitschaft mitbringt, den Konflikt beizulegen. Ein klärendes, offenes Gespräch ist dabei von äusserster Wichtigkeit. Dabei ist es bedeutend, seine Schwächen (aufbrausendes Verhalten) im Gespräch mit dem Gegenüber zu kennen. Kommunikationstechniken können in solchen Situationen helfen, sollen aber vorher einstudiert werden. Eine hilfreiche Kommunikationstechnik kann sein, bewusst darauf zu achten, den anderen ausreden zu lassen, offene Fragen zu stellen und einen sachlichen Umgang zu pflegen, um möglichst viel über die Bedürfnisse und Interessen, beziehungsweise den Konflikt aus Sicht des anderen zu erfahren.
Scheint die Situation zu emotionsgeladen oder das Konfliktpotential zu gross zu sein, dann kann es hilfreich sein, einen neutralen Mediator einzusetzen, der zwischen den Parteien vermittelt und gemeinsam eine Lösung herausgearbeitet werden kann.
Welche Chancen hat ein Konflikt?
Konflikte können ebenso ausarten, wie sie eine positive Wendung nehmen können. Wird konstruktiv an die Auseinandersetzung herangegangen, kann der Blick auf die bestehende Situation verändert, Kreativität ausgelöst und die Kommunikation gefördert werden.
Grundsätzlich gilt: Je früher ein Konflikt wahrgenommen und angegangen wird, desto besser!
Konstitution

Die Grundkonstitution eines Menschen ist eine bleibende Komponente. Ist man sich ihrer bewusst und weiss sie zu berücksichtigen, hilft dies, gelassen und freudvoll durchs Leben zu gehen.
Unsere Persönlichkeit wird von vielen Aspekten geprägt, wie Erziehung, Erfahrung und Bildung. Einen grossen Einfluss auf die Charakterbildung geht aber auch von der körperlichen und der mentalen Konstitution aus. Die Grundkonstitution wird auch als körperliche Konstitution bezeichnet und als unveränderbar angesehen. Hierzu kann man die Hautbeschaffenheit, das Erscheinungsbild eines Menschen, die Stärke des Immunsystems oder die Fähigkeit bestimmte Hormone zu produzieren zählen, als auch das Temperament einer Person.
Die mentale Konstitution unterliegt direkt unserem Einfluss und ist für die „feinstoffliche“ Verarbeitung und Interpretation der erhaltenen Daten / Inputs zuständig. Je stabiler und gesünder unsere körperliche Konstitution ist, desto besser können mentale Störfaktoren (zB: Liebeskummer) abgefedert werden. Denn das körperliche und mentale Immunsystem reagieren typgerecht auf Überforderung und Stress und ist somit auf unterschiedlichen Ebenen angreifbar.
Allgemein gesagt, kann man die Konstitution als körperliche Anlage und Verfassung, sowie die psychische Struktur des Menschen in Hinblick auf dessen Belastbarkeit verstehen. Hierbei können beispielsweise Stress, Krankheiten oder auch Lebensereignisse als Belastbarkeit angesehen werden.
Bei jedem Individuum ist Konstitution einzigartig und es gibt auch keine Norm. Was ein Mensch an Potential mitbekommen hat, kann durch verschiedenste Energie- und Schwingungstherapien unterstützt und gefördert werden.
Bei konstitutionellen Behandlungen werden immer die die Grenzen und Möglichkeiten der jeweiligen Person berücksichtigt.
Grundsätzlich geht es bei der konstitutionellen Behandlung darum, dem Menschen auf allen Ebenen - der körperlichen, der geistigen, der seelischen und der spirituellen - zu helfen, sich so zu entfalten wie es ihm aus der Zusammensetzung all seiner individuellen Kompetenzen und Schwächen möglich ist. Es soll immer ein individueller, selbstbestimmter Heilungsweg sein.
Unsere Persönlichkeit wird von vielen Aspekten geprägt, wie Erziehung, Erfahrung und Bildung. Einen grossen Einfluss auf die Charakterbildung geht aber auch von der körperlichen und der mentalen Konstitution aus. Die Grundkonstitution wird auch als körperliche Konstitution bezeichnet und als unveränderbar angesehen. Hierzu kann man die Hautbeschaffenheit, das Erscheinungsbild eines Menschen, die Stärke des Immunsystems oder die Fähigkeit bestimmte Hormone zu produzieren zählen, als auch das Temperament einer Person.
Die mentale Konstitution unterliegt direkt unserem Einfluss und ist für die „feinstoffliche“ Verarbeitung und Interpretation der erhaltenen Daten / Inputs zuständig. Je stabiler und gesünder unsere körperliche Konstitution ist, desto besser können mentale Störfaktoren (zB: Liebeskummer) abgefedert werden. Denn das körperliche und mentale Immunsystem reagieren typgerecht auf Überforderung und Stress und ist somit auf unterschiedlichen Ebenen angreifbar.
Allgemein gesagt, kann man die Konstitution als körperliche Anlage und Verfassung, sowie die psychische Struktur des Menschen in Hinblick auf dessen Belastbarkeit verstehen. Hierbei können beispielsweise Stress, Krankheiten oder auch Lebensereignisse als Belastbarkeit angesehen werden.
Bei jedem Individuum ist Konstitution einzigartig und es gibt auch keine Norm. Was ein Mensch an Potential mitbekommen hat, kann durch verschiedenste Energie- und Schwingungstherapien unterstützt und gefördert werden.
Bei konstitutionellen Behandlungen werden immer die die Grenzen und Möglichkeiten der jeweiligen Person berücksichtigt.
Grundsätzlich geht es bei der konstitutionellen Behandlung darum, dem Menschen auf allen Ebenen - der körperlichen, der geistigen, der seelischen und der spirituellen - zu helfen, sich so zu entfalten wie es ihm aus der Zusammensetzung all seiner individuellen Kompetenzen und Schwächen möglich ist. Es soll immer ein individueller, selbstbestimmter Heilungsweg sein.
Kraftorte

Als Ort der Kraft wird ein Ort bezeichnet, dem eine energetisierende Wirkung zugesprochen wird. Meistens wirkt diese als positive, psychische Energie, welche eine stärkende und beruhigende Wirkung ausübt. Selbst Plätze, die subjektiv als erholsam, beruhigend oder aufbauend erlebt werden zählen dazu.
Esoterischer Kraftort
Nach esoterischen Vorstellungen besitzen solche geographischen Kraftorte eine besondere Erdstrahlung. Dies können mythische, magische, geomantische oder auch Feng Shui-Energien sein. Kultstätten und markante geographische Orte wie Quellen, Schluchten, Berggipfel, alte Bäume und Lichtungen gelten als solche Kraftorte.
Innerer Kraftort
Hier werden Orte aufgesucht, die sowohl Bestandteil dieser Welt sein können, als auch erfundene Plätze, die dem Selbst zur Ruhe, Erholung, Stressbewältigung und als Rückzugsort dienen sollen. Diese Orte können immer wieder durch das Schliessen der Augen und Vorstellen aufgesucht werden. Es sind Orte, an denen man sich sicher fühlt und alles Positive aufnehmen und in Energie umwandeln kann. Man kann sie aber auch nach Belieben verändern und umgestalten und sich auch auf Fantasiereisen begeben.
Besonders gerne wird diese Art der Entspannung oder auch Aufmerksamkeitslenkung auch bei psychologischen Schmerztherapien angewandt. In diesem Falle wird der Patient angeleitet, er wird gebeten sich einen Platz aus der Erinnerung vorzustellen, an dem er sich besonders wohl und gestärkt fühlte.
Esoterischer Kraftort
Nach esoterischen Vorstellungen besitzen solche geographischen Kraftorte eine besondere Erdstrahlung. Dies können mythische, magische, geomantische oder auch Feng Shui-Energien sein. Kultstätten und markante geographische Orte wie Quellen, Schluchten, Berggipfel, alte Bäume und Lichtungen gelten als solche Kraftorte.
Innerer Kraftort
Hier werden Orte aufgesucht, die sowohl Bestandteil dieser Welt sein können, als auch erfundene Plätze, die dem Selbst zur Ruhe, Erholung, Stressbewältigung und als Rückzugsort dienen sollen. Diese Orte können immer wieder durch das Schliessen der Augen und Vorstellen aufgesucht werden. Es sind Orte, an denen man sich sicher fühlt und alles Positive aufnehmen und in Energie umwandeln kann. Man kann sie aber auch nach Belieben verändern und umgestalten und sich auch auf Fantasiereisen begeben.
Besonders gerne wird diese Art der Entspannung oder auch Aufmerksamkeitslenkung auch bei psychologischen Schmerztherapien angewandt. In diesem Falle wird der Patient angeleitet, er wird gebeten sich einen Platz aus der Erinnerung vorzustellen, an dem er sich besonders wohl und gestärkt fühlte.
L
Larimar-Atlantisstein

Dieser wunderschöne Stein gilt als Überbleibsel des untergegangenen Inselstaates Atlantis und wurde schon von Urvölkern als Heilstein benutzt. Er soll grosse heilende Wirkungen auf den Körper und die Psyche haben. Daher wird dieser Stein gerne als Schmuck oder Trommelstein auf sich getragen.
Bisher gibt es weltweit nur einen Fundort, dieser liegt in der Dominikanischen Republik. Die Bestände sind schon weitgehend erschöpft, daher steigt jedes Jahr der Wert jedes einzelnen Steines.
Der Larimar ist eine blau-weiss gewolkte Variation von Pektolith und gehört zu den Kettensilikaten. Der Larimar ist härter als der gängige Pektolith und tritt ausschliesslich in dichten, feinkristalligen Aggregaten auf. Vanadium verleiht dem Stein die himmelblaue Farbe. Zudem ist er von weissen Stellen durchzogen. Je dunkler das Blau, desto härter und wertvoller der Stein.
Weitere spannende Informationen über den Larimar, im speziellen über die heilenden Wirkungen, Geschichte und Abbau finden Sie unter www.larimarwelt.ch
Bisher gibt es weltweit nur einen Fundort, dieser liegt in der Dominikanischen Republik. Die Bestände sind schon weitgehend erschöpft, daher steigt jedes Jahr der Wert jedes einzelnen Steines.
Der Larimar ist eine blau-weiss gewolkte Variation von Pektolith und gehört zu den Kettensilikaten. Der Larimar ist härter als der gängige Pektolith und tritt ausschliesslich in dichten, feinkristalligen Aggregaten auf. Vanadium verleiht dem Stein die himmelblaue Farbe. Zudem ist er von weissen Stellen durchzogen. Je dunkler das Blau, desto härter und wertvoller der Stein.
Weitere spannende Informationen über den Larimar, im speziellen über die heilenden Wirkungen, Geschichte und Abbau finden Sie unter www.larimarwelt.ch
Lebensgestaltung

Jede Person ist für die Gestaltung ihres Lebens selber verantwortlich und daher ist die Lebensgestaltung individuell und gehört zu der Privatsphäre einer Person.
Es ist die Kunst, die Gegebenheiten nicht einfach so hinzunehmen sondern sich aktiv in den Prozess einzugreifen und sich das Leben so gut wie möglich nach seinen Vorstellungen formen. Es ist also ein kreativer Akt, in dem etwas Neues, immer Individuelles entsteht. So wie sich die Vorlieben, die Meinungen, gar die Persönlichkeit verändert, kann sich die Gestaltung eines jeden Lebensabschnittes wandeln. Die Verantwortung für die Gestaltung des Lebensweges besteht immer bei der Person selbst.
Kompetente Fach- und Feizeitstellen können jederzeit in Anspruch genommen werden. Sie beraten und unterstützen Menschen in einer ganzheitlichen Art beim Reflektieren über den gestalterischen Umgang mit dem Projekt Leben.
Nichts in der Welt ist schwierig, es sind nur die eigenen Gedanken, welche den Dingen diesen Anschein geben.
Wu Cheng`en
Es ist die Kunst, die Gegebenheiten nicht einfach so hinzunehmen sondern sich aktiv in den Prozess einzugreifen und sich das Leben so gut wie möglich nach seinen Vorstellungen formen. Es ist also ein kreativer Akt, in dem etwas Neues, immer Individuelles entsteht. So wie sich die Vorlieben, die Meinungen, gar die Persönlichkeit verändert, kann sich die Gestaltung eines jeden Lebensabschnittes wandeln. Die Verantwortung für die Gestaltung des Lebensweges besteht immer bei der Person selbst.
Kompetente Fach- und Feizeitstellen können jederzeit in Anspruch genommen werden. Sie beraten und unterstützen Menschen in einer ganzheitlichen Art beim Reflektieren über den gestalterischen Umgang mit dem Projekt Leben.
Nichts in der Welt ist schwierig, es sind nur die eigenen Gedanken, welche den Dingen diesen Anschein geben.
Wu Cheng`en
Lyme-Borreliose

Was ist eine Lyme-Borreliose?
Es ist eine Infektionskrankheit, die in der Regel durch infizierte Zecken, in seltenen Fällen auch über Steckmücken oder Bremsen, übertragen werden kann. Beim Blutsaugen geben die Insekten die Erreger an die Betroffenen weiter. Die Erreger der Borreliose sind Bakterien der Gruppe Borrelien.
Die Gefahr einer Infektion besteht in vielen Teilen der Schweiz und sogar weltweit. In der Zeckensaison, welche von März bis Oktober dauert, ist die Ansteckungsgefahr am Grössten. Selten können auch Zeckenbisse ausserhalb der Saison vorkommen und eine Übertragung mit sich ziehen.
Wo lauert die Gefahr?
Zecken leben in hohem Gras, in Büschen, in Dickichten und in Wäldern. Bei Aktivitäten in der Natur (Wandern, Joggen, Camping etc.), im Park oder im Garten ist das Risiko erhöht, sich eine Infektion einzufangen. Dies geschieht vorwiegend, wenn Zecken an ungeschützte Körperstellen, wie nackte Beine, gelangen können.
Aber auch Haustiere (Hunde, Katzen) können von draussen infizierte Zecken mit in die Wohnung bringen. Als praktisch zeckenfrei zählen lediglich Regionen oberhalb von ca. 1500 Metern über Meer.
Aktiv sind die Zecken vor allem im Frühling und Sommer, deshalb häufen sich in diesen Jahreszeiten die Krankheitsfälle. Zwischen der Infektion und den ersten Symptomen kann manchmal viel Zeit vergehen.
Zecken fühlen sich an leicht feuchten und geschützten Körperstellen wohl und lassen ihrem Hunger freien Lauf. Nach einem ausgiebigen Waldspaziergang beispielsweise, wird empfohlen, den ganzen Körper nach möglichen Zecken abzusuchen, besonderes Augenmerk auf Schambereich oder Achselhöhlen werfen.
Wie findet die Übertragung statt? Und wie entferne ich die Zecke richtig?
Die Bakterien werden von den Zecken beim Blutsaugen aufgenommen und bei der nächsten Mahlzeit weitergegeben. Die Erreger befinden sich im Darm des Insekts, weshalb eine Übertragung nicht gleich beim Stich stattfinden muss. Je länger die Zecke in der Haut bleibt, desto höher ist folglich auch das Risiko einer Ansteckung. Deshalb sollten die kleinen Blutsauger so schnell wie möglich entfernt werden. Dabei sollte sie nicht gequetscht werden, denn das erhöht die Wahrscheinlichkeit, dass sie die Krankheitskeime über den Speichel in die Stichwunde abgibt. Die Zecke sollte mit einer Pinzette entfernt werden, indem man sie am kleinen schwarzen Körper greift und herauszieht. Nicht drehen! Dabei soll darauf geachtet werden, dass sie mit dem Kopf aus der Wunde gezogen wird, es sollte nichts in der Bisswunde verbleiben. Anschliessend die Bisswunde mit Wunddesinfektionsmittel desinfizieren. Hausmittelchen sind nicht empfehlenswert, lassen Sie also die Finger von Öl, Nagellack, Klebstoff und Co.
Was tun, wenn der Kopf der Zecke abreißt und stecken bleibt? Am besten gut beobachten, ob sich die Stelle entzündet. Ist dies der Fall, ist ein Besuch beim Arzt ratsam. Zusätzlich sollte die Stelle sogar noch einige Monate nach dem Biss beobachtet werden. Sollte eine Rötung auftreten, die sich ausbreitet, könnte es sich um eine Wanderröte und somit um eine Infektion handeln.
Häufig bleiben die kleinen Spinnentiere unbemerkt. Besonders dann sind sie von blossem Auge kaum zu erkennen, wenn sie sich noch in einem frühen Entwicklungsstadium befinden und sich noch nicht vollgesogen haben. Viele Borreliose-Patienten können sich gar nicht an einen Stich erinnern.
Welche Symptome kommen vor?
Borreliosepatienten leiden oft an Allgemeinsymptomen wie Abgeschlagenheit, Fieber, Nachtschweiss, Gelenk- und Muskelschmerzen, für die auch andere Ursachen in Frage kommen würden. Daher ist es wichtig, die Blutwerte richtig zu deuten, um nicht voreilig eine (Neuro-)Borreliose zu diagnostizieren.
Die Krankheit verläuft typischerweise in drei Phasen, die mit unterschiedlichen Beschwerden einhergehen. Allerdings müssen die drei Stadien nicht alle durchlaufen werden. Sie können milder oder schwerer oder gar in einer anderen Reihenfolge auftreten. Aus diesem Grund ist die Diagnose nicht immer einfach.
Phase 1 – Hautinfektion: An der Bissstelle kann sich Tage oder Wochen später die charakteristische ringförmige Wanderröte zeigen, deren Durchmesser ansteigen kann, während dem die Mitte immer blasser wird. Begleitsymptome sind Fieber, Bindehautentzündungen, sowie Muskel- und Gelenkbeschwerden.
Phase2 – Ausbreitung im Organismus: Nach ca. einem bis sechs Monate nach dem Biss, haben sich die Krankheitserreger im Körper verbreitet. Ist das Nervensystem befallen, kann es zu Lähmungen und Sensibilitätsstörungen führen. Entzündungen von Gehirn, Hirnhäuten und Rückenmark treten seltener auf.
Phase 3 – Chronifizierung: weitere Symptome können sich in seltenen Fällen sogar erst nach Monaten bis Jahren einstellen. Betroffen sind dann vor allem Gelenke, Haut und Nervensystem. Als Beispiel ist die Lyme-Arthritis zu nennen, bei der sich einzelne Gelenke (z.B. Kniegelenke) entzünden und anhaltende oder schubhafte Schmerzen verursachen. Zudem kann es zu Hautveränderungen kommen. Im schlimmsten Fall können die in Phase 2 genannten Entzündungen chronisch werden.
Welche Therapiemöglichkeiten gibt es?
Eine Borreliose sollte so früh wie möglich behandelt werden, damit das Risiko eines chronischen Verlaufes minimiert werden kann. In der Regel wird Antibiotika verschrieben. In der Regel beträgt die Behandlungsdauer zwei bis drei Wochen. Von längeren Therapien ist abzuraten, da sie nach Expertenmeinungen, aufgrund von Medikamentennebenwirkungen mit höheren Risiken verbunden sind. Da es keine Impfung gegen Lyme-Borreliose gibt, sind Massnahmen zum Schutz vor Zeckenbissen besonders wichtig. Gleichzeitig lassen sich so auch andere Krankheiten vorbeugen, die durch Zecken übertragen werden, wie zum Beispiel der Frühsommer-Meningoenzephalitis.
Diese Infektionen hinterlassen keine lebenslange Immunität. Eine Heilung ist aber selbst nach jahrelangem Krankheitsverlauf noch möglich. Kann hingegen aber auch dauerhafte Schäden hinterlassen.
Wie kann ich mich vor Zecken schützen?
Ein sicherer Schutz vor Zecken existiert nicht. Trotzdem gibt es einige Massnahmen, die man beherzigen soll:
Es ist eine Infektionskrankheit, die in der Regel durch infizierte Zecken, in seltenen Fällen auch über Steckmücken oder Bremsen, übertragen werden kann. Beim Blutsaugen geben die Insekten die Erreger an die Betroffenen weiter. Die Erreger der Borreliose sind Bakterien der Gruppe Borrelien.
Die Gefahr einer Infektion besteht in vielen Teilen der Schweiz und sogar weltweit. In der Zeckensaison, welche von März bis Oktober dauert, ist die Ansteckungsgefahr am Grössten. Selten können auch Zeckenbisse ausserhalb der Saison vorkommen und eine Übertragung mit sich ziehen.
Wo lauert die Gefahr?
Zecken leben in hohem Gras, in Büschen, in Dickichten und in Wäldern. Bei Aktivitäten in der Natur (Wandern, Joggen, Camping etc.), im Park oder im Garten ist das Risiko erhöht, sich eine Infektion einzufangen. Dies geschieht vorwiegend, wenn Zecken an ungeschützte Körperstellen, wie nackte Beine, gelangen können.
Aber auch Haustiere (Hunde, Katzen) können von draussen infizierte Zecken mit in die Wohnung bringen. Als praktisch zeckenfrei zählen lediglich Regionen oberhalb von ca. 1500 Metern über Meer.
Aktiv sind die Zecken vor allem im Frühling und Sommer, deshalb häufen sich in diesen Jahreszeiten die Krankheitsfälle. Zwischen der Infektion und den ersten Symptomen kann manchmal viel Zeit vergehen.
Zecken fühlen sich an leicht feuchten und geschützten Körperstellen wohl und lassen ihrem Hunger freien Lauf. Nach einem ausgiebigen Waldspaziergang beispielsweise, wird empfohlen, den ganzen Körper nach möglichen Zecken abzusuchen, besonderes Augenmerk auf Schambereich oder Achselhöhlen werfen.
Wie findet die Übertragung statt? Und wie entferne ich die Zecke richtig?
Die Bakterien werden von den Zecken beim Blutsaugen aufgenommen und bei der nächsten Mahlzeit weitergegeben. Die Erreger befinden sich im Darm des Insekts, weshalb eine Übertragung nicht gleich beim Stich stattfinden muss. Je länger die Zecke in der Haut bleibt, desto höher ist folglich auch das Risiko einer Ansteckung. Deshalb sollten die kleinen Blutsauger so schnell wie möglich entfernt werden. Dabei sollte sie nicht gequetscht werden, denn das erhöht die Wahrscheinlichkeit, dass sie die Krankheitskeime über den Speichel in die Stichwunde abgibt. Die Zecke sollte mit einer Pinzette entfernt werden, indem man sie am kleinen schwarzen Körper greift und herauszieht. Nicht drehen! Dabei soll darauf geachtet werden, dass sie mit dem Kopf aus der Wunde gezogen wird, es sollte nichts in der Bisswunde verbleiben. Anschliessend die Bisswunde mit Wunddesinfektionsmittel desinfizieren. Hausmittelchen sind nicht empfehlenswert, lassen Sie also die Finger von Öl, Nagellack, Klebstoff und Co.
Was tun, wenn der Kopf der Zecke abreißt und stecken bleibt? Am besten gut beobachten, ob sich die Stelle entzündet. Ist dies der Fall, ist ein Besuch beim Arzt ratsam. Zusätzlich sollte die Stelle sogar noch einige Monate nach dem Biss beobachtet werden. Sollte eine Rötung auftreten, die sich ausbreitet, könnte es sich um eine Wanderröte und somit um eine Infektion handeln.
Häufig bleiben die kleinen Spinnentiere unbemerkt. Besonders dann sind sie von blossem Auge kaum zu erkennen, wenn sie sich noch in einem frühen Entwicklungsstadium befinden und sich noch nicht vollgesogen haben. Viele Borreliose-Patienten können sich gar nicht an einen Stich erinnern.
Welche Symptome kommen vor?
Borreliosepatienten leiden oft an Allgemeinsymptomen wie Abgeschlagenheit, Fieber, Nachtschweiss, Gelenk- und Muskelschmerzen, für die auch andere Ursachen in Frage kommen würden. Daher ist es wichtig, die Blutwerte richtig zu deuten, um nicht voreilig eine (Neuro-)Borreliose zu diagnostizieren.
Die Krankheit verläuft typischerweise in drei Phasen, die mit unterschiedlichen Beschwerden einhergehen. Allerdings müssen die drei Stadien nicht alle durchlaufen werden. Sie können milder oder schwerer oder gar in einer anderen Reihenfolge auftreten. Aus diesem Grund ist die Diagnose nicht immer einfach.
Phase 1 – Hautinfektion: An der Bissstelle kann sich Tage oder Wochen später die charakteristische ringförmige Wanderröte zeigen, deren Durchmesser ansteigen kann, während dem die Mitte immer blasser wird. Begleitsymptome sind Fieber, Bindehautentzündungen, sowie Muskel- und Gelenkbeschwerden.
Phase2 – Ausbreitung im Organismus: Nach ca. einem bis sechs Monate nach dem Biss, haben sich die Krankheitserreger im Körper verbreitet. Ist das Nervensystem befallen, kann es zu Lähmungen und Sensibilitätsstörungen führen. Entzündungen von Gehirn, Hirnhäuten und Rückenmark treten seltener auf.
Phase 3 – Chronifizierung: weitere Symptome können sich in seltenen Fällen sogar erst nach Monaten bis Jahren einstellen. Betroffen sind dann vor allem Gelenke, Haut und Nervensystem. Als Beispiel ist die Lyme-Arthritis zu nennen, bei der sich einzelne Gelenke (z.B. Kniegelenke) entzünden und anhaltende oder schubhafte Schmerzen verursachen. Zudem kann es zu Hautveränderungen kommen. Im schlimmsten Fall können die in Phase 2 genannten Entzündungen chronisch werden.
Welche Therapiemöglichkeiten gibt es?
Eine Borreliose sollte so früh wie möglich behandelt werden, damit das Risiko eines chronischen Verlaufes minimiert werden kann. In der Regel wird Antibiotika verschrieben. In der Regel beträgt die Behandlungsdauer zwei bis drei Wochen. Von längeren Therapien ist abzuraten, da sie nach Expertenmeinungen, aufgrund von Medikamentennebenwirkungen mit höheren Risiken verbunden sind. Da es keine Impfung gegen Lyme-Borreliose gibt, sind Massnahmen zum Schutz vor Zeckenbissen besonders wichtig. Gleichzeitig lassen sich so auch andere Krankheiten vorbeugen, die durch Zecken übertragen werden, wie zum Beispiel der Frühsommer-Meningoenzephalitis.
Diese Infektionen hinterlassen keine lebenslange Immunität. Eine Heilung ist aber selbst nach jahrelangem Krankheitsverlauf noch möglich. Kann hingegen aber auch dauerhafte Schäden hinterlassen.
Wie kann ich mich vor Zecken schützen?
Ein sicherer Schutz vor Zecken existiert nicht. Trotzdem gibt es einige Massnahmen, die man beherzigen soll:
- Bei Ausflügen in die Natur, sollte die Kleidung die Haut möglichst vollständig bedecken. Die Hosenbeine – wenn machbar – in die Schuhe stecken.
- Zecken sieht man auf heller Kleidung besser als auf dunkler
- Auf glatten Stoffen können sich die Blutsauger weniger gut festhalten
- Offene Schuhe oder barfuss Laufen am oder im Wald und in hohem Gras vermeiden
- Insektenabwehrmittel schützen wenige Stunden vor den Tieren
- Nach einem Ausflug Haut und Kleidung sorgfältig nach Zecken absuchen – Zecken, die bereits gestochen haben, rasch entfernen.
- Haustiere mit Freigang sollen ebenfalls regelmässig nach Zecken abgesucht werden
Lymphödem
Definition
Unter einem Ödem, umgangssprachlich ''Wassersucht'', verstehen wir eine Gewebeschwellung aufgrund einer Flüssigkeitseinlagerung aus dem Gefässsystem. Als Lymphödem bezeichnet man eine sichtbare und tastbare Flüssigkeitsansammlung im Zwischenzellraum. Lymphödeme finden sich am häufigsten an den Gliedmassen. Sie können jedoch auch im Gesicht, am Hals, Körperstamm und an den äusseren weiblichen und männlichen Geschlechtsorganen auftreten.
Die Lymphflüssigkeit (Lymphe) ist eiweissreich, ein Lymphödem somit, im Unterschied zu anderen Ödemen, eine eiweissreiche Flüssigkeitsansammlung im Gewebe. Die Ablagerung von Eiweiss im Gewebe löst eine Entzündungsreaktion aus, die zu einer Bindegewebsvermehrung führt. Dies führt mit der Zeit zu einer zunehmenden Gewebeverhärtung mit Funktionsbeeinträchtigung, Infektanfälligkeit (Wundrose), Schmerzen und Neigung zu chronischen Wunden.
Ursachen
Lymphgefässe, die den menschlichen Körper als dichtes Netzwerk durchziehen, sorgen normalerweise dafür, dass überschüssige Gewebsflüssigkeit und mit ihr auch Abfallstoffe und Krankheitserreger aus dem Gewebe abtransportiert werden. Bei Erkrankungen oder Schädigung der Lymphgefässe, zum Beispiel bei Entzündungen, Infektionen, Verengung / Verschluss, Operationen oder Bestrahlung, ist dieser Lymphabfluss gestört. Es kommt zu einem Lymphstau im Gewebe und ein Lymphödem bildet sich aus.
Entsprechend der Ursachen wird zwischen primären und sekundären Lymphödem unterschieden.
Primäre Lymphödeme
Primäre Lymphödeme beruhen auf einer genetisch bedingten Entwicklungsstörung des Lymphgefässsystems. Sie können familiär gehäuft auftreten. Man spricht dann von einem erblichen (hereditären) Lymphödem. Häufiger sind spontane genetische Veränderungen, das heisst weitere Familienmitglieder sind nicht betroffen. Primäre Lymphödeme treten bevorzugt bei Frauen und im jugendlichen Alter (Altersgipfel 17 Jahre) auf. Gelegentlich sind sie aber auch schon bei Geburt oder im Säuglingsalter nachweisbar oder zeigen sich erst in späteren Lebensabschnitten.
Sekundäre Lymphödeme
Sekundäre Lymphödeme sind erworben. Als mögliche Ursachen kommen in Frage:
Symptome
Das Lymphödem zeigt sich als einseitige oder einseitig betonte Gliedmassenschwellung, die unbehandelt chronisch fortschreitend verläuft. Häufig sind Schweregefühl und Spannungsgefühl, selten wird über Schmerzen geklagt.
Während das primäre Lymphödem meist an Fuss oder Hand seinen Ausgang nimmt, beginnt das sekundäre Lymphödem am Oberschenkel oder Oberarm. Das Lymphödem des Körperstammes oder der Brust ist zumeist symptomarm.
Man unterscheidet 4 Stadien eines Lymphödems:
Diagnose
Die Diagnose ist für den Spezialisten in der Regel einfach zu stellen. Es genügen fast immer die ausführliche Befragung (Ödem-Anamnese) und die klinische Untersuchung.
Wichtig ist dabei der Nachweis einer Bindegewebsvermehrung in der Haut, die man an einer Hautfaltendicke über 2 mm erkennt. Sie ist beweisend für das Vorliegen eines Lymphödems. Findet sich dieser Befund an der 2. Zehe oder dem 2. Finger, so spricht man von einem Stemmer`schen Hautfaltenzeichen (nur schwer oder gar nicht abhebbare Hautfalte). Die Untersuchung erfolgt mit den Fingern (Pinzettengriff) oder mit Hilfe eines Messgerätes. Ein Fehlen dieses Zeichens schliesst jedoch ein Lymphödem nicht aus. Fast immer ist eine Ultraschalluntersuchung der Gefässe und des Gewebes sinnvoll, um Begleiterkrankungen zu erkennen und die Hautdicke zu messen, ebenso eine Volumenbestimmung (Perometrie). Weitere technische Verfahren werden nur sehr selten benötigt.
Therapie
Konservative Massnahmen
Grundlage jeder lymphologischen Behandlung ist die sogenannte Komplexe Physikalische Entstauungstherapie (KPE). Sie setzt sich zusammen aus der manuellen Lymphdrainage (MLD; Massagetechnik zur Anregung der Lymphgefässe), der Kompressionstherapie (Verbände und/oder Kompressionsteile in flachgestrickter Nahtware), gymnastischer Übungsbehandlung und intensiver Hautpflege.
Zu Beginn ist meist eine Entstauungsphase (meist 1 bis 2 Wochen, gelegentlich auch länger) mit täglicher MLD und Anlage von Kompressionsverbänden erforderlich, die ambulant oder, in schweren Fällen, während eines Spitalaufenthalts durchgeführt werden kann. Ziel ist die Verminderung des Ödems sowie die Lockerung des Bindegewebes.
In der Optimierungs- und Erhaltungsphase kommt die MLD ein- bis zweimal wöchentlich zur Anwendung, sofern erforderlich auch mit Anlage eines Kompressionsverbandes. An den übrigen Tagen wird die Kompressionsbestrumpfung, die an der Rückseite eine Naht aufweisen muss, getragen. Diese Massnahmen sind in der Regel lebenslang durchzuführen. Dies geschieht am besten innerhalb eines lymphologischen Netzwerkes aus Ärzten, Lymphtherapeuten und erfahrenen Orthopädiefachgeschäften.
Medikamente
Die regelmässige Einnahme von Wassertabletten (Diuretika) ist, sofern sie nicht der Behandlung einer anderen Erkrankung (z. B. Herzschwäche, Bluthochdruck) dient abzulehnen, da sie die Eiweisskonzentration im Gewebe erhöhen und damit die Bindegewebsvermehrung begünstigen.
Chirurgische Massnahmen
Vor allem beim sekundären Lymphödem sind unter bestimmten Bedingungen operative Verfahren (Transplantation von Lymphgefässen oder Lymphknoten, Verbindungen zwischen Lymphgefässen oder zwischen Lymphgefässen und Venen) sinnvoll. Diesen sollte immer eine 6-monatige konservative Therapie vorangestellt werden. Da viele Lymphödeme in ihrem Verlauf in Fettgewebe umgewandelt werden, wird hier zunehmend die Fettabsaugung empfohlen. Ihre Bedeutung kann derzeit noch nicht abgeschätzt werden und ist Einzelfällen in der Hand erfahrener Spezialisten vorbehalten.
Mögliche Komplikationen
Komplikationen sind vor allem im Stadium 2 und 3 anzutreffen. Es handelt sich dabei um:
Bewegungseinschränkungen durch zunehmende bindegewebige Verhärtungen mit Beeinträchtigung von Sehnen, Bändern und Gelenken
Vorbeugemassnahmen
Eine Prävention des primären Lymphödems ist derzeit nicht möglich. Wichtig ist, wie auch beim sekundären Lymphödem, die frühzeitige Diagnose und Therapie, um fortgeschrittene Stadien des Lymphödems zu vermeiden.
Einen erheblichen Beitrag leisten ferner das kritische Abwägen, ob oder wann bestimmte Operationen angezeigt sind, sowie eine entsprechende Aufklärung, zum Beispiel:
Wichtig ist auch eine qualifizierte reisemedizinische Beratung vor Fahrten in Länder, in denen Infektionen mit Fadenwürmern (Filarien) häufig sind.
Zur Verhinderung einer Wundrose sollten Patienten mit einem bekannten Lymphödem folgendes beachten:
Mitnahme eines geeigneten Antibiotikums in den Urlaub.
Unter einem Ödem, umgangssprachlich ''Wassersucht'', verstehen wir eine Gewebeschwellung aufgrund einer Flüssigkeitseinlagerung aus dem Gefässsystem. Als Lymphödem bezeichnet man eine sichtbare und tastbare Flüssigkeitsansammlung im Zwischenzellraum. Lymphödeme finden sich am häufigsten an den Gliedmassen. Sie können jedoch auch im Gesicht, am Hals, Körperstamm und an den äusseren weiblichen und männlichen Geschlechtsorganen auftreten.
Die Lymphflüssigkeit (Lymphe) ist eiweissreich, ein Lymphödem somit, im Unterschied zu anderen Ödemen, eine eiweissreiche Flüssigkeitsansammlung im Gewebe. Die Ablagerung von Eiweiss im Gewebe löst eine Entzündungsreaktion aus, die zu einer Bindegewebsvermehrung führt. Dies führt mit der Zeit zu einer zunehmenden Gewebeverhärtung mit Funktionsbeeinträchtigung, Infektanfälligkeit (Wundrose), Schmerzen und Neigung zu chronischen Wunden.
Ursachen
Lymphgefässe, die den menschlichen Körper als dichtes Netzwerk durchziehen, sorgen normalerweise dafür, dass überschüssige Gewebsflüssigkeit und mit ihr auch Abfallstoffe und Krankheitserreger aus dem Gewebe abtransportiert werden. Bei Erkrankungen oder Schädigung der Lymphgefässe, zum Beispiel bei Entzündungen, Infektionen, Verengung / Verschluss, Operationen oder Bestrahlung, ist dieser Lymphabfluss gestört. Es kommt zu einem Lymphstau im Gewebe und ein Lymphödem bildet sich aus.
Entsprechend der Ursachen wird zwischen primären und sekundären Lymphödem unterschieden.
Primäre Lymphödeme
Primäre Lymphödeme beruhen auf einer genetisch bedingten Entwicklungsstörung des Lymphgefässsystems. Sie können familiär gehäuft auftreten. Man spricht dann von einem erblichen (hereditären) Lymphödem. Häufiger sind spontane genetische Veränderungen, das heisst weitere Familienmitglieder sind nicht betroffen. Primäre Lymphödeme treten bevorzugt bei Frauen und im jugendlichen Alter (Altersgipfel 17 Jahre) auf. Gelegentlich sind sie aber auch schon bei Geburt oder im Säuglingsalter nachweisbar oder zeigen sich erst in späteren Lebensabschnitten.
Sekundäre Lymphödeme
Sekundäre Lymphödeme sind erworben. Als mögliche Ursachen kommen in Frage:
- Behandlung bösartiger Tumoren, häufig mit Bestrahlung (z. B. Brustkrebs , schwarzer Hautkrebs , Prostatakrebs etc.)
- Verletzungen
- Operationen (z. B. Entfernung von Krampfadern, Venenentnahme zur Anlage eines Bypasses am Herzen, chirurgische Eingriffe an den Beingefässen)
- Wundrose (Erysipel, eine durch Bakterien hervorgerufene Hautinfektion): Jede Wundrose, die nicht erklärt werden kann, ist verdächtig auf das Vorliegen einer Schädigung der Lymphgefässe und sollte abgeklärt werden.
- Infektion mit Fadenwürmern (Filariose): weltweit die häufigste Ursache eines Lymphödems
- Selbsteinwirkung des Patienten, in der Regel durch Abschnürung einer Gliedmasse
Symptome
Das Lymphödem zeigt sich als einseitige oder einseitig betonte Gliedmassenschwellung, die unbehandelt chronisch fortschreitend verläuft. Häufig sind Schweregefühl und Spannungsgefühl, selten wird über Schmerzen geklagt.
Während das primäre Lymphödem meist an Fuss oder Hand seinen Ausgang nimmt, beginnt das sekundäre Lymphödem am Oberschenkel oder Oberarm. Das Lymphödem des Körperstammes oder der Brust ist zumeist symptomarm.
Man unterscheidet 4 Stadien eines Lymphödems:
- Stadium 0, Latenzstadium: Die Lymphgefässe sind geschädigt, es treten aber noch keine Symptome auf.
- Stadium 1, reversibles Stadium: Die Schwellung ist weich, Daumendruck hinterlässt Dellen. Das Ödem bildet sich durch Hochlagerung der Gliedmasse oder über Nacht zurück, es ist also reversibel (der Ausgangszustand kann wiederhergestellt werden).
- Stadium 2, spontan irreversibles Stadium: Das Ödem wird zunehmend härter durch Bindegewebsvermehrung, keine oder nur geringe Dellenbildung, kein Abschwellen nach Hochlagerung (irreversibler Zustand, der Ausgangszustand kann also nicht wiederhergestellt werden).
- Stadium 3, Elephantiasis: ausgedehnte bindegewebige Veränderungen, Vermehrung von Fettgewebe, unförmige Gliedmassenschwellung, Einschränkung der Beweglichkeit, Komplikationen.
Diagnose
Die Diagnose ist für den Spezialisten in der Regel einfach zu stellen. Es genügen fast immer die ausführliche Befragung (Ödem-Anamnese) und die klinische Untersuchung.
Wichtig ist dabei der Nachweis einer Bindegewebsvermehrung in der Haut, die man an einer Hautfaltendicke über 2 mm erkennt. Sie ist beweisend für das Vorliegen eines Lymphödems. Findet sich dieser Befund an der 2. Zehe oder dem 2. Finger, so spricht man von einem Stemmer`schen Hautfaltenzeichen (nur schwer oder gar nicht abhebbare Hautfalte). Die Untersuchung erfolgt mit den Fingern (Pinzettengriff) oder mit Hilfe eines Messgerätes. Ein Fehlen dieses Zeichens schliesst jedoch ein Lymphödem nicht aus. Fast immer ist eine Ultraschalluntersuchung der Gefässe und des Gewebes sinnvoll, um Begleiterkrankungen zu erkennen und die Hautdicke zu messen, ebenso eine Volumenbestimmung (Perometrie). Weitere technische Verfahren werden nur sehr selten benötigt.
Therapie
Konservative Massnahmen
Grundlage jeder lymphologischen Behandlung ist die sogenannte Komplexe Physikalische Entstauungstherapie (KPE). Sie setzt sich zusammen aus der manuellen Lymphdrainage (MLD; Massagetechnik zur Anregung der Lymphgefässe), der Kompressionstherapie (Verbände und/oder Kompressionsteile in flachgestrickter Nahtware), gymnastischer Übungsbehandlung und intensiver Hautpflege.
Zu Beginn ist meist eine Entstauungsphase (meist 1 bis 2 Wochen, gelegentlich auch länger) mit täglicher MLD und Anlage von Kompressionsverbänden erforderlich, die ambulant oder, in schweren Fällen, während eines Spitalaufenthalts durchgeführt werden kann. Ziel ist die Verminderung des Ödems sowie die Lockerung des Bindegewebes.
In der Optimierungs- und Erhaltungsphase kommt die MLD ein- bis zweimal wöchentlich zur Anwendung, sofern erforderlich auch mit Anlage eines Kompressionsverbandes. An den übrigen Tagen wird die Kompressionsbestrumpfung, die an der Rückseite eine Naht aufweisen muss, getragen. Diese Massnahmen sind in der Regel lebenslang durchzuführen. Dies geschieht am besten innerhalb eines lymphologischen Netzwerkes aus Ärzten, Lymphtherapeuten und erfahrenen Orthopädiefachgeschäften.
Medikamente
Die regelmässige Einnahme von Wassertabletten (Diuretika) ist, sofern sie nicht der Behandlung einer anderen Erkrankung (z. B. Herzschwäche, Bluthochdruck) dient abzulehnen, da sie die Eiweisskonzentration im Gewebe erhöhen und damit die Bindegewebsvermehrung begünstigen.
Chirurgische Massnahmen
Vor allem beim sekundären Lymphödem sind unter bestimmten Bedingungen operative Verfahren (Transplantation von Lymphgefässen oder Lymphknoten, Verbindungen zwischen Lymphgefässen oder zwischen Lymphgefässen und Venen) sinnvoll. Diesen sollte immer eine 6-monatige konservative Therapie vorangestellt werden. Da viele Lymphödeme in ihrem Verlauf in Fettgewebe umgewandelt werden, wird hier zunehmend die Fettabsaugung empfohlen. Ihre Bedeutung kann derzeit noch nicht abgeschätzt werden und ist Einzelfällen in der Hand erfahrener Spezialisten vorbehalten.
Mögliche Komplikationen
Komplikationen sind vor allem im Stadium 2 und 3 anzutreffen. Es handelt sich dabei um:
- Lymphzysten: umschriebene Ausweitungen von Lymphgefässen in der Haut
- Lymphfisteln: Öffnung der Lymphgefässwand mit Abfluss nach innen oder aussen
- Lymphvarizen: erweiterte, geschlängelt verlaufende Lymphgefässe
- Wundrose (Erysipel): Hautinfektion durch Bakterien
- Lymphgefässkrebs (Lymphangiosarkom): extrem gefährlicher, sehr selten auftretender bösartiger Tumor, vor allem bei nicht behandelten Lymphödemen nach Strahlentherapie
- nicht heilende Wunden
Bewegungseinschränkungen durch zunehmende bindegewebige Verhärtungen mit Beeinträchtigung von Sehnen, Bändern und Gelenken
Vorbeugemassnahmen
Eine Prävention des primären Lymphödems ist derzeit nicht möglich. Wichtig ist, wie auch beim sekundären Lymphödem, die frühzeitige Diagnose und Therapie, um fortgeschrittene Stadien des Lymphödems zu vermeiden.
Einen erheblichen Beitrag leisten ferner das kritische Abwägen, ob oder wann bestimmte Operationen angezeigt sind, sowie eine entsprechende Aufklärung, zum Beispiel:
- Bypässe bei der Schaufensterkrankheit nur in ausgewählten Einzelfällen
- Operation von Krampfadern auf das wirklich Notwendige beschränken
- Venenentnahme für Bypässe am Herzen unter Schonung der Lymphgefässe vornehmen
- Entnahme von Lymphknoten zu diagnostischen Zwecken nur, wenn unbedingt nötig
Wichtig ist auch eine qualifizierte reisemedizinische Beratung vor Fahrten in Länder, in denen Infektionen mit Fadenwürmern (Filarien) häufig sind.
Zur Verhinderung einer Wundrose sollten Patienten mit einem bekannten Lymphödem folgendes beachten:
- Beengendes Schuhwerk meiden, da es zu Scheuerstellen und Druckblasen führen kann.
- Kein Barfussgang ausserhalb der Wohnung.
- Beim Baden in natürlichen Gewässern und im Meer Badeschuhe tragen.
- Tragen von langen Hosen und Handschuhen bei der Gartenarbeit.
- Tragen von langen Hosen und langärmeligen Kleidungsstücken beim Umgang mit Haustieren.
- Bei Gefahr von Insektenstichen Tragen von langen Hosen, Socken, geschlossenen Schuhen und langärmeligen Kleidungsstücken.
- Tragen von Handschuhen bei der Küchenarbeit mit spitzen Gegenständen.
- Beim Spülen Gummihandschuhe benutzen.
- Beim Nähen Fingerhut aufsetzen.
- Bei der Nagelpflege Hautverletzungen meiden.
- Konsequente Hautpflege bei trockener Haut.
- Mückengebiete und Sonnenbrand im Urlaub meiden.
Mitnahme eines geeigneten Antibiotikums in den Urlaub.
M
Magenbrennen / Sodbrennen
Beschreibung
Die Bezeichnung Sodbrennen (in der Schweiz: Magenbrennen) beschreibt eine vom Oberbauch aufsteigende, brennende und vor allem schmerzhafte Empfindung.
Vor allem nach fettigem, reichhaltigem Essen und Alkohol treten die typischen Beschwerden auf, die den Rückfluss von Mageninhalt verursachen:
Das Hochsteigen von Mageninhalt bis in den Mundraum sorgt nicht nur für einen unangenehmen Geschmack, sondern kann auf Dauer auch den Zahnschmelz angreifen. Der aufsteigende Magensaft führt dabei zu Reizungen der Stimmbänder und des Rachens.
Tritt Sodbrennen gelegentlich auf, gilt es meist als harmlos. Häufiger Reflux allerdings kann ein Zeichen der sogenannten Refluxkrankheit sein, die ärztlich behandelt werden sollte. Bei dieser Krankheit leiden die Betroffenen unter häufigem Sodbrennen durch eine Erschlaffung der unteren Speiseröhrenmuskulatur sowie des unteren Speiseröhren-Schließmuskels. Der Rückfluss von Magensäure wird kaum noch aufgehalten und durch falsche Ess- und Lebensgewohnheiten oft zusätzlich verstärkt.
Ursachen und mögliche Erkrankungen
Meistens kann die Muskulatur der Speiseröhre dem Druck standhalten. Doch bestimmte Faktoren wie Alkohol oder Medikamente führen zu einer Erschlaffung der Muskelfasern. Säure fließt zurück und diese reizt die Nervenfasern in der Schleimhaut der Speiseröhre – es entsteht Sodbrennen. Ursachen für den Reflux sind meist:
Oftmals treten auch beide Sodbrennen-Ursachen in Kombination auf. Weitere mögliche Auslöser für den schmerzhaften Reflux:
Achtung – Herzinfarkt!
Ein Herzinfakrt kann sich manchmal in Symptomen äußern, die dem Sodbrennen ähnlich sind. Vorerkrankungen des Herzens sollten also bei der Klärung der Beschwerden immer berücksichtigt werden.
Was tun gegen Sodbrennen?
Die meisten Menschen werden vom Sodbrennen nur nach einer besonders üppigen Mahlzeit, ausgiebigem Alkoholgenuss oder Stress geplagt. Tatsächlich sind die Lebensgewohnheiten häufigste Sodbrennen-Ursache – und damit ein besonders vielversprechender Behandlungsansatz:
Treten die Beschwerden trotz dieser Maßnahme immer wieder auf, stellt sich die Frage: Was hilft gegen Sodbrennen?
Hausmittel gegen Sodbrennen
Wer nur gelegentlich unter schmerzhaftem Reflux von Magensaft leidet kann auch auf folgende Hausmittel zurückgreifen:
Sodbrennen in der Schwangerschaft
Vielen Frauen bleibt in den letzten Wochen der Schwangerschaft Sodbrennen nicht erspart. Das Hormon Progesteron führt nicht nur zu einer Erschlaffung der Gebärmutter, sondern auch der untere Schließmuskel der Speiseröhre ist von diesem muskelentspannenden Effekt betroffen. Der Verschlussmechanismus gerät zusätzlich durch das Wachstum des Kindes in der Gebärmutter buchstäblich unter Druck.
Fünf Tricks gegen Sodbrennen in der Schwangerschaft
Die Bezeichnung Sodbrennen (in der Schweiz: Magenbrennen) beschreibt eine vom Oberbauch aufsteigende, brennende und vor allem schmerzhafte Empfindung.
Vor allem nach fettigem, reichhaltigem Essen und Alkohol treten die typischen Beschwerden auf, die den Rückfluss von Mageninhalt verursachen:
- Aufstossen, vor allem von Säure und Speisebrei
- Brennende Schmerzen hinter dem Brustbein
- Druckgefühl im Oberbauch
Das Hochsteigen von Mageninhalt bis in den Mundraum sorgt nicht nur für einen unangenehmen Geschmack, sondern kann auf Dauer auch den Zahnschmelz angreifen. Der aufsteigende Magensaft führt dabei zu Reizungen der Stimmbänder und des Rachens.
Tritt Sodbrennen gelegentlich auf, gilt es meist als harmlos. Häufiger Reflux allerdings kann ein Zeichen der sogenannten Refluxkrankheit sein, die ärztlich behandelt werden sollte. Bei dieser Krankheit leiden die Betroffenen unter häufigem Sodbrennen durch eine Erschlaffung der unteren Speiseröhrenmuskulatur sowie des unteren Speiseröhren-Schließmuskels. Der Rückfluss von Magensäure wird kaum noch aufgehalten und durch falsche Ess- und Lebensgewohnheiten oft zusätzlich verstärkt.
Ursachen und mögliche Erkrankungen
Meistens kann die Muskulatur der Speiseröhre dem Druck standhalten. Doch bestimmte Faktoren wie Alkohol oder Medikamente führen zu einer Erschlaffung der Muskelfasern. Säure fließt zurück und diese reizt die Nervenfasern in der Schleimhaut der Speiseröhre – es entsteht Sodbrennen. Ursachen für den Reflux sind meist:
- eine erhöhte Menge an Magensäure. Vor allem falsche Ernährung, Alkohol, Medikamente und Stress wirken sich auf das Entstehen von Sodbrennen aus, indem sie die Produktion von säurehaltigem Magensaft steigern
- eine Erschlaffung des Schließmuskels am Mageneingang: Bestimmte Medikamente oder Nikotin beeinträchtigen den Ösophagussphinkter in seiner Funktion
Oftmals treten auch beide Sodbrennen-Ursachen in Kombination auf. Weitere mögliche Auslöser für den schmerzhaften Reflux:
- Hiatushernie (Zwerchfellbruch)
- Reizmagen
- Magenschleimhautentzündung
- Schmerzmittel
- Übergewicht
- Diabetes
Achtung – Herzinfarkt!
Ein Herzinfakrt kann sich manchmal in Symptomen äußern, die dem Sodbrennen ähnlich sind. Vorerkrankungen des Herzens sollten also bei der Klärung der Beschwerden immer berücksichtigt werden.
Was tun gegen Sodbrennen?
Die meisten Menschen werden vom Sodbrennen nur nach einer besonders üppigen Mahlzeit, ausgiebigem Alkoholgenuss oder Stress geplagt. Tatsächlich sind die Lebensgewohnheiten häufigste Sodbrennen-Ursache – und damit ein besonders vielversprechender Behandlungsansatz:
- Vermeiden Sie Nikotin und Alkohol. Sie wirken erschlaffend auf den Schließmuskel am Mageneingang – Sodbrennen ist die Folge. Vor allem beim Rauchen hilft nur der komplette Verzicht.
- Entspannungstechniken oder Sport sind gut geeignet, die innere Anspannung zu lösen und den Reflux-Auslöser Stress zu reduzieren.
- Schokolade, Kaffee, Alkohol, kohlensäurehaltige Getränke, Zitrusfrüchte, scharf gewürzte Speisen, Fettes und Frittiertes regen die Produktion der Magensäure an und können Sodbrennen auslösen. Beschränken Sie den Konsum dieser Genüsse.
- Vermeiden Sie ein üppiges Abendessen und nehmen Sie in den letzten Stunden vor dem Schlafengehen nur leichte Kost zu sich. Wer vor allem nachts unter Sodbrennen leidet, sollte mindestens vier Stunden vor dem Schlafengehen gar nichts mehr essen. Auch ein Hochlagern des Oberkörpers mit Kissen erschwert ein Aufsteigen der Magensäure in die Speiseröhre.
- Eine große Körperfülle drückt auch auf den Magen – und somit auch den Magensaft in Richtung Speiseröhre. Versuchen Sie, ein zu hohes Körpergewicht durch Bewegung und eine reduzierte Kalorienmenge abzubauen.
Treten die Beschwerden trotz dieser Maßnahme immer wieder auf, stellt sich die Frage: Was hilft gegen Sodbrennen?
Hausmittel gegen Sodbrennen
Wer nur gelegentlich unter schmerzhaftem Reflux von Magensaft leidet kann auch auf folgende Hausmittel zurückgreifen:
- Stärkehaltige Nahrungsmittel können schnell einen Überschuss an Magensäure binden und so Linderung verschaffen. Dazu zählen trockenes Weißbrot, Zwieback, Kartoffeln oder Bananen
- Auch ein Glas Kartoffelsaft kann sehr gute Abhilfe bringen.
- Ein Glas Milch oder das Kauen von Nüssen helfen, die Magensäure zu neutralisieren
- Ein Löffel Senf nach einer Mahlzeit soll aufgrund der darin enthaltenen Senföle das Entstehen von Reflux verhindern
Sodbrennen in der Schwangerschaft
Vielen Frauen bleibt in den letzten Wochen der Schwangerschaft Sodbrennen nicht erspart. Das Hormon Progesteron führt nicht nur zu einer Erschlaffung der Gebärmutter, sondern auch der untere Schließmuskel der Speiseröhre ist von diesem muskelentspannenden Effekt betroffen. Der Verschlussmechanismus gerät zusätzlich durch das Wachstum des Kindes in der Gebärmutter buchstäblich unter Druck.
Fünf Tricks gegen Sodbrennen in der Schwangerschaft
- Schwangere sollten darauf achten, lieber viele kleine Mahlzeiten als wenige große zu sich zu nehmen. Scharfe, fettige Speisen, sowie Kaffee oder kohlensäurehaltige Getränke sollten nur in Maßen genossen werden.
- Langsames und gründliches Kauen führt zu einer besseren Durchmischung der Speise mit Verdauungssäften und kann damit den Weitertransport vom Magen in den Dünndarm beschleunigen.
- Wird der Schlaf durch Sodbrennen gestört, kann der Oberkörper mit einigen Kissen aufrechter gelagert werden. Vor allem sollten große, schwer verdauliche Mahlzeiten kurz vor dem Zubettgehen vermieden werden.
- Tritt doch einmal Sodbrennen auf, können ein Glas Milch, Haferflocken oder Weißbrot helfen die Magensäure zu neutralisieren. Auch ein Löffel Senf nach dem Essen könnte das Entstehen von Reflux verhindern.
- Sind die Beschwerden hartnäckig, kann nach Absprache mit dem Arzt auch kurzzeitig ein Antazidum eingenommen werden. Diese binden die Magensäure, werden aber vom Körper kaum aufgenommen und schädigen das Kind nicht. Sie sind deshalb bei Sodbrennen in der Schwangerschaft besonders gut geeignet.
Magensäuremangel
Glaubt man der Schulmedizin, ist Sodbrennen so gut wie immer ein Zeichen von zu viel Magensäure. Es werden Säureblocker wie Pantozol verschrieben, die die Säure binden und die Symptome abklingen lassen – das Leiden der Betroffenen jedoch, geht weiter!
Aufschluss über den Status der Magensäure, würde eine Laborbestimmung der HTC- (Holo-Transcobalamin) und MMS-(Methylmalonsäure) Werte im Blut geben. Diese wird jedoch selten angewandt, da man automatisch von einem Überfluss an Magensäure ausgeht. Dabei ist oft das Gegenteil der Fall. Besonders ältere Menschen leiden oft unter Sodbrennen, eine Analyse würde aber ein Magensäuremangel zu Tage fördern. Dieses Ergebnis würde viele Ärzte verblüffen.
Zu wenig Magensäure
Um Nahrung, egal ob tierisch oder pflanzlich, zu verdauen, benötigen wir ausreichend Magensäure, genügend Enzyme und das Vitamin B12. Besonders eiweisshaltige Produkte benötigen grosse Mengen an Magensäure (Hydrochlorsäure), damit sie in einzelne Aminosäuren zerlegt werden können. Ist zu wenig Magensäure vorhanden, dann wird der Magen aktiv. Er beginnt wild zu arbeiten, um möglichst viel Nahrung mit der unzureichenden Menge Magensäure in Kontakt zu bringen. Diese Magenfluktuationen sind dermassen heftig, dass Magensäure in die Speiseröhre gedrückt wir und Sodbrennen entstehen lassen. Sodbrennen kann also nicht nur an einem Zuviel an Magensäure entstehen, sondern auch an einem Mangel.
Säurebildung ist nicht Übersäuerung
Die Übersäuerung hat nicht mit der Säurebildung im Magen zu tun, dies wurde medizinisch einwandfrei bewiesen. Dass ausreichend Magensäure, im Rahmen eines ausgewogenen Säure-Basen-Haushalt im Körper, äußerst wichtig für den gesamten Stoffwechsel ist, wird selbst von Schulmedizinern nicht bestritten. Zudem verweilt (unzureichend verdautes) Eiweiss länger im Magen, bildet Schlacken und organische Säuren, was wiederum ebenfalls zu Sodbrennen führen kann. Verursacher von Sodbrennen ist also nicht immer die Magensäure.
Zu wenig Magensäure führt auch direkt zu einem Vitamin B12 Mangel. Selbst wenn genügend Vitamin B12 im Körper vorhanden ist, kommt dieses wichtige Coenzym nicht bis in die Körperzellen, da B12 ohne ausreichende Magensäure nicht assimiliert werden kann.
Teufelskreis: Vitamin B12-Mangel
Ein einfacher Blutserumtest zeigt zwar genügend Vitamin B12 an, es liegt aber wegen des Magensäuremangels eine Vitamin B12 Verwertungsstörung vor; der sogenannte latente oder stille Vitamin B12-Mangel.
Hier beginnt der Teufelskreis: Durch den Mangel an Vitamin B12 (Vitamin B12 ist fast ausschließlich in tierischem Eiweiß zu finden und muss mit der Nahrung aufgenommen werden), wird dem Körper signalisiert, mehr tierisches Eiweiss zu sich zu nehmen, um diesen Mangel zu beheben. Wir essen mehr Fleisch und Milchprodukte und nehmen dadurch mehr Fett zu uns, als unserer Gesundheit zuträglich wäre. Zudem kann, wie oben geschildert, durch den Mangel an Magensäure das Eiweiss weniger gut verdaut werden, was wiederum zu Sodbrennen führt.
Genügend Magensäure ist also nicht nur für die Verdauung unerlässlich, sondern auch für eine funktionierende Assimilierung des Vitamin B12. Es wird sogar spekuliert, dass ein Mangel an Magensäure und Vitamin B12 Resorption Hauptgründe für die immer dominanter werdenden Zivilisationskrankheiten, die in Magen-Darm-Problemen oder Übergewicht ihren Ausgang haben und zu Osteoporose, Allergien, Krebs oder Alzheimer führen können, seinen.
Therapiemöglichkeiten
Unsere Therapeuten testen, ob Sie unter einem Mangel an Magensäure leiden und empfehlen Ihnen in diesem Fall die Einnahme von Betain und Vitamin B12. Dieser Präparate sind ab sofort in unserer Gesundheitspraxis erhältlich.
Aufschluss über den Status der Magensäure, würde eine Laborbestimmung der HTC- (Holo-Transcobalamin) und MMS-(Methylmalonsäure) Werte im Blut geben. Diese wird jedoch selten angewandt, da man automatisch von einem Überfluss an Magensäure ausgeht. Dabei ist oft das Gegenteil der Fall. Besonders ältere Menschen leiden oft unter Sodbrennen, eine Analyse würde aber ein Magensäuremangel zu Tage fördern. Dieses Ergebnis würde viele Ärzte verblüffen.
Zu wenig Magensäure
Um Nahrung, egal ob tierisch oder pflanzlich, zu verdauen, benötigen wir ausreichend Magensäure, genügend Enzyme und das Vitamin B12. Besonders eiweisshaltige Produkte benötigen grosse Mengen an Magensäure (Hydrochlorsäure), damit sie in einzelne Aminosäuren zerlegt werden können. Ist zu wenig Magensäure vorhanden, dann wird der Magen aktiv. Er beginnt wild zu arbeiten, um möglichst viel Nahrung mit der unzureichenden Menge Magensäure in Kontakt zu bringen. Diese Magenfluktuationen sind dermassen heftig, dass Magensäure in die Speiseröhre gedrückt wir und Sodbrennen entstehen lassen. Sodbrennen kann also nicht nur an einem Zuviel an Magensäure entstehen, sondern auch an einem Mangel.
Säurebildung ist nicht Übersäuerung
Die Übersäuerung hat nicht mit der Säurebildung im Magen zu tun, dies wurde medizinisch einwandfrei bewiesen. Dass ausreichend Magensäure, im Rahmen eines ausgewogenen Säure-Basen-Haushalt im Körper, äußerst wichtig für den gesamten Stoffwechsel ist, wird selbst von Schulmedizinern nicht bestritten. Zudem verweilt (unzureichend verdautes) Eiweiss länger im Magen, bildet Schlacken und organische Säuren, was wiederum ebenfalls zu Sodbrennen führen kann. Verursacher von Sodbrennen ist also nicht immer die Magensäure.
Zu wenig Magensäure führt auch direkt zu einem Vitamin B12 Mangel. Selbst wenn genügend Vitamin B12 im Körper vorhanden ist, kommt dieses wichtige Coenzym nicht bis in die Körperzellen, da B12 ohne ausreichende Magensäure nicht assimiliert werden kann.
Teufelskreis: Vitamin B12-Mangel
Ein einfacher Blutserumtest zeigt zwar genügend Vitamin B12 an, es liegt aber wegen des Magensäuremangels eine Vitamin B12 Verwertungsstörung vor; der sogenannte latente oder stille Vitamin B12-Mangel.
Hier beginnt der Teufelskreis: Durch den Mangel an Vitamin B12 (Vitamin B12 ist fast ausschließlich in tierischem Eiweiß zu finden und muss mit der Nahrung aufgenommen werden), wird dem Körper signalisiert, mehr tierisches Eiweiss zu sich zu nehmen, um diesen Mangel zu beheben. Wir essen mehr Fleisch und Milchprodukte und nehmen dadurch mehr Fett zu uns, als unserer Gesundheit zuträglich wäre. Zudem kann, wie oben geschildert, durch den Mangel an Magensäure das Eiweiss weniger gut verdaut werden, was wiederum zu Sodbrennen führt.
Genügend Magensäure ist also nicht nur für die Verdauung unerlässlich, sondern auch für eine funktionierende Assimilierung des Vitamin B12. Es wird sogar spekuliert, dass ein Mangel an Magensäure und Vitamin B12 Resorption Hauptgründe für die immer dominanter werdenden Zivilisationskrankheiten, die in Magen-Darm-Problemen oder Übergewicht ihren Ausgang haben und zu Osteoporose, Allergien, Krebs oder Alzheimer führen können, seinen.
Therapiemöglichkeiten
Unsere Therapeuten testen, ob Sie unter einem Mangel an Magensäure leiden und empfehlen Ihnen in diesem Fall die Einnahme von Betain und Vitamin B12. Dieser Präparate sind ab sofort in unserer Gesundheitspraxis erhältlich.
Manie

Definition
Manisch oder depressiv - ein Auf und Ab der Gefühle
Die Manie kann man sich als das Gegenteil einer Depressionvorstellen. Die Betroffenen leiden an einem Zuviel an Antrieb, Gefühlen und Impulsen. Für das soziale Umfeld können Maniker zwar fröhlich, witzig, ausgelassen und ansteckend wirken. Ebenso häufig sind sie jedoch gereizt, aggressiv und streitsüchtig.
Eine Erkrankung mit rein manischen Episoden ist selten. Häufig treten sowohl manische als auch depressive Episoden wechselnd auf. Man spricht dann von einer manisch-depressiven Störung oder von einer bipolaren Erkrankung.
Symptome
Die Symptome lassen sich in drei Hauptbereiche einteilen:
Typisch ist auch, dass sich Maniker im manischen Schub nicht krank fühlen (fehlende Krankheitseinsicht).
Diagnose
Die Diagnose wird durch den Arzt im ärztlichen Gespräch gestellt. Der Arzt achtet dabei auf das Verhalten und auf Aussagen des Betroffenen. Auch Angaben von Dritten können weiterhelfen.
Wichtig: Der Drogenmissbrauch oder der Konsum anderer Substanzen sowie körperliche Erkrankungen als Ursache, müssen ausgeschlossen werden.
Therapie
Akutbehandlung
In der akuten Phase kann die Behandlung sehr schwierig sein, da der Betroffene im manischen Schub meist nicht krankheitseinsichtig ist. Bei Fremd- oder Selbstgefährdung ist eine stationäre Zwangsunterbringung notwendig.
Allgemeine Massnahmen
Verlauf
Manische Episoden können sich über Wochen und Monate steigern oder akut beginnen. Die Dauer einer manischen Episode ist unterschiedlich. Diese können im Schnitt 4 bis 6 Monate dauern. Manische Episoden klingen meist vollständig ab, vorübergehende depressive Nachschwankungen sind aber häufig.
Mögliche Komplikationen
Nach einer manischen Episode kann das Suizidrisiko durch Schuld-, Schamgefühle oder einer depressiven Nachschwankung erhöht sein
Manisch oder depressiv - ein Auf und Ab der Gefühle
Die Manie kann man sich als das Gegenteil einer Depressionvorstellen. Die Betroffenen leiden an einem Zuviel an Antrieb, Gefühlen und Impulsen. Für das soziale Umfeld können Maniker zwar fröhlich, witzig, ausgelassen und ansteckend wirken. Ebenso häufig sind sie jedoch gereizt, aggressiv und streitsüchtig.
Eine Erkrankung mit rein manischen Episoden ist selten. Häufig treten sowohl manische als auch depressive Episoden wechselnd auf. Man spricht dann von einer manisch-depressiven Störung oder von einer bipolaren Erkrankung.
Symptome
Die Symptome lassen sich in drei Hauptbereiche einteilen:
- Stimmungsveränderung: ein Maniker ist grundlos übermässig gut gelaunt (euphorisch). Diese Euphorie kann aber auch sehr schnell wechseln in eine gereizte, aggressive Stimmung (Dysphorie).
- Antriebssteigerung: zeigt sich in gesteigertem Rededrang, Bewegungsdrang, Betätigungsdrang (sozial, beruflich, sexuell) oder einem verminderten Schlafbedürfnis.
- Ideenflucht: Sprunghaftigkeit der Gedanken, Aktivitäten und Pläne wechseln oft; Hemmungslosigkeit, Kritiklosigkeit und Selbstüberschätzung führen zu leichtsinnigem, tollkühnem Verhalten (z.B. Autorasen, Kaufrausch, Promiskuität = häufiger Partnerwechsel). Solche Grössenideen können sich bis zum Grössenwahn steigern.
Typisch ist auch, dass sich Maniker im manischen Schub nicht krank fühlen (fehlende Krankheitseinsicht).
Diagnose
Die Diagnose wird durch den Arzt im ärztlichen Gespräch gestellt. Der Arzt achtet dabei auf das Verhalten und auf Aussagen des Betroffenen. Auch Angaben von Dritten können weiterhelfen.
Wichtig: Der Drogenmissbrauch oder der Konsum anderer Substanzen sowie körperliche Erkrankungen als Ursache, müssen ausgeschlossen werden.
Therapie
Akutbehandlung
In der akuten Phase kann die Behandlung sehr schwierig sein, da der Betroffene im manischen Schub meist nicht krankheitseinsichtig ist. Bei Fremd- oder Selbstgefährdung ist eine stationäre Zwangsunterbringung notwendig.
Allgemeine Massnahmen
- Betroffenen von stimulierenden Aussenreizen abschirmen
- Betroffenen ernst nehmen, jedoch ohne zu stark auf die manischen Inhalte einzugehen
- Bei starkem Aktivitätsdrangs Möglichkeit zur Betätigung geben
- Wichtig ist auch den Schlafrhythmus wieder zu normalisieren
Verlauf
Manische Episoden können sich über Wochen und Monate steigern oder akut beginnen. Die Dauer einer manischen Episode ist unterschiedlich. Diese können im Schnitt 4 bis 6 Monate dauern. Manische Episoden klingen meist vollständig ab, vorübergehende depressive Nachschwankungen sind aber häufig.
Mögliche Komplikationen
- Soziale Probleme: Beziehungsprobleme, berufliche und finanzielle Probleme, Maniker treffen oft im Freundeskreis oder in der Familie auf Unverständnis und Ablehnung.
- Straftaten
- Drogen- und/oder Alkoholmissbrauch
- Physische Erschöpfung (Schlafmangel...), Verwahrlosung, Herz-Kreislaufkomplikationen
Nach einer manischen Episode kann das Suizidrisiko durch Schuld-, Schamgefühle oder einer depressiven Nachschwankung erhöht sein
Manuelle Lymphdrainage
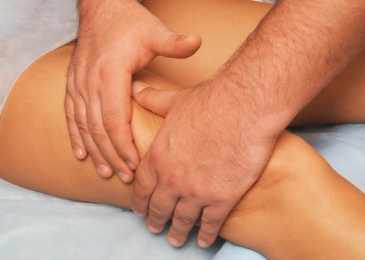
Was ist eine manuelle Lymphdrainage?
Hierbei handelt es sich um eine spezielle Massagetechnik, mit der Lymphstauungen im Gewebe beseitigt werden können.
Entlang der Lymphwege wird schmerzfrei und mit langsamen, sanft und rhythmisch ausgeführten kreis- und spiralförmigen Griffen das Lymphsystem aktiviert und das Gewebe entspannt.
Woher stammt diese Technik?
Die Technik der manuellen Lymphdrainage geht auf den dänischen Masseur und Physiotherapeuten Dr. phil. Emil Vodder (1896-1986) zurück. Anfang der 1930er Jahre während seiner Tätigkeit als Masseur an der C Côte d’Azur stellte Vodder fest, dass er chronische Erkältungskrankheiten durch eine vorsichtige Massage der geschwollenen Lymphknoten am Hals heilen konnte. Anhand dieser gewonnenen Erfahrungen entwickelte er die Methode der manuellen Lymphdrainage. 1936 stelle er es zum ersten Mal der Öffentlichkeit vor, seinen ersten Kurs gab er jedoch erst 12 Jahre später. Die Methode etablierte sich in den folgenden Jahren zunehmend, vor allem in Deutschland und in Österreich. Vodder gründete die „Gesellschaft für Manuelle Lymphdrainage nach Dr. Vodder“ und eine eigene Schule in Essen. In den 1980er Jahren wurden in Zusammenarbeit mit dem deutschen Verband für Physikalische Therapie einheitliche Richtlinien für die Ausbildung in manueller Lymphdrainage festgelegt, die bis heute für eine Qualitätssicherung der Ausbildung an deutschen und österreichischen Schulen sorgen.
Heute ist die manuelle Lymphdrainage ein fester Bestandteil der physikalischen Therapie und wird vorwiegend von Masseuren und Physiotherapeuten angewendet.
Was genau ist die Lymphe und was ist ihre Aufgabe?
Als Lymphe wird die gelbliche Flüssigkeit bezeichnet, die das Zwischenglied der intrazellulären Gewebsflüssigkeit und dem Blutplasma bildet. Die Lymphe fliesst durch das Symphsystem, welches einige, sogenannte Sammelpunkte, die Lymphknoten enthält. Das Lymphsystem ist neben dem Blutkreislauf das wichtigste Transportsystem, denn es ist auf den Transport von Nähr- und Abfallstoffen spezialisiert. In den Lymphknoten werden sogar Krankheitserreger wie Bakterien und Fremdkörper entsorgt.
Wann wird eine Lymphdrainage angewendet?
Die Indikationen einer manuellen Lymphdrainage sind sehr vielfältig, einige Beispiele werden hier genannt:
Wann darf eine Lymphdrainage auf keinen Fall angewendet werden?
Bei folgenden Beschwerden darf sie nicht angewendet werden:
Entlang der Lymphwege wird schmerzfrei und mit langsamen, sanft und rhythmisch ausgeführten kreis- und spiralförmigen Griffen das Lymphsystem aktiviert und das Gewebe entspannt.
Woher stammt diese Technik?
Die Technik der manuellen Lymphdrainage geht auf den dänischen Masseur und Physiotherapeuten Dr. phil. Emil Vodder (1896-1986) zurück. Anfang der 1930er Jahre während seiner Tätigkeit als Masseur an der C Côte d’Azur stellte Vodder fest, dass er chronische Erkältungskrankheiten durch eine vorsichtige Massage der geschwollenen Lymphknoten am Hals heilen konnte. Anhand dieser gewonnenen Erfahrungen entwickelte er die Methode der manuellen Lymphdrainage. 1936 stelle er es zum ersten Mal der Öffentlichkeit vor, seinen ersten Kurs gab er jedoch erst 12 Jahre später. Die Methode etablierte sich in den folgenden Jahren zunehmend, vor allem in Deutschland und in Österreich. Vodder gründete die „Gesellschaft für Manuelle Lymphdrainage nach Dr. Vodder“ und eine eigene Schule in Essen. In den 1980er Jahren wurden in Zusammenarbeit mit dem deutschen Verband für Physikalische Therapie einheitliche Richtlinien für die Ausbildung in manueller Lymphdrainage festgelegt, die bis heute für eine Qualitätssicherung der Ausbildung an deutschen und österreichischen Schulen sorgen.
Heute ist die manuelle Lymphdrainage ein fester Bestandteil der physikalischen Therapie und wird vorwiegend von Masseuren und Physiotherapeuten angewendet.
Was genau ist die Lymphe und was ist ihre Aufgabe?
Als Lymphe wird die gelbliche Flüssigkeit bezeichnet, die das Zwischenglied der intrazellulären Gewebsflüssigkeit und dem Blutplasma bildet. Die Lymphe fliesst durch das Symphsystem, welches einige, sogenannte Sammelpunkte, die Lymphknoten enthält. Das Lymphsystem ist neben dem Blutkreislauf das wichtigste Transportsystem, denn es ist auf den Transport von Nähr- und Abfallstoffen spezialisiert. In den Lymphknoten werden sogar Krankheitserreger wie Bakterien und Fremdkörper entsorgt.
Wann wird eine Lymphdrainage angewendet?
Die Indikationen einer manuellen Lymphdrainage sind sehr vielfältig, einige Beispiele werden hier genannt:
- Lymphödeme meistens der Extremitäten (durch mechanische Insuffizienz kann die intrazelluläre Flüssigkeit nicht mehr ausreichend über die Lymphgefässe abtransportiert werden. Es kommt zu einem Rückstau und zur Ansammlung von Flüssigkeit in den Zellzwischenräumen)
- Traumatische Schädigungen des Gewebes (Hämatome, Distorsionen, Muskelfaserriss, …)
- Sudecksche Dystrophie (entzündliche Erkrankung des Bindegewebes, die Schmerzen, Schwellungen, Bewegungsstörungen sowie Temperaturdifferenzen zur Folge haben kann)
- Distorsionen (Verstauchungen), Muskelfaserriss und Luxationen (Ausrenkungen)
- Narbenbehandlungund bessere Wundheilung
- Verschiedene rheumatische Erkrankungen
- Kieferregulaitonen und Zahnentfernungen
- Chronische Entzündungen (z.B. chronischer Schnupfen, chronischer Bronchitis, chronischer Sinusitis, …)
- Akneund Rosacea
Wann darf eine Lymphdrainage auf keinen Fall angewendet werden?
Bei folgenden Beschwerden darf sie nicht angewendet werden:
- Schwere Herzschwäche
- Fieber und akute Entzündung / Infektion durch Viren, Bakterien oder Pilze
- Akute Thrombose
- Unbehandelte, wiederkehrende, bösartige Tumorkrankheiten
Massagen

Woher stammt dieses Wort?
Die Ursprünge des Wortes Massage finden sich sowohl im Griechischen (massein - kneten), im Hebräischen (massa - betasten) als auch im Arabischen (massah - reiben). Die Wurzeln reichen sogar zurück nach China ins dritte Jahrtausend vor Christus, zu den alten Griechen und Römern.
Vielfältigkeit der Massagearten
Physiotherapeuten und Heilkundige bieten heute ganz unterschiedliche Formen der Behandlung an:
Klassische und Sport Massage, Bindegewebsmassage, Thai-Massage, Tuina-Massage, Shiatsu-Massage, Ayurveda-Massage, Fussreflexzonenmassage oder Breuss-Massage und vieles, vieles mehr. Einige Anwendungen werden mit Klängen, Düften oder Wärme kombiniert, andere im Wasser vollzogen. Je nach Weltbild sollen die heilenden Hände gegen ganz bestimmte oder gleich gegen fast alle menschlichen Leiden helfen.
Sind Massagen aus medizinischer Sicht wirksam oder handelt es sich lediglich um Wellness?
Anfang des 19. Jahrhunderts wurde die Massage von der Schulmedizin anerkannt. Von da an wurde auch untersucht, inwiefern Massagen tatsächlich wirksam sind. Eines ist klar: Massagen können eine entspannende, beruhigende Wirkung auf Körper, Geist und Seele auswirken. Unstrittig aus medizinischer Sicht sind vor allem die Effekte traditioneller Massagen: Sie steigern die Durchblutung, versorgen die behandelten Körperregionen besser mit Nährstoffen, lösen Verklebungen zwischen Gewebeschichten, entspannen die Muskulatur, regen den Lymphfluss an und lindern Schmerzen.
Welche Krankheiten und Leiden jedoch tatsächlich mit Hilfe von Massagen nachweislich gebessert oder geheilt werden können, ist eine umstrittene Frage.
Ich habe Schmerzen (Rücken, Schulter, Nacken), kann mir eine Massage die Schmerzen lindern?
Da es keine Evidenz gibt, dass Massagen tatsächlich Rückenschmerzen verschwinden lassen, ist die Frage nur teilweise beantwortbar. Es ist möglich, dass Sie sich nach einer Massage besser und beweglicher fühlen, oft kann aber durch eine Massage nur eine akute Schmerzlinderung erzielt werden. Für eine langfristige Besserung bei starken Rücken-, Schulter- oder Nackenschmerzen muss der Kranke seine Körperhaltung verbessern, bestimmte Muskeln trainieren oder eventuell sogar seine Lebensführung überdenken.
Ich habe von verschiedenen Denkansätzen gehört bezüglich der Massageanwendung gehört…
Es gibt zwei völlig unterschiedliche Denkschulen, wie Massagen ein Leiden lindern oder gar heilen sollen:
Für die zugrunde liegende Idee, "Energieblockaden" lösen oder "Energieströme" aktivieren zu können, gibt es allerdings keinerlei wissenschaftliche Belege. Hier wird die Therapie zur reinen Glaubenssache.
Bewirken Massage-Geräte etwas?
Technisch taugen die rotierenden Walzen und vibrierenden Luftkissen nicht sehr viel und verhilft nicht wirklich zu einer Linderung.
Was am meisten fehlt ist die segensreiche menschliche Wärme und liebevollen Betreuung des Massierenden. Solche Massageroboter scheinen also sinnlos zu sein. Sich hingegen durch einfühlsam massierende Hände in völlige Entspannung entführen zu lassen, dies kann Wunder bewirken.
Die Ursprünge des Wortes Massage finden sich sowohl im Griechischen (massein - kneten), im Hebräischen (massa - betasten) als auch im Arabischen (massah - reiben). Die Wurzeln reichen sogar zurück nach China ins dritte Jahrtausend vor Christus, zu den alten Griechen und Römern.
Vielfältigkeit der Massagearten
Physiotherapeuten und Heilkundige bieten heute ganz unterschiedliche Formen der Behandlung an:
Klassische und Sport Massage, Bindegewebsmassage, Thai-Massage, Tuina-Massage, Shiatsu-Massage, Ayurveda-Massage, Fussreflexzonenmassage oder Breuss-Massage und vieles, vieles mehr. Einige Anwendungen werden mit Klängen, Düften oder Wärme kombiniert, andere im Wasser vollzogen. Je nach Weltbild sollen die heilenden Hände gegen ganz bestimmte oder gleich gegen fast alle menschlichen Leiden helfen.
Sind Massagen aus medizinischer Sicht wirksam oder handelt es sich lediglich um Wellness?
Anfang des 19. Jahrhunderts wurde die Massage von der Schulmedizin anerkannt. Von da an wurde auch untersucht, inwiefern Massagen tatsächlich wirksam sind. Eines ist klar: Massagen können eine entspannende, beruhigende Wirkung auf Körper, Geist und Seele auswirken. Unstrittig aus medizinischer Sicht sind vor allem die Effekte traditioneller Massagen: Sie steigern die Durchblutung, versorgen die behandelten Körperregionen besser mit Nährstoffen, lösen Verklebungen zwischen Gewebeschichten, entspannen die Muskulatur, regen den Lymphfluss an und lindern Schmerzen.
Welche Krankheiten und Leiden jedoch tatsächlich mit Hilfe von Massagen nachweislich gebessert oder geheilt werden können, ist eine umstrittene Frage.
Ich habe Schmerzen (Rücken, Schulter, Nacken), kann mir eine Massage die Schmerzen lindern?
Da es keine Evidenz gibt, dass Massagen tatsächlich Rückenschmerzen verschwinden lassen, ist die Frage nur teilweise beantwortbar. Es ist möglich, dass Sie sich nach einer Massage besser und beweglicher fühlen, oft kann aber durch eine Massage nur eine akute Schmerzlinderung erzielt werden. Für eine langfristige Besserung bei starken Rücken-, Schulter- oder Nackenschmerzen muss der Kranke seine Körperhaltung verbessern, bestimmte Muskeln trainieren oder eventuell sogar seine Lebensführung überdenken.
Ich habe von verschiedenen Denkansätzen gehört bezüglich der Massageanwendung gehört…
Es gibt zwei völlig unterschiedliche Denkschulen, wie Massagen ein Leiden lindern oder gar heilen sollen:
- Der klassische Ansatz:
Der Druck der Hände hilft direkt an der Stelle, wo massier wird.
- Der „energetische“ Ansatz:
Das Handanlegen kuriert Krankheiten über sogenannte Energiebahnen oder Reflexbögen, die sich nach dieser Vorstellung durch den ganzen Körper ziehen. Durch die Reflexzonenmassage sollen innere Organe beeinflusst werden können.
Für die zugrunde liegende Idee, "Energieblockaden" lösen oder "Energieströme" aktivieren zu können, gibt es allerdings keinerlei wissenschaftliche Belege. Hier wird die Therapie zur reinen Glaubenssache.
Bewirken Massage-Geräte etwas?
Technisch taugen die rotierenden Walzen und vibrierenden Luftkissen nicht sehr viel und verhilft nicht wirklich zu einer Linderung.
Was am meisten fehlt ist die segensreiche menschliche Wärme und liebevollen Betreuung des Massierenden. Solche Massageroboter scheinen also sinnlos zu sein. Sich hingegen durch einfühlsam massierende Hände in völlige Entspannung entführen zu lassen, dies kann Wunder bewirken.
Migräne

Die häufigste Art von Kopfschmerzen sind Migränen. Kaum jemand, der nicht unter Migräne leidet kann sich vorstellen was diese Krankheit heisst und wie es sich anfühlt in diesem Zustand zu sein.
Im Bereich der Naturheilkunde und chinesischen Medizin erzielt man durch Homöopathika und Akupunktur recht gute Erfolge.
Charakteristische Zeichen einer Migräne sind:
Wie Sie Migräne vermeiden können:
Die medikamentöse Behandlung baut auf den bisherigen Kenntnissen auf. Gute Erfolge wurden mit Wirkstoffen erzielt, die auf die Verengung der Gefäße im Schädelbereich Einfluss haben. Gleichzeitig müssen Mittel gegen die Übelkeit gegeben werden.
Im Bereich der Naturheilkunde und chinesischen Medizin erzielt man durch Homöopathika und Akupunktur recht gute Erfolge.
Charakteristische Zeichen einer Migräne sind:
- Anfallsweise meist halbseitiger Kopfschmerz, der zwischen 4 bis 72 Stunden anhält
- Meist gleichzeitig Übelkeit und Erbrechen
- Licht und Lärmempfindlichkeit
- Bei 10 Prozent der Betroffenen geht der Schmerzphase eine sogenannte Aura voraus. Das heißt der Migränepatient äußert Blickfeldeinschränkungen und sieht häufig Bizarre blitzähnliche optische Erscheinungen.
Wie Sie Migräne vermeiden können:
- Finden Sie Ihren persönlichen Migräneauslöser heraus: z.B.: Alkohol, Schlafdefizit...
- Achten Sie auf einen regelmäßigen Tagesablauf
- Treiben Sie Sport
- Essen Sie regelmäßig und ausgewogen
- Vermeiden Sie physische und psychische Überforderung
- Lernen Sie mit Stresssituationen umzugehen
- Schlaf-wach-Rhythmus beibehalten
Morbus Scheuermann

Beim Morbus Scheuermann handelt es sich um eine wachstumsbedingte, zunehmende Rundrückenbildung im Bereich der Brustwirbelsäule (BWS).
Häufig kommt es zu Wachstumsstörungen an den Wirbelkörpern mit Bandscheibenraum-Verschmälerungen, Keilwirbelbildungen sowie verstärkter Rundrückenbildung (Kyphose) während der Pubertät. Oft entsteht kompensatorisch im Bereich der Lendenwirbelsäule ein verstärktes Hohlkreuz (Hyperlordose).
Der M. Scheuermann zählt zu den häufigsten Wirbelerkrankungen. Die Krankheit tritt bei Jungen häufiger auf als bei Mädchen.
Mit Abschluss des Wachstums kommt die Erkrankung zum Stillstand; entstandene Schäden an den Knorpeln und den Wirbeln bleiben jedoch bestehen und sind nicht heilbar. Fehlstatiken und der verringerte Wirbelkörperabstand können im Erwachsenenalter zu erheblichen Schmerzen und Problemen führen.
Symptome
Ausgeprägte Befunde auf dem Röntgenbild müssen nicht zwingend mit mehr Schmerzen oder einer vermehrten Einschränkung der Belastbarkeit einhergehen. Bei weniger ausgeprägten Krümmungen und Haltungsproblemen können zum Teil sogar stärkere Schmerzen bestehen.
Diagnose
Laboruntersuchungen zum Ausschluss anderer (z.B. rheumatischer) Erkrankungen.
Therapie
Ziel der Therapie ist die Entlastung der Wirbelsäule und dadurch Schmerzlinderung sowie eine Haltungsverbesserung.
Allgemeine Massnahmen
Konservative Massnahmen (ohne Operation)
Ist das Wachstum noch nicht abgeschlossen, kann durch aktives, gezieltes Muskeltraining der Bauch- und Rückenmuskulatur eine Aufrichtung oder Streckung des Rundrückens bewirkt werden. Dies ist aber wie gesagt nur vor Abschluss des Wachstums möglich. Passiv kann ein Korsett oder spezielle Gipsanfertigungen die Wirbelsäule aufrichten. Beim Erwachsenen steht die muskuläre Stabilisation im Vordergrund.
Folgende Verfahren können Linderung verschaffen:
Operation
Eine operative Aufrichtung der Wirbelsäule ist nur in extremen Ausnahmefällen (über 70° Beugewinkel) und bei starken, auf konservative Therapiemethoden resistenten Schmerzen angezeigt.
Häufig kommt es zu Wachstumsstörungen an den Wirbelkörpern mit Bandscheibenraum-Verschmälerungen, Keilwirbelbildungen sowie verstärkter Rundrückenbildung (Kyphose) während der Pubertät. Oft entsteht kompensatorisch im Bereich der Lendenwirbelsäule ein verstärktes Hohlkreuz (Hyperlordose).
Der M. Scheuermann zählt zu den häufigsten Wirbelerkrankungen. Die Krankheit tritt bei Jungen häufiger auf als bei Mädchen.
Mit Abschluss des Wachstums kommt die Erkrankung zum Stillstand; entstandene Schäden an den Knorpeln und den Wirbeln bleiben jedoch bestehen und sind nicht heilbar. Fehlstatiken und der verringerte Wirbelkörperabstand können im Erwachsenenalter zu erheblichen Schmerzen und Problemen führen.
Symptome
- Im Anfangsstadium bereitet der M. Scheuermann selten Schmerzen. Gelegentlich kann es zu Bewegungseinschränkungen und zu rascher körperlicher Ermüdung kommen.
- Später entwickelt sich im Bereich der Brustwirbelsäule ein Rundrücken und häufig zur Entlastung - gleichzeitig eine verstärkte Vorwölbung der Lendenwirbelsäule. In diesem Stadium treten häufiger Schmerzen auf und die Belastbarkeit ist zunehmend eingeschränkt. Oftmals ist die Rückenmuskulatur verspannt.
- Das Endstadium ist gezeichnet durch die Deformation der Wirbelsäule, durch Fehlbelastungen und Abnutzungserscheinungen. Es kommt zu starken Schmerzen.
Ausgeprägte Befunde auf dem Röntgenbild müssen nicht zwingend mit mehr Schmerzen oder einer vermehrten Einschränkung der Belastbarkeit einhergehen. Bei weniger ausgeprägten Krümmungen und Haltungsproblemen können zum Teil sogar stärkere Schmerzen bestehen.
Diagnose
- Krankengeschichte unter Einbezug der Beschwerden: die Diagnose kann anhand einer ersichtlichen Buckelstellung ev. bereits gestellt werden.
- Die endgültige Diagnose wird durch Röntgenaufnahmen der Wirbelsäule gestellt.
Laboruntersuchungen zum Ausschluss anderer (z.B. rheumatischer) Erkrankungen.
Therapie
Ziel der Therapie ist die Entlastung der Wirbelsäule und dadurch Schmerzlinderung sowie eine Haltungsverbesserung.
Allgemeine Massnahmen
- Anpassen der Arbeit (ev. Umschulung, kein stundenlanges, gebeugtes Sitzen)
- Anpassen der Sportarten; geeignet sind Sportarten ohne Stösse, Sprünge, Schläge, Stürze (z. B. Schwimmen, Gymnastik, Walking, Rudern, Gewichtheben etc.)
- Anpassen der Arbeitswerkzeuge (Stühle, Tische, Schreibtischplatten)
Konservative Massnahmen (ohne Operation)
Ist das Wachstum noch nicht abgeschlossen, kann durch aktives, gezieltes Muskeltraining der Bauch- und Rückenmuskulatur eine Aufrichtung oder Streckung des Rundrückens bewirkt werden. Dies ist aber wie gesagt nur vor Abschluss des Wachstums möglich. Passiv kann ein Korsett oder spezielle Gipsanfertigungen die Wirbelsäule aufrichten. Beim Erwachsenen steht die muskuläre Stabilisation im Vordergrund.
Folgende Verfahren können Linderung verschaffen:
- Krankengymnastik
- Sportgymnastik
- Physikalische Therapie (Ultraschall, Rotlicht, Elektrotherapie)
- Massagen
- Ergotherapie (vor allem Anpassungen im beruflichen Umfeld)
- Vermeidung von Übergewicht durch Ernährungsberatung
Operation
Eine operative Aufrichtung der Wirbelsäule ist nur in extremen Ausnahmefällen (über 70° Beugewinkel) und bei starken, auf konservative Therapiemethoden resistenten Schmerzen angezeigt.
Müdigkeit

Nicht selten ist unser Alltag geprägt und erfüllt von Stress. Kein Wunder, dass wir mit Müdigkeit reagieren. Die physiologische Müdigkeit entsteht aus qualitativem oder quantitativem Mangel an Schlaf und wird als ein unüberwindbares, anhaltendes Gefühl der Erschöpfung, einhergehend mit einer verminderten Kapazität der physischen und mentalen Betätigung empfunden. Wie Hunger, Durst oder Schmerz ist auch die Müdigkeit ein Regulationsmechanismus und kann und soll daher nicht ignoriert werden.
Müdigkeit als Schutzmechanismus
Müdigkeit ist ein Schutz- und Abwehrmechanismus gegen Erschöpfung und Überforderung auf allen Ebenen, der mithilft, das körperliche, seelische und geistige Gleichgewicht zu bewahren. Die normale Müdigkeit ist daher keine Krankheit, sondern ein Regenerationsmechanismus.
Müdigkeit als Symptom
Andauernder Schlafmangel kann zu chronischer Müdigkeit führen. Konzentrationsschwierigkeiten, Kopfschmerzen und zunehmende Schmerzempfindlichkeit können sich als Folge zeigen. Müdigkeit kann aber auch ein Begleitsymptom von zahlreichen körperlichen und seelischen Erkrankungen sein. Können durch genügend Schlaf die Symptome jedoch nicht fühlbar reduziert werden, so kann es zu einer Schlafstörung mit Tagesschläfrigkeit kommen. Ein Besuch beim Arzt oder Therapeuten wird auf jeden Fall empfohlen.
Symptome
Wir kennen Symptome wie verminderte Konzentrations- und Leistungsfähigkeit, Wahrnehmungsbeeinträchtigung, Antriebslosigkeit, erhöhte Reizbarkeit, eventuell Frieren etc.
Krankheit und Müdigkeit
Folgende Krankheiten können Auslöser für krankhafte Müdigkeit sein:
Lebensstil und Müdigkeit
Zu viel Arbeit, Stress, ständige Hetze oder übermässigen Konsum von Tabakwaren und Alkohol können chronische Müdigkeit hervorrufen. In diesem Falle sollte der Lebensstil umgehend geändert werden.
Frühjahrsmüdigkeit
Im Frühling erleben viele Menschen eine verringerte Leistungsbereitschaft und Mattigkeit. Hierbei handelt es sich um keine Krankheit, sondern eine, durch den Jahreszeitenwechsel hervorgerufene Erscheinung. Die Ursache ist nicht vollständig geklärt, allerdings soll der Hormonhaushalt eine grosse Rolle spielen. Dem Körper fällt es zudem schwer, sich nach dem Winter auf die neuen Licht- und Temperaturverhältnisse einzustellen.
Durch unser breites Wissen und den vielen Kundenerfahrungen kennen wir uns in diesem Bereich sehr gut aus. Die Testverfahren erlauben uns, Ihnen die richtigen Ratschläge, Therapiemethoden und Naturheilmittel zu empfehlen.
Müdigkeit als Schutzmechanismus
Müdigkeit ist ein Schutz- und Abwehrmechanismus gegen Erschöpfung und Überforderung auf allen Ebenen, der mithilft, das körperliche, seelische und geistige Gleichgewicht zu bewahren. Die normale Müdigkeit ist daher keine Krankheit, sondern ein Regenerationsmechanismus.
Müdigkeit als Symptom
Andauernder Schlafmangel kann zu chronischer Müdigkeit führen. Konzentrationsschwierigkeiten, Kopfschmerzen und zunehmende Schmerzempfindlichkeit können sich als Folge zeigen. Müdigkeit kann aber auch ein Begleitsymptom von zahlreichen körperlichen und seelischen Erkrankungen sein. Können durch genügend Schlaf die Symptome jedoch nicht fühlbar reduziert werden, so kann es zu einer Schlafstörung mit Tagesschläfrigkeit kommen. Ein Besuch beim Arzt oder Therapeuten wird auf jeden Fall empfohlen.
Symptome
Wir kennen Symptome wie verminderte Konzentrations- und Leistungsfähigkeit, Wahrnehmungsbeeinträchtigung, Antriebslosigkeit, erhöhte Reizbarkeit, eventuell Frieren etc.
Krankheit und Müdigkeit
Folgende Krankheiten können Auslöser für krankhafte Müdigkeit sein:
- Depression
- Vitamin- oder Mineralstoffmangel
- Herzkreislauferkrankungen
- Lebererkrankungen
- Schilddrüsenunterfunktion
- Diabetes
- Blutmangel
- Infektionen
Lebensstil und Müdigkeit
Zu viel Arbeit, Stress, ständige Hetze oder übermässigen Konsum von Tabakwaren und Alkohol können chronische Müdigkeit hervorrufen. In diesem Falle sollte der Lebensstil umgehend geändert werden.
Frühjahrsmüdigkeit
Im Frühling erleben viele Menschen eine verringerte Leistungsbereitschaft und Mattigkeit. Hierbei handelt es sich um keine Krankheit, sondern eine, durch den Jahreszeitenwechsel hervorgerufene Erscheinung. Die Ursache ist nicht vollständig geklärt, allerdings soll der Hormonhaushalt eine grosse Rolle spielen. Dem Körper fällt es zudem schwer, sich nach dem Winter auf die neuen Licht- und Temperaturverhältnisse einzustellen.
Durch unser breites Wissen und den vielen Kundenerfahrungen kennen wir uns in diesem Bereich sehr gut aus. Die Testverfahren erlauben uns, Ihnen die richtigen Ratschläge, Therapiemethoden und Naturheilmittel zu empfehlen.
Muskelkater
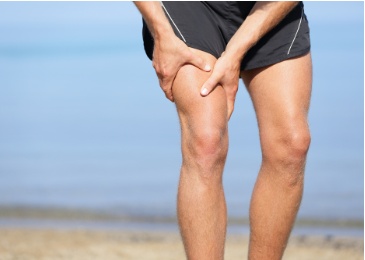
Der Schmerz, der nach körperlichen Anstrengungen, im Besonderen die hohe Belastung der Muskelpartien, wird als Muskelkater bezeichnet. Für gewöhnlich tritt dieser erst einige Stunden nach der jeweiligen körperlichen Aktivität auf.
Entstehung / Ursache
Früher glaubte man, dass eine Übersäuerung des Muskels den Muskelkater hervorruft. Mittlerweile geht man davon aus, dass durch die Überbelastung / Überspannung der Muskelfasern kleine Risse im Muskelgewebe entstehen. Durch diese mechanischen Mikroläsionen entstehen Entzündungen, die zum Anschwellen des Muskels führen, wenn Wasser in den Muskel eindringt. Da sich aber in den Muskelfasern selber keine Schmerzrezeptoren befinden, stellt sich der Schmerz erst dann ein, wenn ca. 12 – 14 Stunden später die Entzündungsstoffe aus dem Körper / Muskelgewebe gewaschen werden und mit den ausserhalb liegenden Nervenzellen in Kontakt kommen.
Die betroffenen Muskelpartien sind dann hart und steif, empfindlich bei Druck und schmerzen bei jedem Bewegungsversuch. Zudem sind sie nicht mehr in der Lage, die volle Kraft zu entwickeln.
Vorbeugung und Behandlung
Dehnungsübungen vor oder nach dem Training haben anscheinend kaum einen positiven Einfluss auf Muskelkater. Dehnungsübungen nach einem Training können sogar die Heilung verschlechtern und das Abklingen der Symptome verzögern, da an den ramponierten Muskelstrukturen unnötig gezerrt wird. Jedoch wird durch gründliches Aufwärmen der Muskulatur vor einer sportlichen Belastung die Leistungsfähigkeit gesteigert und somit das Risiko einer Überbeanspruchung des Muskels gesenkt.
Massagen tragen nicht zur Heilung bei, sondern verzögern die Schmerzen, da sie eine zusätzliche mechanische Irritation verursachen. Dagegen mildern Wärmebehandlungen wie Bäder oder Saunabesuche den Schmerz und tragen zu einer schnelleren Genesung der Muskelfasern bei, da die Durchblutung der Muskeln gesteigert wird. Auch bei Spaziergängen wir die Durchblutung und somit das Abtransportieren der Entzündungsstoffe gefördert.
Bei fehlendem Training in einer Sportart, nach längeren Trainingspausen und beim Erlernen neuer Bewegungen – wichtig – die Belastung vorsichtig steigern. Übertriebener Ehrgeiz bringt nichts. Geben Sie Ihren Skelettmuskelfasern genügend Zeit zur Anpassung an die erhöhten Spannungen. Auch wenn Sie regelmäßig Sport treiben, sollten Sie bei ungewohnten Bewegungen mit geringer Intensität beginnen und diese langsam und kontinuierlich steigern. Dies gilt insbesonders dann, wenn diese Ihren Muskeln exzentrische Belastung abfordern.
Beweist Muskelkater effektives Training?
Verspürt man den Schmerz, soll auf gar keinen Fall gedehnt werden und man soll sich keinen weiteren extremen Belastungen aussetzen. Man sollte mindestens 2 Tage pausieren, damit sich die Gewebestrukturen erholen können. Gönnt man sich keine Erholungsphase, wird das Training immer mühsamer, schmerzhafter. Arbeitet der Muskel also ständig an seinem Limit und kommt nicht zur Ruhe, droht über den Muskelkater hinaus sogar eine Muskelzerrung und beides bremst den Erfolg um einiges. Die entstandenen Verletzungen müssen repariert werden. Dies geschieht unter anderem durch Zellteilung und Erneuerung der geschädigten Muskelfasern. Zudem verschleisst der Körper schneller, denn die Kapazität der Zellregeneration ist limitiert und ein ständiges Reparieren lädierter Muskelzellen lässt diese schneller altern.
Wer aber beispielsweise Rumpfbeugen macht, bis der Muskel brennt, dann muss das nicht automatisch einen Muskelkater nach sich ziehen. Dieser bestimmte Trainingsreiz kann sogar den Muskel zum Wachstum anregen und ihn noch ausdauernder machen.
Trotzdem gilt: weniger ist oft mehr!
Wieso bekommt man nach dem Bergablaufen Muskelkater?
Wird die Muskelfaser durch mächtige äussere Kräfte gedehnt, so entwickelt sie die grössten Kräfte und sie wächst sozusagen über sich selbst hinaus. Diese sogenannte „exzentrische Kontraktion“ ist nichts Ungewöhnliches. Sie kommt beim Abbremsen von Bewegungen ständig vor. Beim Bergabgehen wird die Beschleunigung des Körpers durch die Schwerkraft ständig von Muskeln abgebremst, die der Dehnung durch aktive Kontraktion Widerstand leisten. Beim Landen nach einem Sprung geschieht dasselbe.
Zusätzlich ist es aber so, dass bei der exzentrischen Kontraktion weniger Fasern eingesetzt werden, als bei der Muskelverkürzung. Das Gewicht muss beim Abstieg also von weniger Fasern als beim Aufstieg getragen werden, so, dass auf die Einzelfaser eine grössere Kraft fällt und damit natürlich die Rissgefahr ansteigt.
Entstehung / Ursache
Früher glaubte man, dass eine Übersäuerung des Muskels den Muskelkater hervorruft. Mittlerweile geht man davon aus, dass durch die Überbelastung / Überspannung der Muskelfasern kleine Risse im Muskelgewebe entstehen. Durch diese mechanischen Mikroläsionen entstehen Entzündungen, die zum Anschwellen des Muskels führen, wenn Wasser in den Muskel eindringt. Da sich aber in den Muskelfasern selber keine Schmerzrezeptoren befinden, stellt sich der Schmerz erst dann ein, wenn ca. 12 – 14 Stunden später die Entzündungsstoffe aus dem Körper / Muskelgewebe gewaschen werden und mit den ausserhalb liegenden Nervenzellen in Kontakt kommen.
Die betroffenen Muskelpartien sind dann hart und steif, empfindlich bei Druck und schmerzen bei jedem Bewegungsversuch. Zudem sind sie nicht mehr in der Lage, die volle Kraft zu entwickeln.
Vorbeugung und Behandlung
Dehnungsübungen vor oder nach dem Training haben anscheinend kaum einen positiven Einfluss auf Muskelkater. Dehnungsübungen nach einem Training können sogar die Heilung verschlechtern und das Abklingen der Symptome verzögern, da an den ramponierten Muskelstrukturen unnötig gezerrt wird. Jedoch wird durch gründliches Aufwärmen der Muskulatur vor einer sportlichen Belastung die Leistungsfähigkeit gesteigert und somit das Risiko einer Überbeanspruchung des Muskels gesenkt.
Massagen tragen nicht zur Heilung bei, sondern verzögern die Schmerzen, da sie eine zusätzliche mechanische Irritation verursachen. Dagegen mildern Wärmebehandlungen wie Bäder oder Saunabesuche den Schmerz und tragen zu einer schnelleren Genesung der Muskelfasern bei, da die Durchblutung der Muskeln gesteigert wird. Auch bei Spaziergängen wir die Durchblutung und somit das Abtransportieren der Entzündungsstoffe gefördert.
Bei fehlendem Training in einer Sportart, nach längeren Trainingspausen und beim Erlernen neuer Bewegungen – wichtig – die Belastung vorsichtig steigern. Übertriebener Ehrgeiz bringt nichts. Geben Sie Ihren Skelettmuskelfasern genügend Zeit zur Anpassung an die erhöhten Spannungen. Auch wenn Sie regelmäßig Sport treiben, sollten Sie bei ungewohnten Bewegungen mit geringer Intensität beginnen und diese langsam und kontinuierlich steigern. Dies gilt insbesonders dann, wenn diese Ihren Muskeln exzentrische Belastung abfordern.
Beweist Muskelkater effektives Training?
Verspürt man den Schmerz, soll auf gar keinen Fall gedehnt werden und man soll sich keinen weiteren extremen Belastungen aussetzen. Man sollte mindestens 2 Tage pausieren, damit sich die Gewebestrukturen erholen können. Gönnt man sich keine Erholungsphase, wird das Training immer mühsamer, schmerzhafter. Arbeitet der Muskel also ständig an seinem Limit und kommt nicht zur Ruhe, droht über den Muskelkater hinaus sogar eine Muskelzerrung und beides bremst den Erfolg um einiges. Die entstandenen Verletzungen müssen repariert werden. Dies geschieht unter anderem durch Zellteilung und Erneuerung der geschädigten Muskelfasern. Zudem verschleisst der Körper schneller, denn die Kapazität der Zellregeneration ist limitiert und ein ständiges Reparieren lädierter Muskelzellen lässt diese schneller altern.
Wer aber beispielsweise Rumpfbeugen macht, bis der Muskel brennt, dann muss das nicht automatisch einen Muskelkater nach sich ziehen. Dieser bestimmte Trainingsreiz kann sogar den Muskel zum Wachstum anregen und ihn noch ausdauernder machen.
Trotzdem gilt: weniger ist oft mehr!
Wieso bekommt man nach dem Bergablaufen Muskelkater?
Wird die Muskelfaser durch mächtige äussere Kräfte gedehnt, so entwickelt sie die grössten Kräfte und sie wächst sozusagen über sich selbst hinaus. Diese sogenannte „exzentrische Kontraktion“ ist nichts Ungewöhnliches. Sie kommt beim Abbremsen von Bewegungen ständig vor. Beim Bergabgehen wird die Beschleunigung des Körpers durch die Schwerkraft ständig von Muskeln abgebremst, die der Dehnung durch aktive Kontraktion Widerstand leisten. Beim Landen nach einem Sprung geschieht dasselbe.
Zusätzlich ist es aber so, dass bei der exzentrischen Kontraktion weniger Fasern eingesetzt werden, als bei der Muskelverkürzung. Das Gewicht muss beim Abstieg also von weniger Fasern als beim Aufstieg getragen werden, so, dass auf die Einzelfaser eine grössere Kraft fällt und damit natürlich die Rissgefahr ansteigt.
N
Nesselsucht
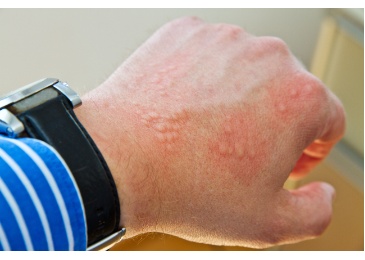
Was ist Nesselsucht?
Unter diesem Begriff wird eine Reihe allergisch bedingter Hauterkrankungen zusammengefasst. Da sie optisch zwar alle sehr ähnlich aussehen, jedoch viele unterschiedliche Auslöser haben können, zählt die Nesselsucht zu den häufigsten Hauterkrankungen.
Der Körper reagiert überempfindlich, es bilden sich kleine, bis handflächengrosse Schwellungen, sogenannte Quaddeln, auf der Haut. Diese jucken enorm, werden rundherum von einer unterschiedlich ausgeprägten Rötung begrenzt und können sich auf dem ganzen Körper ausbreiten.
Der Hautausschlag ist zwar enorm lästig, die Quaddeln verschwinden jedoch für gewöhnlich bereits nach wenigen Stunden wieder von alleine.
Da es sich um eine allergische Reaktion des Körpers handelt, ist eine Ansteckung auszuschliessen.
Wie kommt es zur Urtikaria?
Die Mastzellen, welche für die Abwehr zuständig sind, befinden sich in der Nähe der Hauptblutgefässe. Bei Kontakt mit allergieauslösenden Teilchen schütten sie Botenstoffe aus, darunter auch Histamin, welches schnell seine Wirkung entfaltet. Die kleinen Blutgefäße der Haut weiten sich, was als leichte Rötung sichtbar wird. Zudem erhöht sich die Gefässdurchlässigkeit und bewirkt, dass Flüssigkeit ins Gewebe austritt. So entstehen die polsterartigen Schwellungen.
Das Histamin löst zusätzlich an den Nervenenden den typischen starken Juckreiz aus, der eher zum Scheuern und Reiben als zum Kratzen verleitet. Kratzt man, kann es scherzhaft sein. Sind die Mastzellen fehlgesteuert, schütten sie ihre Botenstoffe nicht nur bei allergischen Reizen aus, sondern auch bei Wärme, Kälte oder Reibung, was ebenfalls zu den juckenden Quaddeln führt.
Die akute Urtikaria ist die häufigste Form. Sie tritt plötzlich auf und verschwindet innerhalb eines Tages wieder. Halten die Hautausschläge jedoch länger als sechs Wochen an, spricht man von einer chronischen Nesselsucht. Ist der Zusammenhang zwischen Urtikaria und dem Auslöser nicht sofort klar, kann sich die Suche als sehr langwierig erweisen. Es kann zu einer Einschränkung der Lebensqualität und zur Belastung der Betroffenen kommen.
Symptome
Die Auslöser sind zwar vielfältig, die Nesselsucht verursacht jedoch typische Merkmale:
Unter diesem Begriff wird eine Reihe allergisch bedingter Hauterkrankungen zusammengefasst. Da sie optisch zwar alle sehr ähnlich aussehen, jedoch viele unterschiedliche Auslöser haben können, zählt die Nesselsucht zu den häufigsten Hauterkrankungen.
Der Körper reagiert überempfindlich, es bilden sich kleine, bis handflächengrosse Schwellungen, sogenannte Quaddeln, auf der Haut. Diese jucken enorm, werden rundherum von einer unterschiedlich ausgeprägten Rötung begrenzt und können sich auf dem ganzen Körper ausbreiten.
Der Hautausschlag ist zwar enorm lästig, die Quaddeln verschwinden jedoch für gewöhnlich bereits nach wenigen Stunden wieder von alleine.
Da es sich um eine allergische Reaktion des Körpers handelt, ist eine Ansteckung auszuschliessen.
Wie kommt es zur Urtikaria?
Die Mastzellen, welche für die Abwehr zuständig sind, befinden sich in der Nähe der Hauptblutgefässe. Bei Kontakt mit allergieauslösenden Teilchen schütten sie Botenstoffe aus, darunter auch Histamin, welches schnell seine Wirkung entfaltet. Die kleinen Blutgefäße der Haut weiten sich, was als leichte Rötung sichtbar wird. Zudem erhöht sich die Gefässdurchlässigkeit und bewirkt, dass Flüssigkeit ins Gewebe austritt. So entstehen die polsterartigen Schwellungen.
Das Histamin löst zusätzlich an den Nervenenden den typischen starken Juckreiz aus, der eher zum Scheuern und Reiben als zum Kratzen verleitet. Kratzt man, kann es scherzhaft sein. Sind die Mastzellen fehlgesteuert, schütten sie ihre Botenstoffe nicht nur bei allergischen Reizen aus, sondern auch bei Wärme, Kälte oder Reibung, was ebenfalls zu den juckenden Quaddeln führt.
Die akute Urtikaria ist die häufigste Form. Sie tritt plötzlich auf und verschwindet innerhalb eines Tages wieder. Halten die Hautausschläge jedoch länger als sechs Wochen an, spricht man von einer chronischen Nesselsucht. Ist der Zusammenhang zwischen Urtikaria und dem Auslöser nicht sofort klar, kann sich die Suche als sehr langwierig erweisen. Es kann zu einer Einschränkung der Lebensqualität und zur Belastung der Betroffenen kommen.
Symptome
Die Auslöser sind zwar vielfältig, die Nesselsucht verursacht jedoch typische Merkmale:
- Quaddeln, die als geröteten Hautausschlag auftreten und von einem roten Rand deutlich begrenzt sind
- Starker Juckreiz
- Schwellungen, die auch als Angioödem in tieferen Gewebeschichten vorkommt
Untersuchungen und Diagnose
Das Erscheinungsbild, die rötlichen, juckenden Quaddeln, ist zwar immer ähnlich, die Ursachen können sich jedoch sehr unterscheiden. Die Findung der Ursache gleicht nicht selten der Suche nach der Nadel im Heuhaufen.
Im ersten Schritt erstellt der Arzt eine umfangreiche Patientenanamnese. Durch gezielte Fragestellungen lassen sich mögliche Zusammenhänge aufdecken und andere Krankheitsbilder ausschliessen.
Labortests bringen Aufschluss über körperliche Erkrankungen oder bakterielle Infektionen. Im Fokus der Untersuchung stehen Nesselsucht-auslösende Erreger wie Helicobacter pylori oder Herpesviren. Der Autologous-Serum-Skin-Test weist Antikörper im Blut des Patienten nach, welche unter Verdacht stehen, die chronische Nesselsucht auszulösen.
Selbst wenn Allergien nur selten die Ursache für chronische Urtikaria sind, sollten Allergietests bei der Diagnostik nicht fehlen. Bei Provokationstests werden bestimmte Körperstellen einem physikalischen Reiz (Kälte, Wärme, Licht, Druck) ausgesetzt und so die möglichen physikalischen Auslöser identifizieren.
Bei Patienten mit chronischer Nesselsucht sind auch Nahrungsmittelunverträglichkeiten zu testen.
Behandlung
Der Krankheitsverlauf hängt immer von der Art der Nesselsucht ab.
Bei einer akuten Nesselsucht, bei der die Symptome in der Regel binnen eines Tages verschwinden, ist die Ursache selten zu finden.
Die chronische Nesselsucht kann zu einem beschwerlichen Leiden führen. Daher soll unbedingt die Ursache erforscht werden, was sich aber auch nicht immer als einfach herausstellt.
Netzhautablösung
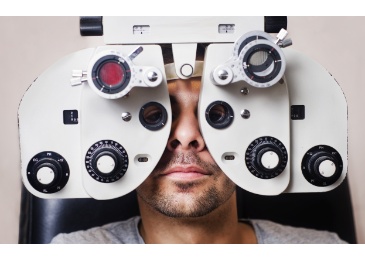
Die hintere Wand des Augapfels wird innen von der Netzhaut (Retina) ausgekleidet. Diese enthält die lichtempfindlichen Sehzellen (Photorezeptoren) und eine ganze Anzahl von Nervenzellen und -fasern zur Übermittlung der Sehinformationen. Darunter liegt das gefässreiche Pigmentepithel (Aderhaut), dass die Netzhaut mit Nährstoffen und Sauerstoff versorgt.
Definition
Bei der Netzhautablösung handelt es sich um die teilweise oder vollständige Ablösung der Netzhaut, meist ausgehend von einem Loch in der Netzhaut. Als Folge der Ablösung gehen die betroffenen Netzhautnervenzellen zu Grunde. Dies führt unbehandelt zur fortschreitenden Sehverschlechterung bis hin zur völligen Blindheit.
Bei der Netzhautablösung löst sich die lichtempfindliche Retina von der äusseren Membran (Pigmentepithel) ab. Dadurch verschlechtert sich die Sicht; Betroffene reden von einem dunklen Vorhang vor den Augen. Wenn dieser Prozess auch noch den Punkt des schärfsten Sehens betrifft die sogenannte Makula (= gelber Fleck), wird das Sehen ganz unscharf.
Kurzsichtige Menschen zwischen 50 und 70 jährig sind am häufigsten betroffen.
Ursachen
Risikofaktoren für eine Netzhautablösung sind:
Je nach Ursache, unterscheidet man verschiedene Formen:
Rissbedingte Netzhautablösung: die weitaus häufigste Form. Der Glaskörper (eine gallertartige Masse) füllt das Auge aus. Mit zunehmendem Alter verliert der Glaskörper Wasser, degeneriert und schrumpft wie ein Ballon. Dadurch zerrt und zieht er an der Netzhaut, bis er sich ganz von der Netzhaut abhebt und dadurch Risse in der Netzhaut entstehen.
Zugbedingte Netzhautablösung: Durch Risse in der Netzhaut entstehen faltige Verwachsungen zwischen der Netzhaut und dem Glaskörper. Dadurch kommt es zum kräftigen Zug an der Netzhaut.
Flüssigkeitsbedingte Netzhautablösung: Durch krankhafte Veränderungen dringt Flüssigkeit aus den Blutgefässen zwischen Pigmentepithel und Netzhaut ein und hebt die Netzhaut ab.
Symptome
Netzhautablösung: plötzliche stark eingeschränkte Sicht
Alarmzeichen können sein:
Bei einem oder mehreren dieser Anzeichen sollte sofort der Augenarzt aufgesucht werden.
Diagnose
Netzhautablösung: Spiegelung des Augenhintergrundes
Evtl. Ultraschalluntersuchung: z.B. wenn durch Einblutungen im Glaskörper eine Augenspiegelung nicht möglich ist.
Therapie
Je früher eine (beginnende) Netzhautablösung behandelt wird, desto besser sind die Chancen, dass das Sehvermögen nicht beeinträchtigt wird.
Die Behandlung richtet sich nach den Ursachen. Entzündungen und Tumore müssen entsprechend behandelt werden, entweder medikamentös oder chirurgisch.
Operation
Die Art der Operation richtet sich nach der Schwere der Netzhautablösung und nach der zu Grunde liegenden Ursache.
In seltenen Fällen muss der schrumpfende Glaskörper entfernt werden (Vitrektomie) und zunächst durch Silikonöl und später durch eine Art Kochsalzlösung ersetzt werden.
Mögliche Komplikationen
Die rissbedingte Netzhautablösung kann in fast allen Fällen geheilt werden. Ist jedoch die Makula (gelber Fleck = Region des schärfsten Sehens) betroffen, bleibt meist eine Sehverschlechterung bestehen. Die andern Formen (zugbedingte oder flüssigkeitsbedingte Netzhautablösung) beeinträchtigen meistens dauerhaft das Sehvermögen.
Vorbeugemassnahmen (Präventionsmassnahmen)
Erste Alarmsignale ernst nehmen. Sehverschlechterungen, unscharfes oder verzerrtes Sehen, Mücken- oder Punktetanz gehören möglichst bald in augenärztliche Abklärung.
Jeder ab 40 Jahren und jeder Diabetiker sollten jährlich den Augenhintergrund kontrollieren lassen. Nur so kann eine Netzhauterkrankung frühzeitig erkannt und rechtzeitig behandelt werden.
Definition
Bei der Netzhautablösung handelt es sich um die teilweise oder vollständige Ablösung der Netzhaut, meist ausgehend von einem Loch in der Netzhaut. Als Folge der Ablösung gehen die betroffenen Netzhautnervenzellen zu Grunde. Dies führt unbehandelt zur fortschreitenden Sehverschlechterung bis hin zur völligen Blindheit.
Bei der Netzhautablösung löst sich die lichtempfindliche Retina von der äusseren Membran (Pigmentepithel) ab. Dadurch verschlechtert sich die Sicht; Betroffene reden von einem dunklen Vorhang vor den Augen. Wenn dieser Prozess auch noch den Punkt des schärfsten Sehens betrifft die sogenannte Makula (= gelber Fleck), wird das Sehen ganz unscharf.
Kurzsichtige Menschen zwischen 50 und 70 jährig sind am häufigsten betroffen.
Ursachen
Risikofaktoren für eine Netzhautablösung sind:
- Kurzsichtigkeit
- Alter (z.B. altersbedingte Makuladegeneration)
- Vorangegangene Katarakt-Operation (Grauer Star)
- Diabetes mellitus
- Entzündliche Prozesse
- Augenverletzungen
- Augentumoren
- Infektionen (z.B. bei Borreliose durch Zecken oder Tuberkulose )
Je nach Ursache, unterscheidet man verschiedene Formen:
Rissbedingte Netzhautablösung: die weitaus häufigste Form. Der Glaskörper (eine gallertartige Masse) füllt das Auge aus. Mit zunehmendem Alter verliert der Glaskörper Wasser, degeneriert und schrumpft wie ein Ballon. Dadurch zerrt und zieht er an der Netzhaut, bis er sich ganz von der Netzhaut abhebt und dadurch Risse in der Netzhaut entstehen.
Zugbedingte Netzhautablösung: Durch Risse in der Netzhaut entstehen faltige Verwachsungen zwischen der Netzhaut und dem Glaskörper. Dadurch kommt es zum kräftigen Zug an der Netzhaut.
Flüssigkeitsbedingte Netzhautablösung: Durch krankhafte Veränderungen dringt Flüssigkeit aus den Blutgefässen zwischen Pigmentepithel und Netzhaut ein und hebt die Netzhaut ab.
Symptome
Netzhautablösung: plötzliche stark eingeschränkte Sicht
Alarmzeichen können sein:
- Plötzliches „Blitzen" in einem Auge
- Schatten im peripheren Blickfeld
- Plötzlich auftretende bewegliche Trübungen („fliegende Mücken")
- Sehverschlechterung
Bei einem oder mehreren dieser Anzeichen sollte sofort der Augenarzt aufgesucht werden.
Diagnose
Netzhautablösung: Spiegelung des Augenhintergrundes
- Krankengeschichte unter Einbezug der Beschwerden
- Spiegelung des Augenhintergrundes (mit Gabe von Augentropfen zur Erweiterung der Pupille)
- Beurteilung der Netzhaut mittels sogenannter Spaltlampe und Kontaktglas, das auf die betäubte Augenoberfläche aufgesetzt wird
Evtl. Ultraschalluntersuchung: z.B. wenn durch Einblutungen im Glaskörper eine Augenspiegelung nicht möglich ist.
Therapie
Je früher eine (beginnende) Netzhautablösung behandelt wird, desto besser sind die Chancen, dass das Sehvermögen nicht beeinträchtigt wird.
Die Behandlung richtet sich nach den Ursachen. Entzündungen und Tumore müssen entsprechend behandelt werden, entweder medikamentös oder chirurgisch.
Operation
Die Art der Operation richtet sich nach der Schwere der Netzhautablösung und nach der zu Grunde liegenden Ursache.
- Kleine Netzhautablösungen können mit Laser oder Kältesonde repariert werden.
- Bei schrumpfendem Glaskörper wird der Augapfel von aussen künstlich eingedellt und so die abgelöste Netzhaut wieder an das Pigmentepithel gedrückt. Dazu wird entweder eine Silikonschaum-Plombe auf das Auge aufgenäht oder der gesamte Augapfel bekommt ein Silikonband.
In seltenen Fällen muss der schrumpfende Glaskörper entfernt werden (Vitrektomie) und zunächst durch Silikonöl und später durch eine Art Kochsalzlösung ersetzt werden.
Mögliche Komplikationen
Die rissbedingte Netzhautablösung kann in fast allen Fällen geheilt werden. Ist jedoch die Makula (gelber Fleck = Region des schärfsten Sehens) betroffen, bleibt meist eine Sehverschlechterung bestehen. Die andern Formen (zugbedingte oder flüssigkeitsbedingte Netzhautablösung) beeinträchtigen meistens dauerhaft das Sehvermögen.
Vorbeugemassnahmen (Präventionsmassnahmen)
Erste Alarmsignale ernst nehmen. Sehverschlechterungen, unscharfes oder verzerrtes Sehen, Mücken- oder Punktetanz gehören möglichst bald in augenärztliche Abklärung.
Jeder ab 40 Jahren und jeder Diabetiker sollten jährlich den Augenhintergrund kontrollieren lassen. Nur so kann eine Netzhauterkrankung frühzeitig erkannt und rechtzeitig behandelt werden.
Nierenbeckenentzündung
Beschreibung
Die Nierenbeckenentzündung, im medizinischen Sprachgebrauch Pyelonephritis genannt, gehört zur Gruppe der Harnwegsinfektionen (HWI) und ist eine der häufigsten Erkrankungen der Niere. Diese lassen sich in Infektionen der unteren Harnwege (zum Beispiel Blasenentzündung) und oberen Harnwege aufteilen. Die Nierenbeckenentzündung zählt zu den oberen Harnwegsinfekten. Zu den unteren Harnwegen zählen die Harnröhre und Harnblase, zu den oberen Harnwegen die Harnleiter und die Nieren.
Die meist bakteriellen Erreger stammen häufig aus dem Darm und gelangen über die Harnröhre zuerst in die Blase, wo sie zum Beispiel eine Blasenentzündung (Zystitis) auslösen. Die Bakterien können von hier aus auch weiter über die Harnleiter nach oben in das Nierenbecken aufsteigen. Dies gelingt vor allem dann, wenn der Harn nicht richtig abließen kann – zum Beispiel infolge von Nieren- oder Blasensteinen. Die Folge ist eine Nierenbeckenentzündung. Bei der Pyelonephritis ist in aller Regel auch das Nierengewebe (Parenchym) entzündet. Das Nierenbecken ist ein Teil der Niere und dient als Sammelbecken für den Urin. Vom Nierenbecken aus fließt der Urin über die Harnleiter in die Blase und wird letztlich über die Harnröhre ausgeschieden.
Frauen sind zwei bis drei Mal häufiger von einer Nierenbeckenentzündung betroffen als Männer. Ein Grund ist unter anderem die kürzere Harnröhre bei Frauen, wodurch die Bakterien einfacher in die Blase gelangen können. Eine Nierenbeckenentzündung kann akut oder chronisch verlaufen. Die akute Nierenbeckenentzündung entsteht oftmals plötzlich. Typische Symptome der akuten Pyelonephritis sind heftiger Flankenschmerz, Schüttelfrost sowie ein allgemeines, schweres Krankheitsgefühl. Fast immer ist eine Nierenbeckenentzündung von Fieber begleitet. Die chronische Pyelonephritis verläuft oft schleichend und schubweise und schädigt die Nieren fortschreitend. Symptome sind unter anderem Leistungsschwäche, Müdigkeit und Appetitlosigkeit. Unbehandelt kann die chronische Pyelonephritis im schlimmsten Fall zu einem Nierenversagen (Niereninsuffizienz) führen.
Die Diagnose der Nierenbeckenentzündung stellt der Arzt mithilfe einer Blut- und Urinuntersuchung sowie bildgebender Verfahren. Die Nierenbeckenentzündung-Behandlung erfolgt mit Antibiotika. Zudem ist es wichtig, den Körper zu schonen und viel zu trinken.
Ursachen
Es gibt verschiedene Gründe für eine Nierenbeckenentzündung. Ursachen sind in den meisten Fällen bakterielle Infektionen. Dabei handelt es sich in aller Regel um Darmbakterien, die aus der Umgebung über die Harnröhre eindringen. Eher selten gelangen die Erreger über die Blutbahn in den Körper: In fast 80 Prozent aller Fälle ist das Darmbakterium Escherichia coli (E. coli) der Auslöser der Nierenbeckenentzündung. Seltener sind andere Bakterien wie Enterokokken oder Staphylokokken oder auch Pilze und Viren die Nierenbeckenentzündung-Ursachen. Die Erreger gelangen bei einer Pyelonephritis über die unteren Harnwege hinauf bis zum Nierenbecken und lösen die Entzündung aus.
Frauen sind rund zwei bis drei Mal häufiger von Pyelonephritis betroffen als Männer. Die Nierenbeckenentzündung-Ursachen liegt hierfür in der der Anatomie der Harnröhre: Bei Frauen liegt der Harnröhreneingang näher am After als bei Männern, daher können Bakterien leichter verschleppt werden und in die Harnröhre gelangen. Zudem ist bei Frauen die Harnröhre kürzer als bei Männern, die Erreger können daher schneller in die Blase wandern und von dort weiter zum Nierenbecken aufsteigen.
Es gibt zahlreiche Risikofaktoren, die eine Nierenbeckenentzündung begünstigen. Dazu zählen zum Beispiel Harnabflussstörungen. Das Nierenbecken dient als Sammeltrichter für den Urin, der in der Niere gebildet wurde und leitet ihn über die Harnleiter ab. Ist der Harnabfluss gestört oder zu gering, begünstigt dies das Bakterienwachstum und es entsteht leichter eine Nierenbeckenentzündung. Harnabflussstörungen können zum Beispiel angeboren sein, etwa durch fehlgebildete Harnleiter. Aber auch eine vergrößerte Prostata, welche die Harnröhre einengt, kann eine Nierenbeckenentzündung begünstigen. Weitere Risikofaktoren für eine Nierenbeckenentzündung sind:
Wird eine akute Nierenbeckenentzündung nicht behandelt und heilt nicht komplett aus, erhöht sich das Risiko für eine chronische Pyelonephritis. Die Entzündung kehrt dann immer wieder zurück. Unbehandelt kann sie zu einem Nierenversagen (Niereninsuffizienz) führen. Ein anderer Grund für eine chronische Pyelonephritis kann zum Beispiel auch langjähriger Medikamentenmissbrauch sein.
Symptome
Im Gegensatz zur Nierenbeckenentzündung (Pyelonephritis) verläuft eine Entzündung der Nierenkörperchen (Glomerulonephritis) meist ohne Schmerzen und wird lange Zeit nicht bemerkt. Ärzte entdecken die Erkrankung oft nur zufällig bei Routineuntersuchungen. In seltenen Fällen fällt die Krankheit erst dann auf, wenn die Nieren bereits stark geschädigt sind und eine Blutwäsche (Dialyse) beziehungsweise Transplantation unumgänglich ist. Auch bei einer interstitiellen Nephritis – also einer Entzündung des umgebenden Nierengewebes – sind die Beschwerden manchmal schwer zu erkennen.
Wenn eine Nierenentzündung Symptome verursacht
Meist treten im Verlauf einer Nierenentzündung Symptome auf, die auf einen Funktionsverlust der Nierenkörperchen (Glomeruli) zurückgehen. Diese fallen oft erst spät auf, da die verbleibenden gesunden Nierenkörperchen oft noch über einen langen Zeitraum die Schäden kompensieren können. Möglich sind folgende Symptome (Nierenentzündung im Sinne einer Glomerulonephritis):
Durch eine Nierenentzündung kann es zu einer akuten Verschlechterung der Nierenfunktion kommen (akutes Nierenversagen). Bei einem Teil der betroffenen Patienten verliert die Niere dagegen langsam und über mehrere Jahre ihre Funktion bis zu einem dialysepflichtigen chronischen Nierenversagen.
Untersuchungen und Diagnose
Fester Bestandteil der Untersuchung und Diagnose einer Nierenbeckenentzündung sind Urin- und Blutuntersuchungen. Der Urin wird dabei unter anderem auf Bakterien und weiße Blutkörperchen (Leukozyten) untersucht. Eine erhöhte Anzahl an Bakterien und weißen Blutkörperchen weist auf eine Entzündung der Harnwege hin. Mithilfe einer Urinkultur kann der Erreger dann vermehrt und genau bestimmt werden (sog. Antibiogramm).
Eine Blutuntersuchung wird vor allem bei Verdacht auf eine chronische Nierenbeckenentzündung durchgeführt. Ein Entzündungsparameter ist die Blutsenkgeschwindigkeit (BSG). Dabei wird beobachtet, wie schnell bestimmte Bestandteile des Blutes, in diesem Falle die roten Blutkörperchen (Erythrozyten) in einem Gefäß absinken. Bei Entzündungen lagern sich die roten Blutkörperchen aufgrund bestimmter Eiweiße zusammen und sinken dadurch schneller ab. Ein erhöhter Wert bei der Blutsenkgeschwindigkeit ist also ein Hinweis auf eine Entzündung. Des Weiteren wird bei einer Blutuntersuchung der Wert des sogenannten C-reaktiven Proteins (CRP) bestimmt. Dabei handelt es sich um ein Eiweiß, das in der Leber gebildet und ins Blut abgegeben wird. Auch hier ist ein erhöhter Wert ein Hinweis auf eine Entzündung. Wichtig ist auch der Kreatinin-Wert im Blut: Dieses Stoffwechselprodukt wird mit dem Urin ausgeschieden, sein Wert aber dennoch im Blut bestimmt. Ein erhöhter Wert kann Auskunft darüber geben, ob die Nieren möglicherweise schon geschädigt sind.
Zur Diagnose einer Pyelonephritis kommen auch bildgebende Verfahren zum Einsatz:
Behandlung
Da eine akute Pyelonephritis in den meisten Fällen durch Bakterien verursacht wird, erfolgt eine Nierenbeckenentzündung-Behandlung mit Antibiotika. Die Dauer beträgt in der Regel sieben bis zehn Tage. Zu Beginn der Behandlung kommt ein Breitbandantibiotikum zum Einsatz, also ein Antibiotikum mit breitem Wirkspektrum. Mit Hilfe der Urinkultur, die zur exakten Diagnose der Pyelonephritis angelegt wurde, lässt dann der genaue Erreger bestimmen. Der Arzt kann dann ein gezielt wirkendes Antibiotikum einsetzen. werden. Bei einem schweren Verlauf der Nierenbeckenentzündung, der mit Übelkeit und Erbrechen einhergeht, wird das Antibiotikum oft intravenös, also mit Hilfe einer Infusion verabreicht. Dies geschieht stationär im Krankenhaus. Die Nierenbeckenentzündung-Behandlung kann zusätzlich durch fiebersenkende Mittel, sogenannte Antipyretika, unterstützt werden.
Bei einer chronischen Nierenbeckenentzündung wird, falls möglich, zunächst das Ergebnis des Antibiogramms abgewartet, um den Erreger gezielt mit einem Antibiotikum zu bekämpfen. Die antibiotische Therapie dauert dann in der Regel eine Woche, unter Umständen auch länger. Auch nachfolgende Krankheitsschübe werden mit Antibiotika behandelt. Tritt jedoch trotz Antibiotika-Behandlung keine Besserung ein, erfolgt die Therapie der chronischen Pyelonephritis im Krankenhaus, wo die Medikamente dann über Infusionen verabreicht werden.
Während der Behandlung ist es besonders wichtig, sich körperlich zu schonen. Für Betroffene heißt das, am besten Bettruhe einhalten. Außerdem ist es ratsam, viel zu trinken: Eine erhöhte Flüssigkeitszufuhr von mindestens zwei Litern am Tag hilft, die Harnwege durchzuspülen und von den Erregern zu reinigen.
Grundsätzlich gilt, dass bei einer Nierenbeckenentzündung nicht nur die Erreger medikamentös bekämpft werden müssen, sondern auch die Ursachen für die Entzündung behoben werden. Liegt zum Beispiel eine Harnabflussstörung als Ursache für die Nierenbeckenentzündung vor, ist in manchen Fällen ein operativer Eingriff notwendig.
Krankheitsverlauf und Prognose
Bei einer Nierenbeckenentzündung unterscheidet man zwischen zwei Krankheitsverläufen: Sie kann akut oder chronisch verlaufen. Eine rechtzeitige Nierenbeckenentzündung-Behandlung ist daher wichtig, um zu vermeiden, dass sich aus der akuten eine chronische Pyelonephritis entwickelt. Je nach Verlaufsform sind auch die Prognosen unterschiedlich.
Wird die akute Nierenbeckenentzündung rechtzeitig behandelt, ist die Prognose gut. Dank gezielter Therapie heilt die akute Pyelonephritis in aller Regel folgenlos aus. Unter der Behandlung verschwindet das Fieber meist binnen 24 bis 48 Stunden. Um sicherzugehen, dass die Nierenbeckenentzündungs-Behandlung erfolgreich war, wird eine weitere Urinkultur zur Kontrolle angelegt: Sind zwei Wochen nach Beendigung der Therapie keine Erreger mehr nachweisbar, gilt die akute Nierenbeckenentzündung als geheilt.
Liegt allerdings eine chronische Nierenbeckenentzündung vor, ist die Prognose ungünstiger: sie heilt in vielen Fällen nicht vollständig aus. Die immer wieder auftretenden Entzündungsschübe müssen mit Antibiotika behandelt werden, um schwerwiegendere Komplikationen zu vermeiden. Zudem ist eine regelmäßige ärztliche Kontrolle notwendig.
Eine Nierenbeckenentzündung sollte möglichst rasch behandelt werden, denn beide Verlaufsformen können schwerwiegende Komplikationen verursachen. Unbehandelt schädigen beide Formen der Nierenbeckenentzündung die Niere stark und können ein komplettes Nierenversagen (Niereninsuffizienz) auslösen. Es kann auch eine eitrige Nierenentzündung mit einer Eiterbeule (sog. Nierenkarbunkel) entstehen, aus der sich eine Eiteransammlung (paranephritischer Abszess) bilden kann. Unbehandelt besteht bei einer Nierenbeckenentzündung auch die Gefahr einer sogenannten Urosepsis: Dabei treten die Krankheitserreger von den Harnwegen in die Blutbahn über und verursachen eine Blutvergiftung (Sepsis), die unbehandelt zu einem lebensgefährlichen Multiorganversagen führen kann.
Vorbeugen
Es gibt einige Maßnahmen, mit denen Sie das Risiko einer Nierenbeckenentzündung senken können:
Für Betroffene, die an einer immer wiederkehrenden Nierenbeckenentzündung leiden, kommt eventuell eine sogenannte Infektdauerprophylaxe infrage. Dabei muss über einen längeren Zeitraum (zunächst sechs Monate) vorbeugend ein Antibiotikum in geringer Dosierung eingenommen werden.
Die Nierenbeckenentzündung, im medizinischen Sprachgebrauch Pyelonephritis genannt, gehört zur Gruppe der Harnwegsinfektionen (HWI) und ist eine der häufigsten Erkrankungen der Niere. Diese lassen sich in Infektionen der unteren Harnwege (zum Beispiel Blasenentzündung) und oberen Harnwege aufteilen. Die Nierenbeckenentzündung zählt zu den oberen Harnwegsinfekten. Zu den unteren Harnwegen zählen die Harnröhre und Harnblase, zu den oberen Harnwegen die Harnleiter und die Nieren.
Die meist bakteriellen Erreger stammen häufig aus dem Darm und gelangen über die Harnröhre zuerst in die Blase, wo sie zum Beispiel eine Blasenentzündung (Zystitis) auslösen. Die Bakterien können von hier aus auch weiter über die Harnleiter nach oben in das Nierenbecken aufsteigen. Dies gelingt vor allem dann, wenn der Harn nicht richtig abließen kann – zum Beispiel infolge von Nieren- oder Blasensteinen. Die Folge ist eine Nierenbeckenentzündung. Bei der Pyelonephritis ist in aller Regel auch das Nierengewebe (Parenchym) entzündet. Das Nierenbecken ist ein Teil der Niere und dient als Sammelbecken für den Urin. Vom Nierenbecken aus fließt der Urin über die Harnleiter in die Blase und wird letztlich über die Harnröhre ausgeschieden.
Frauen sind zwei bis drei Mal häufiger von einer Nierenbeckenentzündung betroffen als Männer. Ein Grund ist unter anderem die kürzere Harnröhre bei Frauen, wodurch die Bakterien einfacher in die Blase gelangen können. Eine Nierenbeckenentzündung kann akut oder chronisch verlaufen. Die akute Nierenbeckenentzündung entsteht oftmals plötzlich. Typische Symptome der akuten Pyelonephritis sind heftiger Flankenschmerz, Schüttelfrost sowie ein allgemeines, schweres Krankheitsgefühl. Fast immer ist eine Nierenbeckenentzündung von Fieber begleitet. Die chronische Pyelonephritis verläuft oft schleichend und schubweise und schädigt die Nieren fortschreitend. Symptome sind unter anderem Leistungsschwäche, Müdigkeit und Appetitlosigkeit. Unbehandelt kann die chronische Pyelonephritis im schlimmsten Fall zu einem Nierenversagen (Niereninsuffizienz) führen.
Die Diagnose der Nierenbeckenentzündung stellt der Arzt mithilfe einer Blut- und Urinuntersuchung sowie bildgebender Verfahren. Die Nierenbeckenentzündung-Behandlung erfolgt mit Antibiotika. Zudem ist es wichtig, den Körper zu schonen und viel zu trinken.
Ursachen
Es gibt verschiedene Gründe für eine Nierenbeckenentzündung. Ursachen sind in den meisten Fällen bakterielle Infektionen. Dabei handelt es sich in aller Regel um Darmbakterien, die aus der Umgebung über die Harnröhre eindringen. Eher selten gelangen die Erreger über die Blutbahn in den Körper: In fast 80 Prozent aller Fälle ist das Darmbakterium Escherichia coli (E. coli) der Auslöser der Nierenbeckenentzündung. Seltener sind andere Bakterien wie Enterokokken oder Staphylokokken oder auch Pilze und Viren die Nierenbeckenentzündung-Ursachen. Die Erreger gelangen bei einer Pyelonephritis über die unteren Harnwege hinauf bis zum Nierenbecken und lösen die Entzündung aus.
Frauen sind rund zwei bis drei Mal häufiger von Pyelonephritis betroffen als Männer. Die Nierenbeckenentzündung-Ursachen liegt hierfür in der der Anatomie der Harnröhre: Bei Frauen liegt der Harnröhreneingang näher am After als bei Männern, daher können Bakterien leichter verschleppt werden und in die Harnröhre gelangen. Zudem ist bei Frauen die Harnröhre kürzer als bei Männern, die Erreger können daher schneller in die Blase wandern und von dort weiter zum Nierenbecken aufsteigen.
Es gibt zahlreiche Risikofaktoren, die eine Nierenbeckenentzündung begünstigen. Dazu zählen zum Beispiel Harnabflussstörungen. Das Nierenbecken dient als Sammeltrichter für den Urin, der in der Niere gebildet wurde und leitet ihn über die Harnleiter ab. Ist der Harnabfluss gestört oder zu gering, begünstigt dies das Bakterienwachstum und es entsteht leichter eine Nierenbeckenentzündung. Harnabflussstörungen können zum Beispiel angeboren sein, etwa durch fehlgebildete Harnleiter. Aber auch eine vergrößerte Prostata, welche die Harnröhre einengt, kann eine Nierenbeckenentzündung begünstigen. Weitere Risikofaktoren für eine Nierenbeckenentzündung sind:
- Harnsteine
- Sexuelle Aktivität
- Schwangerschaft
- Infekte der unteren Harnwege
- Stoffwechselerkrankungen, z.B. Zuckerkrankheit (Diabetes mellitus)
- Vergrößerte Prostata (Prostatahyperplasie) bei Männern
- Angeborene Fehlbildungen der Niere
- Vesikourethraler Reflux: Bei diesem Defekt fließt der Harn aus der Blase zurück in Richtung der Niere
- Allgemeine Immunschwäche (z.B. HIV-Infektion)
Wird eine akute Nierenbeckenentzündung nicht behandelt und heilt nicht komplett aus, erhöht sich das Risiko für eine chronische Pyelonephritis. Die Entzündung kehrt dann immer wieder zurück. Unbehandelt kann sie zu einem Nierenversagen (Niereninsuffizienz) führen. Ein anderer Grund für eine chronische Pyelonephritis kann zum Beispiel auch langjähriger Medikamentenmissbrauch sein.
Symptome
Im Gegensatz zur Nierenbeckenentzündung (Pyelonephritis) verläuft eine Entzündung der Nierenkörperchen (Glomerulonephritis) meist ohne Schmerzen und wird lange Zeit nicht bemerkt. Ärzte entdecken die Erkrankung oft nur zufällig bei Routineuntersuchungen. In seltenen Fällen fällt die Krankheit erst dann auf, wenn die Nieren bereits stark geschädigt sind und eine Blutwäsche (Dialyse) beziehungsweise Transplantation unumgänglich ist. Auch bei einer interstitiellen Nephritis – also einer Entzündung des umgebenden Nierengewebes – sind die Beschwerden manchmal schwer zu erkennen.
Wenn eine Nierenentzündung Symptome verursacht
Meist treten im Verlauf einer Nierenentzündung Symptome auf, die auf einen Funktionsverlust der Nierenkörperchen (Glomeruli) zurückgehen. Diese fallen oft erst spät auf, da die verbleibenden gesunden Nierenkörperchen oft noch über einen langen Zeitraum die Schäden kompensieren können. Möglich sind folgende Symptome (Nierenentzündung im Sinne einer Glomerulonephritis):
- Blut und Eiweiße treten aus den Nierenkörperchen in den Urin über und lassen sich dort nachweisen (Hämaturie, Proteinurie). Enthält der Urin eine große Menge an Eiweißen, wird er oft trüb und bekommt eine etwas schaumige Konsistenz. Werden rote Blutkörperchen (Erythrozyten) mit dem Urin ausgeschieden, färbt er sich dagegen rötlich oder bräunlich (Makrohämaturie). Manchmal sind die Blutmengen im Urin allerdings so gering, dass sie mit dem bloßen Auge nicht sichtbar sind (Mikrohämaturie).
- Durch die gestörte Urinproduktion bleiben mehr Salze (Elektrolyte) und mehr Flüssigkeit im Körper. Daher können bei einer Nierenentzündung Symptome wie Wassereinlagerungen im Gewebe (Ödeme) auftreten – insbesondere im Gesicht und an den Augenlidern. Auch Bluthochdruck (Hypertonie) gehört zu den möglichen Anzeichen. Nierenentzündung und Blutdruckveränderungen hängen oft auf mehrere Arten zusammen, da die Niere auch über Hormone den Blutdruck regulieren kann.
- Werden vermehrt Eiweiße über den Urin ausgeschieden, sinken auf die Dauer die Eiweißkonzentrationen im Blut, parallel steigen die Blutfettwerte (Hyperlipoproteinämie). Zusammen mit den Wassereinlagerungen sprechen Mediziner auch von einem nephrotischen Syndrom. Einem Arzt kommen bei der Kombination dieser Symptome Nierenentzündung bzw. Nierenkörperchen-Schädigung meist sofort als mögliche Auslöser in den Sinn.
Durch eine Nierenentzündung kann es zu einer akuten Verschlechterung der Nierenfunktion kommen (akutes Nierenversagen). Bei einem Teil der betroffenen Patienten verliert die Niere dagegen langsam und über mehrere Jahre ihre Funktion bis zu einem dialysepflichtigen chronischen Nierenversagen.
Untersuchungen und Diagnose
Fester Bestandteil der Untersuchung und Diagnose einer Nierenbeckenentzündung sind Urin- und Blutuntersuchungen. Der Urin wird dabei unter anderem auf Bakterien und weiße Blutkörperchen (Leukozyten) untersucht. Eine erhöhte Anzahl an Bakterien und weißen Blutkörperchen weist auf eine Entzündung der Harnwege hin. Mithilfe einer Urinkultur kann der Erreger dann vermehrt und genau bestimmt werden (sog. Antibiogramm).
Eine Blutuntersuchung wird vor allem bei Verdacht auf eine chronische Nierenbeckenentzündung durchgeführt. Ein Entzündungsparameter ist die Blutsenkgeschwindigkeit (BSG). Dabei wird beobachtet, wie schnell bestimmte Bestandteile des Blutes, in diesem Falle die roten Blutkörperchen (Erythrozyten) in einem Gefäß absinken. Bei Entzündungen lagern sich die roten Blutkörperchen aufgrund bestimmter Eiweiße zusammen und sinken dadurch schneller ab. Ein erhöhter Wert bei der Blutsenkgeschwindigkeit ist also ein Hinweis auf eine Entzündung. Des Weiteren wird bei einer Blutuntersuchung der Wert des sogenannten C-reaktiven Proteins (CRP) bestimmt. Dabei handelt es sich um ein Eiweiß, das in der Leber gebildet und ins Blut abgegeben wird. Auch hier ist ein erhöhter Wert ein Hinweis auf eine Entzündung. Wichtig ist auch der Kreatinin-Wert im Blut: Dieses Stoffwechselprodukt wird mit dem Urin ausgeschieden, sein Wert aber dennoch im Blut bestimmt. Ein erhöhter Wert kann Auskunft darüber geben, ob die Nieren möglicherweise schon geschädigt sind.
Zur Diagnose einer Pyelonephritis kommen auch bildgebende Verfahren zum Einsatz:
- Mithilfe einer Ultraschalluntersuchung (Sonografie) kann der Arzt Lage, Form und Größe der Nieren beurteilen. Auch Harn- und Nierensteine sowie ein möglicher Harnstau, die in eine Nierenbeckenentzündung münden können, lassen sich mit dieser Untersuchung feststellen. Eine chronische Nierenbeckenentzündung kann zu Narben im Nierengewebe führen. Diese lassen sich ebenfalls mithilfe der Ultraschalluntersuchung darstellen.
- Die sogenannte Miktionssonografie kommt häufig bei Kindern zum Einsatz und ist eine Form der Ultraschalluntersuchung. Es werden zusätzlich sogenannte Kontrastmittel eingesetzt. Mit diesen kann der Rückfluss des Urins von der Harnblase in die Nieren geprüft werden. Durch diesen Rückfluss können die Erreger in die Nieren gelangen und eine Entzündung verursachen.
- Computertomografie (mit sog. Kontrastmitteln): Sie kommt bei einem unklaren Befund der Ultraschalluntersuchung zum Einsatz und dient u.a. dem Nachweis von Harnsteinen.
- Magnetresonanztomografie (MRT).
- Röntgenuntersuchung der Harnwege.
Behandlung
Da eine akute Pyelonephritis in den meisten Fällen durch Bakterien verursacht wird, erfolgt eine Nierenbeckenentzündung-Behandlung mit Antibiotika. Die Dauer beträgt in der Regel sieben bis zehn Tage. Zu Beginn der Behandlung kommt ein Breitbandantibiotikum zum Einsatz, also ein Antibiotikum mit breitem Wirkspektrum. Mit Hilfe der Urinkultur, die zur exakten Diagnose der Pyelonephritis angelegt wurde, lässt dann der genaue Erreger bestimmen. Der Arzt kann dann ein gezielt wirkendes Antibiotikum einsetzen. werden. Bei einem schweren Verlauf der Nierenbeckenentzündung, der mit Übelkeit und Erbrechen einhergeht, wird das Antibiotikum oft intravenös, also mit Hilfe einer Infusion verabreicht. Dies geschieht stationär im Krankenhaus. Die Nierenbeckenentzündung-Behandlung kann zusätzlich durch fiebersenkende Mittel, sogenannte Antipyretika, unterstützt werden.
Bei einer chronischen Nierenbeckenentzündung wird, falls möglich, zunächst das Ergebnis des Antibiogramms abgewartet, um den Erreger gezielt mit einem Antibiotikum zu bekämpfen. Die antibiotische Therapie dauert dann in der Regel eine Woche, unter Umständen auch länger. Auch nachfolgende Krankheitsschübe werden mit Antibiotika behandelt. Tritt jedoch trotz Antibiotika-Behandlung keine Besserung ein, erfolgt die Therapie der chronischen Pyelonephritis im Krankenhaus, wo die Medikamente dann über Infusionen verabreicht werden.
Während der Behandlung ist es besonders wichtig, sich körperlich zu schonen. Für Betroffene heißt das, am besten Bettruhe einhalten. Außerdem ist es ratsam, viel zu trinken: Eine erhöhte Flüssigkeitszufuhr von mindestens zwei Litern am Tag hilft, die Harnwege durchzuspülen und von den Erregern zu reinigen.
Grundsätzlich gilt, dass bei einer Nierenbeckenentzündung nicht nur die Erreger medikamentös bekämpft werden müssen, sondern auch die Ursachen für die Entzündung behoben werden. Liegt zum Beispiel eine Harnabflussstörung als Ursache für die Nierenbeckenentzündung vor, ist in manchen Fällen ein operativer Eingriff notwendig.
Krankheitsverlauf und Prognose
Bei einer Nierenbeckenentzündung unterscheidet man zwischen zwei Krankheitsverläufen: Sie kann akut oder chronisch verlaufen. Eine rechtzeitige Nierenbeckenentzündung-Behandlung ist daher wichtig, um zu vermeiden, dass sich aus der akuten eine chronische Pyelonephritis entwickelt. Je nach Verlaufsform sind auch die Prognosen unterschiedlich.
Wird die akute Nierenbeckenentzündung rechtzeitig behandelt, ist die Prognose gut. Dank gezielter Therapie heilt die akute Pyelonephritis in aller Regel folgenlos aus. Unter der Behandlung verschwindet das Fieber meist binnen 24 bis 48 Stunden. Um sicherzugehen, dass die Nierenbeckenentzündungs-Behandlung erfolgreich war, wird eine weitere Urinkultur zur Kontrolle angelegt: Sind zwei Wochen nach Beendigung der Therapie keine Erreger mehr nachweisbar, gilt die akute Nierenbeckenentzündung als geheilt.
Liegt allerdings eine chronische Nierenbeckenentzündung vor, ist die Prognose ungünstiger: sie heilt in vielen Fällen nicht vollständig aus. Die immer wieder auftretenden Entzündungsschübe müssen mit Antibiotika behandelt werden, um schwerwiegendere Komplikationen zu vermeiden. Zudem ist eine regelmäßige ärztliche Kontrolle notwendig.
Eine Nierenbeckenentzündung sollte möglichst rasch behandelt werden, denn beide Verlaufsformen können schwerwiegende Komplikationen verursachen. Unbehandelt schädigen beide Formen der Nierenbeckenentzündung die Niere stark und können ein komplettes Nierenversagen (Niereninsuffizienz) auslösen. Es kann auch eine eitrige Nierenentzündung mit einer Eiterbeule (sog. Nierenkarbunkel) entstehen, aus der sich eine Eiteransammlung (paranephritischer Abszess) bilden kann. Unbehandelt besteht bei einer Nierenbeckenentzündung auch die Gefahr einer sogenannten Urosepsis: Dabei treten die Krankheitserreger von den Harnwegen in die Blutbahn über und verursachen eine Blutvergiftung (Sepsis), die unbehandelt zu einem lebensgefährlichen Multiorganversagen führen kann.
Vorbeugen
Es gibt einige Maßnahmen, mit denen Sie das Risiko einer Nierenbeckenentzündung senken können:
- Achten Sie auf eine ausreichende Flüssigkeitszufuhr: Trinken Sie viel (z.B. Wasser oder Tee), am besten mehr als zwei Liter pro Tag. Das hilft, die Harnwege zu reinigen und die Erreger aus den Nieren zu spülen. Die Bakterien können sich dadurch schwerer vermehren und werden mit dem Urin ausgeschieden.
- Regelmäßiges Wasserlassen trägt ebenfalls dazu bei, die Erreger auszuspülen. So ist es z.B. ratsam bald nach dem Geschlechtsverkehr zur Toilette zu gehen.
- Aufgrund der Nähe der Harnröhrenöffnung zum After gilt für Frauen: Reinigen Sie sich nach dem Stuhlgang von der Scheide zum After. So vermeiden Sie es, dass Darmbakterien zur Harnröhre verschleppt werden.
- Eine angemessene Intimhygiene hilft ebenfalls, eine Nierenbeckenentzündung vorzubeugen. Sowohl eine mangelnde als auch eine übertriebene Intimpflege können eine Keimbildung fördern. Verwenden Sie zum Beispiel keine Desinfektionsmittel, sondern nur warmes Wasser.
- Eine Blasenentzündung kann zu einer Nierenbeckenentzündung führen. Vermeiden Sie deshalb Unterkühlungen durch eine angemessen warme Kleidung. Wechseln Sie nasse Kleidung (z.B. nasse Badekleidung oder verschwitzte Sportkleidung) sobald wie möglich.
Für Betroffene, die an einer immer wiederkehrenden Nierenbeckenentzündung leiden, kommt eventuell eine sogenannte Infektdauerprophylaxe infrage. Dabei muss über einen längeren Zeitraum (zunächst sechs Monate) vorbeugend ein Antibiotikum in geringer Dosierung eingenommen werden.
Nierensteine

Was sind Nierensteine?
Nierensteine bestehen in 80% der Fälle aus Kalksalzen (Kalziumverbindungen), teilweise aus Harnsäure, Zystin und Xanthin. Es hängt von mehreren Faktoren ab, wie z.B. dem Säuregehalt des Urins, aus welchen Substanzen und wie sich der Stein zusammensetzt. Diese „Konkremente“ entstehen vor allem in den ableitenden Harnwegen und im Nierenbecken, selten in der Niere selbst. Es sind meistens kleine, feine Salzkristalle (Harngriess), die sich ablagern und zu grösseren Gebilden zusammenklumpen können. Die kleinen Steine gehen oft unbemerkt mit dem Urin ab. Grössere Nierensteine und Gebilde können sich jedoch an engen Stellen in Gängen einklemmen und diese verschliessen. Dies führt in der Regel zu unerträglichen, krampfartigen Schmerzen.
Wer ist davon betroffen und was begünstigt Nierensteine?
Männer leiden häufiger an Nierensteinen als Frauen, zudem kann die Neigung dazu vererbt werden. Das Entstehen wird durch einen gestörten Harnabfluss, Entzündungen von Niere und Harnwegen und bestimmten Stoffwechselstörungen begünstigt. Ebenso können Medikamente, Nahrungsmittel mit hohem Purin- oder Oxalatgehalt (Innereien, Pilze, Spinat, …) und eine rapide Gewichtsabnahme bei gefährdeten Personen das Risiko einer Bildung von Nierensteinen erhöhen, besonders dann, wenn sie zeitgleich stark schwitzen oder nicht genug trinken.
An welchen Symptomen erkenne ich Nierensteine?
Nicht jeder, bei dem sich Harnsteine bilden, spürt diese auch. Oft sind sie so klein, dass sie beim Wasserlassen ausgespült werden und somit unbemerkt bleiben. Zu akuten Symptomen kommt es meist dann, wenn sich ein Stein im Harnleiter verklemmt. Die dumpfen, ziehenden und krampfartigen Schmerzen im Nierenlager entstehen durch den Versuch des Gangs, durch abwechselndes Zusammenziehen und Entspannen den Nierenstein voranzutreiben. Nicht selten strahlen diese „Nierenkoliken“ von der Flanke her über die Seite, bis in den Unterbauch und die Schamregion aus und werden von Übelkeit und Erbrechen begleitet. Beschwerden beim Wasserlassen und vermehrter Harndrang gehören ebenfalls zur Symptomatik.
Die Nierenschmerzen werden als enorm stark und wehenartig beschrieben. Die Betroffenen sind in der Regel sehr unruhig und ständig in Bewegung.
Verschliesst ein Nierenstein den Gang komplett, kann es zu einem Rückstau des Harns in die Niere kommen, was zu einer Entzündung oder Infektion bis hin zu einer lebensgefährlichen Blutvergiftung führen kann. In diesem Falle leidet der Betroffene unter zusätzlichem Fieber und Schüttelfrost.
Nierensteine erkennen
Die Krankengeschichte gibt dem Arzt bereits erste Hinweise, durch eine körperliche Untersuchung mittels Klopfschmerz über die Flanken, kann er weitere Erkenntnisse gewinnen. Durch die Untersuchung von Urin und Blut lassen sich Entzündungswerte ermitteln, welche Aufschluss über die Nierenfunktion und mögliche Ursachen geben. Zudem können Steine, die spontan mit dem Urin abgehen, mit einem Sieb aufgefangen und ebenfalls im Labor untersucht werden, was eine weitere Quelle zur Feststellung von Ursachen und Therapiemöglichkeiten eröffnet.
Des Weiteren können Nierensteine mit Röntgenbildern bildlich festgestellt werden. Da auf diesem Wege aber nur bestimmte Steinarten ersichtlich sind, wird meist zusätzlich ein Kontrastmittel gespritzt (Urogramm), mit dem sich auch Nierenbecken, Harnleiter und Harnblase darstellen lassen und sich die Steine als Aussparungen zeigen. Die direkte Kontrastmittelgabe in den Harnleiter bei einer Blasenspiegelung, liefert sogar noch genauere Ergebnisse.
Behandlung von Nierensteinen und Harnsteinen
Selbst wenn Nierensteine keine schmerzhaften Beschwerden verursachen, können sie zu Komplikationen wie Nierenentzündungen oder Nierenversagen führen. Daher sollte man darauf achten, eine weitere Bildung zu verhindern. Hilfreich sind, neben hoher Flüssigkeitszufuhr und körperlicher Bewegung, eine auf die speziellen Steine und Ursachen abgestimmte Diät und Medikamente.
Sind bereits Symptome aufgetreten, richtet sich die Behandlung (z.B. krampflösende Medikamente, Antibiotika bei Infektionen) der Nierensteine nach der aktuellen Situation. Bei zwei Dritteln der Betroffenen gehen die Steine spontan ab. Bei grösseren Gebilden oder Komplikationen gibt es diverse Möglichkeiten der Nierensteinentfernung.
Nierensteine durch Ernährung vermeiden
Die Gefahr, dass sich immer wieder Nierensteine bilden, ist relativ hoch. Mit einer gezielten Ernährung jedoch, kann vorgebeugt werden. Nebst einer täglichen Flüssigkeitszufuhr von bis zu 3 Litern Wasser oder Tee, einer eiweiss- , salzarmen und ballaststoffreichen Kost, gehören viel Obst und Gemüse auf den Speiseplan. Das Erreichen und Halten eines Normalgewichts ohne Radikaldiäten und ausreichende Bewegung sind dabei essenziell.
Ob jemand genügend getrunken hat, lässt sich leicht an der Farbe des Urins feststellen: Ist er dünn und sehr hell, fast wie Wasser, ist die Trinkmenge ausreichend - dieser Urin kann praktisch keine Nierensteine bilden. Je dunkler und intensiver der Geruch, desto höher ist auch das Risiko, dass Nierensteine entstehen.
Am besten ist es also, regelmässig zu trinken. Stets eine griffbereite Wasserflasche in Sichtnähe erleichtert die Flüssigkeitsaufnahme, da man ständig ans Trinken erinnert wird.
Nierensteine bestehen in 80% der Fälle aus Kalksalzen (Kalziumverbindungen), teilweise aus Harnsäure, Zystin und Xanthin. Es hängt von mehreren Faktoren ab, wie z.B. dem Säuregehalt des Urins, aus welchen Substanzen und wie sich der Stein zusammensetzt. Diese „Konkremente“ entstehen vor allem in den ableitenden Harnwegen und im Nierenbecken, selten in der Niere selbst. Es sind meistens kleine, feine Salzkristalle (Harngriess), die sich ablagern und zu grösseren Gebilden zusammenklumpen können. Die kleinen Steine gehen oft unbemerkt mit dem Urin ab. Grössere Nierensteine und Gebilde können sich jedoch an engen Stellen in Gängen einklemmen und diese verschliessen. Dies führt in der Regel zu unerträglichen, krampfartigen Schmerzen.
Wer ist davon betroffen und was begünstigt Nierensteine?
Männer leiden häufiger an Nierensteinen als Frauen, zudem kann die Neigung dazu vererbt werden. Das Entstehen wird durch einen gestörten Harnabfluss, Entzündungen von Niere und Harnwegen und bestimmten Stoffwechselstörungen begünstigt. Ebenso können Medikamente, Nahrungsmittel mit hohem Purin- oder Oxalatgehalt (Innereien, Pilze, Spinat, …) und eine rapide Gewichtsabnahme bei gefährdeten Personen das Risiko einer Bildung von Nierensteinen erhöhen, besonders dann, wenn sie zeitgleich stark schwitzen oder nicht genug trinken.
An welchen Symptomen erkenne ich Nierensteine?
Nicht jeder, bei dem sich Harnsteine bilden, spürt diese auch. Oft sind sie so klein, dass sie beim Wasserlassen ausgespült werden und somit unbemerkt bleiben. Zu akuten Symptomen kommt es meist dann, wenn sich ein Stein im Harnleiter verklemmt. Die dumpfen, ziehenden und krampfartigen Schmerzen im Nierenlager entstehen durch den Versuch des Gangs, durch abwechselndes Zusammenziehen und Entspannen den Nierenstein voranzutreiben. Nicht selten strahlen diese „Nierenkoliken“ von der Flanke her über die Seite, bis in den Unterbauch und die Schamregion aus und werden von Übelkeit und Erbrechen begleitet. Beschwerden beim Wasserlassen und vermehrter Harndrang gehören ebenfalls zur Symptomatik.
Die Nierenschmerzen werden als enorm stark und wehenartig beschrieben. Die Betroffenen sind in der Regel sehr unruhig und ständig in Bewegung.
Verschliesst ein Nierenstein den Gang komplett, kann es zu einem Rückstau des Harns in die Niere kommen, was zu einer Entzündung oder Infektion bis hin zu einer lebensgefährlichen Blutvergiftung führen kann. In diesem Falle leidet der Betroffene unter zusätzlichem Fieber und Schüttelfrost.
Nierensteine erkennen
Die Krankengeschichte gibt dem Arzt bereits erste Hinweise, durch eine körperliche Untersuchung mittels Klopfschmerz über die Flanken, kann er weitere Erkenntnisse gewinnen. Durch die Untersuchung von Urin und Blut lassen sich Entzündungswerte ermitteln, welche Aufschluss über die Nierenfunktion und mögliche Ursachen geben. Zudem können Steine, die spontan mit dem Urin abgehen, mit einem Sieb aufgefangen und ebenfalls im Labor untersucht werden, was eine weitere Quelle zur Feststellung von Ursachen und Therapiemöglichkeiten eröffnet.
Des Weiteren können Nierensteine mit Röntgenbildern bildlich festgestellt werden. Da auf diesem Wege aber nur bestimmte Steinarten ersichtlich sind, wird meist zusätzlich ein Kontrastmittel gespritzt (Urogramm), mit dem sich auch Nierenbecken, Harnleiter und Harnblase darstellen lassen und sich die Steine als Aussparungen zeigen. Die direkte Kontrastmittelgabe in den Harnleiter bei einer Blasenspiegelung, liefert sogar noch genauere Ergebnisse.
Behandlung von Nierensteinen und Harnsteinen
Selbst wenn Nierensteine keine schmerzhaften Beschwerden verursachen, können sie zu Komplikationen wie Nierenentzündungen oder Nierenversagen führen. Daher sollte man darauf achten, eine weitere Bildung zu verhindern. Hilfreich sind, neben hoher Flüssigkeitszufuhr und körperlicher Bewegung, eine auf die speziellen Steine und Ursachen abgestimmte Diät und Medikamente.
Sind bereits Symptome aufgetreten, richtet sich die Behandlung (z.B. krampflösende Medikamente, Antibiotika bei Infektionen) der Nierensteine nach der aktuellen Situation. Bei zwei Dritteln der Betroffenen gehen die Steine spontan ab. Bei grösseren Gebilden oder Komplikationen gibt es diverse Möglichkeiten der Nierensteinentfernung.
Nierensteine durch Ernährung vermeiden
Die Gefahr, dass sich immer wieder Nierensteine bilden, ist relativ hoch. Mit einer gezielten Ernährung jedoch, kann vorgebeugt werden. Nebst einer täglichen Flüssigkeitszufuhr von bis zu 3 Litern Wasser oder Tee, einer eiweiss- , salzarmen und ballaststoffreichen Kost, gehören viel Obst und Gemüse auf den Speiseplan. Das Erreichen und Halten eines Normalgewichts ohne Radikaldiäten und ausreichende Bewegung sind dabei essenziell.
Ob jemand genügend getrunken hat, lässt sich leicht an der Farbe des Urins feststellen: Ist er dünn und sehr hell, fast wie Wasser, ist die Trinkmenge ausreichend - dieser Urin kann praktisch keine Nierensteine bilden. Je dunkler und intensiver der Geruch, desto höher ist auch das Risiko, dass Nierensteine entstehen.
Am besten ist es also, regelmässig zu trinken. Stets eine griffbereite Wasserflasche in Sichtnähe erleichtert die Flüssigkeitsaufnahme, da man ständig ans Trinken erinnert wird.
Noro-Virus

Die Noroviren sind weit verbreitet und verursachen einen Grossteil von akuten Magen-Darminfektionen bei Kindern (30%) und bis zu 50% bei Erwachsenen. Es kommt zu Erbrechen und/ oder Durchfall, da der Körper versucht, den Erreger loszuwerden. Das Virus wird von Mensch zu Mensch leicht übertragen. Deshalb kommt es oft zu Epidemien in Gemeinschaftseinrichtungen wie Heimen und Spitälern oder anderen grossen Ansammlungen von Menschen wie auch auf Kreuzfahrtschiffen.
Übertragung
Norovirusinfektionen kommen nur beim Menschen vor und werden am häufigsten in den Wintermonaten (November bis März) beobachtet. Die Infektion wird von Mensch zu Mensch übertragen, vor allem durch Körperkontakt oder Berühren von Fäkalien. Das Virus kann nach dem Erbrechen auch in der Luft vorkommen. Andere Übertragungsmöglichkeiten sind verschmutzte Salate und Krustentiere, verunreinigtes Wasser, Gegenstände und Kleider.
Die Inkubinationszeit (Zeit von der Ansteckung bis zum Ausbruch der Erkrankung) ist sehr kurz und beträgt 10-50 Stunden. Die Ansteckung erfolgt mindestens noch 48 Stunden nach Verschwinden der Beschwerden. Das Virus ist bis zu 7-14 Tage nach Infektion noch im Stuhl nachweisbar.
Symptome
Heftiges, schwallartiges Erbrechen, starke Übelkeit und Durchfälle, Mattigkeit, Bauch- und Kopfschmerzen gehören zu den typischen Symptomen.
Wegen des raschen und hohen Flüssigkeitsverlustes ist der Virus vor allem für ältere Menschen und Kleinkinder gefährlich. Sie sollten deshalb kurzzeitig hospitalisiert werden.
Das Virus kann im Stuhl oder Blut nachgewiesen werden.
Behandlung
Gegen das Virus gibt es keine Impfstoffe und Medikamente, Beschwerden wie Übelkeit können aber z.B mit Antiemetika gelindert werden.
Allgemeine und präventiv-Massnahmen
Am dringlichsten ist es, den Flüssigkeits- und Elektrolytmangel wieder auszugleichen. Bei akuten Durchfällen reichen meistens 3-4 Liter Flüssigkeit pro Tag und erwachsener Person, bei Kindern spricht man von ca. 2 Litern in Form von leicht gezuckertem Tee, stark verdünntem Fruchtsaft, Bouillon, eventuell löffelweise Cola. Nach nachlassen des Durchfalls mit einer leichten Diät aufbauen und allmählich wieder zur gewohnten Ernährung übergehen.
Drittelslösung (nur geeignet für Kinder über 1 Jahr)
1 Liter Flüssigkeitsersatz nach folgendem Rezept selber herstellen und im Kühlschrank aufbewahren:
1/3 Orangensaft
1/3 Leitungswasser
1/3 Schwarztee
1 Messerspitze Salz (ca. 1 g)
1 Suppenlöffel Traubenzucker (wichtig: kein Kristallzucker!)
Bei der leichten Diät sollen Milch, Milchprodukte, Fruchtsäfte und Salate nicht verwendet werden. Alle Speisen sollten fettarm zubereitet werden.
- Zur Vermeidung von einer Epidemie sollen Erkrankte wenn immer möglich isoliert werden.
- Häufiges Händewaschen und Händedesinfektion, vor allem nach dem Besuch der Toilette, vor dem Kochen, Essen, nach dem Windelwechseln etc.
- Tragen von Handschuhen bei der Pflege, Schürze, Atemschutz.
- Achten auf Küchenhygiene.
- Kleider und Bettwäsche von erkrankten Menschen und deren Kontaktpersonen separat und möglichst heiss waschen.
- Geschirr separat und wenn möglich in der Maschine waschen.
- Böden, Ablagen, Tische, Toiletten, Waschbecken, Türgriffe von Patienten-Zimmern desinfizieren und sauber halten z.B. mit verdünntem Javelwasser (0.1%).
- Kontakt mit Durchfall-Patienten möglichst vermeiden.
- Personen aus Lebensmittelberufen, Pflegepersonal und Betreuer dürfen im Erkrankungsfall frühestens 2 Tage nach Abklingen der Beschwerden wieder arbeiten. Danach sorgfältiges Einhalten der Hygienevorschriften noch mindestens 4-6 Wochen.
O
Ödem

Das Ödem (auf deutsch: „Schwellung“) haben viele schon einmal als dicke Beine bei älteren Menschen gesehen oder an sich selbst nach einem langen Fußmarsch bei warmen Temperaturen erlebt. Bei Allergien sind verquollene Augen ein typisches Symptom.
Beschreibung
Flüssigkeitsansammlungen im Gewebe verursachen oft eine sichtbare Schwellung, welche als Ödem bezeichnet wird. Unser Körper besteht überwiegend aus Flüssigkeit, welche sich in bestimmten Räumen verteilt. In den Zellen selbst befindet sich der größte Teil, aber auch der Raum zwischen den Zellen (Interstitium) und das Bindegewebe zwischen Organen oder die Unterhaut sind mit Flüssigkeit gefüllt.
Entstehung von Ödemen
Die Voraussetzung für die Entstehung von Ödemen ist also eine Veränderung beim Durchfluss des Blutes durch die Kapillaren. Diese kann entstehen durch
Ursachen und Folgekrankheiten
Das Ödem deutet immer auf ein regionales oder generelles Ungleichgewicht im Wasserhaushalt hin. Oft liegt eine harmlose Ursache klar auf der Hand: Bei langem Stehen in der Arbeit, zusätzlich vielleicht noch von sommerlicher Hitze begleitet, versackt das Blut in den Beinen, folglich wird mehr Flüssigkeit ins Gewebe abgepresst. Auch Schwangere werden besonders zum Ende der Schwangerschaft von den angeschwollenen Knöcheln auf die Couch gezwungen. Neben hormonell bedingten Veränderungen im Wasserhaushalt und in der Bindegewebebeschaffenheit liegt bei ihnen ein Grund für die Wassereinlagerungen in dem erhöhten Druck auf die großen Venen im Bauchraum.
Doch dicke Beine können auch Zeichen einer Herzschwäche sein, und Wasseransammlungen im Bauchraum haben immer ernste Ursachen, die sofort in ärztliche Obhut gehören.
Regionale Ödeme entstehen vor allem durch:
Generalisierte Ödeme haben vielfache Ursachen:
Häufige Ödem-Form: Das Lymphödem
Das Lymphödem ist eines der häufig auftretenden regionalen Ödem-Arten. Eiweiße und andere Stoffe werden mit der Lymphe aus dem Gewebezwischenraum abtransportiert und somit Krankheitserreger zu den Immunzellen in die Lymphknoten gebracht. Das Lymphsystem ist also ein wichtiger Bestandteil der körpereigenen Abwehr.
Bei einem Lymphödem tritt mehr Flüssigkeit ins Gewebe ein als über die Lymphbahnen abfließt - die Lymphe staut sich und das Gewebe schwillt an. Diese Schwellung unter der Haut bezeichnen Mediziner als Lymphödem. Lymphödeme können auf einer oder auf beiden Körperseiten auftreten. Je nach Menge der Flüssigkeit, die sich im Gewebezwischenraum angesammelt hat, schwellen Arme oder Beine mehr oder weniger stark an.
Es gibt angeborene (primäre) und erworbene (sekundäre) Lymphödeme.
Ohne Therapie nimmt die Schwellung durch das Lymphödem mehr und mehr zu. Die Haut verdickt sich, es entstehen raue und knotige Stellen und das Gewebe ist wenig elastisch. Selbst kleinste Wunden können sich leicht entzünden und sich als großflächige Hautrötungen (Erysipel)) bemerkbar machen. Daher ist eine intensive Hautpflege bei Lymphödemen besonders wichtig.
Bei lange bestehenden, ausgeprägten Formen lassen sich Folgeschäden wie eine verdickte, verhärtete Haut jedoch oft nicht mehr rückgängig machen.
Lymphödem – Erste Anzeichen
Die ersten Anzeichen eines Lymphödems sind nicht immer leicht zu erkennen. Folgende Beschwerden können auf die Entwicklung eines Lymphödems hinweisen:
Häufige Ödem-Form: Das Quincke-Ödem
Ein weiteres, häufig auftretendes regionales Ödem ist das Quincke-Ödem. Quincke-Ödeme (Angioödeme) sind akute Schwellungen der Unterhaut, die oft wiederholt auftreten. Sie entstehen vorwiegend im Gesicht, im Bereich der Augenlider und Lippen, an den Schleimhäuten des Rachenraums, am Kehldeckel und an der Zunge.
Manchmal können auch die Hände, Füße oder die Genitalien betroffen sein. Im Gegensatz zur Nesselsucht (Urtikaria) jucken die Schwellungen nicht, verursachen aber möglicherweise ein unangenehmes Druckgefühl. Die Schwellungen klingen meist nach wenigen Stunden ab, spätestens aber nach ein bis fünf Tagen.
Wann müssen Sie zum Arzt?
Viele Ödeme sind nicht besorgniserregend und harmlos. Treten sie zum Beispiel an den Füßen infolge langen Sitzens auf oder als Lidschwellung nach einem allergischen Kontakt, besteht keine wirkliche Gefahr. Innerhalb weniger Stunden vergehen die Wassereinlagerungen wieder von allein.
Grundsätzlich sollten Sie zum Arzt wenn
Behandlung
Die wirksamste Therapie gegen Lymphödeme ist die manuelle Lymphdrainage. Ein Therapeut knetet dabei die Flüssigkeit mit den Händen aus dem Gewebe. Kompressionsbandagen und später Kompressionsstrümpfe sowie spezielle Gymnastikübungen unterstützen die Entstauungs-Behandlung. Mit diesen Maßnahmen sollen sich Hautveränderungen zurückbilden, die Schwellung zurückgehen und die betroffenen Gliedmaßen beweglicher werden. Kompressionsstrümpfe sollten erst angepasst werden, wenn das Ödem vollständig zurückgegangen ist.
Das können Sie selbst tun
Handelt es sich um normale Wasseransammlungen, können Sie mit einigen Tipps selbst sanfte Abhilfe schaffen:
Beschreibung
Flüssigkeitsansammlungen im Gewebe verursachen oft eine sichtbare Schwellung, welche als Ödem bezeichnet wird. Unser Körper besteht überwiegend aus Flüssigkeit, welche sich in bestimmten Räumen verteilt. In den Zellen selbst befindet sich der größte Teil, aber auch der Raum zwischen den Zellen (Interstitium) und das Bindegewebe zwischen Organen oder die Unterhaut sind mit Flüssigkeit gefüllt.
Entstehung von Ödemen
Die Voraussetzung für die Entstehung von Ödemen ist also eine Veränderung beim Durchfluss des Blutes durch die Kapillaren. Diese kann entstehen durch
- erhöhten Druck innerhalb der Blutgefäße (hydrostatischer Druck)
- Eiweißmangel (reduzierter kolloidosmotischer oder onkotischer Druck)
- eine erhöhte Durchlässigkeit der Zellwände, wie bei Allergien oder Entzündungen
- Störungen des Lymphabflusses
Ursachen und Folgekrankheiten
Das Ödem deutet immer auf ein regionales oder generelles Ungleichgewicht im Wasserhaushalt hin. Oft liegt eine harmlose Ursache klar auf der Hand: Bei langem Stehen in der Arbeit, zusätzlich vielleicht noch von sommerlicher Hitze begleitet, versackt das Blut in den Beinen, folglich wird mehr Flüssigkeit ins Gewebe abgepresst. Auch Schwangere werden besonders zum Ende der Schwangerschaft von den angeschwollenen Knöcheln auf die Couch gezwungen. Neben hormonell bedingten Veränderungen im Wasserhaushalt und in der Bindegewebebeschaffenheit liegt bei ihnen ein Grund für die Wassereinlagerungen in dem erhöhten Druck auf die großen Venen im Bauchraum.
Doch dicke Beine können auch Zeichen einer Herzschwäche sein, und Wasseransammlungen im Bauchraum haben immer ernste Ursachen, die sofort in ärztliche Obhut gehören.
Regionale Ödeme entstehen vor allem durch:
- Einseitige Belastung (langes Sitzen oder Stehen)
- Störungen des Lymphabflusses
- Durchblutungsstörungen können Venen oder Arterien betreffen und äußern sich neben einem Ödem auch in einer Unterversorgung des Gewebes
- Allergien
- Infektionen
- Verletzungen
- Hereditäres Angioödem (HAE): Die vererbte Sonderform eines Quincke-Ödems äußert sich durch Schwellungen am Gesicht, den Genitalien und Organen.
Generalisierte Ödeme haben vielfache Ursachen:
- Herzkrankheiten
- Nierenerkrankungen
- Lebererkrankungen
- Nebennierenerkrankungen
- Unterernährung
- Schwangerschaft und Menstruation
- Medikamente
Häufige Ödem-Form: Das Lymphödem
Das Lymphödem ist eines der häufig auftretenden regionalen Ödem-Arten. Eiweiße und andere Stoffe werden mit der Lymphe aus dem Gewebezwischenraum abtransportiert und somit Krankheitserreger zu den Immunzellen in die Lymphknoten gebracht. Das Lymphsystem ist also ein wichtiger Bestandteil der körpereigenen Abwehr.
Bei einem Lymphödem tritt mehr Flüssigkeit ins Gewebe ein als über die Lymphbahnen abfließt - die Lymphe staut sich und das Gewebe schwillt an. Diese Schwellung unter der Haut bezeichnen Mediziner als Lymphödem. Lymphödeme können auf einer oder auf beiden Körperseiten auftreten. Je nach Menge der Flüssigkeit, die sich im Gewebezwischenraum angesammelt hat, schwellen Arme oder Beine mehr oder weniger stark an.
Es gibt angeborene (primäre) und erworbene (sekundäre) Lymphödeme.
Ohne Therapie nimmt die Schwellung durch das Lymphödem mehr und mehr zu. Die Haut verdickt sich, es entstehen raue und knotige Stellen und das Gewebe ist wenig elastisch. Selbst kleinste Wunden können sich leicht entzünden und sich als großflächige Hautrötungen (Erysipel)) bemerkbar machen. Daher ist eine intensive Hautpflege bei Lymphödemen besonders wichtig.
Bei lange bestehenden, ausgeprägten Formen lassen sich Folgeschäden wie eine verdickte, verhärtete Haut jedoch oft nicht mehr rückgängig machen.
Lymphödem – Erste Anzeichen
Die ersten Anzeichen eines Lymphödems sind nicht immer leicht zu erkennen. Folgende Beschwerden können auf die Entwicklung eines Lymphödems hinweisen:
- Schwere-, Druck und Spannungsgefühl bis hin zu Schmerzen
- Leichtes Kribbeln, Stiche oder leichte Taubheit
- Schwellungen, die nicht seitengleich auftreten, sondern nur auf der behandelten oder betroffenen Seite; die Haut wird an typischen Stellen fest und prall und lässt sich durch Druck mit dem Finger eindellen
- Schnellere Ermüdbarkeit des betroffenen Arms oder Beins
- Hautverfärbungen und andere Hautveränderungen, stärkere Durchblutung und Sichtbarwerden von Adern unter der Haut - vor allem nach vorhergehender Bestrahlung
- Hautfalten und -furchen sind verbreitert und lassen sich zum Beispiel auf der Oberseite von Fingergelenken oder Zehen nicht mehr anheben
Häufige Ödem-Form: Das Quincke-Ödem
Ein weiteres, häufig auftretendes regionales Ödem ist das Quincke-Ödem. Quincke-Ödeme (Angioödeme) sind akute Schwellungen der Unterhaut, die oft wiederholt auftreten. Sie entstehen vorwiegend im Gesicht, im Bereich der Augenlider und Lippen, an den Schleimhäuten des Rachenraums, am Kehldeckel und an der Zunge.
Manchmal können auch die Hände, Füße oder die Genitalien betroffen sein. Im Gegensatz zur Nesselsucht (Urtikaria) jucken die Schwellungen nicht, verursachen aber möglicherweise ein unangenehmes Druckgefühl. Die Schwellungen klingen meist nach wenigen Stunden ab, spätestens aber nach ein bis fünf Tagen.
Wann müssen Sie zum Arzt?
Viele Ödeme sind nicht besorgniserregend und harmlos. Treten sie zum Beispiel an den Füßen infolge langen Sitzens auf oder als Lidschwellung nach einem allergischen Kontakt, besteht keine wirkliche Gefahr. Innerhalb weniger Stunden vergehen die Wassereinlagerungen wieder von allein.
Grundsätzlich sollten Sie zum Arzt wenn
- das Ödem nicht vergeht oder sogar noch größer wird
- die Schwellung besonders warm, gerötet oder schmerzhaft ist
- die Gliedmaßen erwärmt oder kälter sind und eine bläuliche oder rötliche Farbe annehmen
- bei Fieber
- bei Atemnot
- bei Bewusstseinstrübung bis zum Delirium
Behandlung
Die wirksamste Therapie gegen Lymphödeme ist die manuelle Lymphdrainage. Ein Therapeut knetet dabei die Flüssigkeit mit den Händen aus dem Gewebe. Kompressionsbandagen und später Kompressionsstrümpfe sowie spezielle Gymnastikübungen unterstützen die Entstauungs-Behandlung. Mit diesen Maßnahmen sollen sich Hautveränderungen zurückbilden, die Schwellung zurückgehen und die betroffenen Gliedmaßen beweglicher werden. Kompressionsstrümpfe sollten erst angepasst werden, wenn das Ödem vollständig zurückgegangen ist.
Das können Sie selbst tun
Handelt es sich um normale Wasseransammlungen, können Sie mit einigen Tipps selbst sanfte Abhilfe schaffen:
- Entwässerungstees: Einige Pflanzen sind besonders kaliumreich, was die Entwässerung des Körpers unterstützt. Gut geeignet ist zum Beispiel die Brennessel oder Grüner Tee. Auch Johanniskrauttee wirkt entwässernd, sollte aber von Frauen, die mit der Antibabypille verhüten, nicht benutzt werden.
- Wenig Salz: Verzichten Sie möglichst auf Salz beim Würzen Ihrer Speisen.
- Richtige Lebensmittel: Auch einigen Lebensmitteln wird nachgesagt, entwässernd zu wirken. Dazu zählen insbesondere der Reis und die Kartoffel, die eine hohe Kaliumkonzentration aufweisen. Ananas, Erdbeeren, Fenchel oder Kopfsalat treiben ebenfalls Flüssigkeit aus dem Körper.
- Beine hochlegen: Gegen dicke Beine hilft oft schon das Hochlagern sichtlich.
- Durchblutungsfördernde Maßnahmen: Kneipp-Bäder, bei denen kaltes und warmes Wasser im Wechsel benutzt wird, hält die Gefäße und Muskeln gesund. Die Durchblutung in den Füßen steigt, die Venen pumpen vermehrt Blut zurück, die Ödem-Neigung nimmt ab.
Ohrenentzündung

Beschreibung
Bei einer Ohrentzündung (Otitis) handelt es sich um die Entzündung einer Struktur des Ohres. Man unterteilt sie der Anatomie nach in eine Außen-, Mittel- und Innenohrentzündung.
Das Ohr
Das Ohr ist sowohl Hör- als auch Gleichgewichtsorgan. Es besteht aus drei Teilen. Für das Hören sind äußeres Ohr, Mittel- und Innenohr zuständig, für den Gleichgewichtssinn ausschließlich das Innenohr.
Das äußere Ohr setzt sich zusammen aus der Ohrmuschel und dem äußeren Gehörgang und grenzt mit dem Trommelfell ans Mittelohr. Die Drüsen, die sich im Gehörgang befinden, dienen dazu, das Ohrenschmalz zu produzieren. Dieser tötet Bakterien und Pilze ab und hält Insekten davon ab, ins Ohr einzudringen. Der äußere Gehörgang ist nach vorne unten abgeknickt. Um bei der Ohrenspiegelung (Otoskopie) freie Sicht auf das Trommelfell zu haben, muss der Arzt das Ohr deshalb nach hinten oben ziehen.
Das Trommelfell bildet die Grenze zwischen äußerem Ohr und Mittelohr. Es besteht aus einer Membran, die durch eingehende Schallwellen in Schwingung gebracht wird. Diese Schwingung überträgt es weiter ins Mittelohr, denn es ist mit den Gehörknöchelchen Hammer, Amboss und Steigbügel verbunden. Diese liegen in der sogenannten Paukenhöhle, einem Raum im Schädelknochen, der mit Luft gefüllt ist. Die Gehörknöchelchen verstärken die Wirkung der Schwingungen des Trommelfells. Ein Luftkanal zwischen dem Mittelohr und dem Nasenrachenraum (Ohrtrompete, Eustachische Röhre) sorgt dafür, dass das Mittelohr ausreichend belüftet wird und eventuell entstehende Flüssigkeit abfließen kann.
Das Innenohr wird auch als Labyrinth bezeichnet. Darin liegen die knöcherne Schnecke für das Hören sowie die Bogengänge des Gleichgewichtsorgans.
Gehörgangsentzündung (Otitis externa)
Bei einer Gehörgangsentzündung (Otitis externa) ist der äußere Gehörgang entzündet. Grund dafür ist meist eine bakterielle Infektion. Diese wird häufig durch eine Verletzung oder andere Erkrankung wie Diabetes oder Grippe begünstigt. Eine Gehörgangsentzündung ist sehr schmerzhaft. Mit Medikamenten lässt sie sich häufig gut behandeln. Sie kann aber auch lebensbedrohlich werden.
Beschreibung
Als Gehörgangsentzündung (Otitis externa) bezeichnen Mediziner eine Entzündung des äußeren Gehörgangs im Ohr. Je nachdem, wodurch eine Gehörgangsentzündung ausgelöst wird und welche Beschwerden sie macht, kann man verschiedene Arten unterscheiden:
Otitis externa circumscripta
Bei dieser einfachsten Form der Gehörgangsentzündung ist ein Haarfollikel im Gehörgang entzündet (Furunkel). Ausgelöst wird sie meist durch Bakterien, die die Haut besiedeln, den Staphylokokken. Diese Form der Gehörgangsentzündung ist auf einen kleinen Bezirk begrenzt.
Otitis externa diffusa
Diese Form der Gehörgangsentzündung tritt am häufigsten auf. Hierbei ist der gesamte Gehörgang betroffen. Die Entzündung wird meist durch Bakterien, manchmal auch durch Pilze verursacht.
Otitis externa necroticans
Diese Form der Gehörgangsentzündung wird auch als Otitis externa maligna bezeichnet, also als bösartige Gehörgangsentzündung. Sie entwickelt sich aus einer Otitis externa diffusa, wenn die gewählte Therapie nicht hilft. Hierbei kommt es zum Absterben von entzündetem Gewebe (Nekrose). Außerdem kann sich die Entzündung ausbreiten und die Schädelknochen oder einige Hirnnerven befallen.
Otitis externa bullosa haemorrhagica
Diese Art der Gehörgangsentzündung tritt im Rahmen einer Grippe (Influenza) auf und wird deshalb auch als Grippeotitis bezeichnet. Meist sind hier Gehörgang und Trommelfell gleichzeitig von der Entzündung betroffen. An diesen Strukturen bilden sich durch die Schädigung von kleinsten Blutgefäßen (Kapillaren) blutige Blasen aus. Oft ist auch das Mittelohr betroffen.
Symptome
Patienten, die an einer Gehörgangsentzündung leiden, klagen häufig über folgende Beschwerden:
Hinzu können Fieberund Abgeschlagenheit kommen sowie andere Symptome von Erkältungskrankheiten wie Husten.
Ursachen und Risikofaktoren
Eine Gehörgangsentzündung kann durch Bakterien, Viren und Pilze ausgelöst werden. Oft entsteht sie, wenn die empfindliche Haut des Gehörgangs durch das Reinigen mit Wattestäbchen verletzt wird oder durch zu häufiges Reinigen zu wenig schützender Ohrenschmalz vorhanden ist.
Die Entstehung einer Gehörgangsentzündung wird insgesamt durch folgende Faktoren begünstigt:
Untersuchungen und Diagnose
Der Arzt untersucht zuerst Ihre Ohren. Er schaut nach äußeren Auffälligkeiten wie Rötung, Ausfluss oder Schwellung. Danach testet er es auf Druckschmerzhaftigkeit. Zuletzt führt er eine Ohrenspiegelung (Otoskopie) durch, um eventuelle Veränderung im Gehörgang sehen zu können.
Berichten Sie von einer Hörminderung, wird eventuell anschließend noch eine Hörprüfung durchgeführt.
Des Weiteren kann Ihr Arzt einen Abstrich machen, um herauszufinden, welcher Erreger für die Gehörgangsentzündung verantwortlich ist.
Behandlung
Die Behandlung einer Gehörgangsentzündung hängt von Art und Schweregrad der Erkrankung ab.
Hausmittel
Neben den Medikamenten, die Ihnen Ihr Arzt verschreibt, gibt es verschiedene Hausmittel, welche die Heilung einer Gehörgangsentzündung unterstützen. Dazu zählen Zwiebel, Kamillentee und Wärme.
Zwiebeln haben eine desinfizierende Wirkung und unterstützt das Abtöten der Krankheitserreger. Bei einer Gehörgangsentzündung können Sie ein Zwiebelsäckchen für Ihr Ohr machen: Schneiden Sie eine Zwiebel klein und wickeln Sie sie in ein Küchentuch. Dieses legen Sie anschließend an Ihr Ohr.
Kamille wirkt entzündungshemmend. Sie können Kamillentee kochen und den verwendeten Teebeutel an Ihr Ohr legen.
Wärme hilft bei einer Gehörgangsentzündung vor allem, die Schmerzen zu lindern. Besitzen Sie eine Wärmelampe, so stellen Sie diese ein und richten Sie sie auf Ihr Ohr, wenn es Ihnen angenehm ist. Aber auch ein warmes Körnerkissen oder eine Wärmflasche können wohltuend sein.
Krankheitsverlauf und Prognose
Die Prognose der einfachsten Form von Gehörgangsentzündung, der Otitis externa circumscripta, ist gut. Die Entzündung heilt meist folgenlos ab – bei adäquater Therapie bessern sich die Beschwerden in der Regel innerhalb einiger Tage. Wird allerdings ein Abszess nicht rechtzeitig entfernt, kann sich die Entzündung auf die Ohrmuschel ausbreiten (Perichondritis).
Die Otitis externa diffusa heilt meist folgenlos ab. Es besteht aber vor allem bei Diabetikern die Gefahr, dass sie wiederholt auftritt. Außerdem kann sie in eine Otitis externa necroticans übergehen, eine gefährliche Form von Gehörgangsentzündung. Dauer der Entzündung kann mehrere Wochen umfassen. Unter Umständen kann die Otitis externa necroticans für den Patienten sogar lebensgefährlich werden.
Die Otitis externa bullosa haemorrhagica ist eine seltene Form von Gehörgangsentzündung. In der Regel heilt sie folgenlos ab.
Vorbeugen
Tragen Sie in den ersten drei Wochen nach der Gehörgangsentzündung eine Badehaube beim Duschen oder Baden, um Ihre Ohren vor dem Kontakt mit Wasser zu schützen.
Säubern Sie Ihre Ohren nicht mit Wattestäbchen. Sollten Sie viel Ohrenschmalz produzieren, kann Ihr Hals-Nasen-Ohren-Arzt diesen entfernen.
Nach dem Kontakt mit Chlorwasser, sollten Sie sicherstellen, dass das Wasser aus dem Ohr abfließt.
Diabetiker sollten ihren Blutzuckerwert richtig einstellen lassen. Anderenfalls wird eine Gehörgangsentzündung begünstigt.
Mittelohrentzündung (Otitis media)
Beschreibung
Man spricht von einer Mittelohrentzündung (Otitis media), wenn die Schleimhaut der Paukenhöhle entzündet ist. Dabei unterscheidet man verschiedene Arten von Mittelohrentzündung. Dauer und Häufigkeit sind hier die ausschlaggebenden Kriterien:
Grund für diese Entzündung ist häufig eine Erkältungserkrankung des Nasenrachenraums. Deshalb tritt die Otitis media gehäuft zwischen Dezember und März auf. Die Krankheitserreger (vor allem Bakterien) gelangen über die Verbindung zwischen Rachen und Mittelohr – die Eustachische Röhre – in die Paukenhöhle und verursachen dort die Entzündung.
In seltenen Fällen können Krankheitserreger das Mittelohr über den äußeren Gehörgang erreichen, zum Beispiel über verschmutztes Badewasser. Möglich ist dies aber nur, wenn das Trommelfell eingerissen ist.
Über das Blut können Viren die Paukenhöhle erreichen und eine Mittelohrentzündung auslösen.
Mittelohrentzündung beim Kleinkind
Häufig betrifft eine Mittelohrentzündung Kleinkind und Baby. Dabei sind die Ursachen und Symptome der Mittelohrentzündung bei Kindern manchmal anders als bei Erwachsenen.
Fakten zur Mittelohrentzündung - Kleinkind
Die Mittelohrentzündung bei Kleinkindern ist eine häufige Krankheit. Sie betrifft vor allem Kinder im Alter von sechs Monaten bis sechs Jahren. Es wird davon ausgegangen, dass etwa 75 bis 95 Prozent aller Kinder in den ersten drei Lebensjahren an einer Mittelohrentzündung bekommen, etwa ein Drittel von ihnen sogar mehrfach.
Es gibt verschiedene Gründe für die Häufigkeit der kindlichen Mittelohrentzündung. Kinder haben im Gegensatz zu Erwachsenen eine enge und kurze Ohrtrompete. Schon bei kleinen Entzündungen schwillt sie leicht zu. Das kann den Druckausgleich im Mittelohr sowie den Abfluss von Flüssigkeiten beeinträchtigen, und es entsteht eine Mittelohrentzündung.
Außerdem gelangt bei der Geburt manchmal Fruchtwasser in die Ohrtrompete beim Baby - Mittelohrentzündung ist auch hier die Folge.
Symptome beim Kleinkind
Eine Mittelohrentzündung ist sehr schmerzhaft und unangenehm. Das geht nicht nur Erwachsenen so, sondern auch den Kleinsten. Im Besonderen zeigen bei einer Mittelohrentzündung Kleinkind und Baby Anzeichen von Unwohlsein, denn sie können ihre Beschwerden nicht anders ausdrücken. Das bedeutet, dass bei Mittelohrentzündung Kleinkind und Baby
Häufig schreien sie mehr als sonst, vor allem wenn man ihr Ohr oder den Warzenfortsatz hinter dem Ohr berührt.
Hinzu kann eine Mittelohrentzündung bei Kleinkindern von weiteren unspezifischen Krankheitszeichen begleitet sein, zum Beispiel:
Manchmal reißt das Trommelfell bei einer Mittelohrentzündung. Dann läuft eitrig-blutiges Sekret aus dem Ohr, und die Schmerzen lassen schlagartig nach.
Etwas andere Symptome zeigen bei Mittelohrentzündung Kind höheren Alters und Jugendlicher. Ab etwa vier Jahren können Kinder angeben, dass sie auf einer Seite schlechter hören. Darüber hinaus haben sie seltener Fieber als jüngere Patienten.
Risikofaktoren der Mittelohrentzündung - Kleinkind
Neben Erkrankungen des oberen Atemtraktes wie zum Beispiel Schnupfen, Husten oder Mandelentzündungen gibt es weitere Risikofaktoren, die die Entstehung einer Mittelohrentzündung bei Kindern begünstigen können. Dazu zählen:
Therapie der Mittelohrentzündung beim Kleinkind
Grundsätzlich sollten nicht immer sofort bei jeder Mittelohrentzündung Antibiotika eingesetzt werden. Sie sind nicht immer hilfreich, sondern können sogar schaden. Etwa ein Viertel der Mittelohrentzündungen werden durch Viren verursacht. Gegen sie wirken Antibiotika nicht. Unter den Bakterien kommen verschiedene Arten als Auslöser in Betracht. Ein Antibiotikum kann nicht gegen alle in Frage kommenden Bakterien wirksam sein.
Deshalb werden bei einer Mittelohrentzündung zunächst fiebersenkende und schmerzstillende Mittel wie Paracetamol oder Ibuprofen vom Arzt verschrieben sowie abschwellende Nasentropfen. Anschließend wird ein Kontrolltermin für zwei Tage später vereinbart. Sollte sich die Symptome bis dahin nicht gebessert haben, wird ein Antibiotikum verschrieben. Dieses sollte genau nach Anweisung des Arztes eingenommen und nicht auf eigenen Faust vorzeitig abgesetzt werden.
Wenn die Mittelohrentzündung bestehen bleibt, können vom Hals-Nasen-Ohren-Arzt Paukenröhrchen ins Trommelfell eingesetzt werden. Diese sorgen für eine ausreichende Belüftung des Mittelohrs und ermöglichen, dass Sekrete ablaufen können. Wenn durch vergrößerte Rachenmandeln eine Mittelohrentzündung Kleinkind oder älteres Kind betrifft, kann eine Adenotomie durchgeführt werden – also eine operative Entfernung der Rachenmandeln.
Prognose und Verlauf der Mitteohrentzündung beim Kleinkind
In der Regel heilt eine Mittelohrentzündung bei Kindern innerhalb von einigen Tagen folgenlos ab. Manchmal können aber auch gefährliche Komplikationen auftreten wie
Deshalb ist es ratsam, mit dem Kinderarzt einen Kontrolltermin zu vereinbaren.
Eine Mittelohrentzündung kann wiederholt auftreten, vor allem wenn bestimmte Risikofaktoren wie zum Beispiel vergrößerte Rachenmandeln beim Kind vorliegen. Diese wiederkehrenden Mittelohrentzündungen sollten von einem Hals-Nasen-Ohren-Arzt abgeklärt werden. Das ist besonders deshalb wichtig, weil durch eine mögliche Schwerhörigkeit infolge der Mittelohrentzündung Kleinkind und Baby unter Umständen in ihrer Sprachentwicklung verzögert werden.
Vorbeugen einer Mittelohrentzündung - Kleinkind
Muttermilch scheint einen gewissen Infektionsschutz gegen eine Mittelohrentzündung zu bieten. Mit ihr werden hilfreiche Antikörper gegen verschiedene Krankheitserreger von der Mutter auf das Kind übertragen. Es wird deshalb geraten, Babys in den ersten Lebensmonaten zu stillen.
Das Umfeld des Babys sollte rauchfrei sein.
Wenn ihr Kind eine Erkältung hat, helfen manchmal abschwellende Nasentropfen gegen die Entstehung einer Mittelohrentzündung. Baby und Kind sollten diese aber nicht länger als eine Woche bekommen, da sie auf Dauer der Nasenschleimhaut schaden.
Experten empfehlen offiziell die Impfung gegen Pneumokokken (Streptococcus pneumoniae) und Haemophilus influenzae Typ b (Hib) im Säuglings- beziehungsweise Kleinkindalter. Diese Bakterien sind häufig verantwortlich für eine eitrige Mittelohrentzündung. Kleinkind und Baby werden durch die Impfung davor geschützt.
Symptome
Es gibt viele Anzeichen einer Mittelohrentzündung. Symptome können dabei von typischen Ohrenschmerzen bis hin zu eher seltenerem Erbrechen reichen. Insgesamt fühlen sich die Patienten häufig abgeschlagen.
Mittelohrentzündung: Symptome, die typisch sind
Vor allem der Beginn ist typisch bei einer Mittelohrentzündung. Anzeichen einer akuten Erkrankung sind plötzlich einsetzende, heftige Ohrenschmerzen. Sie treten auf einer oder auf beiden Seiten auf. Ein Klopfen oder Pochen im Ohr ist ebenfalls ein häufiges Anzeichen einer Mittelohrentzündung. Symptome wie Hörstörungen oder Schwindel können zusätzlich auftreten.
Liegt eine eitrige Mittelohrentzündung vor, kann das Trommelfell einreißen. In diesem Fall tritt eitrig-blutige Flüssigkeit aus dem Ohr heraus. Häufig verschwinden die Ohrenschmerzen dann schlagartig.
Neben diesen charakteristischen Symptomen einer Mittelohrentzündung gibt es noch weitere Anzeichen.
Mittelohrentzündung: Symptome, die unspezifisch sind
Viele Patienten zeigen auch unspezifische Krankheitsanzeichen. Dazu zählen bei einer Mittelohrentzündung Symptome wie:
Abgesehen davon, gibt es noch weitere Symptome, die bei einer Otitis media auftreten können. Diese haben etwas mit der Ursache zu tun, die verantwortlich ist für die Mittelohrentzündung. Symptome wie Schnupfen oder Hustenbeispielsweise deuten darauf hin, dass ein Infekt der oberen Atemwege ursprünglich für die Infektion des Mittelohres gesorgt hat.
Mittelohrentzündung: Symptome sind oft individuell verschieden
Wie jede Krankheit verläuft auch die Mittelohrentzündung bei jedem Menschen individuell verschieden. So gibt es zum Beispiel auch Fälle von Mittelohrentzündung ohne Schmerzen oder Mittelohrentzündung ohne Fieber. Auch das Alter der Patienten spielt eine Rolle und beeinflusst Mittelohrentzündung-Symptome. Erwachsene beispielsweise haben seltener Fieber als Kinder. Bei diesen wiederum zeigen sich im Allgemeinen bei Mittelohrentzündung Symptome wie Fieber, erhöhte Reizbarkeit und ständiges Anfassen des betroffenen Ohres.
Ursachen und Risikofaktoren
Grund für eine Mittelohrentzündung ist häufig eine Erkältungserkrankung des Nasenrachenraums. Deshalb tritt die Otitis media gehäuft zwischen Dezember und März auf. Die Krankheitserreger (vor allem Bakterien) gelangen über die Verbindung zwischen Rachen und Mittelohr – die Eustachische Röhre – in die Paukenhöhle im Mittelohr und verursachen dort die Entzündung.
In seltenen Fällen können Krankheitserreger das Mittelohr über den äußeren Gehörgang erreichen, zum Beispiel über verschmutztes Badewasser. Möglich ist dies aber nur, wenn das Trommelfell eingerissen ist.
Über das Blut können Viren die Paukenhöhle erreichen und eine Mittelohrentzündung auslösen.
Ist eine Mittelohrentzündung ansteckend?
Diese Frage stellen sich vor allem Eltern, wenn Spielgefährten ihrer Kinder an einer Otitis media leiden. Die Antwort: Es besteht kein Grund zur Sorge – eine Mittelohrentzündung ist in der Regel nicht ansteckend.
Untersuchungen und Diagnose
Der Arzt begutachtet mit einem sogenannten Otoskop, einem Ohrenspiegel mit Lichtquelle und Lupe, Ihre Ohren. Er kann dabei das Trommelfell sehen, das bei einer Otitis media häufig vorgewölbt, stark durchblutet und matt ist. Manchmal liegt ein Riss im Trommelfell vor, und es läuft eine eitrige Flüssigkeit aus dem Mittelohr.
Behandlung
Die Therapie der Mittelohrentzündung erfolgt in der Regel symptomatisch. Das bedeutet, dass die Beschwerden bekämpft werden und nicht direkt die Ursache. Dies liegt unter anderem daran, dass verschiedene Krankheitserreger eine Otitis media auslösen können und zum Beispiel Antibiotika nicht gegen Viren wirksam sind und auch nicht jedes Antibiotikum gegen jede Art von Bakterien hilft.
Zunächst wird deshalb in einfachen Fällen von Otitis media eine schmerzlindernde Behandlung eingeleitet. Dafür werden Schmerzmittel wie Paracetamoloder Ibuprofenin Tablettenform oder als Saft gegeben. Neben der schmerzstillenden Wirkung senken diese Medikamente außerdem das Fieber.
Sinnvoll sind zudem abschwellende Nasentropfen oder –sprays, weil sie die Belüftung des Mittelohres verbessern. Außerdem kann so Flüssigkeit, die sich durch die Entzündung im Mittelohr gebildet hat, abfließen. Ohrentropfen helfen dagegen nicht.
Sollte innerhalb von ein bis zwei Tagen keine Besserung auftreten oder liegt eine schwere Mittelohrentzündung vor, etwa wenn beide Ohren betroffen sind, so werden Antibiotika verschrieben. Je nach Wirkstoff dauert die Behandlung etwa sieben Tage. Es ist wichtig, dass Sie die Antibiotika so einnehmen wie von Ihrem Arzt verordnet und die Behandlung nicht vorzeitig abbrechen.
Flugreise trotz Mittelohrentzündung?
Viele Patienten fragen sich, ob man mit einer Mittelohrentzündung fliegen sollte. Grundsätzlich ist dies nicht verboten. Durch die Schwellung der Ohrtrompete ist jedoch der Druckausgleich erschwert. Vor allem die Druckschwankungen beim Starten und Landen können deshalb Schmerzen verursachen. Sollten Sie Ihren Flug nicht verschieben können, ist es ratsam, jeweils vor dem Start und der Landung abschwellendes Nasenspray zu verwenden. So lässt sich der Druckausgleich unterstützen. Darüber hinaus sollten Sie Schmerzmittel dabei haben, um eventuelle Beschwerden behandeln zu können.
Hausmittel aus der Pflanzenheilkunde
Verschiedene Heilpflanzen helfen gegen Mittelohrentzündung. Zwiebel und Kamille sind die bekanntesten:
Die Anwendung von Zwiebelsäckchen bei Mittelohrentzündung hat verschiedene Wirkungen. Zum einen steigern sie die Durchblutung des Ohrs und zum anderen lindern sie die Schmerzen. Darüber hinaus hemmen Stoffe, die in der Zwiebel vorkommen, die Entzündung, töten Krankheitserreger ab und beschleunigen daher die Heilung einer Mittelohrentzündung.
Ein Zwiebelsäckchen bereiten Sie folgendermaßen zu: Hacken Sie zunächst die Zwiebel klein. Danach überbrühen Sie sie und wickeln sie in ein trockenes Leintuch. Sind die Zwiebeln und das Leintuch abgetropft und abgekühlt, legen Sie den Wickel für etwa eine halbe bis eine Stunde auf das betroffene Ohr. Mit einer alten Mütze oder einem Kopftuch können Sie den Wickel fixieren. Das Ganze sollten Sie mehrmals täglich wiederholen. So unterstützen Sie den Heilungsprozess bei Mittelohrentzündung.
Hausmittel auf der Basis von Kamille werden ebenfalls sehr geschätzt, weil die Heilpflanze eine entzündungshemmende Wirkung besitzt. Sie können zum Beispiel einen Kamillentee kochen, den Teebeutel abtropfen lassen und ihn sich an das erkrankte Ohr legen.
Hausmittel mit Wärmewirkung
Wärme ist bei vielen Entzündungen im Körper ein altbewährtes Mittel. Die Anwendung von Rotlicht bei Mittelohrentzündung kann sowohl die Schmerzen lindern als auch die Entzündung schneller abklingen lassen. Die Wärme verflüssigt außerdem Sekrete, die sich im Ohr gebildet haben durch die Mittelohrentzündung. Hausmittel mit Wärmewirkung unterstützen deren Abfluss.
Sollten Sie keine Rotlichtlampe besitzen, können Sie eine Wärmebehandlung auch mit Hilfe einer Wärmflasche probieren.
Achtung: In einigen Fällen wird Kälte als angenehmer empfunden als Wärme. Probieren Sie aus, was Ihnen am besten hilft!
Homöopathie & Schüßler-Salze
Viele Menschen nutzen bei Mittelohrentzündung Homöopathie oder Schüßler Salze.
Als homöopathische Mittel werden zum Beispiel Aconitum oder Ferrum phosphoricum empfohlen. Auch unter den Schüßler-Salzen gilt Ferrum phosphoricum als hilfreich bei Mittelohrentzündung, ebenso wie etwa Natrium phosphoricum. Lassen Sie sich von einem Spezialisten beraten!
Sonstige Tipps und Hausmittel gegen Mittelohrentzündung
Bei einer Mittelohrentzündung sollten Sie sich schonen und genügend trinken. Versuchen Sie, mindestens zwei Liter am Tag zu trinken, am besten Wasser oder Tee. Nutzen Sie doch gleich den gekochten Kamillentee, dessen Teebeutel Sie sich auf das Ohr gelegt haben!
Antibiotika greifen auch die nützlichen Darmbakterien an. Eine Störung der Darmflora ist also die mögliche Folge einer Antibiotika-Therapie bei Mittelohrentzündung. Hausmittel wie Joghurt helfen, die natürliche Darmflora wieder aufzubauen.
Krankheitsverlauf und Prognose
In der Regel heilt eine Otitis media folgenlos wieder ab. Nach zwei bis sieben Tagen sind etwa 80 Prozent der Patienten frei von Beschwerden.
Manchmal entwickelt sich jedoch eine chronische Mittelohrentzündung oder es treten Komplikationen auf. Die häufigste Komplikation einer Otitis media ist die Entzündung des Warzenfortsatzes (Mastoiditis). Er ist Teil des Schädelknochens, liegt direkt neben dem Mittelohr und ist wie dieses mit Luft gefüllt. Bei einer Mastoiditis wird oft der Knochen geschädigt, und die Entzündung kann auf die Hirnhäute oder das Gehirn übergehen.
Des Weiteren kann es vor allem durch wiederholte Mittelohrentzündungen im Kleinkindalter zu einer Hörminderung und damit zu einer Verzögerung der Sprachentwicklung kommen. Auch eine Entzündung des Innenohres (Labyrinthitis) als Folge einer Mittelohrentzündung ist möglich.
So beugt man einer Mittelohrentzündung vor
Sollten Sie wiederholt an Mittelohrentzündungen leiden, ist es ratsam, einen Hals-Nasen-Ohrenarzt hinzuzuziehen. Er kann den eventuellen Grund dafür (zum Beispiel vergrößerte Rachenmandeln) feststellen und behandeln. Außerdem kann ein sogenanntes Paukenröhrchen ins Trommelfell eigesetzt werden, das für eine bessere Belüftung des Mittelohrs sorgt.
Um einer erneuten Mittelohrentzündung vorzubeugen, sollten sich Patienten lange genug schonen und viel Wasser oder Tee trinken. Außerdem sollte die häusliche Umgebung frei von Zigarettenrauch sein. Auch Erkältungskrankheiten sollte mit entsprechendem Verhalten vorgebeugt werden, da sie der häufigste Grund für eine Mittelohrentzündung sind.
Ohrenentzündung Symptome
Da das Ohr gut innerviert ist und die Haut über Knorpel und Knochen sehr dünn ist, ist eine Ohrentzündung immer sehr schmerzhaft. Das betroffene Ohr ist überwärmt. Außerdem können Hörminderung und Schwindel auftreten. Auch andere Krankheitsanzeichen wie Fieber oder Abgeschlagenheit sind möglich. Wenn die Ohrentzündung im Rahmen einer Erkältungskrankheit auftritt, können zusätzlich die Nasennebenhöhlen Beschwerden machen, Lymphknoten geschwollen sein oder andere Atemwegsbeschwerden vorkommen (wie Husten).
Untersuchungen und Diagnose
Wenn Patienten mit Ohrenschmerzeneinen Arzt aufsuchen, stellt dieser zunächst ausführliche Fragen zur Krankheitsgeschichte (Anamnese). So fragt er zum Beispiel:
Anschließend untersucht der Arzt Ihr Ohr, indem er es zunächst genau betrachtet. Dabei achtet er vor allem auf Rötungen, Schwellungen und Ausfluss. Danach tastet er das Ohr ab, ob zu sehen, ob Berührungen schmerzhaft sind.
Des Weiteren führt der Arzt eine Ohrenspiegelung (Otoskopie) durch. Dabei zieht er das Ohr an der Ohrmuschel nach hinten oben, um freie Sicht auf das Trommelfell zu haben. Er schaut sich mit einer Lupe den äußeren Gehörgang und das Trommelfell an. Auch hier sucht er nach Rötungen, Schwellungen, Ausfluss oder Fremdkörpern.
Außerdem können zur Abklärung einer Ohrentzündung Hörtests sowie Prüfungen des Gleichgewichtsinnes durchgeführt werden.
Behandlung
Eine Ohrentzündung wird je nach Art und Ursache unterschiedlich behandelt.
Bei einer Ohrentzündung stehen Maßnahmen wie die Gabe von Antibiotika und Glukokortikoiden („Kortison“) sowie operative Eingriffe zur Verfügung.
Bei einer Ohrentzündung (Otitis) handelt es sich um die Entzündung einer Struktur des Ohres. Man unterteilt sie der Anatomie nach in eine Außen-, Mittel- und Innenohrentzündung.
Das Ohr
Das Ohr ist sowohl Hör- als auch Gleichgewichtsorgan. Es besteht aus drei Teilen. Für das Hören sind äußeres Ohr, Mittel- und Innenohr zuständig, für den Gleichgewichtssinn ausschließlich das Innenohr.
Das äußere Ohr setzt sich zusammen aus der Ohrmuschel und dem äußeren Gehörgang und grenzt mit dem Trommelfell ans Mittelohr. Die Drüsen, die sich im Gehörgang befinden, dienen dazu, das Ohrenschmalz zu produzieren. Dieser tötet Bakterien und Pilze ab und hält Insekten davon ab, ins Ohr einzudringen. Der äußere Gehörgang ist nach vorne unten abgeknickt. Um bei der Ohrenspiegelung (Otoskopie) freie Sicht auf das Trommelfell zu haben, muss der Arzt das Ohr deshalb nach hinten oben ziehen.
Das Trommelfell bildet die Grenze zwischen äußerem Ohr und Mittelohr. Es besteht aus einer Membran, die durch eingehende Schallwellen in Schwingung gebracht wird. Diese Schwingung überträgt es weiter ins Mittelohr, denn es ist mit den Gehörknöchelchen Hammer, Amboss und Steigbügel verbunden. Diese liegen in der sogenannten Paukenhöhle, einem Raum im Schädelknochen, der mit Luft gefüllt ist. Die Gehörknöchelchen verstärken die Wirkung der Schwingungen des Trommelfells. Ein Luftkanal zwischen dem Mittelohr und dem Nasenrachenraum (Ohrtrompete, Eustachische Röhre) sorgt dafür, dass das Mittelohr ausreichend belüftet wird und eventuell entstehende Flüssigkeit abfließen kann.
Das Innenohr wird auch als Labyrinth bezeichnet. Darin liegen die knöcherne Schnecke für das Hören sowie die Bogengänge des Gleichgewichtsorgans.
Gehörgangsentzündung (Otitis externa)
Bei einer Gehörgangsentzündung (Otitis externa) ist der äußere Gehörgang entzündet. Grund dafür ist meist eine bakterielle Infektion. Diese wird häufig durch eine Verletzung oder andere Erkrankung wie Diabetes oder Grippe begünstigt. Eine Gehörgangsentzündung ist sehr schmerzhaft. Mit Medikamenten lässt sie sich häufig gut behandeln. Sie kann aber auch lebensbedrohlich werden.
Beschreibung
Als Gehörgangsentzündung (Otitis externa) bezeichnen Mediziner eine Entzündung des äußeren Gehörgangs im Ohr. Je nachdem, wodurch eine Gehörgangsentzündung ausgelöst wird und welche Beschwerden sie macht, kann man verschiedene Arten unterscheiden:
Otitis externa circumscripta
Bei dieser einfachsten Form der Gehörgangsentzündung ist ein Haarfollikel im Gehörgang entzündet (Furunkel). Ausgelöst wird sie meist durch Bakterien, die die Haut besiedeln, den Staphylokokken. Diese Form der Gehörgangsentzündung ist auf einen kleinen Bezirk begrenzt.
Otitis externa diffusa
Diese Form der Gehörgangsentzündung tritt am häufigsten auf. Hierbei ist der gesamte Gehörgang betroffen. Die Entzündung wird meist durch Bakterien, manchmal auch durch Pilze verursacht.
Otitis externa necroticans
Diese Form der Gehörgangsentzündung wird auch als Otitis externa maligna bezeichnet, also als bösartige Gehörgangsentzündung. Sie entwickelt sich aus einer Otitis externa diffusa, wenn die gewählte Therapie nicht hilft. Hierbei kommt es zum Absterben von entzündetem Gewebe (Nekrose). Außerdem kann sich die Entzündung ausbreiten und die Schädelknochen oder einige Hirnnerven befallen.
Otitis externa bullosa haemorrhagica
Diese Art der Gehörgangsentzündung tritt im Rahmen einer Grippe (Influenza) auf und wird deshalb auch als Grippeotitis bezeichnet. Meist sind hier Gehörgang und Trommelfell gleichzeitig von der Entzündung betroffen. An diesen Strukturen bilden sich durch die Schädigung von kleinsten Blutgefäßen (Kapillaren) blutige Blasen aus. Oft ist auch das Mittelohr betroffen.
Symptome
Patienten, die an einer Gehörgangsentzündung leiden, klagen häufig über folgende Beschwerden:
- Juckreiz
- Rötung
- Ausfluss aus dem Ohr, eventuell mit Krustenbildung
- Hörminderung durch das Zuschwellen des Gehörgangs
- Überwärmung
- starke Ohrenschmerzen
- starke Schmerzen beim Sprechen oder Kauen
- Schmerzen beim Druck auf den Knorpel vor dem Eingang in den Gehörgang (Tragus)
- Schmerzen beim Ziehen am Ohrläppchen
Hinzu können Fieberund Abgeschlagenheit kommen sowie andere Symptome von Erkältungskrankheiten wie Husten.
Ursachen und Risikofaktoren
Eine Gehörgangsentzündung kann durch Bakterien, Viren und Pilze ausgelöst werden. Oft entsteht sie, wenn die empfindliche Haut des Gehörgangs durch das Reinigen mit Wattestäbchen verletzt wird oder durch zu häufiges Reinigen zu wenig schützender Ohrenschmalz vorhanden ist.
Die Entstehung einer Gehörgangsentzündung wird insgesamt durch folgende Faktoren begünstigt:
- Feuchtigkeit im Ohr nach dem Duschen, Baden oder Schwimmen
- häufiges Schwimmen in Chlorwasser
- Verletzungen durch Wattestäbchen oder Ohrenstöpsel
- Krankheiten, die das Auftreten von Infektionen begünstigen wie Diabetes mellitus
- Einnahme von Medikamenten, die das Immunsystem schwächen
- Allergien gegen Seifen, Haarsprays, Kosmetika oder Ohrpassstücke von Hörgeräten
Untersuchungen und Diagnose
Der Arzt untersucht zuerst Ihre Ohren. Er schaut nach äußeren Auffälligkeiten wie Rötung, Ausfluss oder Schwellung. Danach testet er es auf Druckschmerzhaftigkeit. Zuletzt führt er eine Ohrenspiegelung (Otoskopie) durch, um eventuelle Veränderung im Gehörgang sehen zu können.
Berichten Sie von einer Hörminderung, wird eventuell anschließend noch eine Hörprüfung durchgeführt.
Des Weiteren kann Ihr Arzt einen Abstrich machen, um herauszufinden, welcher Erreger für die Gehörgangsentzündung verantwortlich ist.
Behandlung
Die Behandlung einer Gehörgangsentzündung hängt von Art und Schweregrad der Erkrankung ab.
Hausmittel
Neben den Medikamenten, die Ihnen Ihr Arzt verschreibt, gibt es verschiedene Hausmittel, welche die Heilung einer Gehörgangsentzündung unterstützen. Dazu zählen Zwiebel, Kamillentee und Wärme.
Zwiebeln haben eine desinfizierende Wirkung und unterstützt das Abtöten der Krankheitserreger. Bei einer Gehörgangsentzündung können Sie ein Zwiebelsäckchen für Ihr Ohr machen: Schneiden Sie eine Zwiebel klein und wickeln Sie sie in ein Küchentuch. Dieses legen Sie anschließend an Ihr Ohr.
Kamille wirkt entzündungshemmend. Sie können Kamillentee kochen und den verwendeten Teebeutel an Ihr Ohr legen.
Wärme hilft bei einer Gehörgangsentzündung vor allem, die Schmerzen zu lindern. Besitzen Sie eine Wärmelampe, so stellen Sie diese ein und richten Sie sie auf Ihr Ohr, wenn es Ihnen angenehm ist. Aber auch ein warmes Körnerkissen oder eine Wärmflasche können wohltuend sein.
Krankheitsverlauf und Prognose
Die Prognose der einfachsten Form von Gehörgangsentzündung, der Otitis externa circumscripta, ist gut. Die Entzündung heilt meist folgenlos ab – bei adäquater Therapie bessern sich die Beschwerden in der Regel innerhalb einiger Tage. Wird allerdings ein Abszess nicht rechtzeitig entfernt, kann sich die Entzündung auf die Ohrmuschel ausbreiten (Perichondritis).
Die Otitis externa diffusa heilt meist folgenlos ab. Es besteht aber vor allem bei Diabetikern die Gefahr, dass sie wiederholt auftritt. Außerdem kann sie in eine Otitis externa necroticans übergehen, eine gefährliche Form von Gehörgangsentzündung. Dauer der Entzündung kann mehrere Wochen umfassen. Unter Umständen kann die Otitis externa necroticans für den Patienten sogar lebensgefährlich werden.
Die Otitis externa bullosa haemorrhagica ist eine seltene Form von Gehörgangsentzündung. In der Regel heilt sie folgenlos ab.
Vorbeugen
Tragen Sie in den ersten drei Wochen nach der Gehörgangsentzündung eine Badehaube beim Duschen oder Baden, um Ihre Ohren vor dem Kontakt mit Wasser zu schützen.
Säubern Sie Ihre Ohren nicht mit Wattestäbchen. Sollten Sie viel Ohrenschmalz produzieren, kann Ihr Hals-Nasen-Ohren-Arzt diesen entfernen.
Nach dem Kontakt mit Chlorwasser, sollten Sie sicherstellen, dass das Wasser aus dem Ohr abfließt.
Diabetiker sollten ihren Blutzuckerwert richtig einstellen lassen. Anderenfalls wird eine Gehörgangsentzündung begünstigt.
Mittelohrentzündung (Otitis media)
Beschreibung
Man spricht von einer Mittelohrentzündung (Otitis media), wenn die Schleimhaut der Paukenhöhle entzündet ist. Dabei unterscheidet man verschiedene Arten von Mittelohrentzündung. Dauer und Häufigkeit sind hier die ausschlaggebenden Kriterien:
- Akute Mittelohrentzündung (Otitis media acuta): Eine plötzliche auftretende Entzündung mit typischen Beschwerden und Befund bei der Ohrspiegelung.
- Rezidivierende Mittelohrentzündung: Mindestens drei Entzündungen des Mittelohres innerhalb eines halben Jahres oder mindestens vier in einem Jahr.
- Chronische Mittelohrentzündung (Otitis media chronica): Mindestens zwei Monate lang bestehende Entzündung. Ausfluss und Riss des Trommelfells treten oft begleitend auf.
Grund für diese Entzündung ist häufig eine Erkältungserkrankung des Nasenrachenraums. Deshalb tritt die Otitis media gehäuft zwischen Dezember und März auf. Die Krankheitserreger (vor allem Bakterien) gelangen über die Verbindung zwischen Rachen und Mittelohr – die Eustachische Röhre – in die Paukenhöhle und verursachen dort die Entzündung.
In seltenen Fällen können Krankheitserreger das Mittelohr über den äußeren Gehörgang erreichen, zum Beispiel über verschmutztes Badewasser. Möglich ist dies aber nur, wenn das Trommelfell eingerissen ist.
Über das Blut können Viren die Paukenhöhle erreichen und eine Mittelohrentzündung auslösen.
Mittelohrentzündung beim Kleinkind
Häufig betrifft eine Mittelohrentzündung Kleinkind und Baby. Dabei sind die Ursachen und Symptome der Mittelohrentzündung bei Kindern manchmal anders als bei Erwachsenen.
Fakten zur Mittelohrentzündung - Kleinkind
Die Mittelohrentzündung bei Kleinkindern ist eine häufige Krankheit. Sie betrifft vor allem Kinder im Alter von sechs Monaten bis sechs Jahren. Es wird davon ausgegangen, dass etwa 75 bis 95 Prozent aller Kinder in den ersten drei Lebensjahren an einer Mittelohrentzündung bekommen, etwa ein Drittel von ihnen sogar mehrfach.
Es gibt verschiedene Gründe für die Häufigkeit der kindlichen Mittelohrentzündung. Kinder haben im Gegensatz zu Erwachsenen eine enge und kurze Ohrtrompete. Schon bei kleinen Entzündungen schwillt sie leicht zu. Das kann den Druckausgleich im Mittelohr sowie den Abfluss von Flüssigkeiten beeinträchtigen, und es entsteht eine Mittelohrentzündung.
Außerdem gelangt bei der Geburt manchmal Fruchtwasser in die Ohrtrompete beim Baby - Mittelohrentzündung ist auch hier die Folge.
Symptome beim Kleinkind
Eine Mittelohrentzündung ist sehr schmerzhaft und unangenehm. Das geht nicht nur Erwachsenen so, sondern auch den Kleinsten. Im Besonderen zeigen bei einer Mittelohrentzündung Kleinkind und Baby Anzeichen von Unwohlsein, denn sie können ihre Beschwerden nicht anders ausdrücken. Das bedeutet, dass bei Mittelohrentzündung Kleinkind und Baby
- sich öfters ans Ohr greifen,
- unruhig und
- leicht reizbar sind.
Häufig schreien sie mehr als sonst, vor allem wenn man ihr Ohr oder den Warzenfortsatz hinter dem Ohr berührt.
Hinzu kann eine Mittelohrentzündung bei Kleinkindern von weiteren unspezifischen Krankheitszeichen begleitet sein, zum Beispiel:
Manchmal reißt das Trommelfell bei einer Mittelohrentzündung. Dann läuft eitrig-blutiges Sekret aus dem Ohr, und die Schmerzen lassen schlagartig nach.
Etwas andere Symptome zeigen bei Mittelohrentzündung Kind höheren Alters und Jugendlicher. Ab etwa vier Jahren können Kinder angeben, dass sie auf einer Seite schlechter hören. Darüber hinaus haben sie seltener Fieber als jüngere Patienten.
Risikofaktoren der Mittelohrentzündung - Kleinkind
Neben Erkrankungen des oberen Atemtraktes wie zum Beispiel Schnupfen, Husten oder Mandelentzündungen gibt es weitere Risikofaktoren, die die Entstehung einer Mittelohrentzündung bei Kindern begünstigen können. Dazu zählen:
- Vergrößerte Rachenmandeln (umgangssprachlich als Polypen bezeichnet)
- Kindergartenbetreuung oder das Zusammenleben mit mehreren Geschwistern
- Rauchen im häuslichen Umfeld
- Kein Stillen während der ersten Lebensmonate
Therapie der Mittelohrentzündung beim Kleinkind
Grundsätzlich sollten nicht immer sofort bei jeder Mittelohrentzündung Antibiotika eingesetzt werden. Sie sind nicht immer hilfreich, sondern können sogar schaden. Etwa ein Viertel der Mittelohrentzündungen werden durch Viren verursacht. Gegen sie wirken Antibiotika nicht. Unter den Bakterien kommen verschiedene Arten als Auslöser in Betracht. Ein Antibiotikum kann nicht gegen alle in Frage kommenden Bakterien wirksam sein.
Deshalb werden bei einer Mittelohrentzündung zunächst fiebersenkende und schmerzstillende Mittel wie Paracetamol oder Ibuprofen vom Arzt verschrieben sowie abschwellende Nasentropfen. Anschließend wird ein Kontrolltermin für zwei Tage später vereinbart. Sollte sich die Symptome bis dahin nicht gebessert haben, wird ein Antibiotikum verschrieben. Dieses sollte genau nach Anweisung des Arztes eingenommen und nicht auf eigenen Faust vorzeitig abgesetzt werden.
Wenn die Mittelohrentzündung bestehen bleibt, können vom Hals-Nasen-Ohren-Arzt Paukenröhrchen ins Trommelfell eingesetzt werden. Diese sorgen für eine ausreichende Belüftung des Mittelohrs und ermöglichen, dass Sekrete ablaufen können. Wenn durch vergrößerte Rachenmandeln eine Mittelohrentzündung Kleinkind oder älteres Kind betrifft, kann eine Adenotomie durchgeführt werden – also eine operative Entfernung der Rachenmandeln.
Prognose und Verlauf der Mitteohrentzündung beim Kleinkind
In der Regel heilt eine Mittelohrentzündung bei Kindern innerhalb von einigen Tagen folgenlos ab. Manchmal können aber auch gefährliche Komplikationen auftreten wie
- Mastoiditis (Entzündung des Warzenfortsatzes)
- Hirnhautentzündung (Meningitis)
- Gesichtsnervenlähmung (Fazialisparese)
Deshalb ist es ratsam, mit dem Kinderarzt einen Kontrolltermin zu vereinbaren.
Eine Mittelohrentzündung kann wiederholt auftreten, vor allem wenn bestimmte Risikofaktoren wie zum Beispiel vergrößerte Rachenmandeln beim Kind vorliegen. Diese wiederkehrenden Mittelohrentzündungen sollten von einem Hals-Nasen-Ohren-Arzt abgeklärt werden. Das ist besonders deshalb wichtig, weil durch eine mögliche Schwerhörigkeit infolge der Mittelohrentzündung Kleinkind und Baby unter Umständen in ihrer Sprachentwicklung verzögert werden.
Vorbeugen einer Mittelohrentzündung - Kleinkind
Muttermilch scheint einen gewissen Infektionsschutz gegen eine Mittelohrentzündung zu bieten. Mit ihr werden hilfreiche Antikörper gegen verschiedene Krankheitserreger von der Mutter auf das Kind übertragen. Es wird deshalb geraten, Babys in den ersten Lebensmonaten zu stillen.
Das Umfeld des Babys sollte rauchfrei sein.
Wenn ihr Kind eine Erkältung hat, helfen manchmal abschwellende Nasentropfen gegen die Entstehung einer Mittelohrentzündung. Baby und Kind sollten diese aber nicht länger als eine Woche bekommen, da sie auf Dauer der Nasenschleimhaut schaden.
Experten empfehlen offiziell die Impfung gegen Pneumokokken (Streptococcus pneumoniae) und Haemophilus influenzae Typ b (Hib) im Säuglings- beziehungsweise Kleinkindalter. Diese Bakterien sind häufig verantwortlich für eine eitrige Mittelohrentzündung. Kleinkind und Baby werden durch die Impfung davor geschützt.
Symptome
Es gibt viele Anzeichen einer Mittelohrentzündung. Symptome können dabei von typischen Ohrenschmerzen bis hin zu eher seltenerem Erbrechen reichen. Insgesamt fühlen sich die Patienten häufig abgeschlagen.
Mittelohrentzündung: Symptome, die typisch sind
Vor allem der Beginn ist typisch bei einer Mittelohrentzündung. Anzeichen einer akuten Erkrankung sind plötzlich einsetzende, heftige Ohrenschmerzen. Sie treten auf einer oder auf beiden Seiten auf. Ein Klopfen oder Pochen im Ohr ist ebenfalls ein häufiges Anzeichen einer Mittelohrentzündung. Symptome wie Hörstörungen oder Schwindel können zusätzlich auftreten.
Liegt eine eitrige Mittelohrentzündung vor, kann das Trommelfell einreißen. In diesem Fall tritt eitrig-blutige Flüssigkeit aus dem Ohr heraus. Häufig verschwinden die Ohrenschmerzen dann schlagartig.
Neben diesen charakteristischen Symptomen einer Mittelohrentzündung gibt es noch weitere Anzeichen.
Mittelohrentzündung: Symptome, die unspezifisch sind
Viele Patienten zeigen auch unspezifische Krankheitsanzeichen. Dazu zählen bei einer Mittelohrentzündung Symptome wie:
- Fieber (vor allem bei Kleinkindern)
- Abgeschlagenheit und starkes Krankheitsgefühl
- Übelkeit und Erbrechen
Abgesehen davon, gibt es noch weitere Symptome, die bei einer Otitis media auftreten können. Diese haben etwas mit der Ursache zu tun, die verantwortlich ist für die Mittelohrentzündung. Symptome wie Schnupfen oder Hustenbeispielsweise deuten darauf hin, dass ein Infekt der oberen Atemwege ursprünglich für die Infektion des Mittelohres gesorgt hat.
Mittelohrentzündung: Symptome sind oft individuell verschieden
Wie jede Krankheit verläuft auch die Mittelohrentzündung bei jedem Menschen individuell verschieden. So gibt es zum Beispiel auch Fälle von Mittelohrentzündung ohne Schmerzen oder Mittelohrentzündung ohne Fieber. Auch das Alter der Patienten spielt eine Rolle und beeinflusst Mittelohrentzündung-Symptome. Erwachsene beispielsweise haben seltener Fieber als Kinder. Bei diesen wiederum zeigen sich im Allgemeinen bei Mittelohrentzündung Symptome wie Fieber, erhöhte Reizbarkeit und ständiges Anfassen des betroffenen Ohres.
Ursachen und Risikofaktoren
Grund für eine Mittelohrentzündung ist häufig eine Erkältungserkrankung des Nasenrachenraums. Deshalb tritt die Otitis media gehäuft zwischen Dezember und März auf. Die Krankheitserreger (vor allem Bakterien) gelangen über die Verbindung zwischen Rachen und Mittelohr – die Eustachische Röhre – in die Paukenhöhle im Mittelohr und verursachen dort die Entzündung.
In seltenen Fällen können Krankheitserreger das Mittelohr über den äußeren Gehörgang erreichen, zum Beispiel über verschmutztes Badewasser. Möglich ist dies aber nur, wenn das Trommelfell eingerissen ist.
Über das Blut können Viren die Paukenhöhle erreichen und eine Mittelohrentzündung auslösen.
Ist eine Mittelohrentzündung ansteckend?
Diese Frage stellen sich vor allem Eltern, wenn Spielgefährten ihrer Kinder an einer Otitis media leiden. Die Antwort: Es besteht kein Grund zur Sorge – eine Mittelohrentzündung ist in der Regel nicht ansteckend.
Untersuchungen und Diagnose
Der Arzt begutachtet mit einem sogenannten Otoskop, einem Ohrenspiegel mit Lichtquelle und Lupe, Ihre Ohren. Er kann dabei das Trommelfell sehen, das bei einer Otitis media häufig vorgewölbt, stark durchblutet und matt ist. Manchmal liegt ein Riss im Trommelfell vor, und es läuft eine eitrige Flüssigkeit aus dem Mittelohr.
Behandlung
Die Therapie der Mittelohrentzündung erfolgt in der Regel symptomatisch. Das bedeutet, dass die Beschwerden bekämpft werden und nicht direkt die Ursache. Dies liegt unter anderem daran, dass verschiedene Krankheitserreger eine Otitis media auslösen können und zum Beispiel Antibiotika nicht gegen Viren wirksam sind und auch nicht jedes Antibiotikum gegen jede Art von Bakterien hilft.
Zunächst wird deshalb in einfachen Fällen von Otitis media eine schmerzlindernde Behandlung eingeleitet. Dafür werden Schmerzmittel wie Paracetamoloder Ibuprofenin Tablettenform oder als Saft gegeben. Neben der schmerzstillenden Wirkung senken diese Medikamente außerdem das Fieber.
Sinnvoll sind zudem abschwellende Nasentropfen oder –sprays, weil sie die Belüftung des Mittelohres verbessern. Außerdem kann so Flüssigkeit, die sich durch die Entzündung im Mittelohr gebildet hat, abfließen. Ohrentropfen helfen dagegen nicht.
Sollte innerhalb von ein bis zwei Tagen keine Besserung auftreten oder liegt eine schwere Mittelohrentzündung vor, etwa wenn beide Ohren betroffen sind, so werden Antibiotika verschrieben. Je nach Wirkstoff dauert die Behandlung etwa sieben Tage. Es ist wichtig, dass Sie die Antibiotika so einnehmen wie von Ihrem Arzt verordnet und die Behandlung nicht vorzeitig abbrechen.
Flugreise trotz Mittelohrentzündung?
Viele Patienten fragen sich, ob man mit einer Mittelohrentzündung fliegen sollte. Grundsätzlich ist dies nicht verboten. Durch die Schwellung der Ohrtrompete ist jedoch der Druckausgleich erschwert. Vor allem die Druckschwankungen beim Starten und Landen können deshalb Schmerzen verursachen. Sollten Sie Ihren Flug nicht verschieben können, ist es ratsam, jeweils vor dem Start und der Landung abschwellendes Nasenspray zu verwenden. So lässt sich der Druckausgleich unterstützen. Darüber hinaus sollten Sie Schmerzmittel dabei haben, um eventuelle Beschwerden behandeln zu können.
Hausmittel aus der Pflanzenheilkunde
Verschiedene Heilpflanzen helfen gegen Mittelohrentzündung. Zwiebel und Kamille sind die bekanntesten:
Die Anwendung von Zwiebelsäckchen bei Mittelohrentzündung hat verschiedene Wirkungen. Zum einen steigern sie die Durchblutung des Ohrs und zum anderen lindern sie die Schmerzen. Darüber hinaus hemmen Stoffe, die in der Zwiebel vorkommen, die Entzündung, töten Krankheitserreger ab und beschleunigen daher die Heilung einer Mittelohrentzündung.
Ein Zwiebelsäckchen bereiten Sie folgendermaßen zu: Hacken Sie zunächst die Zwiebel klein. Danach überbrühen Sie sie und wickeln sie in ein trockenes Leintuch. Sind die Zwiebeln und das Leintuch abgetropft und abgekühlt, legen Sie den Wickel für etwa eine halbe bis eine Stunde auf das betroffene Ohr. Mit einer alten Mütze oder einem Kopftuch können Sie den Wickel fixieren. Das Ganze sollten Sie mehrmals täglich wiederholen. So unterstützen Sie den Heilungsprozess bei Mittelohrentzündung.
Hausmittel auf der Basis von Kamille werden ebenfalls sehr geschätzt, weil die Heilpflanze eine entzündungshemmende Wirkung besitzt. Sie können zum Beispiel einen Kamillentee kochen, den Teebeutel abtropfen lassen und ihn sich an das erkrankte Ohr legen.
Hausmittel mit Wärmewirkung
Wärme ist bei vielen Entzündungen im Körper ein altbewährtes Mittel. Die Anwendung von Rotlicht bei Mittelohrentzündung kann sowohl die Schmerzen lindern als auch die Entzündung schneller abklingen lassen. Die Wärme verflüssigt außerdem Sekrete, die sich im Ohr gebildet haben durch die Mittelohrentzündung. Hausmittel mit Wärmewirkung unterstützen deren Abfluss.
Sollten Sie keine Rotlichtlampe besitzen, können Sie eine Wärmebehandlung auch mit Hilfe einer Wärmflasche probieren.
Achtung: In einigen Fällen wird Kälte als angenehmer empfunden als Wärme. Probieren Sie aus, was Ihnen am besten hilft!
Homöopathie & Schüßler-Salze
Viele Menschen nutzen bei Mittelohrentzündung Homöopathie oder Schüßler Salze.
Als homöopathische Mittel werden zum Beispiel Aconitum oder Ferrum phosphoricum empfohlen. Auch unter den Schüßler-Salzen gilt Ferrum phosphoricum als hilfreich bei Mittelohrentzündung, ebenso wie etwa Natrium phosphoricum. Lassen Sie sich von einem Spezialisten beraten!
Sonstige Tipps und Hausmittel gegen Mittelohrentzündung
Bei einer Mittelohrentzündung sollten Sie sich schonen und genügend trinken. Versuchen Sie, mindestens zwei Liter am Tag zu trinken, am besten Wasser oder Tee. Nutzen Sie doch gleich den gekochten Kamillentee, dessen Teebeutel Sie sich auf das Ohr gelegt haben!
Antibiotika greifen auch die nützlichen Darmbakterien an. Eine Störung der Darmflora ist also die mögliche Folge einer Antibiotika-Therapie bei Mittelohrentzündung. Hausmittel wie Joghurt helfen, die natürliche Darmflora wieder aufzubauen.
Krankheitsverlauf und Prognose
In der Regel heilt eine Otitis media folgenlos wieder ab. Nach zwei bis sieben Tagen sind etwa 80 Prozent der Patienten frei von Beschwerden.
Manchmal entwickelt sich jedoch eine chronische Mittelohrentzündung oder es treten Komplikationen auf. Die häufigste Komplikation einer Otitis media ist die Entzündung des Warzenfortsatzes (Mastoiditis). Er ist Teil des Schädelknochens, liegt direkt neben dem Mittelohr und ist wie dieses mit Luft gefüllt. Bei einer Mastoiditis wird oft der Knochen geschädigt, und die Entzündung kann auf die Hirnhäute oder das Gehirn übergehen.
Des Weiteren kann es vor allem durch wiederholte Mittelohrentzündungen im Kleinkindalter zu einer Hörminderung und damit zu einer Verzögerung der Sprachentwicklung kommen. Auch eine Entzündung des Innenohres (Labyrinthitis) als Folge einer Mittelohrentzündung ist möglich.
So beugt man einer Mittelohrentzündung vor
Sollten Sie wiederholt an Mittelohrentzündungen leiden, ist es ratsam, einen Hals-Nasen-Ohrenarzt hinzuzuziehen. Er kann den eventuellen Grund dafür (zum Beispiel vergrößerte Rachenmandeln) feststellen und behandeln. Außerdem kann ein sogenanntes Paukenröhrchen ins Trommelfell eigesetzt werden, das für eine bessere Belüftung des Mittelohrs sorgt.
Um einer erneuten Mittelohrentzündung vorzubeugen, sollten sich Patienten lange genug schonen und viel Wasser oder Tee trinken. Außerdem sollte die häusliche Umgebung frei von Zigarettenrauch sein. Auch Erkältungskrankheiten sollte mit entsprechendem Verhalten vorgebeugt werden, da sie der häufigste Grund für eine Mittelohrentzündung sind.
Ohrenentzündung Symptome
Da das Ohr gut innerviert ist und die Haut über Knorpel und Knochen sehr dünn ist, ist eine Ohrentzündung immer sehr schmerzhaft. Das betroffene Ohr ist überwärmt. Außerdem können Hörminderung und Schwindel auftreten. Auch andere Krankheitsanzeichen wie Fieber oder Abgeschlagenheit sind möglich. Wenn die Ohrentzündung im Rahmen einer Erkältungskrankheit auftritt, können zusätzlich die Nasennebenhöhlen Beschwerden machen, Lymphknoten geschwollen sein oder andere Atemwegsbeschwerden vorkommen (wie Husten).
Untersuchungen und Diagnose
Wenn Patienten mit Ohrenschmerzeneinen Arzt aufsuchen, stellt dieser zunächst ausführliche Fragen zur Krankheitsgeschichte (Anamnese). So fragt er zum Beispiel:
- Wann sind die Beschwerden aufgetreten?
- Hatten Sie ähnliche Beschwerden bereits in der Vergangenheit?
- Haben Sie Fieber?
- Fühlen Sie sich abgeschlagen?
- Ist Ihnen schwindelig?
- Hören Sie auf einem Ohr schlechter?
- Leiden Sie an einer anderen Grunderkrankung wie Diabetes oder nehmen Sie Medikamente?
Anschließend untersucht der Arzt Ihr Ohr, indem er es zunächst genau betrachtet. Dabei achtet er vor allem auf Rötungen, Schwellungen und Ausfluss. Danach tastet er das Ohr ab, ob zu sehen, ob Berührungen schmerzhaft sind.
Des Weiteren führt der Arzt eine Ohrenspiegelung (Otoskopie) durch. Dabei zieht er das Ohr an der Ohrmuschel nach hinten oben, um freie Sicht auf das Trommelfell zu haben. Er schaut sich mit einer Lupe den äußeren Gehörgang und das Trommelfell an. Auch hier sucht er nach Rötungen, Schwellungen, Ausfluss oder Fremdkörpern.
Außerdem können zur Abklärung einer Ohrentzündung Hörtests sowie Prüfungen des Gleichgewichtsinnes durchgeführt werden.
Behandlung
Eine Ohrentzündung wird je nach Art und Ursache unterschiedlich behandelt.
Bei einer Ohrentzündung stehen Maßnahmen wie die Gabe von Antibiotika und Glukokortikoiden („Kortison“) sowie operative Eingriffe zur Verfügung.
Oligotherapie

Was bedeutet Oligotherapie?
Das Wort "Oligos" kommt aus dem Griechischen und heißt "wenig", "klein". So ist also die Oligotherapie die Therapie der "kleinen Mengen". In dieser Therapie werden kleinste Mengen von Spurenelementen verabreicht, welche dem Körper helfen sollen, gestörte Stoffwechselfunktionen wieder zu normalisieren und ins Gleichgewicht zu bringen.
Was sind Spurenelemente und wieso sind sie von Nutzen?
Spurenelemente sind chemische Elemente, die in sehr kleinen Mengen im Organismus vorkommen. Sie werden über die Nahrung und das Trinkwasser aufgenommen. Die Spurenelemente beeinflussen viele lebensnotwendige Vorgänge im menschlichen Körper. Zu Mangelerscheinungen und veränderten Stoffwechselfunktionen kann es bei zu geringer oder übermässiger Aufnahme kommen. Die Gabe kleiner Mengen von gewissen Spurenelementen sollen körperliche Reaktionen und Funktionen unterstützen, falls es bei bestimmten Stoffwechselabläufen zu Fehlfunktionen kommt.
Wie sieht die Anwendung aus?
Der Therapeut entscheidet nach einer gründlichen Anamnese, welche Spurenelemente für die Behandlung der geschilderten Beschwerden geeignet sind. Eine genau bemessene Dosis des entsprechenden Elements wird dem Patienten in Tropfenform unter die Zunge geträufelt. Die Lösung soll möglichst lange im Mund verbleiben, ehe sie geschluckt wird.
Der Unterschied zur Schulmedizin besteht darin, dass nicht lediglich der Mangel an Spurenelementen behoben wird (sprich den Vorrat wieder aufgefüllt), vielmehr soll die Zufuhr bestimmter Elemente den Körper befähigen mangelnde Spurenelemente in Zukunft besser aufzunehmen.
Wann kommt es zu einer Oligotherapie?
Mit der Oligotherapie werden vor allem Beschwerden behandelt, die durch einen gestörten Stoffwechsel entstehen können. Hilfreich könnte eine Therapie bei folgenden Beschwerden sein:
Da die Spurenelemente individuell eingesetzt werden und eine breite Wirkung auf den Organismus haben, können sie vorbeugend verwendet werden oder zur Unterstützung bei Antibiotika- oder Krebstherapien eingesetzt werden.
Die Oligotherapie kann mit Massnahmen der Schul- oder Komplementärmedizin kombiniert werden.
Ist von der Oligotherapie bei bestimmten Beschwerden abzuraten?
Kontraindiaktionen bestehen bei der Oligotherapie nicht. Jedoch sollte der Therapeut über fundierte Kenntnisse der Stoffwechselvorgänge im Körper verfügen, denn nur anhand der richtigen Diagnose und Auswahl der entsprechenden Elemente, sowie der exakten Dosierung kann es zu einer positiven Reaktion des Organismus kommen.
Was sind Spurenelemente und wieso sind sie von Nutzen?
Spurenelemente sind chemische Elemente, die in sehr kleinen Mengen im Organismus vorkommen. Sie werden über die Nahrung und das Trinkwasser aufgenommen. Die Spurenelemente beeinflussen viele lebensnotwendige Vorgänge im menschlichen Körper. Zu Mangelerscheinungen und veränderten Stoffwechselfunktionen kann es bei zu geringer oder übermässiger Aufnahme kommen. Die Gabe kleiner Mengen von gewissen Spurenelementen sollen körperliche Reaktionen und Funktionen unterstützen, falls es bei bestimmten Stoffwechselabläufen zu Fehlfunktionen kommt.
Wie sieht die Anwendung aus?
Der Therapeut entscheidet nach einer gründlichen Anamnese, welche Spurenelemente für die Behandlung der geschilderten Beschwerden geeignet sind. Eine genau bemessene Dosis des entsprechenden Elements wird dem Patienten in Tropfenform unter die Zunge geträufelt. Die Lösung soll möglichst lange im Mund verbleiben, ehe sie geschluckt wird.
Der Unterschied zur Schulmedizin besteht darin, dass nicht lediglich der Mangel an Spurenelementen behoben wird (sprich den Vorrat wieder aufgefüllt), vielmehr soll die Zufuhr bestimmter Elemente den Körper befähigen mangelnde Spurenelemente in Zukunft besser aufzunehmen.
Wann kommt es zu einer Oligotherapie?
Mit der Oligotherapie werden vor allem Beschwerden behandelt, die durch einen gestörten Stoffwechsel entstehen können. Hilfreich könnte eine Therapie bei folgenden Beschwerden sein:
- Rheumatische Beschwerden und Gelenkschmerzen
- Chronische Infektion der Atemwege
- Chronische Ohrenentzündung
Da die Spurenelemente individuell eingesetzt werden und eine breite Wirkung auf den Organismus haben, können sie vorbeugend verwendet werden oder zur Unterstützung bei Antibiotika- oder Krebstherapien eingesetzt werden.
Die Oligotherapie kann mit Massnahmen der Schul- oder Komplementärmedizin kombiniert werden.
Ist von der Oligotherapie bei bestimmten Beschwerden abzuraten?
Kontraindiaktionen bestehen bei der Oligotherapie nicht. Jedoch sollte der Therapeut über fundierte Kenntnisse der Stoffwechselvorgänge im Körper verfügen, denn nur anhand der richtigen Diagnose und Auswahl der entsprechenden Elemente, sowie der exakten Dosierung kann es zu einer positiven Reaktion des Organismus kommen.
Osteoporose

Was ist Osteoporose?
Osteoporose oder auch Knochenschwund genannt, bezeichnet poröse Knochen, die nur all zu leicht brechen. Sie entwickelt sich bei entsprechender genetischer Veranlagung infolge einer calcium- und proteinarmen Ernährung, meist in Kombination mit Hormonstörungen (wie beispielsweise in den Wechseljahren).
Mit Calcium gegen Osteoporose?
Als Prävention oder therapeutische Massnahme können Calcium, Vitamin D, Hormone und Medikamente eingenommen werden. Nimmt man jedoch zu viel Calcium zu sich, ist das äusserst schädlich für den Organismus, besonders dann, wenn man alle anderen für die Knochengesundheit so wichtigen Vorkehrungen unter den Tisch fallen lässt. Die Folge ist, dass Osteoporose nicht verhindert werden kann. Es entstehen eher Schäden in den Blutgefässen, die nicht selten zu tödlichen Zwischenfällen führen können. Auch eine Medikation kann Osteoporose nicht heilen, sondern allerhöchstens verzögern und ist nicht ohne Risiken. Eine ganzheitliche Osteoporose-Prävention sieht daher ganz anders aus.
Bevor wir Ihnen einige ganzheitliche Massnahmen zur Osteoporose-Prävention vorstellen, möchten wir näher auf Mangel und Gabe von Calcium eingehen.
Calciummangel bei Osteoporose?
In der westlichen Schulmedizin galt Osteoporose lange Zeit- und teilweise heute immer noch - als Folge eines Calciummangels im Knochengewebe. Jedoch sind weitaus mehr Faktoren an der Entstehung von Osteoporose beteiligt.
Calciummangel im Knochen und Calciumüberschuss im übrigen Körper
Im Knochen besagter Patienten kann sich zwar zu wenig Calcium befinden, im Rest des Körpers herrsch aber nicht selten einen Calciumüberfluss. Wie kann das möglich sein?
Dies liegt daran, dass osteoporöser Knochen ständig Calcium abgibt, was ihn zunehmend brüchiger macht, das restliche Körpergewebe aber zunehmend mit Calcium versorgt. Je länger man unter Osteoporose leidet, desto grösser stellt sich der Überfluss an Calcium ausserhalb des Knochengewebes dar.
Wer also mein er müsse im Sinne einer Prävention noch zusätzlich Calciumpräparate einnehmen, verschlimmert die Situation zusätzlich, da das supplementierte Calcium ohne sogenannten Wegweiser (Vitamin K) nicht weiss, dass es in die Knochen wandern soll.
Falsche Prävention verhärtet Blutgefässe zusätzlich
Dadurch, dass der Knochen bei Osteoporose-Patienten Calcium ins umliegende Gewebe abgibt, verkalkt dieses. Am häufigsten davon betroffen sind die Arterien, was dann zu einer Arterienverkalkung (Arteriosklerose) führen kann. Eine zusätzliche Calciumgabe kann dieses Problem also noch verschärfen. Oft sterben Osteoporose-Patienten nicht an Knochenschwund, sondern vielmehr an den Folgen ihrer Arterienverkalkung.
Tödliche Herzerkrankungen durch Calciumüberschuss
Die Ergänzung mit isoliertem Calcium trägt nur zu einem kosmetisch verbesserten Knochenbau bei, das Knochengewebe hingegen bleibt strukturell mangelhaft, während dem sich das übrige Gewebe immer mehr verhärtet. Die Folgen von Arteriosklerose sind nicht selten Herzinfarkte und Schlaganfälle.
Chronische Erkrankungen durch Calciumüberschuss
Durch die höhere Konzentration an Calcium im Gewebe, steigt der oxidative Stress innerhalb der Zellen und äussert sich in degenerativen Erkrankungen, die die Lebensqualität massiv einschränken. Je höher das Calciumaufkommen in der einzelnen Zelle, umso schwerwiegender wirkt sich der oxidative Stress aus und umso schlimmer entwickelt sich die betreffende Erkrankung. Daher sollte mit allen Mitteln auf eine fehlerhafte Calciumverteilung geachtet werden.
Die richtige Osteoporose Prävention
Tipp 1: Keine isolierten Calciumpräparate zur Prävention von Osteoporose
Isolierte Calciumpräparate wie herkömmliche Brausetabletten sollten nicht zur Vorbeugung von Osteoporose verwendet werden.
Tipp 2: Ganzheitliche Calcium-Nahrungsergänzung
Entscheiden Sie erst nach einer Überprüfung Ihrer Ernährungsgewohnheiten, ob Sie zusätzlich Calcium zuführen müssen.
Folgende Lebensmittel sind gute Calciumlieferanten und lassen sich optimal in den Ernährungsplan einbauen: Mandeln, Mandelmus, Chiasamen, Sesam, Brokkoli, Trockenfrüchte, grünes Blattgemüse, Saaten, Hülsenfrüchte, Sprossen und andere Gemüsesorten. Eine Einnahme dieser Lebensmittel ist besonders sinnvoll, da sie nicht nur Calcium enthalten, sondern viele andere Vitalstoffe und Spurenelemente sowie wertvolle Antioxidantien, die den Organismus zusätzlich vor freien Radikalen schützen.
Sollten Sie dennoch eine Nahrungsmittelergänzung benötigen, dann sollten Sie ein Produkt wählen, dass nicht nur Calcium, sondern auch die richtige Menge an Magnesium (Calcium-Magnesium-Verhältnis 2:1) gemeinsam mit vielen anderen Spurenelementen liefert. Ein empfehlenswertes Produkt ist die Trisana CalMag.
Aufgrund dieser Ausgewogenheit der enthaltenen Mineralstoffe ist ein Calciumüberschuss auf diese Weise und im Rahmen des vorliegenden Gesamtprogramms nahezu unmöglich.
Tipp 3: Magnesium und Kalium
Die Mineralstoffe Magnesium und Kalium sind in der Prävention von Knochenschwund zwar noch recht unbekannt, dennoch sollten sie berücksichtigt werden, da sie den Knochenstoffwechsel positiv unterstützen.
Magnesium gilt als Mineralstoff, der eine anabole (knochenaufbauende) Wirkung aufweist. Ein Magnesiummangel führt daher sowohl direkt als auch indirekt zu einer schlechten Knochenkonstitution und kann eine bestehende Osteoporose verschlimmern. Entzündungsbotenstoffe, die bei chronischen Entzündungen im Körper zirkulieren aktivieren knochenabbauende Zellen, die wiederum am Schwund der Knochensubstanz beteiligt sind. Magnesium wirkt auch entzündungshemmend und verhindert so den Abbau der Knochensubstanz und hemmt ein Hormon, welches Calcium aus dem Knochen löst. Ferner ist Magnesium an der Aktivierung des Vitamin D`s beteiligt, welches wiederum die Aufnahme von Calcium aus dem Darm zuständig ist.
Kalium ist ein basischer Mineralstoff und ebenfalls für gesunde Knochen zuständig. Kalium findet man vor allem in Gemüse wie Spinat, Grünkohl, Fenchel, Sellerie und Löwenzahn. Forscher haben festgestellt, dass Osteoporosepatienten, die sich ausreichend mit Kalium versorgten, eine deutlich höhere Knochendichte aufwiesen als die Kontrollgruppe, die kein Kalium einnahm.
Tipp 4: weniger Milchprodukte
Es klingt ungewöhnlich, dennoch raten wir bei einer Osteoporose-Prävention zu einer deutlichen Reduktion Ihres Milchprodukte-Konsums. Denn Milchprodukte versorgen Sie zwar reichlich mit Calcium, jedoch kaum an die wichtigen Begleitstoffe wie Magnesium, Silizium, Kalium etc., die ihrerseits ebenfalls zur Knochengesundheit beitragen. Milchprodukte tragen daher vielmehr zum erwähnten Calciumüberschuss mit all seinen Nachteilen bei.
Tipp 5: Vitamin D3 und Vitamin K2
Unmittelbar mit dem Calciumstoffwechsel verbunden sind die Vitamine D3 und K2 und somit beide unverzichtbar.
Vitamin D sorgt (mit Magnesium) für die Resorbtion von Calcium aus dem Darm. Mangelt es an Vitamin D können die verzehrten, calciumreichen Lebensmittel nicht ausreichend verwertet werden. Leider leidet ein Grossteil der mitteleuropäischen Bevölkerung unter einem Vitamin D Mangel, da sie zu wenig der Sonne ausgesetzt ist. Daher lohnt es sich ein Vitamin D3 Nahrungsergänzungspräparat zu sich zu nehmen.
Um die richtige Calciumverteilung im Organismus kümmert sich hingegen das Vitamin K2. Dieses Vitamin zieht Calcium aus den Blutgefässen ab und schickt es dorthin (zurück) wo es auch hingehört: in die Knochen und Zähne.
Wir sehen, eine wirksame Osteoporose-Prävention ist ohne Vitamin K2 undenkbar.
Tipp 6: Silizium und Bor
Beide Spurenelemente scheinen knochenaufbauende Wirkungen zu haben. Die genauen Wirkmechanismen sind in Bezug auf die Knochengesundheit jedoch noch nicht endgültig geklärt.
Silizium kann eindeutig die Knochendichte erhöhen. Wahrscheinlich ist es an der Synthese und Stabilisierung des Kollagens beteiligt, welches seinerseits dem gesunden Knochen und Bindegewebe seine elastische Stabilität verleiht. Eine hohe Siliziumkonzentration ist immer dort zu beobachten, wo ein Knochenaufbau stattfindet – Silizium ist also unerlässlich für den Knochenaufbau.
Hirse, Braunhirse, Hafer und Gerste sind reich an Silizium.
Bor hingegen reguliert vermutlich durch seinen Einfluss auf die Nierenfunktion die Ausscheidung von Calcium und Magnesium im Urin. Es sorgt also dafür, dass diese Mineralien nicht im Übermass ausgeschieden werden. Zusätzlich soll Bor eine verstärkende Wirkung auf das Vitamin D haben. Seine präventive Wirkung zeigt sich auch in seiner Fähigkeit, den Östrogenspiegel zu erhöhen. Dies ist ein wichtiger Faktor, zumal es besonders in den Wechseljahren zu einem Abfall an Östrogenen kommt, was Osteoporose begünstigt. Bor scheint also eine hormonelle Disharmonie auszugleichen. Die Knochenbildung kann mit einer Nahrungsergänzung mit Bor oder dem Konsum Bor-haltiger Lebensmittel (Avocado, Nüsse, Gemüse, Obst (ausgenommen Zitrusfrüchte)) stimuliert werden. Trockenfrüchte (z.B. Pflaumen) enthalten sogar die vierfache Menge an Bor.
Tipp 7: Vitamin C
Vitamin C ist ebenfalls an der Kollagenneubildung und somit auch an der Knochenbildung beteiligt. Hagebutte, Acerolakirsche, Sanddorn und andere Beeren sind hervorragende ganzheitliche und natürliche Vitamin C – und Antioxidantien-Lieferanten.
Tipp 8: Omega 3 Fettsäuren
Omega 3 Fettsäuren wirken sich gleich mehrfach positiv auf die Knochen aus. Sie verbessern die Calciumresorption aus dem Darm und den Calciumeinbau in die Knochen. Sie hemmen die Mineralstoffausscheidung über die Nieren und wirken entzündungshemmend. Die hochwertigen Fettsäuren werden für den Bau jeder einzelnen Zellmembran benötigt und optimieren deren Funktion. So halten Omega 3 Fettsäuren das Gehirn jung und aktiv, verbessern das Hautbild und lindern alle Beschwerden, die mit chronischen Entzündungsprozessen einhergehen, ob das nun in den Gelenken ist (Rheuma), im Kopf (Migräne), in den Blutgefässen (Arteriosklerose) oder ganz wo anders.
Tipp 9: Knochenfeinde meiden
Neben all den Dingen, die man zur Osteoporose Prävention tun sollte, gibt es natürlich auch Dinge, die man unbedingt lassen sollte.
Bewegungsmangel
Regelmässig und kräftige körperliche Bewegung: nur ein bewegter Knochen erkennt die Notwendigkeit, stark und gesund zu bleiben. Den Fernsehsessel daher weiträumig umgehen.
Alkohol, Kaffee, Softdrinks, Nikotin und Kochsalz
Alkohol begünstigt die Einlagerung von Fettzellen, macht den Knochen weich und schlaff. Wie das Kochsalz fördert auch der Alkohol die Mineralstoffausscheidung über den Urin.
Der Mechanismus ist zwar noch nicht ganz geklärt, aber auch Nikotin macht den Knochen weich.
Anscheinend soll der reichliche Softdrinkkonsum und Mangel an Obst und Gemüse eine geringe Knochendichte verursachen und den Knochen mürbe machen.
Auch Kaffee soll die Knochendichte mindern.
Magensäureblocker
Magensäureblocker und auch Cortison können, bei einer Langzeitverabreichung, gravierend zur Entstehung von Osteoporose beitragen. In diesem Fall müssen die genannten Massnahmen zur Osteoporose Prävention besonders konsequent und intensiv umgesetzt werden, um die knochenräuberischen Eigenschaften der Medikamente soweit wie möglich zu kompensieren.
Magensäureblocker werden bei Völlegefühl und Sodbrennen eingesetzt. Erkennen können Sie die Mittel an der Endung –parazol im Namen.
Durch die Einnahme von Magensäureblockern (PPI) wird die Bildung der Magensäure gehemmt. Dies führt dazu, dass Minerale nicht mehr vollumfassend resorbiert werden können. Der Körper zieht also alle benötigten Mineralstoffe wie beispielsweise das Calcium aus den Knochen, um den akuten Bedarf zu decken. Muss der Körper über längere Zeit diesen Ausgleich vornehmen, kommt es zu Mangelzuständen an Mineralien und Spurenelementen im Knochen.
Hormonstörungen
Hormondisharmonien (Schilddrüsenhormonem, Nebenschilddrüsenhormone, Geschlechtshormone) haben ebenfalls einen Einfluss auf die Knochengesundheit. Als grosses Osteoporose-Risiko gilt die Zeit in und kurz nach den Wechseljahren mit ihrem schwindenden Hormonpegel. Ist der Östrogenspiegel zu niedrig oder es herrscht zuviel Östrogen im Verhältnis zum Progesteron, kann dies Einfluss auf die Knochendichte haben. Hier kann die Einnahme von Präparaten helfen.
Mit Calcium gegen Osteoporose?
Als Prävention oder therapeutische Massnahme können Calcium, Vitamin D, Hormone und Medikamente eingenommen werden. Nimmt man jedoch zu viel Calcium zu sich, ist das äusserst schädlich für den Organismus, besonders dann, wenn man alle anderen für die Knochengesundheit so wichtigen Vorkehrungen unter den Tisch fallen lässt. Die Folge ist, dass Osteoporose nicht verhindert werden kann. Es entstehen eher Schäden in den Blutgefässen, die nicht selten zu tödlichen Zwischenfällen führen können. Auch eine Medikation kann Osteoporose nicht heilen, sondern allerhöchstens verzögern und ist nicht ohne Risiken. Eine ganzheitliche Osteoporose-Prävention sieht daher ganz anders aus.
Bevor wir Ihnen einige ganzheitliche Massnahmen zur Osteoporose-Prävention vorstellen, möchten wir näher auf Mangel und Gabe von Calcium eingehen.
Calciummangel bei Osteoporose?
In der westlichen Schulmedizin galt Osteoporose lange Zeit- und teilweise heute immer noch - als Folge eines Calciummangels im Knochengewebe. Jedoch sind weitaus mehr Faktoren an der Entstehung von Osteoporose beteiligt.
Calciummangel im Knochen und Calciumüberschuss im übrigen Körper
Im Knochen besagter Patienten kann sich zwar zu wenig Calcium befinden, im Rest des Körpers herrsch aber nicht selten einen Calciumüberfluss. Wie kann das möglich sein?
Dies liegt daran, dass osteoporöser Knochen ständig Calcium abgibt, was ihn zunehmend brüchiger macht, das restliche Körpergewebe aber zunehmend mit Calcium versorgt. Je länger man unter Osteoporose leidet, desto grösser stellt sich der Überfluss an Calcium ausserhalb des Knochengewebes dar.
Wer also mein er müsse im Sinne einer Prävention noch zusätzlich Calciumpräparate einnehmen, verschlimmert die Situation zusätzlich, da das supplementierte Calcium ohne sogenannten Wegweiser (Vitamin K) nicht weiss, dass es in die Knochen wandern soll.
Falsche Prävention verhärtet Blutgefässe zusätzlich
Dadurch, dass der Knochen bei Osteoporose-Patienten Calcium ins umliegende Gewebe abgibt, verkalkt dieses. Am häufigsten davon betroffen sind die Arterien, was dann zu einer Arterienverkalkung (Arteriosklerose) führen kann. Eine zusätzliche Calciumgabe kann dieses Problem also noch verschärfen. Oft sterben Osteoporose-Patienten nicht an Knochenschwund, sondern vielmehr an den Folgen ihrer Arterienverkalkung.
Tödliche Herzerkrankungen durch Calciumüberschuss
Die Ergänzung mit isoliertem Calcium trägt nur zu einem kosmetisch verbesserten Knochenbau bei, das Knochengewebe hingegen bleibt strukturell mangelhaft, während dem sich das übrige Gewebe immer mehr verhärtet. Die Folgen von Arteriosklerose sind nicht selten Herzinfarkte und Schlaganfälle.
Chronische Erkrankungen durch Calciumüberschuss
Durch die höhere Konzentration an Calcium im Gewebe, steigt der oxidative Stress innerhalb der Zellen und äussert sich in degenerativen Erkrankungen, die die Lebensqualität massiv einschränken. Je höher das Calciumaufkommen in der einzelnen Zelle, umso schwerwiegender wirkt sich der oxidative Stress aus und umso schlimmer entwickelt sich die betreffende Erkrankung. Daher sollte mit allen Mitteln auf eine fehlerhafte Calciumverteilung geachtet werden.
Die richtige Osteoporose Prävention
Tipp 1: Keine isolierten Calciumpräparate zur Prävention von Osteoporose
Isolierte Calciumpräparate wie herkömmliche Brausetabletten sollten nicht zur Vorbeugung von Osteoporose verwendet werden.
Tipp 2: Ganzheitliche Calcium-Nahrungsergänzung
Entscheiden Sie erst nach einer Überprüfung Ihrer Ernährungsgewohnheiten, ob Sie zusätzlich Calcium zuführen müssen.
Folgende Lebensmittel sind gute Calciumlieferanten und lassen sich optimal in den Ernährungsplan einbauen: Mandeln, Mandelmus, Chiasamen, Sesam, Brokkoli, Trockenfrüchte, grünes Blattgemüse, Saaten, Hülsenfrüchte, Sprossen und andere Gemüsesorten. Eine Einnahme dieser Lebensmittel ist besonders sinnvoll, da sie nicht nur Calcium enthalten, sondern viele andere Vitalstoffe und Spurenelemente sowie wertvolle Antioxidantien, die den Organismus zusätzlich vor freien Radikalen schützen.
Sollten Sie dennoch eine Nahrungsmittelergänzung benötigen, dann sollten Sie ein Produkt wählen, dass nicht nur Calcium, sondern auch die richtige Menge an Magnesium (Calcium-Magnesium-Verhältnis 2:1) gemeinsam mit vielen anderen Spurenelementen liefert. Ein empfehlenswertes Produkt ist die Trisana CalMag.
Aufgrund dieser Ausgewogenheit der enthaltenen Mineralstoffe ist ein Calciumüberschuss auf diese Weise und im Rahmen des vorliegenden Gesamtprogramms nahezu unmöglich.
Tipp 3: Magnesium und Kalium
Die Mineralstoffe Magnesium und Kalium sind in der Prävention von Knochenschwund zwar noch recht unbekannt, dennoch sollten sie berücksichtigt werden, da sie den Knochenstoffwechsel positiv unterstützen.
Magnesium gilt als Mineralstoff, der eine anabole (knochenaufbauende) Wirkung aufweist. Ein Magnesiummangel führt daher sowohl direkt als auch indirekt zu einer schlechten Knochenkonstitution und kann eine bestehende Osteoporose verschlimmern. Entzündungsbotenstoffe, die bei chronischen Entzündungen im Körper zirkulieren aktivieren knochenabbauende Zellen, die wiederum am Schwund der Knochensubstanz beteiligt sind. Magnesium wirkt auch entzündungshemmend und verhindert so den Abbau der Knochensubstanz und hemmt ein Hormon, welches Calcium aus dem Knochen löst. Ferner ist Magnesium an der Aktivierung des Vitamin D`s beteiligt, welches wiederum die Aufnahme von Calcium aus dem Darm zuständig ist.
Kalium ist ein basischer Mineralstoff und ebenfalls für gesunde Knochen zuständig. Kalium findet man vor allem in Gemüse wie Spinat, Grünkohl, Fenchel, Sellerie und Löwenzahn. Forscher haben festgestellt, dass Osteoporosepatienten, die sich ausreichend mit Kalium versorgten, eine deutlich höhere Knochendichte aufwiesen als die Kontrollgruppe, die kein Kalium einnahm.
Tipp 4: weniger Milchprodukte
Es klingt ungewöhnlich, dennoch raten wir bei einer Osteoporose-Prävention zu einer deutlichen Reduktion Ihres Milchprodukte-Konsums. Denn Milchprodukte versorgen Sie zwar reichlich mit Calcium, jedoch kaum an die wichtigen Begleitstoffe wie Magnesium, Silizium, Kalium etc., die ihrerseits ebenfalls zur Knochengesundheit beitragen. Milchprodukte tragen daher vielmehr zum erwähnten Calciumüberschuss mit all seinen Nachteilen bei.
Tipp 5: Vitamin D3 und Vitamin K2
Unmittelbar mit dem Calciumstoffwechsel verbunden sind die Vitamine D3 und K2 und somit beide unverzichtbar.
Vitamin D sorgt (mit Magnesium) für die Resorbtion von Calcium aus dem Darm. Mangelt es an Vitamin D können die verzehrten, calciumreichen Lebensmittel nicht ausreichend verwertet werden. Leider leidet ein Grossteil der mitteleuropäischen Bevölkerung unter einem Vitamin D Mangel, da sie zu wenig der Sonne ausgesetzt ist. Daher lohnt es sich ein Vitamin D3 Nahrungsergänzungspräparat zu sich zu nehmen.
Um die richtige Calciumverteilung im Organismus kümmert sich hingegen das Vitamin K2. Dieses Vitamin zieht Calcium aus den Blutgefässen ab und schickt es dorthin (zurück) wo es auch hingehört: in die Knochen und Zähne.
Wir sehen, eine wirksame Osteoporose-Prävention ist ohne Vitamin K2 undenkbar.
Tipp 6: Silizium und Bor
Beide Spurenelemente scheinen knochenaufbauende Wirkungen zu haben. Die genauen Wirkmechanismen sind in Bezug auf die Knochengesundheit jedoch noch nicht endgültig geklärt.
Silizium kann eindeutig die Knochendichte erhöhen. Wahrscheinlich ist es an der Synthese und Stabilisierung des Kollagens beteiligt, welches seinerseits dem gesunden Knochen und Bindegewebe seine elastische Stabilität verleiht. Eine hohe Siliziumkonzentration ist immer dort zu beobachten, wo ein Knochenaufbau stattfindet – Silizium ist also unerlässlich für den Knochenaufbau.
Hirse, Braunhirse, Hafer und Gerste sind reich an Silizium.
Bor hingegen reguliert vermutlich durch seinen Einfluss auf die Nierenfunktion die Ausscheidung von Calcium und Magnesium im Urin. Es sorgt also dafür, dass diese Mineralien nicht im Übermass ausgeschieden werden. Zusätzlich soll Bor eine verstärkende Wirkung auf das Vitamin D haben. Seine präventive Wirkung zeigt sich auch in seiner Fähigkeit, den Östrogenspiegel zu erhöhen. Dies ist ein wichtiger Faktor, zumal es besonders in den Wechseljahren zu einem Abfall an Östrogenen kommt, was Osteoporose begünstigt. Bor scheint also eine hormonelle Disharmonie auszugleichen. Die Knochenbildung kann mit einer Nahrungsergänzung mit Bor oder dem Konsum Bor-haltiger Lebensmittel (Avocado, Nüsse, Gemüse, Obst (ausgenommen Zitrusfrüchte)) stimuliert werden. Trockenfrüchte (z.B. Pflaumen) enthalten sogar die vierfache Menge an Bor.
Tipp 7: Vitamin C
Vitamin C ist ebenfalls an der Kollagenneubildung und somit auch an der Knochenbildung beteiligt. Hagebutte, Acerolakirsche, Sanddorn und andere Beeren sind hervorragende ganzheitliche und natürliche Vitamin C – und Antioxidantien-Lieferanten.
Tipp 8: Omega 3 Fettsäuren
Omega 3 Fettsäuren wirken sich gleich mehrfach positiv auf die Knochen aus. Sie verbessern die Calciumresorption aus dem Darm und den Calciumeinbau in die Knochen. Sie hemmen die Mineralstoffausscheidung über die Nieren und wirken entzündungshemmend. Die hochwertigen Fettsäuren werden für den Bau jeder einzelnen Zellmembran benötigt und optimieren deren Funktion. So halten Omega 3 Fettsäuren das Gehirn jung und aktiv, verbessern das Hautbild und lindern alle Beschwerden, die mit chronischen Entzündungsprozessen einhergehen, ob das nun in den Gelenken ist (Rheuma), im Kopf (Migräne), in den Blutgefässen (Arteriosklerose) oder ganz wo anders.
Tipp 9: Knochenfeinde meiden
Neben all den Dingen, die man zur Osteoporose Prävention tun sollte, gibt es natürlich auch Dinge, die man unbedingt lassen sollte.
Bewegungsmangel
Regelmässig und kräftige körperliche Bewegung: nur ein bewegter Knochen erkennt die Notwendigkeit, stark und gesund zu bleiben. Den Fernsehsessel daher weiträumig umgehen.
Alkohol, Kaffee, Softdrinks, Nikotin und Kochsalz
Alkohol begünstigt die Einlagerung von Fettzellen, macht den Knochen weich und schlaff. Wie das Kochsalz fördert auch der Alkohol die Mineralstoffausscheidung über den Urin.
Der Mechanismus ist zwar noch nicht ganz geklärt, aber auch Nikotin macht den Knochen weich.
Anscheinend soll der reichliche Softdrinkkonsum und Mangel an Obst und Gemüse eine geringe Knochendichte verursachen und den Knochen mürbe machen.
Auch Kaffee soll die Knochendichte mindern.
Magensäureblocker
Magensäureblocker und auch Cortison können, bei einer Langzeitverabreichung, gravierend zur Entstehung von Osteoporose beitragen. In diesem Fall müssen die genannten Massnahmen zur Osteoporose Prävention besonders konsequent und intensiv umgesetzt werden, um die knochenräuberischen Eigenschaften der Medikamente soweit wie möglich zu kompensieren.
Magensäureblocker werden bei Völlegefühl und Sodbrennen eingesetzt. Erkennen können Sie die Mittel an der Endung –parazol im Namen.
Durch die Einnahme von Magensäureblockern (PPI) wird die Bildung der Magensäure gehemmt. Dies führt dazu, dass Minerale nicht mehr vollumfassend resorbiert werden können. Der Körper zieht also alle benötigten Mineralstoffe wie beispielsweise das Calcium aus den Knochen, um den akuten Bedarf zu decken. Muss der Körper über längere Zeit diesen Ausgleich vornehmen, kommt es zu Mangelzuständen an Mineralien und Spurenelementen im Knochen.
Hormonstörungen
Hormondisharmonien (Schilddrüsenhormonem, Nebenschilddrüsenhormone, Geschlechtshormone) haben ebenfalls einen Einfluss auf die Knochengesundheit. Als grosses Osteoporose-Risiko gilt die Zeit in und kurz nach den Wechseljahren mit ihrem schwindenden Hormonpegel. Ist der Östrogenspiegel zu niedrig oder es herrscht zuviel Östrogen im Verhältnis zum Progesteron, kann dies Einfluss auf die Knochendichte haben. Hier kann die Einnahme von Präparaten helfen.
P
Phobien

Beschreibung
Bei einer Phobie handelt es sich um eine übertriebene Angst vor ganz bestimmten Dingen oder Situationen (zum Beispiel Spinnen, geschlossenen Räumen). Experten unterscheiden vor allem drei Unterformen:
Personen, die unter einer Phobie leiden, sind sich meistens bewusst, wie unsinnig ihr Verhalten ist. Trotzdem sind sie nicht in der Lage, sich dagegen zu wehren. Die Angst drängt sich zwanghaft auf und kann nicht unter Kontrolle gehalten werden.
Phobien sind in der Bevölkerung recht weit verbreitet: Etwa sieben Prozent leiden unter einer leichten Phobie, an einer schweren Phobie dagegen nur weniger als ein Prozent. Frauen sind häufiger betroffen als Männer.
Erstmals bemerkbar machen sich Phobien durchschnittlich im Alter zwischen 15 und 28 Jahren. Spezifische Phobien können sich schon in der Pubertät entwickeln, während die Agoraphobie meist erst etwas später auftritt.
Ursachen
Zu den Ursachen der Phobien gibt es viele Erklärungsmodelle. Sie lassen sich in drei großen Gruppen zusammenfassen: Lerntheoretische (verhaltenswissenschaftliche) Ansätze, neurobiologische Verstärker und tiefenpsychologische Ansätze.
Lerntheoretischer Ansatz
Die lerntheoretische Erklärung für eine Phobie geht von einem mehrstufigen Prozess aus. Zuerst "erlernt" ein Mensch die Angst vor einer ehemals neutralen Situation. Zum Beispiel kommt es während eines Fluges im Flugzeug zu Turbulenzen. Diese lösen Angst aus. Die zuerst als angenehm empfundene Situation wird plötzlich als unangenehm wahrgenommen. Würde sich der Betroffene bald wieder in ein Flugzeug setzen, würde er merken, dass seine Panik unbegründet ist. Die große Angst vor dem Fliegen hindert ihn aber daran, sich erneut in ein Flugzeug zu setzen.
Gerade dadurch, dass der Betroffene die angstbesetzte Situation meidet, wird die Angst aufrecht erhalten und es entwickelt sich eine Phobie. Hier spielt auch die Wahrnehmung der körperlichen Reaktionen eine entscheidende Rolle. Angst löst körperliche Symptome (zum Beispiel Herzrasen) aus. Diese werden verstärkt wahrgenommen und subjektiv als Gefahr gedeutet, was die körperliche Reaktion weiter verstärkt. Ein Teufelskreis der Angst entsteht.
Bei den spezifischen Phobien dürfte unter anderem ein besonderer Lernmechanismus eine Rolle spielen. Wenn Kinder schon frühzeitig bei ihren Eltern sehen, dass diese sich vor Spinnen, Ratten oder Schlangen ekeln oder fürchten, dann übernehmen sie dieses Verhalten (Lernen am Modell).
Neurobiologische Verstärker
Möglicherweise haben Phobien auch eine biologische Komponente. Das autonome Nervensystem reguliert und kontrolliert die inneren Organe und Vorgänge, zum Beispiel Herz und Atmung. Experten vermuten, dass Menschen mit einer Phobie ein labileres autonomes Nervensystem besitzen, das leichter gereizt werden kann. In der Folge können sich Angstsymptome leichter entwickeln. Untersuchungen sollen belegen, dass ein solch labiles autonomes Nervensystem vererbbar ist. Vollends bewiesen ist diese Vermutung aber noch nicht.
Tiefenpsychologischer Ansatz
Der tiefenpsychologische Ansatz geht davon aus, dass sich eine Phobie durch verschiedene ungelöste Konflikte entwickelt. Im Laufe unseres Lebens kommen wir immer wieder in Situationen, in denen wir einen innerlichen Konflikt verspüren. Dieser bezieht sich beispielsweise auf eine Einstellung oder eine Handlung: Wir würden gerne etwas Bestimmtes tun, trauen uns aber nicht, da andere die Tat als "unmöglich" oder zumindest unpassend betrachten würden. Der Konflikt wird meistens durch einen Kompromiss gelöst, worauf sich wieder ein psychisches Gleichgewicht einstellt. Misslingt eine solche Konfliktlösung, tritt Angst auf.
Ferner wird angenommen, dass betroffene Personen in ihrer Entwicklung nicht gelernt haben, mit Ängsten umzugehen. In konflikthaltigen Situationen fühlen sich diese Personen schnell überfordert.
Agoraphobie (Angst vor bestimmten Orten)
Eine Agoraphobie (Platzangst) zeigt sich vor allem in Situationen, in denen sich der Betroffene außerhalb seiner gewohnten Umgebung befindet. Typischerweise entwickelt sich der Panikanfall beim Aufenthalt auf öffentlichen Plätzen oder in Menschenmengen (zum Beispiel in Kaufhäusern oder öffentlichen Verkehrsmitteln). Auch das Anstehen in Warteschlangen wird mitunter angstbesetzt erlebt.
Menschen mit dieser Art von Phobie befürchten, in solchen Situationen nicht flüchten zu können, wenn hilflos-machende oder peinliche Symptome wie Schwindel oder ein Verlust der Blasenkontrolle auftreten.
Infolge einer Agoraphobie meidet der Betroffene die angstauslösenden Situationen, was eine zunehmende Einschränkung seiner Bewegungsfreiheit zur Folge hat. Das führt oft zum Verlust des Arbeitsplatzes.
Agoraphobie tritt häufig in Verbindung mit einer Panikstörung auf.
Soziale Phobie
Bei der Sozialen Phobie tritt die Angst vor allem in sozialen Situationen auf. Die Betroffenen fürchten, in Anwesenheit anderer zu versagen oder etwas zu tun, das peinlich, ungeschickt, dumm oder demütigend sein könnte. Mit einer "normalen" Schüchternheit hat eine Soziale Phobie nichts zu tun, die Auswirkungen auf das soziale Leben des Erkrankten sind ungleich schwerer. Oft leiden die Betroffenen unter zusätzlichen psychischen Problemen wie weiteren Phobien, Depressionen oder Suchterkrankungen.
Eine Soziale Phobie kommt bei zwei bis drei Prozent der Bevölkerung vor. Männer erkranken seltener als Frauen.
Spezifische Phobien
Bei den spezifischen Phobien treten intensive und unangemessene Ängste nur in ganz bestimmten Situationen oder bei bestimmten Objekten auf.
Typische Situationen für eine spezifische Phobie sind:
Typische Objekte für eine spezifische Phobie sind:
Menschen mit einer Phobie sehen in der Regel ein, dass ihre Angst übertrieben und unvernünftig ist. In vielen Fällen arrangieren sie sich mit ihrer Störung, indem sie die Auslöser meiden. Sie steigen beispielsweise in keinen Aufzug oder weigern sich, zum Zahnarzt zu gehen. Krankheitswert erreicht eine Phobie besonders dann, wenn sie das Berufs- und Alltagsleben stark beeinträchtigt und zum Beispiel den Arbeitsplatz gefährdet (etwa weil jemand keine Geschäftsreisen mit dem Flieger machen kann).
Diagnose
Damit ein Arzt feststellen kann, ob Sie an einer Phobie leiden, fragt er Sie zunächst nach Ihrer Lebensgeschichte sowie den Begleitumständen und Auslösern der Ängste. Fragebögen helfen bei der Diagnosestellung:
Zum einen gibt es Fremdbeurteilungsbögen, die der Arzt ausfüllt, wie die Hamilton-Angstskala (HAMA), zum anderen sind aber auch Selbstbeurteilungsbögen aufschlussreich, anhand derer der Angstpatient selbst seine Beschwerden konkret schildern kann (State-Trait-Anxiety-Inventory, STAI).
Um eine Phobie sicher festzustellen, müssen andere psychische Erkrankungen wie Schizophrenie, Depressionen, bipolare affektive Störungen oder Zwangserkrankungen sowie körperliche Erkrankungen wie Schilddrüsenüberfunktion oder chronische Herzerkrankungen ausgeschlossen werden.
Therapie
Eine Phobie lässt sich sowohl mit Medikamenten als auch einer geeigneten Psychotherapie, insbesondere einer Verhaltenstherapie, behandeln.
Verhaltenstherapie
Unter den Verhaltenstherapien haben sich vor allem zwei Methoden als wirkungsvoll gegen Phobien erwiesen:
Medikamente
In einigen Fällen wird eine Phobie zusätzlich medikamentös behandelt. Dabei haben sich besonders Medikamente aus der Klasse der Antidepressiva bewährt. Vor allem neuere Antidepressiva, die weniger Nebenwirkungen haben, finden Anwendung (so genannte Selektive Serotonin-Wiederaufnahme-Hemmer, SSRI). Sie werden vor allem gegen Soziale Phobien eingesetzt. Bei spezifischen Phobien kommen zum Teil auch Benzodiazepine (Beruhigungsmittel) und Betablocker zum Einsatz.
Prognose
Spezifische Phobien haben die beste Prognose unter den Phobien. Sie schränken Alltags- und Berufsleben weniger ein als die Soziale Phobie und die Agoraphobie. Beginnen spezifische Phobien schon in der Kindheit, bilden sie sich meist von selbst wieder zurück. Später erworbene Phobien können lebenslang bestehen bleiben.
Agoraphobien werden ohne Behandlung leicht chronisch. Nehmen sie weiter zu, können die Erkrankten kaum noch das Haus verlassen. Beruf und soziales Leben geraten in Gefahr.
Noch mehr zur Isolation neigen Menschen mit einer Sozialen Phobie. Wenn ihre Leistungsfähigkeit in der Öffentlichkeit abnimmt, tritt ein Verstärkungseffekt auf, der dazu führen kann, dass die Erkrankten im Extremfall mit niemandem mehr reden und sich komplett in ihr Schneckenhaus zurückziehen. Menschen mit einer Sozialen Phobie fallen dreimal so häufig krankheitsbedingt im Berufsleben aus wie seelisch Gesunde.
Oft treten im Rahmen von langbestehenden Phobien auch Begleiterkrankungen wie Depressionen und Alkohol- oder Tablettenmissbrauch auf.
Bei einer Phobie handelt es sich um eine übertriebene Angst vor ganz bestimmten Dingen oder Situationen (zum Beispiel Spinnen, geschlossenen Räumen). Experten unterscheiden vor allem drei Unterformen:
- Agoraphobie (z.B. Furcht vor öffentlichen oder leeren Plätzen, aber auch vor Menschenansammlungen)
- Soziale Phobie (Furcht vor anderen Menschen)
- Spezifische Phobien (z.B. vor Schlangen, Messern, Krankheiten)
Personen, die unter einer Phobie leiden, sind sich meistens bewusst, wie unsinnig ihr Verhalten ist. Trotzdem sind sie nicht in der Lage, sich dagegen zu wehren. Die Angst drängt sich zwanghaft auf und kann nicht unter Kontrolle gehalten werden.
Phobien sind in der Bevölkerung recht weit verbreitet: Etwa sieben Prozent leiden unter einer leichten Phobie, an einer schweren Phobie dagegen nur weniger als ein Prozent. Frauen sind häufiger betroffen als Männer.
Erstmals bemerkbar machen sich Phobien durchschnittlich im Alter zwischen 15 und 28 Jahren. Spezifische Phobien können sich schon in der Pubertät entwickeln, während die Agoraphobie meist erst etwas später auftritt.
Ursachen
Zu den Ursachen der Phobien gibt es viele Erklärungsmodelle. Sie lassen sich in drei großen Gruppen zusammenfassen: Lerntheoretische (verhaltenswissenschaftliche) Ansätze, neurobiologische Verstärker und tiefenpsychologische Ansätze.
Lerntheoretischer Ansatz
Die lerntheoretische Erklärung für eine Phobie geht von einem mehrstufigen Prozess aus. Zuerst "erlernt" ein Mensch die Angst vor einer ehemals neutralen Situation. Zum Beispiel kommt es während eines Fluges im Flugzeug zu Turbulenzen. Diese lösen Angst aus. Die zuerst als angenehm empfundene Situation wird plötzlich als unangenehm wahrgenommen. Würde sich der Betroffene bald wieder in ein Flugzeug setzen, würde er merken, dass seine Panik unbegründet ist. Die große Angst vor dem Fliegen hindert ihn aber daran, sich erneut in ein Flugzeug zu setzen.
Gerade dadurch, dass der Betroffene die angstbesetzte Situation meidet, wird die Angst aufrecht erhalten und es entwickelt sich eine Phobie. Hier spielt auch die Wahrnehmung der körperlichen Reaktionen eine entscheidende Rolle. Angst löst körperliche Symptome (zum Beispiel Herzrasen) aus. Diese werden verstärkt wahrgenommen und subjektiv als Gefahr gedeutet, was die körperliche Reaktion weiter verstärkt. Ein Teufelskreis der Angst entsteht.
Bei den spezifischen Phobien dürfte unter anderem ein besonderer Lernmechanismus eine Rolle spielen. Wenn Kinder schon frühzeitig bei ihren Eltern sehen, dass diese sich vor Spinnen, Ratten oder Schlangen ekeln oder fürchten, dann übernehmen sie dieses Verhalten (Lernen am Modell).
Neurobiologische Verstärker
Möglicherweise haben Phobien auch eine biologische Komponente. Das autonome Nervensystem reguliert und kontrolliert die inneren Organe und Vorgänge, zum Beispiel Herz und Atmung. Experten vermuten, dass Menschen mit einer Phobie ein labileres autonomes Nervensystem besitzen, das leichter gereizt werden kann. In der Folge können sich Angstsymptome leichter entwickeln. Untersuchungen sollen belegen, dass ein solch labiles autonomes Nervensystem vererbbar ist. Vollends bewiesen ist diese Vermutung aber noch nicht.
Tiefenpsychologischer Ansatz
Der tiefenpsychologische Ansatz geht davon aus, dass sich eine Phobie durch verschiedene ungelöste Konflikte entwickelt. Im Laufe unseres Lebens kommen wir immer wieder in Situationen, in denen wir einen innerlichen Konflikt verspüren. Dieser bezieht sich beispielsweise auf eine Einstellung oder eine Handlung: Wir würden gerne etwas Bestimmtes tun, trauen uns aber nicht, da andere die Tat als "unmöglich" oder zumindest unpassend betrachten würden. Der Konflikt wird meistens durch einen Kompromiss gelöst, worauf sich wieder ein psychisches Gleichgewicht einstellt. Misslingt eine solche Konfliktlösung, tritt Angst auf.
Ferner wird angenommen, dass betroffene Personen in ihrer Entwicklung nicht gelernt haben, mit Ängsten umzugehen. In konflikthaltigen Situationen fühlen sich diese Personen schnell überfordert.
Agoraphobie (Angst vor bestimmten Orten)
Eine Agoraphobie (Platzangst) zeigt sich vor allem in Situationen, in denen sich der Betroffene außerhalb seiner gewohnten Umgebung befindet. Typischerweise entwickelt sich der Panikanfall beim Aufenthalt auf öffentlichen Plätzen oder in Menschenmengen (zum Beispiel in Kaufhäusern oder öffentlichen Verkehrsmitteln). Auch das Anstehen in Warteschlangen wird mitunter angstbesetzt erlebt.
Menschen mit dieser Art von Phobie befürchten, in solchen Situationen nicht flüchten zu können, wenn hilflos-machende oder peinliche Symptome wie Schwindel oder ein Verlust der Blasenkontrolle auftreten.
Infolge einer Agoraphobie meidet der Betroffene die angstauslösenden Situationen, was eine zunehmende Einschränkung seiner Bewegungsfreiheit zur Folge hat. Das führt oft zum Verlust des Arbeitsplatzes.
Agoraphobie tritt häufig in Verbindung mit einer Panikstörung auf.
Soziale Phobie
Bei der Sozialen Phobie tritt die Angst vor allem in sozialen Situationen auf. Die Betroffenen fürchten, in Anwesenheit anderer zu versagen oder etwas zu tun, das peinlich, ungeschickt, dumm oder demütigend sein könnte. Mit einer "normalen" Schüchternheit hat eine Soziale Phobie nichts zu tun, die Auswirkungen auf das soziale Leben des Erkrankten sind ungleich schwerer. Oft leiden die Betroffenen unter zusätzlichen psychischen Problemen wie weiteren Phobien, Depressionen oder Suchterkrankungen.
Eine Soziale Phobie kommt bei zwei bis drei Prozent der Bevölkerung vor. Männer erkranken seltener als Frauen.
Spezifische Phobien
Bei den spezifischen Phobien treten intensive und unangemessene Ängste nur in ganz bestimmten Situationen oder bei bestimmten Objekten auf.
Typische Situationen für eine spezifische Phobie sind:
- Enge Räume (zum Beispiel Aufzüge)
- Flugreisen
- Fahren auf der Autobahn oder durch einen Tunnel
- Behandlung beim Zahnarzt (Zahnarztphobie)
Typische Objekte für eine spezifische Phobie sind:
- Bestimmte Tiere wie Schlangen, Spinnen, Hunde, Ratten oder Mäuse
- Blut
- Spritzen
- Verletzungen
Menschen mit einer Phobie sehen in der Regel ein, dass ihre Angst übertrieben und unvernünftig ist. In vielen Fällen arrangieren sie sich mit ihrer Störung, indem sie die Auslöser meiden. Sie steigen beispielsweise in keinen Aufzug oder weigern sich, zum Zahnarzt zu gehen. Krankheitswert erreicht eine Phobie besonders dann, wenn sie das Berufs- und Alltagsleben stark beeinträchtigt und zum Beispiel den Arbeitsplatz gefährdet (etwa weil jemand keine Geschäftsreisen mit dem Flieger machen kann).
Diagnose
Damit ein Arzt feststellen kann, ob Sie an einer Phobie leiden, fragt er Sie zunächst nach Ihrer Lebensgeschichte sowie den Begleitumständen und Auslösern der Ängste. Fragebögen helfen bei der Diagnosestellung:
Zum einen gibt es Fremdbeurteilungsbögen, die der Arzt ausfüllt, wie die Hamilton-Angstskala (HAMA), zum anderen sind aber auch Selbstbeurteilungsbögen aufschlussreich, anhand derer der Angstpatient selbst seine Beschwerden konkret schildern kann (State-Trait-Anxiety-Inventory, STAI).
Um eine Phobie sicher festzustellen, müssen andere psychische Erkrankungen wie Schizophrenie, Depressionen, bipolare affektive Störungen oder Zwangserkrankungen sowie körperliche Erkrankungen wie Schilddrüsenüberfunktion oder chronische Herzerkrankungen ausgeschlossen werden.
Therapie
Eine Phobie lässt sich sowohl mit Medikamenten als auch einer geeigneten Psychotherapie, insbesondere einer Verhaltenstherapie, behandeln.
Verhaltenstherapie
Unter den Verhaltenstherapien haben sich vor allem zwei Methoden als wirkungsvoll gegen Phobien erwiesen:
- Systematische Desensibilisierung: Der Therapeut sorgt zunächst dafür, dass sich der Patient entspannt. Dann führt er ihn schrittweise an den Angstauslöser heran - zuerst nur in der Vorstellung, später an ein Bild, dann ein Plastikmodell und so weiter. So soll der Betroffene langsam seine Angst verlieren. Irgendwann kann er sich dann auch der realen angstauslösenden Situation stellen, ohne aus ihr fliehen zu müssen.
- Flooding Therapie: Hier wird der Phobiker schon von Anfang an mit seinem Angstauslöser "überflutet". Er lernt unter dem Beistand des Therapeuten, dass selbst maximale Angst irgendwann abklingt, wenn man nicht flieht und stattdessen in der Situation verharrt. Nach dieser Erfahrung hat der Auslöser kaum noch Macht über die Person.
Medikamente
In einigen Fällen wird eine Phobie zusätzlich medikamentös behandelt. Dabei haben sich besonders Medikamente aus der Klasse der Antidepressiva bewährt. Vor allem neuere Antidepressiva, die weniger Nebenwirkungen haben, finden Anwendung (so genannte Selektive Serotonin-Wiederaufnahme-Hemmer, SSRI). Sie werden vor allem gegen Soziale Phobien eingesetzt. Bei spezifischen Phobien kommen zum Teil auch Benzodiazepine (Beruhigungsmittel) und Betablocker zum Einsatz.
Prognose
Spezifische Phobien haben die beste Prognose unter den Phobien. Sie schränken Alltags- und Berufsleben weniger ein als die Soziale Phobie und die Agoraphobie. Beginnen spezifische Phobien schon in der Kindheit, bilden sie sich meist von selbst wieder zurück. Später erworbene Phobien können lebenslang bestehen bleiben.
Agoraphobien werden ohne Behandlung leicht chronisch. Nehmen sie weiter zu, können die Erkrankten kaum noch das Haus verlassen. Beruf und soziales Leben geraten in Gefahr.
Noch mehr zur Isolation neigen Menschen mit einer Sozialen Phobie. Wenn ihre Leistungsfähigkeit in der Öffentlichkeit abnimmt, tritt ein Verstärkungseffekt auf, der dazu führen kann, dass die Erkrankten im Extremfall mit niemandem mehr reden und sich komplett in ihr Schneckenhaus zurückziehen. Menschen mit einer Sozialen Phobie fallen dreimal so häufig krankheitsbedingt im Berufsleben aus wie seelisch Gesunde.
Oft treten im Rahmen von langbestehenden Phobien auch Begleiterkrankungen wie Depressionen und Alkohol- oder Tablettenmissbrauch auf.
Phytotherapie

Phytotherapie, was ist das?
Bei der Phytotherapie versucht man Befindlichkeitsstörungen und Krankheiten mittels pflanzlicher Heilmittel vorzubeugen und zu behandeln. Sie integriert die Resultate der neuzeitlichen Arzneipflanzenforschung in die jahrtausendalte Erfahrung traditioneller Pflanzenheilkunde. Die Mehrzahl der verwendeten Heilpflanzen entstammt dabei dem europäischen Kulturkreis, wobei Heilpflanzen aus anderen Weltgegenden, deren Wirksamkeit ausreichend dokumentiert ist, miteingeschlossen werden.
Diese Therapieform gehört zur Naturheilkunde und ist damit ein (allerdings randständiger) Teilbereich der Medizin.
Ein faszinierender Aspekt der Phytotherapie als Wissensgebiet liegt darin, dass sie medizinische Fragen mit Kenntnissen über die Pflanzenwelt und mit kulturgeschichtlichen Aspekten verbindet.
Wie erfolgt die Phytotherapie?
Die Phytotherapie bringt Heilpflanzen in vielfältigen Formen zur Anwendung, beispielsweise als Kräutertee, Pflanzentinktur, Extrakt oder Salbe, inhalativ als ätherische Öle, als Bad oder Wickel.
Im Unterschied zu anderen komplementärmedizinischen Heilverfahren, welche auf eigenen Weltbildern und Theoriesystemen basieren (Homöopathie, Bachblüten, Schüsslerzalze, Spagyrik, TCM, …), orientiert sich die Phytotherapie an Wirkstoffen.
Bei der Phytotherapie kommen nur komplexe Wirkstoff-Gemische zur Anwendung, isolierte Pflanzeninhaltsstoffe wie z.B. Atropin oder Morphin wird gegenwärtig nicht zur Phytotherapie gezählt. Isolierte Inhaltsstoffe aus Pflanzen sind Teil der konventionellen Pharmakologie.
Woher stammt die Bezeichnung?
Der Ausdruck „Phytotherapie“ leitet sich von griech. ‚phyton’ (= Pflanze) ab und bedeutet „Heilen mit Pflanzen“.
Der Begriff „Phytotherapie“ wurde vom französischen Arzt Henri Leclerc (1870 – 1955) als wissenschaftlich orientierte Fortsetzung der bis anhin praktizierten vorwissenschaftlichen „Kräuter-Medizin“ in die Medizin eingeführt. Fortlaufend wird nahegelegt, die Phytotherapie als Teil der Medizin zu betrachten und als ideale Verbindung von Medizin und Naturheilkunde anzusehen.
Wie steht es um die Entwicklung der Phytotherapie?
Weil sich die Phytotherapie offen für wissenschaftliche Erkenntnisse zeigt und frei von ideologischen Glaubenssystemen ist, ist sie theoretisch und praktisch Kompatibel mit der Medizin, der Pharmakologie und der Biologie. Ebenso stehen keine, zu Gründerzeiten festgelegte dogmatische Grundgesetze im Weg. Die Phytotherapie entwickelt sich stetig weiter, entdeckt Neues und wirft überholtes über Bord.
Ist die „Phytotherapie“ ein geschützter Begriff?
Leider ist die „Phytotherapie“ kein geschützter Begriff und daher wird er heute auch sehr abweichend von seinen Ursprüngen verwendet und zwar für die Anwendung von Heilpflanzen in verschiedensten Zusammenhängen. Daher muss zwischen den verschiedenen Grundsätzen auf denen die Phytotherapie basiert unterschieden werden, weshalb Begriffe wie „Chinesische Phytotherapie“ oder „Traditionelle Europäische Phytotherapie“ zum besseren Verständnis eingesetzt werden.
Wer Phytotherapie anwenden oder lernen will, sollte deshalb überprüfen, ob das jeweilige Angebot den eigenen Vorstellungen entspricht und fundiert ist. Unter dem Begriff „Phytotherapie“ laufen jedenfalls Angebote mit sehr unterschiedlicher Qualität.
Diese Therapieform gehört zur Naturheilkunde und ist damit ein (allerdings randständiger) Teilbereich der Medizin.
Ein faszinierender Aspekt der Phytotherapie als Wissensgebiet liegt darin, dass sie medizinische Fragen mit Kenntnissen über die Pflanzenwelt und mit kulturgeschichtlichen Aspekten verbindet.
Wie erfolgt die Phytotherapie?
Die Phytotherapie bringt Heilpflanzen in vielfältigen Formen zur Anwendung, beispielsweise als Kräutertee, Pflanzentinktur, Extrakt oder Salbe, inhalativ als ätherische Öle, als Bad oder Wickel.
Im Unterschied zu anderen komplementärmedizinischen Heilverfahren, welche auf eigenen Weltbildern und Theoriesystemen basieren (Homöopathie, Bachblüten, Schüsslerzalze, Spagyrik, TCM, …), orientiert sich die Phytotherapie an Wirkstoffen.
Bei der Phytotherapie kommen nur komplexe Wirkstoff-Gemische zur Anwendung, isolierte Pflanzeninhaltsstoffe wie z.B. Atropin oder Morphin wird gegenwärtig nicht zur Phytotherapie gezählt. Isolierte Inhaltsstoffe aus Pflanzen sind Teil der konventionellen Pharmakologie.
Woher stammt die Bezeichnung?
Der Ausdruck „Phytotherapie“ leitet sich von griech. ‚phyton’ (= Pflanze) ab und bedeutet „Heilen mit Pflanzen“.
Der Begriff „Phytotherapie“ wurde vom französischen Arzt Henri Leclerc (1870 – 1955) als wissenschaftlich orientierte Fortsetzung der bis anhin praktizierten vorwissenschaftlichen „Kräuter-Medizin“ in die Medizin eingeführt. Fortlaufend wird nahegelegt, die Phytotherapie als Teil der Medizin zu betrachten und als ideale Verbindung von Medizin und Naturheilkunde anzusehen.
Wie steht es um die Entwicklung der Phytotherapie?
Weil sich die Phytotherapie offen für wissenschaftliche Erkenntnisse zeigt und frei von ideologischen Glaubenssystemen ist, ist sie theoretisch und praktisch Kompatibel mit der Medizin, der Pharmakologie und der Biologie. Ebenso stehen keine, zu Gründerzeiten festgelegte dogmatische Grundgesetze im Weg. Die Phytotherapie entwickelt sich stetig weiter, entdeckt Neues und wirft überholtes über Bord.
Ist die „Phytotherapie“ ein geschützter Begriff?
Leider ist die „Phytotherapie“ kein geschützter Begriff und daher wird er heute auch sehr abweichend von seinen Ursprüngen verwendet und zwar für die Anwendung von Heilpflanzen in verschiedensten Zusammenhängen. Daher muss zwischen den verschiedenen Grundsätzen auf denen die Phytotherapie basiert unterschieden werden, weshalb Begriffe wie „Chinesische Phytotherapie“ oder „Traditionelle Europäische Phytotherapie“ zum besseren Verständnis eingesetzt werden.
Wer Phytotherapie anwenden oder lernen will, sollte deshalb überprüfen, ob das jeweilige Angebot den eigenen Vorstellungen entspricht und fundiert ist. Unter dem Begriff „Phytotherapie“ laufen jedenfalls Angebote mit sehr unterschiedlicher Qualität.
Psychische Belastungen

Einflüsse, die von aussen kommen und psychisch auf den Mensch einwirken und seine Ressourcen beanspruchen, werden psychische Belastungen genannt.
Eine immer grössere Rolle spielen psychische Belastungen und Stress in der Arbeitswelt. Mögliche Ursachen können Zeitdruck, Unterforderung bzw. Überforderung, Isolation, fehlende Anerkennung oder mangelnde Unterstützung sein.
Psychische Belastungen können aber auch sozialen Ursprungs sein, wie Mobbing, Ausgrenzung und Unterdrückung.
Verschiedene Ängste (Verlustängste, Versagensängste, Angst vor Spinnen, Angst zu sterben, …) sind auch psychische Belastungen und können Stress auslösen.
Psychische Belastungen und Stress können auch erfüllend sein und zu neuen Leistungen anstecken, oder aber auch die Leistungsfähigkeit einschränken. Nicht selten kommt es zu körperlichen Reaktionen. Auf Dauer können psychische Belastungen sogar chronische, körperliche Reaktionen hervorrufen, wie Müdigkeit, Energielosigkeit, Erschöpfungszustände und Schlafstörungen.
Eine immer grössere Rolle spielen psychische Belastungen und Stress in der Arbeitswelt. Mögliche Ursachen können Zeitdruck, Unterforderung bzw. Überforderung, Isolation, fehlende Anerkennung oder mangelnde Unterstützung sein.
Psychische Belastungen können aber auch sozialen Ursprungs sein, wie Mobbing, Ausgrenzung und Unterdrückung.
Verschiedene Ängste (Verlustängste, Versagensängste, Angst vor Spinnen, Angst zu sterben, …) sind auch psychische Belastungen und können Stress auslösen.
Psychische Belastungen und Stress können auch erfüllend sein und zu neuen Leistungen anstecken, oder aber auch die Leistungsfähigkeit einschränken. Nicht selten kommt es zu körperlichen Reaktionen. Auf Dauer können psychische Belastungen sogar chronische, körperliche Reaktionen hervorrufen, wie Müdigkeit, Energielosigkeit, Erschöpfungszustände und Schlafstörungen.
R
Rhinophym

Was ist ein Rhinophym?
Ein Rhinophym entsteht für gewöhnlich als Folge der Hautkrankheit Rosacea, wo es eine besonders schwere Verlaufsform darstellt. Bei einer Rosacea unterliegt die Gesichtshaut - vor allem an den Wangen, dem Kinn, der Nase und Stirn – im Prinzip einer andauernden und fortschreitenden Entzündung.
Zuerst macht sich die Krankheit in Form einer anhaltenden Rötung bemerkbar, mit dem Voranschreiten der Krankheit bilden sich dann zunehmend kleine Knötchen (Papeln) und sogar mit Eiter gefüllte Bläschen (Pusteln). Die Haut ist also in ständigem Stress.
Wenn sich im Zuge dessen das Bindegewebe und die Talgdrüsen noch übermäßig vergrößern, entsteht das Bild unregelmäßiger Hautwucherungen, die man Phyme nennt.
Je nachdem, wo solche Phyme vorkommen, werden sie konkreter benannt. So heißen sie am Kinn etwa Gnatophyme, an der Stirn Metophyme und am Ohr Otophyme. Die weitaus häufigste Lokalisation für die knolligen Wucherungen ist aber die Nase, wo man sie Rhinophyme nennt.
Wer ist von einem Rhinophym betroffen?
Obwohl Frauen statistisch etwas häufiger an einer Rosacea erkranken, kommt das Rhinophym fast ausschließlich bei Männern vor – meistens im vierten oder fünften Lebensjahrzehnt. Warum Männer häufiger betroffen sind, ist nicht geklärt, man vermutet genetische Ursachen. Eventuell spielen auch männliche Hormone eine Rolle.
Früher wurde fälschlich angenommen, dass übermäßiger Alkoholkonsum der Auslöser für ein Rhinophym sei, weshalb es gelegentlich auch als „Säufernase“ bezeichnet wurde. Ein solcher Zusammenhang hat sich wissenschaftlich aber nicht bestätigt. Zwar gilt Alkohol als Risikofaktor für eine Rosacea, jedoch nicht als expliziter Auslöser eines Rhinophyms.
Welche Formen kann ein Rhinophym annehmen?
Man unterscheidet im Wesentlichen drei verschiedene Formen von Rhinophymen:
Nicht immer sind die einzelnen Formen klar voneinander abzugrenzen, die Übergänge sind eher fließend.
Wie wird ein Rhinophym festgestellt?
Im Prinzip genügt für die Diagnose bereits ein Blick, da das Aussehen einer Knollennase typisch ist. Unter Umständen müssen aber trotzdem andere Krankheiten ausgeschlossen werden, wie etwa Akne, Lupus erythematodes oder auch die Sarkoidose. Um hier sicher zu gehen, entnimmt der Arzt eventuell eine Gewebeprobe, um diese näher zu untersuchen.
Welche Komplikationen gibt es bei einem Rhinophym?
An und für sich stellt das Rhinophym keine gesundheitliche Gefahr dar. In extremen Fällen kann es höchstens das Atmen durch die Nase etwas erschweren.
Die eigentliche Problematik ergibt sich vielmehr aus der hohen psychischen Belastung, unter der die Betroffenen oft leiden. Ein ausgeprägtes Rhinophym kann ein Gesicht regelrecht entstellen. Hinzu kommen häufig unberechtigte Alkoholismus-Vorwürfe von Mitmenschen, weshalb sich die Patienten oft gesellschaftlich zurückziehen und isolieren. Dadurch wird letztlich die gesamte Lebensqualität stark reduziert.
Ob ein Rhinophym die Ursache für Hautkrebs sein kann, ist noch unklar. Es besteht jedenfalls die Gefahr, dass etwaige Krebsgeschwüre durch die knolligen Wucherungen verdeckt und dann erst spät erkannt werden. Deshalb sind hier regelmäßige und genaue Untersuchungen angebracht.
Wie kann man ein Rhinophym behandeln?
Bevor man eine Operation erwägt, wird meist eine Behandlung mit verschiedenen Medikamenten versucht, die allgemein bei der Therapie einer Rosacea zum Einsatz kommen und das Rhinophym bereits verkleinern können. Im Wesentlichen sind dies die Wirkstoffe Azelainsäure sowie verschiedene Antibiotika, darunter vor allem Metronidazol.
Zur operativen Behandlung des Rhinophyms stehen mehrere Möglichkeiten zur Auswahl, die letztlich alle zum Ziel haben, die Gewebe- und Talgdrüsenwucherungen abzutragen:
Während man früher noch ganze Teile der Nase entfernt hat, sind die heutigen operativen Verfahren wesentlich schonender. Die Wucherungen von Bindegewebe und Talgdrüsen werden Schicht für Schicht abgetragen, wobei man versucht, die ursprüngliche Form der Nase wieder herzustellen. Komplikationen wie zum Beispiel starke Narbenbildung kommen nur selten vor.
Neben Medikamenten und Operationen, spielt bei der Behandlung eines Rhinophyms auch die Meidung von reizenden Faktoren eine wichtige Rolle.
Welche Prognose hat ein Rhinophym?
Dank moderner Behandlungsmethoden, vor allem im operativen Bereich, können heute gute optische Ergebnisse erzielt werden. Allerdings braucht es etwas Geduld, denn nach einer Operation ist die Nasenpartie zunächst noch geschwollen und von Wundschorf überzogen. Auch wenn dieser nach einigen Tagen abfällt, bleibt noch eine Rötung bestehen, die bis zu zwölf Wochen anhalten kann.
Zunächst ist die Haut an den operierten Stellen außerdem noch dünner als die übrige Gesichtshaut. Bis sie sich vollständig regeneriert hat, können Jahre vergehen. Leider wird immer ein gewisser optischer Unterschied erkennbar sein, da die neue Haut etwas anders aussieht, und man muss sogar damit rechnen, dass erneut ein Rhinophym auftritt. Alles in allem kann den Patienten heute aber gut geholfen werden.
Ein Rhinophym entsteht für gewöhnlich als Folge der Hautkrankheit Rosacea, wo es eine besonders schwere Verlaufsform darstellt. Bei einer Rosacea unterliegt die Gesichtshaut - vor allem an den Wangen, dem Kinn, der Nase und Stirn – im Prinzip einer andauernden und fortschreitenden Entzündung.
Zuerst macht sich die Krankheit in Form einer anhaltenden Rötung bemerkbar, mit dem Voranschreiten der Krankheit bilden sich dann zunehmend kleine Knötchen (Papeln) und sogar mit Eiter gefüllte Bläschen (Pusteln). Die Haut ist also in ständigem Stress.
Wenn sich im Zuge dessen das Bindegewebe und die Talgdrüsen noch übermäßig vergrößern, entsteht das Bild unregelmäßiger Hautwucherungen, die man Phyme nennt.
Je nachdem, wo solche Phyme vorkommen, werden sie konkreter benannt. So heißen sie am Kinn etwa Gnatophyme, an der Stirn Metophyme und am Ohr Otophyme. Die weitaus häufigste Lokalisation für die knolligen Wucherungen ist aber die Nase, wo man sie Rhinophyme nennt.
Wer ist von einem Rhinophym betroffen?
Obwohl Frauen statistisch etwas häufiger an einer Rosacea erkranken, kommt das Rhinophym fast ausschließlich bei Männern vor – meistens im vierten oder fünften Lebensjahrzehnt. Warum Männer häufiger betroffen sind, ist nicht geklärt, man vermutet genetische Ursachen. Eventuell spielen auch männliche Hormone eine Rolle.
Früher wurde fälschlich angenommen, dass übermäßiger Alkoholkonsum der Auslöser für ein Rhinophym sei, weshalb es gelegentlich auch als „Säufernase“ bezeichnet wurde. Ein solcher Zusammenhang hat sich wissenschaftlich aber nicht bestätigt. Zwar gilt Alkohol als Risikofaktor für eine Rosacea, jedoch nicht als expliziter Auslöser eines Rhinophyms.
Welche Formen kann ein Rhinophym annehmen?
Man unterscheidet im Wesentlichen drei verschiedene Formen von Rhinophymen:
- Glanduläres Rhinophym: Hierbei sind vor allem die Talgdrüsen vergrößert und deren Öffnungen erweitert. Weil auch die Talgproduktion gesteigert ist, ist die knollige Nase zudem sehr fettig.
- Fibröses Rhinophym: Bei dieser Form ist hauptsächlich das Bindegewebe vermehrt.
- Fibrioangiomatöses Rhinophym: Zusätzlich zur Bindegewebsvermehrung, stehen hier Gefäßerweiterungen (Angiektasien) und Entzündungen im Vordergrund. Die Nase erscheint oft kupferfarben bis dunkelrot und ist meist mit zahlreichen Pusteln überzogen.
Nicht immer sind die einzelnen Formen klar voneinander abzugrenzen, die Übergänge sind eher fließend.
Wie wird ein Rhinophym festgestellt?
Im Prinzip genügt für die Diagnose bereits ein Blick, da das Aussehen einer Knollennase typisch ist. Unter Umständen müssen aber trotzdem andere Krankheiten ausgeschlossen werden, wie etwa Akne, Lupus erythematodes oder auch die Sarkoidose. Um hier sicher zu gehen, entnimmt der Arzt eventuell eine Gewebeprobe, um diese näher zu untersuchen.
Welche Komplikationen gibt es bei einem Rhinophym?
An und für sich stellt das Rhinophym keine gesundheitliche Gefahr dar. In extremen Fällen kann es höchstens das Atmen durch die Nase etwas erschweren.
Die eigentliche Problematik ergibt sich vielmehr aus der hohen psychischen Belastung, unter der die Betroffenen oft leiden. Ein ausgeprägtes Rhinophym kann ein Gesicht regelrecht entstellen. Hinzu kommen häufig unberechtigte Alkoholismus-Vorwürfe von Mitmenschen, weshalb sich die Patienten oft gesellschaftlich zurückziehen und isolieren. Dadurch wird letztlich die gesamte Lebensqualität stark reduziert.
Ob ein Rhinophym die Ursache für Hautkrebs sein kann, ist noch unklar. Es besteht jedenfalls die Gefahr, dass etwaige Krebsgeschwüre durch die knolligen Wucherungen verdeckt und dann erst spät erkannt werden. Deshalb sind hier regelmäßige und genaue Untersuchungen angebracht.
Wie kann man ein Rhinophym behandeln?
Bevor man eine Operation erwägt, wird meist eine Behandlung mit verschiedenen Medikamenten versucht, die allgemein bei der Therapie einer Rosacea zum Einsatz kommen und das Rhinophym bereits verkleinern können. Im Wesentlichen sind dies die Wirkstoffe Azelainsäure sowie verschiedene Antibiotika, darunter vor allem Metronidazol.
Zur operativen Behandlung des Rhinophyms stehen mehrere Möglichkeiten zur Auswahl, die letztlich alle zum Ziel haben, die Gewebe- und Talgdrüsenwucherungen abzutragen:
- Dermabrasion: Hier wird in Narkose nur die oberste Hautschicht mit einer Art Fräse abgeschliffen wird. Anschließend trägt man eine spezielle Salbe zur schnelleren Wundheilung auf. Nach etwa zehn Tagen fällt der entstandene Wundschorf ab.
- Ganz ähnlich läuft auch das sogenannte Dermashaving ab, wobei hier statt einer Fräse das Skalpell benutzt wird.
- Zunehmend kommen auch verschiedene Laserverfahren zum Einsatz. Dabei werden ebenfalls nur die oberflächlichen Hautpartien abgetragen.
- Weitere Verfahren sind die Elektrochirurgie, bei der die Wucherungen mit einer elektrischen Schlinge abgelöst werden, sowie die Kryochirurgie, die mit Hilfe von flüssigem Stickstoff das überschüssige Gewebe zerstört.
Während man früher noch ganze Teile der Nase entfernt hat, sind die heutigen operativen Verfahren wesentlich schonender. Die Wucherungen von Bindegewebe und Talgdrüsen werden Schicht für Schicht abgetragen, wobei man versucht, die ursprüngliche Form der Nase wieder herzustellen. Komplikationen wie zum Beispiel starke Narbenbildung kommen nur selten vor.
Neben Medikamenten und Operationen, spielt bei der Behandlung eines Rhinophyms auch die Meidung von reizenden Faktoren eine wichtige Rolle.
Welche Prognose hat ein Rhinophym?
Dank moderner Behandlungsmethoden, vor allem im operativen Bereich, können heute gute optische Ergebnisse erzielt werden. Allerdings braucht es etwas Geduld, denn nach einer Operation ist die Nasenpartie zunächst noch geschwollen und von Wundschorf überzogen. Auch wenn dieser nach einigen Tagen abfällt, bleibt noch eine Rötung bestehen, die bis zu zwölf Wochen anhalten kann.
Zunächst ist die Haut an den operierten Stellen außerdem noch dünner als die übrige Gesichtshaut. Bis sie sich vollständig regeneriert hat, können Jahre vergehen. Leider wird immer ein gewisser optischer Unterschied erkennbar sein, da die neue Haut etwas anders aussieht, und man muss sogar damit rechnen, dass erneut ein Rhinophym auftritt. Alles in allem kann den Patienten heute aber gut geholfen werden.
S
Säure-Basen-Balance

Die von uns eingenommene Nahrung wird durch komplexe chemische Prozesse verwertet. Jede Sekunde werden also Stoffe aufgenommen, aufgebaut, umgebaut, abgebaut und ausgeschieden. Damit der Körper optimal funktionieren kann, ist ein ausgeglichener Säure-Basen-Haushalt notwendig. (Die Wichtigkeit einer solchen Balance ist vergleichbar mit einer guten Verdauung oder einem regelmässigen Herzschlag.) Gerät diese Balance aus dem Gleichgewicht, so beeinträchtigt dies den ganzen Organismus.
pH-Wert
Anhand des pH-Wertes lässt sich definieren, wie sauer oder wie basisch eine Flüssigkeit ist.
pH ist die Abkürzung für „potentia hydrogenii“ und heisst so viel wie „Stärke des Wasserstoffes“.
Der Name wurde gewählt, weil man herausgefunden hat, dass Säuren Substanzen sind, die bei chemischen Prozessen positiv geladene Wasserstoffteilchen abgeben. Basen hingegen nehmen positiv geladene Wasserstoffteilchen auf.
Wie kommt es zur Balance?
Der Körper besteht aus verschiedensten Substanzen, einige davon sind sauer, andere basischer Natur. Diese neutralisieren sich gegenseitig. Ohne die sauren und basischen Eigenschaften könnte der Stoffwechsel nicht funktionieren. Beispielsweise weist der Dickdarm eher ein basisches Milieu auf, währenddem der Magensaft sauer ist. Für die Gesundheit ist es deshalb unerlässlich, dass die pH-Werte der Körperflüssigkeiten konstant bleiben.
Meistens ist es aber so, dass durch die modernen Essgewohnheiten, der Mensch mehr Nahrung verzehrt, die beim Verdauungsprozess Säure produzieren und die basischen Stoffe im Körper nicht mehr ausreichen, um diese zu neutralisieren.
Störungen im Säure-Basen-Haushalt
Die Balance kann durch Krankheiten, Vergiftungen, Stoffwechselstörungen oder andere Faktoren (Stress, Ärger, …) aus dem Gleichgewicht geraten.
Bei einer Störung, schaut man sich immer der Blut-pH-Wert (Normalwert liegt zwischen 7.37 und 7.45) an.
Von Alkalose spricht man dann, wenn es im Blut, durch die im Organismus anfallenden Basen, zu einem Basenüberschuss kommt. Eine Alkalose wird immer durch eine schwere Stoffwechselstörung ausgelöst und muss immer ärztlich abgeklärt werden.
Azidose besteht, wenn ein Säureüberschuss im Blut herrscht, und der Blut-pH-Wert unter 7.37 sinkt. Sie tritt meistens als Folge einer Lungen- oder Nierenkrankheit auf und soll auch immer vom Arzt abgeklärt werden.
Die latente Azidose tritt häufiger auf als eine schwere Azidose. Die latente Azidose ist auch als Säurebelastung bekannt, man spricht davon, wenn eine leichte Übersäuerung des Stoffwechsels besteht. Die pH-Werte im Blut sinken dabei nicht unter 7.37.
Vor allem in den Industrieländern kommt die latente Azidose vor. Das rührt nicht zuletzt daher, dass wir viel Fleisch, Wurstwaren und Milchprodukte essen, welche die Säurebildung im Organismus anregen, sondern es liegt auch daran, dass wir wenig basenspendende Nahrungsmittel wie Früchte und Gemüse zu uns nehmen. Stress und starke körperliche Belastungen können ebenfalls dazu führen, dass der Körper vermehrt Säuren produziert. Ein weiteres Problem stellt die verminderte Ausscheidung von Säuren bei Bewegungsmangel dar oder wenn man zu wenig getrunken hat.
Besonders für die Knochen ist die Säurebelastung schädlich. Damit die Säuren neutralisiert werden können, muss der Körper Mineralstoffe wie Calcium aktivieren, welches vor allem im Knochen vorhanden ist. Benötigt der Stoffwechsel vermehrt Calcium zur Säurestabilisierung, so führt dies zum Abbau von Knochensubstanz und begünstigt somit Osteoporose und Knochenschwund.
Säuregehalt im Urin
Bei gesunden Menschen kann der pH-Wert des Urins zwischen 5 und 7.6 betragen, wobei der optimale Durchschnitt bei 6.2 und 7.4 liegt. Der pH-Wert im Urin schwankt deshalb so stark, weil er eine Momentaufnahme des Stoffwechselgeschehens darstellt. Je nach Ernährung und Tageszeit schwankt er. Daher ist es möglich, dass man vom Urin-pH nicht immer präzise auf eine mögliche Übersäuerung schliessen kann, denn die Werte können durch verschiedene Ursachen (länger- oder kurzfristig) verändert werden:
- Fleischreiche Kost
- Infektionen der Harnwege
- Medikamente, Alkohol, Genussmittel
- Nierenfunktion
- …
Zudem werden im Urin nur die „freien Säuren“ gemessen. Für den Säure-Basen-Haushalt sind aber auch die Säuren wichtig, die im Stoffwechsel als Salze gepuffert und gebunden sind.
Puffersubstanzen und Pufferkapazität
Der Organismus verfügt über Puffersubstanzen, welche die Säuren zu neutralisieren helfen. Gäbe es diese Substanzen nicht, würde jede säurehaltige Speise den pH-Wert drastisch verändern. Wenn sich die Pufferkapazität einer solchen Substanz, wie zum Beispiel dem Blut, durch die Zufuhr von Säuren langsam erschöpft, besteht nur die Möglichkeit, die überschüssigen Säuren ins Gewebe abzuschieben. Ist der Säuregehalt dadurch in den Zellen zu gross, kann diese ihre Aufgaben nicht mehr richtig erfüllen. So kann es zu Erkrankungen und Degenerationen führen / kommen. In solchen Fällen spricht man von intrazellulärer Azidose. Dabei findet man immer einen alkalisch erhöhten Blut-pH und eine verminderte Pufferkapazität des intrazellulären Raums. Die sauren Valenzen, sie sich in der Zelle versteckt halten, entgehen nicht nur der normalen pH-Messung (bei der pH-Blutmessung bleibt die Sonde im Plasma stecken), sie werden auch von der Niere nicht erkannt und folglich auch nicht ausgeschieden.
Therapie
Bei kleinen Übersäuerungen können Basenprodukte (Pulver, Tabletten, Kapseln, Bäder) eingesetzt werden. (Dabei muss aber beachtet werden, dass der Blut-pH nicht zwingend steigen muss, ebensowenig wie die intrazelluläre Azidose). Bei stark übersäuerten Zellen und Organe empfehlen wir eine Behandlung mit dem Helix-System, welches Ihren Körper wieder in die natürliche Balance zurückbringen vermag.
Ernährung
Wie bereits erwähnt, nehmen wir vor Allem säurebildende Speisen ein. Da viele von diesen Säurebildnern zu den Grundnahrungsmitteln gehören, ist ihr Verzehr nicht zu vermeiden. Ihr Konsum kann aber eingeschränkt und derjenige der basenbildenden Nahrungsmitteln erhöht werden.
pH-Wert
Anhand des pH-Wertes lässt sich definieren, wie sauer oder wie basisch eine Flüssigkeit ist.
pH ist die Abkürzung für „potentia hydrogenii“ und heisst so viel wie „Stärke des Wasserstoffes“.
Der Name wurde gewählt, weil man herausgefunden hat, dass Säuren Substanzen sind, die bei chemischen Prozessen positiv geladene Wasserstoffteilchen abgeben. Basen hingegen nehmen positiv geladene Wasserstoffteilchen auf.
- Sauer sind Flüssigkeiten mit einem pH-Wert zwischen 1 und 6.9
- Neutral sind Flüssigkeiten mit einem pH-Wert von 7
- Basisch / alkalisch sind Flüssigkeiten mit einem pH-Wert zwischen 7.1 und 14
Wie kommt es zur Balance?
Der Körper besteht aus verschiedensten Substanzen, einige davon sind sauer, andere basischer Natur. Diese neutralisieren sich gegenseitig. Ohne die sauren und basischen Eigenschaften könnte der Stoffwechsel nicht funktionieren. Beispielsweise weist der Dickdarm eher ein basisches Milieu auf, währenddem der Magensaft sauer ist. Für die Gesundheit ist es deshalb unerlässlich, dass die pH-Werte der Körperflüssigkeiten konstant bleiben.
Meistens ist es aber so, dass durch die modernen Essgewohnheiten, der Mensch mehr Nahrung verzehrt, die beim Verdauungsprozess Säure produzieren und die basischen Stoffe im Körper nicht mehr ausreichen, um diese zu neutralisieren.
Störungen im Säure-Basen-Haushalt
Die Balance kann durch Krankheiten, Vergiftungen, Stoffwechselstörungen oder andere Faktoren (Stress, Ärger, …) aus dem Gleichgewicht geraten.
Bei einer Störung, schaut man sich immer der Blut-pH-Wert (Normalwert liegt zwischen 7.37 und 7.45) an.
Von Alkalose spricht man dann, wenn es im Blut, durch die im Organismus anfallenden Basen, zu einem Basenüberschuss kommt. Eine Alkalose wird immer durch eine schwere Stoffwechselstörung ausgelöst und muss immer ärztlich abgeklärt werden.
Azidose besteht, wenn ein Säureüberschuss im Blut herrscht, und der Blut-pH-Wert unter 7.37 sinkt. Sie tritt meistens als Folge einer Lungen- oder Nierenkrankheit auf und soll auch immer vom Arzt abgeklärt werden.
Die latente Azidose tritt häufiger auf als eine schwere Azidose. Die latente Azidose ist auch als Säurebelastung bekannt, man spricht davon, wenn eine leichte Übersäuerung des Stoffwechsels besteht. Die pH-Werte im Blut sinken dabei nicht unter 7.37.
Vor allem in den Industrieländern kommt die latente Azidose vor. Das rührt nicht zuletzt daher, dass wir viel Fleisch, Wurstwaren und Milchprodukte essen, welche die Säurebildung im Organismus anregen, sondern es liegt auch daran, dass wir wenig basenspendende Nahrungsmittel wie Früchte und Gemüse zu uns nehmen. Stress und starke körperliche Belastungen können ebenfalls dazu führen, dass der Körper vermehrt Säuren produziert. Ein weiteres Problem stellt die verminderte Ausscheidung von Säuren bei Bewegungsmangel dar oder wenn man zu wenig getrunken hat.
Besonders für die Knochen ist die Säurebelastung schädlich. Damit die Säuren neutralisiert werden können, muss der Körper Mineralstoffe wie Calcium aktivieren, welches vor allem im Knochen vorhanden ist. Benötigt der Stoffwechsel vermehrt Calcium zur Säurestabilisierung, so führt dies zum Abbau von Knochensubstanz und begünstigt somit Osteoporose und Knochenschwund.
Säuregehalt im Urin
Bei gesunden Menschen kann der pH-Wert des Urins zwischen 5 und 7.6 betragen, wobei der optimale Durchschnitt bei 6.2 und 7.4 liegt. Der pH-Wert im Urin schwankt deshalb so stark, weil er eine Momentaufnahme des Stoffwechselgeschehens darstellt. Je nach Ernährung und Tageszeit schwankt er. Daher ist es möglich, dass man vom Urin-pH nicht immer präzise auf eine mögliche Übersäuerung schliessen kann, denn die Werte können durch verschiedene Ursachen (länger- oder kurzfristig) verändert werden:
- Fleischreiche Kost
- Infektionen der Harnwege
- Medikamente, Alkohol, Genussmittel
- Nierenfunktion
- …
Zudem werden im Urin nur die „freien Säuren“ gemessen. Für den Säure-Basen-Haushalt sind aber auch die Säuren wichtig, die im Stoffwechsel als Salze gepuffert und gebunden sind.
Puffersubstanzen und Pufferkapazität
Der Organismus verfügt über Puffersubstanzen, welche die Säuren zu neutralisieren helfen. Gäbe es diese Substanzen nicht, würde jede säurehaltige Speise den pH-Wert drastisch verändern. Wenn sich die Pufferkapazität einer solchen Substanz, wie zum Beispiel dem Blut, durch die Zufuhr von Säuren langsam erschöpft, besteht nur die Möglichkeit, die überschüssigen Säuren ins Gewebe abzuschieben. Ist der Säuregehalt dadurch in den Zellen zu gross, kann diese ihre Aufgaben nicht mehr richtig erfüllen. So kann es zu Erkrankungen und Degenerationen führen / kommen. In solchen Fällen spricht man von intrazellulärer Azidose. Dabei findet man immer einen alkalisch erhöhten Blut-pH und eine verminderte Pufferkapazität des intrazellulären Raums. Die sauren Valenzen, sie sich in der Zelle versteckt halten, entgehen nicht nur der normalen pH-Messung (bei der pH-Blutmessung bleibt die Sonde im Plasma stecken), sie werden auch von der Niere nicht erkannt und folglich auch nicht ausgeschieden.
Therapie
Bei kleinen Übersäuerungen können Basenprodukte (Pulver, Tabletten, Kapseln, Bäder) eingesetzt werden. (Dabei muss aber beachtet werden, dass der Blut-pH nicht zwingend steigen muss, ebensowenig wie die intrazelluläre Azidose). Bei stark übersäuerten Zellen und Organe empfehlen wir eine Behandlung mit dem Helix-System, welches Ihren Körper wieder in die natürliche Balance zurückbringen vermag.
Ernährung
Wie bereits erwähnt, nehmen wir vor Allem säurebildende Speisen ein. Da viele von diesen Säurebildnern zu den Grundnahrungsmitteln gehören, ist ihr Verzehr nicht zu vermeiden. Ihr Konsum kann aber eingeschränkt und derjenige der basenbildenden Nahrungsmitteln erhöht werden.
Schlafstörungen

Wach im Bett liegen; Kreisende Gedanken machen das Einschlafen und oder Durchschlafen unmöglich. Die Folgen sind am nächsten Tag klar zu spüren: Man ist matt, müde und unerholt. Ab und zu hat jeder Mühe mit dem Ein- oder Durchschlafen, dauert das aber über längere Zeit an, ist die Schlafstörung ein ernstzunehmendes Problem.
Formen von Schlafstörungen
Mittlerweile kennt man über achtzig verschiedene Formen von Schlafstörungen, die sich in folgende Gruppen unterteilen lassen:
Ursachen
Äussere Faktoren wie nächtlicher Lärm können eine Ursache darstellen. Psychische und soziale Probleme, Ängste und Sorgen, das sogenannte „Gedankenkreisen“, sind fast allen Menschen als schlafverhindernd bekannt. Die fehlende Erholsamkeit des Schlafes kann auch zu Verschlechterung oder Neuauftreten von Krankheiten führen. Umgekehrt können auch Krankheiten zu veränderten Schlafgewohnheiten führen.
Auch psychische Erkrankungen wie Depressionen, Angststörungen und Suchterkrankungen können den Schlaf erheblich stören. Überhaupt spielen Genussmittel wie Alkohol und Rauchen eine ebenso grosse Rolle in der Entstehung mangelhaften Schlafes, wie Medikamente- und Drogenmissbrauch. Jedoch kann der Schlaf auch ohne ersichtlichen Grund gestört sein. Albträume, Zähneknirschen, Schlafwandeln verhindern ebenfalls einen erholsamen Schlaf.
Symptome
Schlafstörungen können sich unterschiedlich bemerkbar machen. Einige bekommen von der eigentlichen Schlafbeeinträchtigung kaum was mit, beklagen sich aber wie die meisten über Tagesmüdigkeit, Stimmungsschwankungen, Konzentrations- und Leistungsschwächen sowie Kopfschmerzen am Folgetag.
Anderen ist nachts quälend bewusst, dass sie nicht einschlafen, öfter aufwachen oder den Schlaf frühzeitig beenden.
Man spricht dann von Einschlafstörung, wenn jemand beim Versuch einzuschlafen, regelmässig über eine halbe Stunde lang wachliegt. Durchschlafstörungen hat man dann, wenn man regelmässig vor Ablauf von sechs Stunden von selbst aufwacht.
Schlafbedürfnis und Schlafgewohnheiten sind jedoch starken individuellen Schwankungen unterworfen und es kann durchaus sein, dass jemand mit fünf Stunden, oder gar weniger Schlaf pro Tag hervorragend auskommt.
Formen von Schlafstörungen
Mittlerweile kennt man über achtzig verschiedene Formen von Schlafstörungen, die sich in folgende Gruppen unterteilen lassen:
- Ein- und Durchschlafstörungen
- Krankhaft gesteigertes Schlafbedürfnis
- Störungen des Schlaf-Wach-Rhythmus
- Schlafapnoe
- Narkolepsie / Kataplexie
Ursachen
Äussere Faktoren wie nächtlicher Lärm können eine Ursache darstellen. Psychische und soziale Probleme, Ängste und Sorgen, das sogenannte „Gedankenkreisen“, sind fast allen Menschen als schlafverhindernd bekannt. Die fehlende Erholsamkeit des Schlafes kann auch zu Verschlechterung oder Neuauftreten von Krankheiten führen. Umgekehrt können auch Krankheiten zu veränderten Schlafgewohnheiten führen.
Auch psychische Erkrankungen wie Depressionen, Angststörungen und Suchterkrankungen können den Schlaf erheblich stören. Überhaupt spielen Genussmittel wie Alkohol und Rauchen eine ebenso grosse Rolle in der Entstehung mangelhaften Schlafes, wie Medikamente- und Drogenmissbrauch. Jedoch kann der Schlaf auch ohne ersichtlichen Grund gestört sein. Albträume, Zähneknirschen, Schlafwandeln verhindern ebenfalls einen erholsamen Schlaf.
Symptome
Schlafstörungen können sich unterschiedlich bemerkbar machen. Einige bekommen von der eigentlichen Schlafbeeinträchtigung kaum was mit, beklagen sich aber wie die meisten über Tagesmüdigkeit, Stimmungsschwankungen, Konzentrations- und Leistungsschwächen sowie Kopfschmerzen am Folgetag.
Anderen ist nachts quälend bewusst, dass sie nicht einschlafen, öfter aufwachen oder den Schlaf frühzeitig beenden.
Man spricht dann von Einschlafstörung, wenn jemand beim Versuch einzuschlafen, regelmässig über eine halbe Stunde lang wachliegt. Durchschlafstörungen hat man dann, wenn man regelmässig vor Ablauf von sechs Stunden von selbst aufwacht.
Schlafbedürfnis und Schlafgewohnheiten sind jedoch starken individuellen Schwankungen unterworfen und es kann durchaus sein, dass jemand mit fünf Stunden, oder gar weniger Schlaf pro Tag hervorragend auskommt.
Schleudertrauma

Begriff
Das Schleudertrauma ist eine Verletzung der Muskeln, Sehnen und Bänder rund um die Halswirbelsäule (HWS). Fachleuten bezeichnen das Schleudertrauma auch als Beschleunigungstrauma, HWS-Zerrung oder HWS-Distorsion.
Einige Betroffene klagen über dauerhafte Probleme nach einem Schleudertrauma und entwickeln ein so genanntes chronisches Schleudertrauma-Syndrom.
Es ist noch unklar, in welchem Ausmaß das Schleudertrauma-Syndrom von körperlichen, seelischen und/oder sozio-kulturellen Ursachen ausgelöst wird. Verstärkt wird diese Unsicherheit auch durch die Tatsache, dass dieser Beschwerdekomplex von Land zu Land unterschiedlich häufig zu sein scheint. Besonders häufig ist die HWS-Zerrung in Deutschland und der Schweiz. Daher wird die Erkrankung im Ausland auch unter dem Begriff "the german disease" geführt.
Leichte oder schwere Zerrung
Um Schleudertraumata besser beschreiben zu können, teilen Experten sie je nach Ausmaß der Beschwerden in fünf verschiedene Schweregrade (0 bis IV) ein. Bei Grad 0 ist es nicht zu Verletzungen gekommen, es lassen sich keine nachvollziehbaren Beschwerden finden. Grad IV ist die schwerste Form mit Querschnittslähmungen infolge von Wirbelbrüchen oder massiven Wirbelverschiebungen (Dislokation). 90 bis 95 Prozent aller Beschleunigungsverletzungen entsprechen aber den leichten Ausprägungsgraden 0 bis II.
Es gibt zwei verschiedene Klassifikationen für Schleudertraumata, die jeweils fünf Schweregrade unterscheiden: Die deutsche Einteilung nach Erdmann und die international anerkannte der Quebec Task Force (QTF). Beide Schweregradbestimmungen stimmen aber nicht komplett überein. Aufgrund der immer wieder unterschiedlichen Beurteilung von Beschleunigungsverletzungen durch Ärzte und Versicherungen sind keine genauen Erkrankungszahlen bekannt.
Ursachen
Nicht nur Auffahrunfälle
Das akute Schleudertrauma ist häufig Folge eines Auffahrunfalls. Der Betroffene sitzt zumeist in dem vorderen Fahrzeug und hat keine Möglichkeit, sich auf den Aufprall vorzubereiten. Der Zusammenstoß erfolgt typischerweise unerwartet von hinten oder seitlich hinten (Heckaufprall). Dabei wirkt plötzlich eine starke Kraft auf den Nacken ein, diese führt zu einer schnellen Vor- und Rückbewegung des Kopfs (Peitschenhieb-Bewegung) mit einer entsprechenden Zerrung des Halses.
Auch infolge eines Zusammenstoßes von vorne oder von der Seite ist grundsätzlich eine Zerrung der Halswirbelsäule und ihres Bandapparates möglich. Das Schleudertrauma kann jedoch ebenso durch andere Unfälle entstehen, beispielsweise bei Tauchunfällen oder einem Sturz ins Kletterseil beim Bergsteigen.
Ohne Muskelschutz
Ein Schleudertrauma entsteht vor allen Dingen dann, wenn die einwirkende Kraft die Halsmuskulatur unvorbereitet trifft. Denn gleichmäßig angespannte Muskeln schützen alle Halsweichteile vor der Überdehnung durch die Peitschenhieb-Bewegung. Der Aufprall belastet die Halsmuskeln, die von Wirbelkörper zu Wirbelkörper vertikal verlaufenden Haltebänder und die Wirbelgelenke. Nur sehr selten sind bei einem Schleudertrauma auch die Wirbelknochen, Nerven und Blutgefäße im Hals mit verletzt.
Bestehende schwere Schäden der Halswirbelsäule, etwa durch frühere Schleudertraumata, Knochenmetastasen, Morbus Bechterew oder eine rheumatoide Arthritis mit Halswirbelsäulenbeteiligung begünstigen ausgeprägtere Beschwerden bei einem Schleudertrauma. Da die Betroffenen den Unfall und die Verletzung häufig sehr bewusst erleben, geht ein Teil der Beschwerden des Schleudertraumas auf die psychologische Verarbeitung des Ereignisses zurück.
Symptome
Die häufigsten Symptome eines Schleudertraumas sind:
Diese treten typischerweise einige Stunden nach dem Unfall auf.
In schwereren Fällen von Schleudertrauma treten Schmerzen zwischen den Schulterblättern oder am Übergang von Unterkiefer zum Hals (Mundboden) auf, manchmal kommen Schluckstörungen hinzu. Auch kribbelnde Missempfindungen in den Armen sind möglich.
Treten folgende Symptome im Zusammenhang mit einem Schleudertrauma auf, sollten Sie umgehend einen Arzt aufsuchen:
Diese Beschwerden können Hinweise auf schwerere Beeinträchtigungen von Wirbelsäule und Nervensystem sein.
Diagnose
Der Arzt stellt ein Schleudertrauma anhand der Beschwerden und der Schwere des Unfalls fest. Daher fragt er nach dem genauen Unfallhergang und verschiedenen Begleitumständen. Besonders ausgebildet sind dafür so genannte Durchgangsärzte (D-Ärzte): Unfallchirurgen oder Orthopäden mit großer Unfallerfahrung und der Möglichkeit, Röntgenuntersuchungen und kleinere Operationen vor Ort vorzunehmen.
Jeder durch einen Auffahrunfall Verletzte sollte möglichst noch am Unfalltag einen Arzt aufsuchen. Dieser untersucht den Betroffenen körperlich und neurologisch. Erst danach legt er fest, welche technischen Zusatzuntersuchungen notwendig sind. Denn ein Zuviel an diagnostischen Maßnahmen verunsichert die Betroffenen nur und kann den Heilungsverlauf verzögern.
Wichtige Untersuchungen
Eine Röntgen-Untersuchung wird in der Regel zum Ausschluss von Knochenbrüchen und Gelenksverletzungen an der Halswirbelsäule durchgeführt. Bei ausgeprägten Beschwerden kann eine Kernspintomografie Schäden an Weichteilen und Haltebändern der Wirbelsäule nachweisen.
Bestehen in seltenen Fällen durch ein Schleudertrauma Lähmungen oder Sensibilitätsstörungen, können neurophysiologische Untersuchungen Störungen im Zusammenspiel von Gehirn, Rückenmark und peripheren Nerven aufzeigen. Dazu gehören die Elektro-Neurografie, sensorisch evozierte Potentzale (SEP), magnetisch evozierte Potenziale (MEP) sowie einige Wochen später die Elektro-Myografie (EMG).
Therapie
Kein einheitliches Behandlungsschema.
Der Arzt behandelt das Schleudertrauma abhängig von der Schwere der Verletzung. In vielen Fällen reichen eine kurzfristige, medikamentöse Therapie der Schmerzen sowie krankengymnastische Übungen aus, um die Beschwerden zu lindern. Die Anlage einer Halskrawatte (Schanz´sche Krawatte) bei einem Schleudertrauma ist nicht sinnvoll. Durch eine zu lange Ruhigstellung verlieren die Halsmuskeln leicht an Kraft und können die Wirbelsäule weniger gut stabilisieren: Die Beschwerden des Schleudertraumas werden eher noch verstärkt. Daher sollte man möglichst schnell zu den alltäglichen Aktivitäten zurückkehren.
Bei einem Schleudertrauma ist es sinnvoll, dass der Verletzte selbst ein Trainingsprogramm mit aktiven Nackenübungen durchführt, das der Arzt oder Physiotherapeut zusammenstellt. Manchmal ist eine Behandlung mit Schmerzmitteln oder muskelentspannenden Medikamenten über kurze Zeit erforderlich. Zusätzlich helfen bei einem Schleudertrauma in vielen Fällen Wärme- oder Kälteanwendungen und Massagen.
Passiv mobilisierende Maßnahmen wie chiropraktische Anwendungen sind beim Schleudertrauma nicht zu empfehlen, da dabei neue Verletzungen entstehen können.
Bei langwierigen und ausgeprägten Beschwerden durch ein Schleudertrauma sollte eine gut koordinierte Kombinationsbehandlung zum Einsatz kommen, aus:
Derartige Gesamtkonzepte bieten schmerztherapeutische Ärzte, Schmerzambulanzen und -kliniken an.
Was Sie selbst tun können
Kühlen oder Wärmen kann die Schmerzen durch ein Schleudertrauma lindern. Leichte Schmerzmittel können ebenfalls helfen. Gymnastische Übungen lockern die verspannte Muskulatur, sollten aber zumindest anfangs unter Anleitung eines Arztes oder Physiotherapeuten durchgeführt werden.
Prognose
Gute Aussichten.
Normalerweise vergehen die Schmerzen und die Steifheit im Nacken durch ein Schleudertrauma nach wenigen Tagen oder Wochen. Nimmt man die Erkrankten aller Schweregrade zusammen, dauert die Heilung im Durchschnitt einen Monat. Das Risiko für Spätfolgen nach einem Schleudertrauma ist gering. Wichtig für eine rasche Heilung ist die frühzeitige Behandlung.
Es gibt jedoch Einzelfälle, in denen die Betroffenen jahrelang mit den Folgen eines chronischen Schleudertraumas zu kämpfen haben. Diese Menschen sind entweder zum Zeitpunkt des Unfalls schon älter oder haben häufig schwere Vorschäden der Halswirbelsäule oder psychische Erkrankungen. Nicht zuletzt können auch langwierige Gerichts- oder Gutachtensprozesse den Heilungsverlauf verzögern.
Das Schleudertrauma ist eine Verletzung der Muskeln, Sehnen und Bänder rund um die Halswirbelsäule (HWS). Fachleuten bezeichnen das Schleudertrauma auch als Beschleunigungstrauma, HWS-Zerrung oder HWS-Distorsion.
Einige Betroffene klagen über dauerhafte Probleme nach einem Schleudertrauma und entwickeln ein so genanntes chronisches Schleudertrauma-Syndrom.
Es ist noch unklar, in welchem Ausmaß das Schleudertrauma-Syndrom von körperlichen, seelischen und/oder sozio-kulturellen Ursachen ausgelöst wird. Verstärkt wird diese Unsicherheit auch durch die Tatsache, dass dieser Beschwerdekomplex von Land zu Land unterschiedlich häufig zu sein scheint. Besonders häufig ist die HWS-Zerrung in Deutschland und der Schweiz. Daher wird die Erkrankung im Ausland auch unter dem Begriff "the german disease" geführt.
Leichte oder schwere Zerrung
Um Schleudertraumata besser beschreiben zu können, teilen Experten sie je nach Ausmaß der Beschwerden in fünf verschiedene Schweregrade (0 bis IV) ein. Bei Grad 0 ist es nicht zu Verletzungen gekommen, es lassen sich keine nachvollziehbaren Beschwerden finden. Grad IV ist die schwerste Form mit Querschnittslähmungen infolge von Wirbelbrüchen oder massiven Wirbelverschiebungen (Dislokation). 90 bis 95 Prozent aller Beschleunigungsverletzungen entsprechen aber den leichten Ausprägungsgraden 0 bis II.
Es gibt zwei verschiedene Klassifikationen für Schleudertraumata, die jeweils fünf Schweregrade unterscheiden: Die deutsche Einteilung nach Erdmann und die international anerkannte der Quebec Task Force (QTF). Beide Schweregradbestimmungen stimmen aber nicht komplett überein. Aufgrund der immer wieder unterschiedlichen Beurteilung von Beschleunigungsverletzungen durch Ärzte und Versicherungen sind keine genauen Erkrankungszahlen bekannt.
Ursachen
Nicht nur Auffahrunfälle
Das akute Schleudertrauma ist häufig Folge eines Auffahrunfalls. Der Betroffene sitzt zumeist in dem vorderen Fahrzeug und hat keine Möglichkeit, sich auf den Aufprall vorzubereiten. Der Zusammenstoß erfolgt typischerweise unerwartet von hinten oder seitlich hinten (Heckaufprall). Dabei wirkt plötzlich eine starke Kraft auf den Nacken ein, diese führt zu einer schnellen Vor- und Rückbewegung des Kopfs (Peitschenhieb-Bewegung) mit einer entsprechenden Zerrung des Halses.
Auch infolge eines Zusammenstoßes von vorne oder von der Seite ist grundsätzlich eine Zerrung der Halswirbelsäule und ihres Bandapparates möglich. Das Schleudertrauma kann jedoch ebenso durch andere Unfälle entstehen, beispielsweise bei Tauchunfällen oder einem Sturz ins Kletterseil beim Bergsteigen.
Ohne Muskelschutz
Ein Schleudertrauma entsteht vor allen Dingen dann, wenn die einwirkende Kraft die Halsmuskulatur unvorbereitet trifft. Denn gleichmäßig angespannte Muskeln schützen alle Halsweichteile vor der Überdehnung durch die Peitschenhieb-Bewegung. Der Aufprall belastet die Halsmuskeln, die von Wirbelkörper zu Wirbelkörper vertikal verlaufenden Haltebänder und die Wirbelgelenke. Nur sehr selten sind bei einem Schleudertrauma auch die Wirbelknochen, Nerven und Blutgefäße im Hals mit verletzt.
Bestehende schwere Schäden der Halswirbelsäule, etwa durch frühere Schleudertraumata, Knochenmetastasen, Morbus Bechterew oder eine rheumatoide Arthritis mit Halswirbelsäulenbeteiligung begünstigen ausgeprägtere Beschwerden bei einem Schleudertrauma. Da die Betroffenen den Unfall und die Verletzung häufig sehr bewusst erleben, geht ein Teil der Beschwerden des Schleudertraumas auf die psychologische Verarbeitung des Ereignisses zurück.
Symptome
Die häufigsten Symptome eines Schleudertraumas sind:
- Schmerzen im Nacken
- Kopfschmerzen
- Verspannungen der Muskeln im Nackenbereich ("steifer Hals")
Diese treten typischerweise einige Stunden nach dem Unfall auf.
In schwereren Fällen von Schleudertrauma treten Schmerzen zwischen den Schulterblättern oder am Übergang von Unterkiefer zum Hals (Mundboden) auf, manchmal kommen Schluckstörungen hinzu. Auch kribbelnde Missempfindungen in den Armen sind möglich.
Treten folgende Symptome im Zusammenhang mit einem Schleudertrauma auf, sollten Sie umgehend einen Arzt aufsuchen:
- Bewusstlosigkeit
- Gedächtnisschwund für den Zeitraum unmittelbar vor oder nach dem Unfallereignis
- Übelkeit und Erbrechen
- Starke Kopf- oder Nackenschmerzen
- Schmerzen in den Schultern oder Armen
- Lähmungen und Taubheitsgefühle in den Armen
- Starke Schwindelgefühle
- Schwierigkeiten beim Wasserlassen
Diese Beschwerden können Hinweise auf schwerere Beeinträchtigungen von Wirbelsäule und Nervensystem sein.
Diagnose
Der Arzt stellt ein Schleudertrauma anhand der Beschwerden und der Schwere des Unfalls fest. Daher fragt er nach dem genauen Unfallhergang und verschiedenen Begleitumständen. Besonders ausgebildet sind dafür so genannte Durchgangsärzte (D-Ärzte): Unfallchirurgen oder Orthopäden mit großer Unfallerfahrung und der Möglichkeit, Röntgenuntersuchungen und kleinere Operationen vor Ort vorzunehmen.
Jeder durch einen Auffahrunfall Verletzte sollte möglichst noch am Unfalltag einen Arzt aufsuchen. Dieser untersucht den Betroffenen körperlich und neurologisch. Erst danach legt er fest, welche technischen Zusatzuntersuchungen notwendig sind. Denn ein Zuviel an diagnostischen Maßnahmen verunsichert die Betroffenen nur und kann den Heilungsverlauf verzögern.
Wichtige Untersuchungen
Eine Röntgen-Untersuchung wird in der Regel zum Ausschluss von Knochenbrüchen und Gelenksverletzungen an der Halswirbelsäule durchgeführt. Bei ausgeprägten Beschwerden kann eine Kernspintomografie Schäden an Weichteilen und Haltebändern der Wirbelsäule nachweisen.
Bestehen in seltenen Fällen durch ein Schleudertrauma Lähmungen oder Sensibilitätsstörungen, können neurophysiologische Untersuchungen Störungen im Zusammenspiel von Gehirn, Rückenmark und peripheren Nerven aufzeigen. Dazu gehören die Elektro-Neurografie, sensorisch evozierte Potentzale (SEP), magnetisch evozierte Potenziale (MEP) sowie einige Wochen später die Elektro-Myografie (EMG).
Therapie
Kein einheitliches Behandlungsschema.
Der Arzt behandelt das Schleudertrauma abhängig von der Schwere der Verletzung. In vielen Fällen reichen eine kurzfristige, medikamentöse Therapie der Schmerzen sowie krankengymnastische Übungen aus, um die Beschwerden zu lindern. Die Anlage einer Halskrawatte (Schanz´sche Krawatte) bei einem Schleudertrauma ist nicht sinnvoll. Durch eine zu lange Ruhigstellung verlieren die Halsmuskeln leicht an Kraft und können die Wirbelsäule weniger gut stabilisieren: Die Beschwerden des Schleudertraumas werden eher noch verstärkt. Daher sollte man möglichst schnell zu den alltäglichen Aktivitäten zurückkehren.
Bei einem Schleudertrauma ist es sinnvoll, dass der Verletzte selbst ein Trainingsprogramm mit aktiven Nackenübungen durchführt, das der Arzt oder Physiotherapeut zusammenstellt. Manchmal ist eine Behandlung mit Schmerzmitteln oder muskelentspannenden Medikamenten über kurze Zeit erforderlich. Zusätzlich helfen bei einem Schleudertrauma in vielen Fällen Wärme- oder Kälteanwendungen und Massagen.
Passiv mobilisierende Maßnahmen wie chiropraktische Anwendungen sind beim Schleudertrauma nicht zu empfehlen, da dabei neue Verletzungen entstehen können.
Bei langwierigen und ausgeprägten Beschwerden durch ein Schleudertrauma sollte eine gut koordinierte Kombinationsbehandlung zum Einsatz kommen, aus:
- Antidepressiven Medikamenten
- Kognitiver Verhaltenstherapie
- Physiotherapie
Derartige Gesamtkonzepte bieten schmerztherapeutische Ärzte, Schmerzambulanzen und -kliniken an.
Was Sie selbst tun können
Kühlen oder Wärmen kann die Schmerzen durch ein Schleudertrauma lindern. Leichte Schmerzmittel können ebenfalls helfen. Gymnastische Übungen lockern die verspannte Muskulatur, sollten aber zumindest anfangs unter Anleitung eines Arztes oder Physiotherapeuten durchgeführt werden.
Prognose
Gute Aussichten.
Normalerweise vergehen die Schmerzen und die Steifheit im Nacken durch ein Schleudertrauma nach wenigen Tagen oder Wochen. Nimmt man die Erkrankten aller Schweregrade zusammen, dauert die Heilung im Durchschnitt einen Monat. Das Risiko für Spätfolgen nach einem Schleudertrauma ist gering. Wichtig für eine rasche Heilung ist die frühzeitige Behandlung.
Es gibt jedoch Einzelfälle, in denen die Betroffenen jahrelang mit den Folgen eines chronischen Schleudertraumas zu kämpfen haben. Diese Menschen sind entweder zum Zeitpunkt des Unfalls schon älter oder haben häufig schwere Vorschäden der Halswirbelsäule oder psychische Erkrankungen. Nicht zuletzt können auch langwierige Gerichts- oder Gutachtensprozesse den Heilungsverlauf verzögern.
Schnappfinger

Beschreibung
Die Tendovaginitis stenosans kann an allen Beugesehnen der Finger auftreten. Am häufigsten von der Sehnenscheidenentzündung betroffen sind die am meisten belasteten Finger, also Mittelfinger und Daumen („schnellender Daumen“), aber auch der Ringfinger. Wird der betroffene Finger gebeugt, bleibt er zunächst in der gebeugten Stellung hängen und kann nur mit vermehrter Kraft oder mit Hilfe der anderen Hand wieder gestreckt werden. Wie der Name Schnappfinger schon sagt, entsteht dann ein deutlich sichtbares Schnappen, welches auch schmerzhaft sein kann. Dieses Phänomen wird als schnellender Finger oder auch Springfinger bezeichnet.
Eine andere Form der Sehnenscheidenentzündung im Bereich der Hand ist die Tendovaginitis stenosans de Quervain. Sie betrifft nur die Strecksehnen im ersten Sehnenfach am Handgelenk.
Ursachen und Risikofaktoren
Der Schnappfinger ist eine häufige Erkrankung - etwa 28 Menschen pro 100.000 Einwohner erkranken jedes Jahr an einer Tendovaginitis stenosans. Das Risiko, im Laufe des Lebens einen Schnappfinger zu entwickeln, liegt bei etwa 2,6 Prozent. Bei Diabetikern ist die Wahrscheinlichkeit sogar auf zehn Prozent erhöht. Frauen sind dabei besonders oft betroffen: Sie bekommen etwa sechs Mal häufiger einen „schnellenden Finger“ als Männer.
Ursachen und Risikofaktoren
Bei einer Tendovaginitis stenosans ist die Beugesehne des betroffenen Fingers auf Höhe des Grundgelenks knötchenartig verdickt. In der Folge kann die Sehne nicht mehr ungehindert durch das straffe Ringband (das sogenannte A1-Ringband) gleiten, das die Sehnenscheide (in welcher die Sehne verläuft) am Knochen befestigt. Der betroffene Finger kann dadurch oft nur noch ruckartig gebeugt oder gestreckt werden (Schnapp-Phänomen).
In vielen Fällen bleibt die Ursache für den Schnappfinger unbekannt. Ansonsten gelten chronische Überlastungen von Fingern und Händen als häufige Ursache, etwa im Beruf. Auch entzündliche Erkrankungen wie beispielsweise Gicht, Rheuma und Stoffwechselerkrankungen wie Diabetes mellitus werden als Grund für eine Tendovaginitis stenosans in Betracht gezogen.
Es gibt zudem eine angeborene Form des Schnappfingers, und zwar ein angeborener gebeugter Daumen (Pollex flexus congenitus). Die betroffenen Kinder kommen bereits mit einer verdickten Daumen-Beugesehne auf die Welt.
Symptome
Die Schwellung kann unterschiedlich stark ausgeprägt sein, sodass die Symptome beim Schnappfinger verschieden stark sein können. Zu Beginn der Krankheit beschreiben Patienten häufig eine Steifigkeit des betroffenen Fingers, besonders morgens. Meist kann der „Sehnenknoten“ in der Höhe der Mittelhandköpfchen getastet werden. Man kann dann eine mit den Beugesehnen verschiebliche druckschmerzhafte Schwellung fühlen. Unspezifische Schmerzen und ein Spannungsgefühl können die Tendovaginitis stenosans begleiten.
Im fortgeschrittenen Krankheitsstadium tritt gelegentlich oder ständig das typische Schnapp-Phänomen auf: Durch die knotenartige Verdickung kann die Sehne nur mit erhöhtem Kraftaufwand und dann plötzlich („schnellend“) durch das Ringband gleiten, was nicht unbedingt mit Schmerzen verbunden ist. Das Schnapp-Phänomen tritt oft beim Versuch auf, den Finger zu strecken. Steckt eine rheumatische Erkrankung hinter dem Schnappfinger, ist eher die Beugung blockiert.
Schreitet die Tendovaginitis stenosans weiter fort, wird der betroffene Finger gelegentlich oder ständig in Beugestellung eingeklemmt. Nur unter Schmerzen kann er aktiv oder passiv (etwa mithilfe der anderen Hand) gestreckt werden, wobei – und irgendwann sogar überhaupt nicht mehr.
Die Schmerzen bei einem Schnappfinger werden nicht nur am Ort der Bewegungshemmung, sondern auch streckseitig über den Gelenken verspürt.
Untersuchungen und Diagnostik
Der Schnappfinger lässt sich rein klinisch diagnostizieren. Beim passiven Bewegen des Fingers zeigt sich meist ein schnellender Daumen oder ein schnellender Finger, und zwar besonders morgens. Patienten berichten auch häufig von einem Druckschmerz im Bereich des Ringbands, der sich beim Bewegen des Fingers verstärkt. Auf der Handfläche ist manchmal am Mittelhandköpfchen ein Knoten zu tasten. In einigen Fällen kann die Tendovaginitis stenosans auch im Ultraschall genauer betrachtet werden.
Behandlung
Ein schnellender Finger wird in frühen Stadien oft konservativ behandelt. Ein Erfolg stellt sich aber meist nur vorübergehend ein, sodass dann doch häufig operiert wird.
Physiotherapie & Mobilisation
Im Rahmen der konservativen Behandlung können entzündungshemmende Medikamente eingesetzt werden, etwa entzündungshemmende Salben oder auch Kortison-Injektionen. Eventuell wird der betroffene Finger für einige Zeit ruhig gestellt. Die Schwellung und die Schmerzen lassen sich oft durch lokale Kühlung lindern. Nach Abklingen der Symptome können sanfte Bewegungsübungen unter physiotherapeutischer Anleitung hilfreich sein.
Schnellender Finger: OP
Um den Schnappfinger zu operieren, ist meist nur eine lokale Betäubung notwendig. Der Chirurg setzt einen kleinen Hautschnitt und spaltet dann das erste Ringband am betroffenen Finger in Längsachse. Des Weiteren wird er bei Bedarf entzündete Sehnengleitgewebe entfernen. Anschließend überprüft der Chirurg, ob die Sehne nun frei gleiten kann, bevor er die Wunde wieder vernäht.
Schnappfinger-OP: Komplikation
Die häufigste Komplikation bei der chirurgischen Schnappfinger-Therapie ist, dass das benachbarte Gefäß-Nerven-Bündel verletzt wird. Besonders aufpassen wird der Chirurg auf den oberflächlichen Ast des Radialisnervs (Ramus superficialis nervi radials).
Krankheitsverlauf und Prognose
Die Operation beseitigt in der Regel den Schnappfinger. Übungen zur Mobilisierung der Finger sollten bald nach dem Eingriff begonnen werden, um Verwachsungen zu vermeiden.
Die Tendovaginitis stenosans kann an allen Beugesehnen der Finger auftreten. Am häufigsten von der Sehnenscheidenentzündung betroffen sind die am meisten belasteten Finger, also Mittelfinger und Daumen („schnellender Daumen“), aber auch der Ringfinger. Wird der betroffene Finger gebeugt, bleibt er zunächst in der gebeugten Stellung hängen und kann nur mit vermehrter Kraft oder mit Hilfe der anderen Hand wieder gestreckt werden. Wie der Name Schnappfinger schon sagt, entsteht dann ein deutlich sichtbares Schnappen, welches auch schmerzhaft sein kann. Dieses Phänomen wird als schnellender Finger oder auch Springfinger bezeichnet.
Eine andere Form der Sehnenscheidenentzündung im Bereich der Hand ist die Tendovaginitis stenosans de Quervain. Sie betrifft nur die Strecksehnen im ersten Sehnenfach am Handgelenk.
Ursachen und Risikofaktoren
Der Schnappfinger ist eine häufige Erkrankung - etwa 28 Menschen pro 100.000 Einwohner erkranken jedes Jahr an einer Tendovaginitis stenosans. Das Risiko, im Laufe des Lebens einen Schnappfinger zu entwickeln, liegt bei etwa 2,6 Prozent. Bei Diabetikern ist die Wahrscheinlichkeit sogar auf zehn Prozent erhöht. Frauen sind dabei besonders oft betroffen: Sie bekommen etwa sechs Mal häufiger einen „schnellenden Finger“ als Männer.
Ursachen und Risikofaktoren
Bei einer Tendovaginitis stenosans ist die Beugesehne des betroffenen Fingers auf Höhe des Grundgelenks knötchenartig verdickt. In der Folge kann die Sehne nicht mehr ungehindert durch das straffe Ringband (das sogenannte A1-Ringband) gleiten, das die Sehnenscheide (in welcher die Sehne verläuft) am Knochen befestigt. Der betroffene Finger kann dadurch oft nur noch ruckartig gebeugt oder gestreckt werden (Schnapp-Phänomen).
In vielen Fällen bleibt die Ursache für den Schnappfinger unbekannt. Ansonsten gelten chronische Überlastungen von Fingern und Händen als häufige Ursache, etwa im Beruf. Auch entzündliche Erkrankungen wie beispielsweise Gicht, Rheuma und Stoffwechselerkrankungen wie Diabetes mellitus werden als Grund für eine Tendovaginitis stenosans in Betracht gezogen.
Es gibt zudem eine angeborene Form des Schnappfingers, und zwar ein angeborener gebeugter Daumen (Pollex flexus congenitus). Die betroffenen Kinder kommen bereits mit einer verdickten Daumen-Beugesehne auf die Welt.
Symptome
Die Schwellung kann unterschiedlich stark ausgeprägt sein, sodass die Symptome beim Schnappfinger verschieden stark sein können. Zu Beginn der Krankheit beschreiben Patienten häufig eine Steifigkeit des betroffenen Fingers, besonders morgens. Meist kann der „Sehnenknoten“ in der Höhe der Mittelhandköpfchen getastet werden. Man kann dann eine mit den Beugesehnen verschiebliche druckschmerzhafte Schwellung fühlen. Unspezifische Schmerzen und ein Spannungsgefühl können die Tendovaginitis stenosans begleiten.
Im fortgeschrittenen Krankheitsstadium tritt gelegentlich oder ständig das typische Schnapp-Phänomen auf: Durch die knotenartige Verdickung kann die Sehne nur mit erhöhtem Kraftaufwand und dann plötzlich („schnellend“) durch das Ringband gleiten, was nicht unbedingt mit Schmerzen verbunden ist. Das Schnapp-Phänomen tritt oft beim Versuch auf, den Finger zu strecken. Steckt eine rheumatische Erkrankung hinter dem Schnappfinger, ist eher die Beugung blockiert.
Schreitet die Tendovaginitis stenosans weiter fort, wird der betroffene Finger gelegentlich oder ständig in Beugestellung eingeklemmt. Nur unter Schmerzen kann er aktiv oder passiv (etwa mithilfe der anderen Hand) gestreckt werden, wobei – und irgendwann sogar überhaupt nicht mehr.
Die Schmerzen bei einem Schnappfinger werden nicht nur am Ort der Bewegungshemmung, sondern auch streckseitig über den Gelenken verspürt.
Untersuchungen und Diagnostik
Der Schnappfinger lässt sich rein klinisch diagnostizieren. Beim passiven Bewegen des Fingers zeigt sich meist ein schnellender Daumen oder ein schnellender Finger, und zwar besonders morgens. Patienten berichten auch häufig von einem Druckschmerz im Bereich des Ringbands, der sich beim Bewegen des Fingers verstärkt. Auf der Handfläche ist manchmal am Mittelhandköpfchen ein Knoten zu tasten. In einigen Fällen kann die Tendovaginitis stenosans auch im Ultraschall genauer betrachtet werden.
Behandlung
Ein schnellender Finger wird in frühen Stadien oft konservativ behandelt. Ein Erfolg stellt sich aber meist nur vorübergehend ein, sodass dann doch häufig operiert wird.
Physiotherapie & Mobilisation
Im Rahmen der konservativen Behandlung können entzündungshemmende Medikamente eingesetzt werden, etwa entzündungshemmende Salben oder auch Kortison-Injektionen. Eventuell wird der betroffene Finger für einige Zeit ruhig gestellt. Die Schwellung und die Schmerzen lassen sich oft durch lokale Kühlung lindern. Nach Abklingen der Symptome können sanfte Bewegungsübungen unter physiotherapeutischer Anleitung hilfreich sein.
Schnellender Finger: OP
Um den Schnappfinger zu operieren, ist meist nur eine lokale Betäubung notwendig. Der Chirurg setzt einen kleinen Hautschnitt und spaltet dann das erste Ringband am betroffenen Finger in Längsachse. Des Weiteren wird er bei Bedarf entzündete Sehnengleitgewebe entfernen. Anschließend überprüft der Chirurg, ob die Sehne nun frei gleiten kann, bevor er die Wunde wieder vernäht.
Schnappfinger-OP: Komplikation
Die häufigste Komplikation bei der chirurgischen Schnappfinger-Therapie ist, dass das benachbarte Gefäß-Nerven-Bündel verletzt wird. Besonders aufpassen wird der Chirurg auf den oberflächlichen Ast des Radialisnervs (Ramus superficialis nervi radials).
Krankheitsverlauf und Prognose
Die Operation beseitigt in der Regel den Schnappfinger. Übungen zur Mobilisierung der Finger sollten bald nach dem Eingriff begonnen werden, um Verwachsungen zu vermeiden.
Schön & Selbstbewusst

Es gibt wohl kaum einen Begriff, der so abstrakt und weitläufig sein kann wie „Schönheit“
Was ist Schönheit?
Schönheit liegt im Auge des Betrachters und ist somit von Wertvorstellungen und Bewertungszielen geprägt / abhängig.
Schön ist, was einen angenehmen Eindruck hinterlässt.
Schön ist eine Person mit guten Charakterzügen und gutem Wesen.
Schönheit ist die Erscheinung eines Menschen, Tieres, einer anderen organischen Lebensform oder einer Gegebenheit (Situation, Musik, Bild,…), bei der Proportion und Erscheinungsbild im Einklang mit dem Umfeld harmonieren, bei dem man nichts ändern, zufügen oder entfernen möchte.
Schön ist man auch, wenn man sich in seiner Haut wohl fühlt, zufrieden mit sich selbst ist, mit sich und seiner Umwelt im Einklang steht und dies nach Aussen ausstrahlt.
Ist Schönheit Frage der Gene? Mit diesen Tricks sehen Sie bestimmt jeden Tag toll aus - und fühlen sich auch so:
Lächeln
Untersuchungen haben gezeigt, dass Menschen, die fröhlich gucken, als schöner eingeschätzt werden. Mit Lächeln kann man sogar das eigene Hirn umprogrammieren: Lächeln wirkt positiv auf die Stimmung, auch wenn uns im ersten Moment gar nicht danach ist.
Freude macht auch breites Lachen. Dabei spielen gesunde Zähne und Zahnfleisch eine wichtige Rolle.
Also lächle, Du wirst sehen, die Welt lächelt zurück!
Haltung bewahren
Lässt man die Schultern hängen, fühlt man sich klein und man wird weniger wahrgenommen. Man wird Sie aber bestimmt nicht übersehen, egal ob Sie 1.80 m oder 1.55 m gross sind, wenn Sie den Kopf heben, die Schulterblätter zusammen ziehen, Bauch und Po etwas anspannen. Seien Sie sich bewusst und nehmen Sie den Raum ein, den Sie benötigen.
Haarfarbe passend zum Hautton
Meist entscheiden feine Nuancen darüber, ob der Teint optisch aufblüht, weil Ihnen Ihre Haarfarbe gut zu Gesicht steht. Coiffeure verstehen sich darin, die optimale Haarfarbe, die Ihrem Hautton schmeichelt, wenn nötig zu kreieren.
Streicheleinheiten
Wissen Sie, wie Sie sich anfühlen? Nehmen Sie sich eine halbe Stunde Zeit, legen Ihre Lieblings-CD in den Player und massieren Sie Ihre Füsse, Beine, Arme und den Rest Ihres Körpers. Nehmen Sie Ihn in allen Facetten wahr und lernen ihn so zu mögen, wie er ist, mit all seinen rauen und weichen Seiten. Das aktiviert das Selbst-Bewusstsein.
Locker bleiben
Hängende Schultern, verhärtete Nackenmuskulatur, schmerzendes Kreuz: Verspannungen beeinträchtigen das äussere Erscheinungsbild mehr als man denkt. Gönnen Sie sich zum Beispiel bei der Computerarbeit genügend Pausen, in denen Sie aufstehen, kurz herumlaufen, sich eventuell sogar kurz hinlegen und entspannen. Oft hilft es auch, wenn man in die Ferne blickt und den Kopf sanft kreist. Am Ende eines anstrengenden Tages, kann eine warmes Bad oder eine Massage Wunder bewirken.
Positive Handlungen
Wissen Sie, was Ihnen gut tut? Was oder Wo können Sie abschalten oder einfach nur geniessen? Musik, Bewegung, feines Essen, Zeichnen, Pflanzen, Duft, sinnliche Pflege, Gesellschaft, Ruhe oder das Engagement für Dinge, die einem wirklich wichtig sind im Leben – jeder Mensch hat seinen individuellen Weg, positive Gefühle und Empfindungen in sich zu wecken.
Haut, Haar und Nägel
Die Haut, sowie Haare und Nägel sind Organe, die unsere Befindlichkeit nach Aussen tragen / sichtbar machen. Sind wir gestresst, haben wir Schuppen, kauen an den Nägeln oder bekommen Hautrötungen. Nägel, Haut und Haare können aber auch durch Umwelteinflüsse rau, brüchig oder spröde werden. Tägliche Pflege mit Spülungen und Cremes tun uns gut und lassen uns strahlen.
Körpergefühl steigern
Setzen Sie sich an Ihren Lieblingsort und schliessen Sie die Augen. Versuchen Sie sich bewusst nur auf sich zu konzentrieren. Was geht in Ihnen vor? Nehmen Sie sich in allen Facetten wahr, egal ob traurig, wütend, müde oder kribbelig – schenken Sie sich mehr Zeit und Aufmerksamkeit um sich selber wahrzunehmen und das Körpergefühl zu steigern. Zusätzlich wir das Körpergefühl auch bei einer sportlichen Betätigung gesteigert. Egal ob Nordic Walking, Yoga, Pilates oder Radeln – Hauptsache, Sie haben Spass dran. Im Besonderen kann man das Gefühl für Rhythmus und Körperspannung beim Tanzen erlernen und erhöhen. Man fühlt sich einfach grossartig und bekommt ein ganz anderes Selbstbewusstsein – auch jenseits der Tanzfläche.
Vorzüge betonen
Statt mit (Beauty-) Problemen zu hadern, machen Sie sich lieber Ihre Stärken bewusst und unterstreichen Sie diese. Unterstreichen Sie geschwungene Lippen mit einer passenden Lippenstiftfarbe, setzen Sie Ihre langen Wimpern in Szene, zeigen Sie schöne Beine statt sie zu verhüllen.
Vermeiden Sie an Ihren negativen (Charakter-)Eigenschaften herumzunörgeln, lenken Sie Ihre Aufmerksamkeit Ihren positiven Fähigkeiten.
Blickkontakt suchen
Ob Sie bei anderen ankommen oder nicht, entscheiden lediglich 3 Sekunden. Nutzen Sie diese für Ihre Eigenpropaganda. Sympathisch, glaubwürdig und selbstbewusst wirkt derjenige, der dem Blick des Gegenübers freundlich und offen begegnet. Das ist sowohl nützlich im Job, als auch förderlich beim Flirt. Den Blickkontakt auch während des Gesprächs halten, dies zeugt von Interesse und schafft Vertrauen.
Bleiben Sie sich treu
Jeder Mensch ist einzigartig und hat Vorzüge, die ein anderer nicht hat und umgekehrt. Sind Sie mal unsicher oder haben das Gefühl nicht Ihr „Ding“ machen zu können? Steigen Sie aus dem Fluss der Eintönigkeit aus, schwimmen Sie gegen den Strom, trauen Sie sich etwas anderes zu tun, sich anders anzuziehen, sich anders zu geben – seien Sie sich selbst.
Was ist Schönheit?
Schönheit liegt im Auge des Betrachters und ist somit von Wertvorstellungen und Bewertungszielen geprägt / abhängig.
Schön ist, was einen angenehmen Eindruck hinterlässt.
Schön ist eine Person mit guten Charakterzügen und gutem Wesen.
Schönheit ist die Erscheinung eines Menschen, Tieres, einer anderen organischen Lebensform oder einer Gegebenheit (Situation, Musik, Bild,…), bei der Proportion und Erscheinungsbild im Einklang mit dem Umfeld harmonieren, bei dem man nichts ändern, zufügen oder entfernen möchte.
Schön ist man auch, wenn man sich in seiner Haut wohl fühlt, zufrieden mit sich selbst ist, mit sich und seiner Umwelt im Einklang steht und dies nach Aussen ausstrahlt.
Ist Schönheit Frage der Gene? Mit diesen Tricks sehen Sie bestimmt jeden Tag toll aus - und fühlen sich auch so:
Lächeln
Untersuchungen haben gezeigt, dass Menschen, die fröhlich gucken, als schöner eingeschätzt werden. Mit Lächeln kann man sogar das eigene Hirn umprogrammieren: Lächeln wirkt positiv auf die Stimmung, auch wenn uns im ersten Moment gar nicht danach ist.
Freude macht auch breites Lachen. Dabei spielen gesunde Zähne und Zahnfleisch eine wichtige Rolle.
Also lächle, Du wirst sehen, die Welt lächelt zurück!
Haltung bewahren
Lässt man die Schultern hängen, fühlt man sich klein und man wird weniger wahrgenommen. Man wird Sie aber bestimmt nicht übersehen, egal ob Sie 1.80 m oder 1.55 m gross sind, wenn Sie den Kopf heben, die Schulterblätter zusammen ziehen, Bauch und Po etwas anspannen. Seien Sie sich bewusst und nehmen Sie den Raum ein, den Sie benötigen.
Haarfarbe passend zum Hautton
Meist entscheiden feine Nuancen darüber, ob der Teint optisch aufblüht, weil Ihnen Ihre Haarfarbe gut zu Gesicht steht. Coiffeure verstehen sich darin, die optimale Haarfarbe, die Ihrem Hautton schmeichelt, wenn nötig zu kreieren.
Streicheleinheiten
Wissen Sie, wie Sie sich anfühlen? Nehmen Sie sich eine halbe Stunde Zeit, legen Ihre Lieblings-CD in den Player und massieren Sie Ihre Füsse, Beine, Arme und den Rest Ihres Körpers. Nehmen Sie Ihn in allen Facetten wahr und lernen ihn so zu mögen, wie er ist, mit all seinen rauen und weichen Seiten. Das aktiviert das Selbst-Bewusstsein.
Locker bleiben
Hängende Schultern, verhärtete Nackenmuskulatur, schmerzendes Kreuz: Verspannungen beeinträchtigen das äussere Erscheinungsbild mehr als man denkt. Gönnen Sie sich zum Beispiel bei der Computerarbeit genügend Pausen, in denen Sie aufstehen, kurz herumlaufen, sich eventuell sogar kurz hinlegen und entspannen. Oft hilft es auch, wenn man in die Ferne blickt und den Kopf sanft kreist. Am Ende eines anstrengenden Tages, kann eine warmes Bad oder eine Massage Wunder bewirken.
Positive Handlungen
Wissen Sie, was Ihnen gut tut? Was oder Wo können Sie abschalten oder einfach nur geniessen? Musik, Bewegung, feines Essen, Zeichnen, Pflanzen, Duft, sinnliche Pflege, Gesellschaft, Ruhe oder das Engagement für Dinge, die einem wirklich wichtig sind im Leben – jeder Mensch hat seinen individuellen Weg, positive Gefühle und Empfindungen in sich zu wecken.
Haut, Haar und Nägel
Die Haut, sowie Haare und Nägel sind Organe, die unsere Befindlichkeit nach Aussen tragen / sichtbar machen. Sind wir gestresst, haben wir Schuppen, kauen an den Nägeln oder bekommen Hautrötungen. Nägel, Haut und Haare können aber auch durch Umwelteinflüsse rau, brüchig oder spröde werden. Tägliche Pflege mit Spülungen und Cremes tun uns gut und lassen uns strahlen.
Körpergefühl steigern
Setzen Sie sich an Ihren Lieblingsort und schliessen Sie die Augen. Versuchen Sie sich bewusst nur auf sich zu konzentrieren. Was geht in Ihnen vor? Nehmen Sie sich in allen Facetten wahr, egal ob traurig, wütend, müde oder kribbelig – schenken Sie sich mehr Zeit und Aufmerksamkeit um sich selber wahrzunehmen und das Körpergefühl zu steigern. Zusätzlich wir das Körpergefühl auch bei einer sportlichen Betätigung gesteigert. Egal ob Nordic Walking, Yoga, Pilates oder Radeln – Hauptsache, Sie haben Spass dran. Im Besonderen kann man das Gefühl für Rhythmus und Körperspannung beim Tanzen erlernen und erhöhen. Man fühlt sich einfach grossartig und bekommt ein ganz anderes Selbstbewusstsein – auch jenseits der Tanzfläche.
Vorzüge betonen
Statt mit (Beauty-) Problemen zu hadern, machen Sie sich lieber Ihre Stärken bewusst und unterstreichen Sie diese. Unterstreichen Sie geschwungene Lippen mit einer passenden Lippenstiftfarbe, setzen Sie Ihre langen Wimpern in Szene, zeigen Sie schöne Beine statt sie zu verhüllen.
Vermeiden Sie an Ihren negativen (Charakter-)Eigenschaften herumzunörgeln, lenken Sie Ihre Aufmerksamkeit Ihren positiven Fähigkeiten.
Blickkontakt suchen
Ob Sie bei anderen ankommen oder nicht, entscheiden lediglich 3 Sekunden. Nutzen Sie diese für Ihre Eigenpropaganda. Sympathisch, glaubwürdig und selbstbewusst wirkt derjenige, der dem Blick des Gegenübers freundlich und offen begegnet. Das ist sowohl nützlich im Job, als auch förderlich beim Flirt. Den Blickkontakt auch während des Gesprächs halten, dies zeugt von Interesse und schafft Vertrauen.
Bleiben Sie sich treu
Jeder Mensch ist einzigartig und hat Vorzüge, die ein anderer nicht hat und umgekehrt. Sind Sie mal unsicher oder haben das Gefühl nicht Ihr „Ding“ machen zu können? Steigen Sie aus dem Fluss der Eintönigkeit aus, schwimmen Sie gegen den Strom, trauen Sie sich etwas anderes zu tun, sich anders anzuziehen, sich anders zu geben – seien Sie sich selbst.
Schuppenflechte
Um mehr über die Schuppenflechte zu erfahren, sehen Sie sich bitte den Artikel unter Psoriasis an.
Schwarzkümmelöl

Natürlich heilen mit Schwarzkümmel
Der Schwarzkümmelstrauch wird in grossen Oasen der ägyptischen Wüste angebaut. Die milchigen Blüten mit mohnähnlichen Kapseln enthalten die Samenkörner, deren aromatischer Duft an Anis erinnert. Die vielfältige und intensive Wirkung des Schwarzkümmels ergibt sich aus der Kombination von ätherischen Ölen und essentiellen, ungesättigten Fettsäuren. Diese stabilisieren die Zellmembranen, können Immunreaktionen wie Allergien unterbinden und stärken die Abwehr bei Pollen- und Stauballergikern, Asthmatikern, Akne- und Neurodermitis-Patienten. Die alten Ägypter betrachteten den Schwarzkümmel als Allheilmittel. Der Prophet Mohammed schreibt in seiner Schrift Hadith: "Schwarzkümmel heilt jede Krankheit, ausser den Tod". Schwarzkümmel wurde sogar den Toten mitgegeben. So fand man im Grab von Pharao Tutenchamunein Fläschchen Schwarzkümmelöl.
An mehr als 600 Personen hat man das ägyptische Schwarzkümmelöl erfolgreich getestet.Bei über70% der Patienten wurde eine massive Besserung allergischer Krankheiten festgestellt. Darunter waren Staub- und Pollenallergiker, Akne- und Neurodermitiserkrankungen, Asthmapatienten und solche, die ganz allgemein abwehrgeschwächt und daher in hohem Masse infektanfällig waren. Dies bestätigt die Wirkung, die der Gewürzpflanze schon im Orient bei allen Arten von Allergien, Entzündungen, Bronchitis, Asthma und Hauterkrankungen zugesprochen wurde.
Heuschnupfen jetzt vorbeugen
Heuschnupfen trägt den Namen eigentlich zu Unrecht, weil Heu an sich nicht der Auslöser dieser Überreaktion des Körpers ist. Es sind vielmehr die Blütenpollen der Sträucher, Gräser und Bäume, welche die unangenehmen Symptome verursachen. Zahlreiche Fälle von Patienten sind dokumentiert, die in jedem Frühjahr von schweren Pollenallergien heimgesucht wurden und die nach regelmässiger Einnahme von Schwarzkümmelöl völlig beschwerdefrei geblieben sind. Bewährt hat sich die frühzeitige tägliche Einnahme (ab Januar) von 3x1 Schwarzkümmelöl-Kapseln. Sobald die Flugzeit der Pollen ansteht, empfiehlt sich eine Dosis von 3x2 Kapseln.
Schwarzkümmelöl bei Akne
Die häufigste Form von Akne entsteht durch eine besonders starke Talgabsonderung einerseits und durch eine Verstopfung der überaktiven Talgdrüsen andererseits. Mit Schwarzkümmelöl bekommt man ein wirksames Mittel gegen Akne in die Hand. Schon nach zwei Wochen regelmässiger Einnahme (dreimal täglich eine bis zwei Kapseln) bessert sich meist das Akne typische Bild.
Schwarzkümmelöl bei Allergien
Allergien sind fehlgeleitete Reaktionen des Immunsystems auf eigentlich völlig harmlose und teilweise sogar körpereigene Substanzen. Die hohe Wirksamkeit von Schwarzkümmel bei Allergien ist zweifellos erwiesen. Die erste Besserung der Symptome stellt sich oft schon nach ein bis zwei Wochen ein. Als Tagesdosis sind dreimal eine bis zwei Kapseln zu empfehlen.
Schwarzkümmel bei Neurodermitis
Neurodermitis verursacht quälenden Juckreiz. Die erkrankte Haut ist glanzlos und trocken, weil die Talg- und Schweissdrüsen kaum arbeiten. Die befallenen Stellen sind ausserdem auffallend grob strukturiert. Fast 20 Prozent der Neurodermitispatienten leiden ausserdem an Bronchialasthma, über zehn Prozent an Heuschnupfen. Ägyptisches Schwarzkümmelöl ist ganz besonders geeignet für eine Neurodermitistherapie. Es nimmt den Patienten den Juckreiz, stabilisiert deren überschiessendes Immunsystem und fördert die Abheilung der entzündeten Hautpartien. Als Tagesdosis werden dreimal täglich eine bis zwei Kapseln empfohlen.
Der Schwarzkümmelstrauch wird in grossen Oasen der ägyptischen Wüste angebaut. Die milchigen Blüten mit mohnähnlichen Kapseln enthalten die Samenkörner, deren aromatischer Duft an Anis erinnert. Die vielfältige und intensive Wirkung des Schwarzkümmels ergibt sich aus der Kombination von ätherischen Ölen und essentiellen, ungesättigten Fettsäuren. Diese stabilisieren die Zellmembranen, können Immunreaktionen wie Allergien unterbinden und stärken die Abwehr bei Pollen- und Stauballergikern, Asthmatikern, Akne- und Neurodermitis-Patienten. Die alten Ägypter betrachteten den Schwarzkümmel als Allheilmittel. Der Prophet Mohammed schreibt in seiner Schrift Hadith: "Schwarzkümmel heilt jede Krankheit, ausser den Tod". Schwarzkümmel wurde sogar den Toten mitgegeben. So fand man im Grab von Pharao Tutenchamunein Fläschchen Schwarzkümmelöl.
An mehr als 600 Personen hat man das ägyptische Schwarzkümmelöl erfolgreich getestet.Bei über70% der Patienten wurde eine massive Besserung allergischer Krankheiten festgestellt. Darunter waren Staub- und Pollenallergiker, Akne- und Neurodermitiserkrankungen, Asthmapatienten und solche, die ganz allgemein abwehrgeschwächt und daher in hohem Masse infektanfällig waren. Dies bestätigt die Wirkung, die der Gewürzpflanze schon im Orient bei allen Arten von Allergien, Entzündungen, Bronchitis, Asthma und Hauterkrankungen zugesprochen wurde.
Heuschnupfen jetzt vorbeugen
Heuschnupfen trägt den Namen eigentlich zu Unrecht, weil Heu an sich nicht der Auslöser dieser Überreaktion des Körpers ist. Es sind vielmehr die Blütenpollen der Sträucher, Gräser und Bäume, welche die unangenehmen Symptome verursachen. Zahlreiche Fälle von Patienten sind dokumentiert, die in jedem Frühjahr von schweren Pollenallergien heimgesucht wurden und die nach regelmässiger Einnahme von Schwarzkümmelöl völlig beschwerdefrei geblieben sind. Bewährt hat sich die frühzeitige tägliche Einnahme (ab Januar) von 3x1 Schwarzkümmelöl-Kapseln. Sobald die Flugzeit der Pollen ansteht, empfiehlt sich eine Dosis von 3x2 Kapseln.
Schwarzkümmelöl bei Akne
Die häufigste Form von Akne entsteht durch eine besonders starke Talgabsonderung einerseits und durch eine Verstopfung der überaktiven Talgdrüsen andererseits. Mit Schwarzkümmelöl bekommt man ein wirksames Mittel gegen Akne in die Hand. Schon nach zwei Wochen regelmässiger Einnahme (dreimal täglich eine bis zwei Kapseln) bessert sich meist das Akne typische Bild.
Schwarzkümmelöl bei Allergien
Allergien sind fehlgeleitete Reaktionen des Immunsystems auf eigentlich völlig harmlose und teilweise sogar körpereigene Substanzen. Die hohe Wirksamkeit von Schwarzkümmel bei Allergien ist zweifellos erwiesen. Die erste Besserung der Symptome stellt sich oft schon nach ein bis zwei Wochen ein. Als Tagesdosis sind dreimal eine bis zwei Kapseln zu empfehlen.
Schwarzkümmel bei Neurodermitis
Neurodermitis verursacht quälenden Juckreiz. Die erkrankte Haut ist glanzlos und trocken, weil die Talg- und Schweissdrüsen kaum arbeiten. Die befallenen Stellen sind ausserdem auffallend grob strukturiert. Fast 20 Prozent der Neurodermitispatienten leiden ausserdem an Bronchialasthma, über zehn Prozent an Heuschnupfen. Ägyptisches Schwarzkümmelöl ist ganz besonders geeignet für eine Neurodermitistherapie. Es nimmt den Patienten den Juckreiz, stabilisiert deren überschiessendes Immunsystem und fördert die Abheilung der entzündeten Hautpartien. Als Tagesdosis werden dreimal täglich eine bis zwei Kapseln empfohlen.
Smoothies

Flüssige Früchte aus dem Supermarkt
„Smoothies to go, einfach genial“ – das werden wohl so manche Menschen denken. Doch was zum Trend wurde und aus dem Supermarkt stammt, täuscht:
Zähne
Die meist aus püriertem Obst bestehenden Produkte greifen die Zähne stärker an, als der Genuss der ganzen Frucht, da bei dem Flüssigkonsum weniger Speichel produziert wird. Beim Kauen wird der Speichel angeregt, dieser schützt die Zähne vor Säure und Fruchtzucker.
Vitamine
Zudem ist der Gehalt an wichtigen Inhaltsstoffen in industriell hergestellten Smoothies wesentlich geringer als bei direktem Obst- oder Gemüseverzehr. Denn die Fruchtschalen werden vor dem Pürieren entfernt, um eine cremigere Substanz zu erhalten. Mit der schützenden Hülle gehen dementsprechend eine Reihe von Vitaminen, Ballaststoffen und sekundären Pflanzenstoffen verloren. Zudem wird der Fruchtbrei vor dem Abfüllen erhitzt. Dies tötet zwar mögliche Keime ab, senkt aber auch den Vitamingehalt. In einigen Smoothies stecken zusätzliche Farb- und Konservierungsstoffe, Aromen und Zucker. Teilweise werden die Smoothies sogar mit Fruchtkonzentraten oder Säften gestreckt. Das Endprodukt entspricht schliesslich nicht mehr einem tatsächlichen Smoothie.
Sättigung
Wird die Frucht getrunken statt gegessen, setzt das Sättigungsgefühl später ein, auch wird durch das Pürieren die geschmackliche Vielfalt einer einzigen Frucht eingeschränkt.
Hält was die Werbung verspricht?
Ebenfalls sind auch einige Werbeaussagen mancher Smoothie-Hersteller problematisch. Sie werben damit, dass man nur zwei Ihrer Produkte geniessen muss, um die empfohlene Tagesdosis an Früchten und Gemüse gedeckt zu haben. Diese Mindestempfehlungen basieren auf einer von der Weltgesundheitsorganisation festgelegten Menge von 400 Gramm pro Tag und beziehen sich auf die Verzehrmenge einer aus Entwicklungsländer stammenden Person mit geringerem Obst- und Gemüsekonsum. Die DGE-Empfehlung in den Industriestaaten liegt mit durchschnittlich 650 Gramm weitaus höher.
Gesunde Fruchtbomben
Smoothies frisch zubereitet
Als Zwischenmahlzeiten sind sie ideal, vorausgesetzt sie bestehen aus echtem Fruchtmus und nicht hauptsächlich aus Fruchtsaft, wie manche Fertigprodukte. Am besten ist, man mixt sich die Fruchtdrinks selber, das tolle daran: garantiert frisch und Früchte und Gemüse können frei variiert werden – so ist garantiert immer das drin, was Sie am liebsten mögen.
Mit dem gewissen Extra
Für Smoothies nicht mehr als 3-4 verschiedene Fruchtsorten wählen, denn auch der Geschmack kann zu diffusem Einheitsbrei werden. Dabei benso auf dominante Früchte- und Gemüsesorten achten.
Zerstossenes Eis, Milch oder etwas Rahm sorgen für die cremige Konsistenz. Mit Ahornsirup, Agavendicksaft, Honig oder Birnendicksaft lässt sich der Geschmack von herben Früchten abrunden. Sehr süssen Früchten wird durch Limetten- oder Zitronensaft eine frische Note verliehen. Bei der Auswahl des Obstes gibt es keine Grenzen, alle heimischen und exotischen Früchte sind geeignet. Für Gemüse-Smoothies nimmt man Gemüse, das man roh essen kann: Gurken, Paprika, Tomaten, Sprossen oder Kräuter. Wer es besonders gesund mag, greift auf Bioprodukte zurück.
Zähne
Die meist aus püriertem Obst bestehenden Produkte greifen die Zähne stärker an, als der Genuss der ganzen Frucht, da bei dem Flüssigkonsum weniger Speichel produziert wird. Beim Kauen wird der Speichel angeregt, dieser schützt die Zähne vor Säure und Fruchtzucker.
Vitamine
Zudem ist der Gehalt an wichtigen Inhaltsstoffen in industriell hergestellten Smoothies wesentlich geringer als bei direktem Obst- oder Gemüseverzehr. Denn die Fruchtschalen werden vor dem Pürieren entfernt, um eine cremigere Substanz zu erhalten. Mit der schützenden Hülle gehen dementsprechend eine Reihe von Vitaminen, Ballaststoffen und sekundären Pflanzenstoffen verloren. Zudem wird der Fruchtbrei vor dem Abfüllen erhitzt. Dies tötet zwar mögliche Keime ab, senkt aber auch den Vitamingehalt. In einigen Smoothies stecken zusätzliche Farb- und Konservierungsstoffe, Aromen und Zucker. Teilweise werden die Smoothies sogar mit Fruchtkonzentraten oder Säften gestreckt. Das Endprodukt entspricht schliesslich nicht mehr einem tatsächlichen Smoothie.
Sättigung
Wird die Frucht getrunken statt gegessen, setzt das Sättigungsgefühl später ein, auch wird durch das Pürieren die geschmackliche Vielfalt einer einzigen Frucht eingeschränkt.
Hält was die Werbung verspricht?
Ebenfalls sind auch einige Werbeaussagen mancher Smoothie-Hersteller problematisch. Sie werben damit, dass man nur zwei Ihrer Produkte geniessen muss, um die empfohlene Tagesdosis an Früchten und Gemüse gedeckt zu haben. Diese Mindestempfehlungen basieren auf einer von der Weltgesundheitsorganisation festgelegten Menge von 400 Gramm pro Tag und beziehen sich auf die Verzehrmenge einer aus Entwicklungsländer stammenden Person mit geringerem Obst- und Gemüsekonsum. Die DGE-Empfehlung in den Industriestaaten liegt mit durchschnittlich 650 Gramm weitaus höher.
Gesunde Fruchtbomben
Smoothies frisch zubereitet
Als Zwischenmahlzeiten sind sie ideal, vorausgesetzt sie bestehen aus echtem Fruchtmus und nicht hauptsächlich aus Fruchtsaft, wie manche Fertigprodukte. Am besten ist, man mixt sich die Fruchtdrinks selber, das tolle daran: garantiert frisch und Früchte und Gemüse können frei variiert werden – so ist garantiert immer das drin, was Sie am liebsten mögen.
Mit dem gewissen Extra
Für Smoothies nicht mehr als 3-4 verschiedene Fruchtsorten wählen, denn auch der Geschmack kann zu diffusem Einheitsbrei werden. Dabei benso auf dominante Früchte- und Gemüsesorten achten.
Zerstossenes Eis, Milch oder etwas Rahm sorgen für die cremige Konsistenz. Mit Ahornsirup, Agavendicksaft, Honig oder Birnendicksaft lässt sich der Geschmack von herben Früchten abrunden. Sehr süssen Früchten wird durch Limetten- oder Zitronensaft eine frische Note verliehen. Bei der Auswahl des Obstes gibt es keine Grenzen, alle heimischen und exotischen Früchte sind geeignet. Für Gemüse-Smoothies nimmt man Gemüse, das man roh essen kann: Gurken, Paprika, Tomaten, Sprossen oder Kräuter. Wer es besonders gesund mag, greift auf Bioprodukte zurück.
Sodbrennen
Sodbrennen - das Feuer in unserem Magen
Unser Magensaft ist sehr sauer, kein Wunder, denn seine Aufgabe besteht darin die Nahrung zu zerkleinern und Mikroorganismen erfolgreich abzutöten. Ein saurer Magensaft ist daher essentiell.
Zwischen Speiseröhre und Magen befindet sich ein Ringmuskel, der einen Rückfluss des Mageninhalts in die Speiseröhre verhindern soll. Schliesst der Muskel nicht mehr vollständig, kann Speisebrei zusammen mit Magensäure, die von bestimmten Drüsenzellen in der Magenwand gebildet wird, in den unteren Abschnitt der Speiseröhre zurückschwappen. Diese Folge wird als Sodbrennen bezeichnet.
Was kann ich dagegen tun?
Wer unter Sodbrennen leidet, sollte Mineralwasser ohne Kohlensäure oder Kräutertees trinken. Auch haben sich Milch oder Quark als wirkungsvolle Mittel gegen diese Beschwerden bewährt. Beim Schlafen empfehlen Experten sogar ein zusätzliches Kissen zu benutzen.
Das homöopathische Mittel Nux Vomica C30 kann im akuten Zustand stündlich genommen werden. Bei Sodbrennen, das vor allem nachts auftritt, kann Robina D6 das passende Mittel sein. Sodbrennen und saures Aufstossen, das bei sehr ungeduldigen Menschen vorkommt, deutet auf Acidum Sulfuricum D6 hin.
Lassen Sie sich bei uns in der Gesundheitspraxis Schuler für das für Sie geeignete Homoöpathika beraten.
Unser Magensaft ist sehr sauer, kein Wunder, denn seine Aufgabe besteht darin die Nahrung zu zerkleinern und Mikroorganismen erfolgreich abzutöten. Ein saurer Magensaft ist daher essentiell.
Zwischen Speiseröhre und Magen befindet sich ein Ringmuskel, der einen Rückfluss des Mageninhalts in die Speiseröhre verhindern soll. Schliesst der Muskel nicht mehr vollständig, kann Speisebrei zusammen mit Magensäure, die von bestimmten Drüsenzellen in der Magenwand gebildet wird, in den unteren Abschnitt der Speiseröhre zurückschwappen. Diese Folge wird als Sodbrennen bezeichnet.
Was kann ich dagegen tun?
Wer unter Sodbrennen leidet, sollte Mineralwasser ohne Kohlensäure oder Kräutertees trinken. Auch haben sich Milch oder Quark als wirkungsvolle Mittel gegen diese Beschwerden bewährt. Beim Schlafen empfehlen Experten sogar ein zusätzliches Kissen zu benutzen.
Das homöopathische Mittel Nux Vomica C30 kann im akuten Zustand stündlich genommen werden. Bei Sodbrennen, das vor allem nachts auftritt, kann Robina D6 das passende Mittel sein. Sodbrennen und saures Aufstossen, das bei sehr ungeduldigen Menschen vorkommt, deutet auf Acidum Sulfuricum D6 hin.
Lassen Sie sich bei uns in der Gesundheitspraxis Schuler für das für Sie geeignete Homoöpathika beraten.
Sonnenallergie

Sonnenallergie, was nun und was tun?
Viele Menschen zieht es in den Ferien in den Süden, um ausgiebig Sonne zu tanken. Unentspannt werden die Ferien dann, wenn man rote, juckende Hautstellen bekommt. Diese Hautveränderungen treten nicht unmittelbar während der Sonnenbestrahlung auf, sondern etliche Stunden bis zwei Tage danach. Das Erscheinungsbild ist nicht immer gleich; die Hautausschläge unterscheiden sich von Person zu Person und können nebst Rötungen auch Bläschen und Knötchen aufweisen.
Leide ich nun unter Sonnenallergie?
Nicht unbedingt. Treten oben genannte Symptome auf, wird schnell eine Selbstdiagnose gestellt, die lautet dann: Sonnenallergie. Meistens handelt es sich dabei jedoch um keine echte Allergie sondern um eine Unverträglichkeit oder Überempfindlichkeit gegenüber Produktinhaltsstoffen wie Parfümöle. Hierzu gehört zum Beispiel die Mallorca-Akne, die bei vielen Personen auftritt und sehr wahrscheinlich durch bestimmte Komponenten in Sonnen- und Hautcremes in Kombination mit UVA-Einstrahlung ausgelöst wird. Ebenso kann die Mallorca-Alme durch UVA-Besonnung in Solarien entstehen.
Es gibt mehrere Hautkrankheiten, die durch UV-Licht ausgelöst werden. Am weitesten verbreitet ist die polymorphe Lichtdermatose, auch PLD oder Sonnenallergie genannt. Anzeichen dafür sind starke Rötungen, Juckreiz und gar Knötchen. Besonders betroffen sind Stellen, die starker Sonnenbestrahlung ausgesetzt sind. Es sind zwar überwiegend hellhäutige Menschen betroffen aber auch Leute mit stärker pigmentierter Haut können derartig reagieren – wie das entsteht ist jedoch noch nicht abschliessend geklärt. Bis jetzt nimmt man an, dass das Sonnenlicht als Auslöser wirkt. Vermutlich lässt die UV-Strahlung in der Haut sogenannte Photoneoantigene (körpereigene Substanzen?, freie Radikale?) entstehen, auf die das Immunsystem reagiert. Im streng immunologischen Sinn liegt diesen abnormen Reaktionen der Haut auf Sonneneinstrahlung aber keine klassische Allergie zugrunde.
Die schwerste Form ist die Sonnen-Urtikaria. Dabei wird eine durch Sonnenlicht ausgelöste Form der Nesselsucht vermutet. Bereits wenige Minuten nach der Lichtexposition bilden sich juckende Quaddeln, gelegentlich verbunden mit Allgemeinsymptomen wie Blutdruckabfall oder Übelkeit. Sie ist extrem selten, kann aber zu lebensgefährlichem Schock mit Herz-Kreislaufversagen führen. Die Betroffenen müssen sofort ins Krankenhaus.
Was kann ich dagegen tun?
Wie bereits angedeutet, ist eine sinnvolle Prophylaxe eher schwierig, da die Ursachen nicht genau bekannt sind.
Bei zu intensivem Sonnenbad mit Lichtausschlägen und Entzündungen können feuchte oder kühle Umschläge oder äusserlich anwendbare Zubereitungen aus der Apotheke mit dem Wirkstoff Hydrocortisonacetat helfen. Antihistaminika wiederum blockieren bestimmte Botenstoffe im Gewebe, die sonnenallergische Reaktionen auslösen. Die Einnahme kann auch vorbeugend sinnvoll sein.
Haben sich schwere Hautveränderungen entwickelt, ist der Gang zum Hautarzt unvermeidlich.
Bei Polymorpher Lichtdermatose ist ein optimaler Sonnenschutz besonders wichtig. Medikamente lindern Beschwerden, Phototherapie und Photochemotherapie werden bei starken Verläufen eingesetzt.
Sonnenschutz
Für jeden Mensch, egal welchen Hauttyps, ist es sinnvoll, sich optimal vor der Sonne zu schützen (Sonnenbrille, Sonnenhut, Sonnencreme). Denn zu viel Sonne erhöht das Risiko für Hautkrebs und lässt die Haut vorzeitig altern.
Zudem soll die Haut schon im Frühling an die Sonne gewöhnt werden, damit sie nicht plötzlich einer zu grossen Dosis an Sonneneinstrahlung ausgesetzt ist.
Leide ich nun unter Sonnenallergie?
Nicht unbedingt. Treten oben genannte Symptome auf, wird schnell eine Selbstdiagnose gestellt, die lautet dann: Sonnenallergie. Meistens handelt es sich dabei jedoch um keine echte Allergie sondern um eine Unverträglichkeit oder Überempfindlichkeit gegenüber Produktinhaltsstoffen wie Parfümöle. Hierzu gehört zum Beispiel die Mallorca-Akne, die bei vielen Personen auftritt und sehr wahrscheinlich durch bestimmte Komponenten in Sonnen- und Hautcremes in Kombination mit UVA-Einstrahlung ausgelöst wird. Ebenso kann die Mallorca-Alme durch UVA-Besonnung in Solarien entstehen.
Es gibt mehrere Hautkrankheiten, die durch UV-Licht ausgelöst werden. Am weitesten verbreitet ist die polymorphe Lichtdermatose, auch PLD oder Sonnenallergie genannt. Anzeichen dafür sind starke Rötungen, Juckreiz und gar Knötchen. Besonders betroffen sind Stellen, die starker Sonnenbestrahlung ausgesetzt sind. Es sind zwar überwiegend hellhäutige Menschen betroffen aber auch Leute mit stärker pigmentierter Haut können derartig reagieren – wie das entsteht ist jedoch noch nicht abschliessend geklärt. Bis jetzt nimmt man an, dass das Sonnenlicht als Auslöser wirkt. Vermutlich lässt die UV-Strahlung in der Haut sogenannte Photoneoantigene (körpereigene Substanzen?, freie Radikale?) entstehen, auf die das Immunsystem reagiert. Im streng immunologischen Sinn liegt diesen abnormen Reaktionen der Haut auf Sonneneinstrahlung aber keine klassische Allergie zugrunde.
Die schwerste Form ist die Sonnen-Urtikaria. Dabei wird eine durch Sonnenlicht ausgelöste Form der Nesselsucht vermutet. Bereits wenige Minuten nach der Lichtexposition bilden sich juckende Quaddeln, gelegentlich verbunden mit Allgemeinsymptomen wie Blutdruckabfall oder Übelkeit. Sie ist extrem selten, kann aber zu lebensgefährlichem Schock mit Herz-Kreislaufversagen führen. Die Betroffenen müssen sofort ins Krankenhaus.
Was kann ich dagegen tun?
Wie bereits angedeutet, ist eine sinnvolle Prophylaxe eher schwierig, da die Ursachen nicht genau bekannt sind.
Bei zu intensivem Sonnenbad mit Lichtausschlägen und Entzündungen können feuchte oder kühle Umschläge oder äusserlich anwendbare Zubereitungen aus der Apotheke mit dem Wirkstoff Hydrocortisonacetat helfen. Antihistaminika wiederum blockieren bestimmte Botenstoffe im Gewebe, die sonnenallergische Reaktionen auslösen. Die Einnahme kann auch vorbeugend sinnvoll sein.
Haben sich schwere Hautveränderungen entwickelt, ist der Gang zum Hautarzt unvermeidlich.
Bei Polymorpher Lichtdermatose ist ein optimaler Sonnenschutz besonders wichtig. Medikamente lindern Beschwerden, Phototherapie und Photochemotherapie werden bei starken Verläufen eingesetzt.
Sonnenschutz
Für jeden Mensch, egal welchen Hauttyps, ist es sinnvoll, sich optimal vor der Sonne zu schützen (Sonnenbrille, Sonnenhut, Sonnencreme). Denn zu viel Sonne erhöht das Risiko für Hautkrebs und lässt die Haut vorzeitig altern.
Zudem soll die Haut schon im Frühling an die Sonne gewöhnt werden, damit sie nicht plötzlich einer zu grossen Dosis an Sonneneinstrahlung ausgesetzt ist.
- UV-Schutz durch Kleidung: Von Sonnenhut über Blusen und Hemden bis hin zu Hosen – diese Kleidungsstücke halten Sonnenstrahlen zumindest teilweise ab. Mittlerweile gibt es sogar spezielle Textilien, die durch ihre Webart oder Beschichtung besonders gut gegen UV-Strahlen wappnen.
- Mittagssonne meiden: Die UV-Strahlung erreicht zwischen 11 und 15 Uhr ihr Maximum. In diesen Stunden sich lieber drinnen oder im Schatten aufhalten. Ebenso ausgedehnte Sonnenbäder vermeiden.
- Sonnencreme verwenden: Unbedeckte Hautstellen reichlich mit Lichtschutzmittel eincremen. Sie sollten hohe Lichtschutzfaktoren (30 und höher) bevorzugen, welche vor UVA- und UVB-Strahlung schützen und möglichst frei von Duft- und Konservierungsstoffen sind. Fettlose Produkte wie Gels sind besser verträglich. Zudem unterscheiden sich die verschiedenen Lichtschutzmittel auch in der Zusammenstellung von Emulgatoren. Je nach Emulgator kann eine höhere allergische Reaktion ausgelöst werden. Besonders Personen, die unter der Mallorca-Akne leiden sollten auf emulgatorenfreie Sonnenschutzmittel achten. Es empfiehlt sich bei der Auswahl geeigneter Präparate vom Apotheker helfen zu lassen.
Bereits eine Stunde vor der Sonnenexposition die Sonnenmilch auftragen und um Verluste durch Schwitzen auszugleichen, häufiger nachcremen. (Die Schutzdauer verlängert sich dadurch allerdings nicht.)
- Allergiker sollten darauf achten, dass sie Sonnencremes verwenden, die zusätzlich Antioxidantien beinhalten wie z.B. Vitamin E.
- Vorbeugende Einnahme: Unterstützend können Fischölkapseln, Folsäurekapseln, Betakarotin, Kalium und Calcium eingenommen werden.
- Vorsicht auch hinter Fenstern: UVA-Strahlen dringen zu einem gewissen Teil auch durch normales Fensterglas. Sehr empfindliche Personen sollten UV-undurchlässige Folien auf Fenster im Haus und Auto kleben.
Lebensqualität
Personen, die wirklich unter einer starken PLD oder Sonnen-Ultrikaria leiden und in ständiger Furcht vor der Sonne leben, können in ihrer Lebensqualität in nachvollziehbarer Weise deutlich beeinträchtigt sein: Manche Freizeitaktivitäten und Reiseziele müssen womöglich aufgegeben, soziale Kontakte an enge Beschränkungen angepasst werden. Nicht zuletzt erleben die meisten Menschen Sonnenschein als "stimmungsaufhellend", als "Muntermacher". Es ist verständlich, dass sehr ausgeprägte Lichtdermatosen Auswirkungen auf das seelische Befinden haben können. Anhaltender Lichtmangel erhöht das Risiko für depressive Verstimmungen. Im individuellen Fall macht daher eventuell eine psychologische Unterstützung Sinn.
Spagyrik

Unter Spagyrik versteht man die Herstellung von Arzneimitteln mittels alchemistischer Vorgehensweisen. Mit Hilfe chemischer Verfahrenstechniken werden pflanzliche, mineralische und tierische Substanzen zu Spagyrika verarbeitet. Bereits der Name Spagyrik (griechisch: spao = trennen, ageiro = zusammensetzen) sagt etwas über die Vorgehensweise aus. Die Wirkstoffe werden also zunächst getrennt, bearbeitet und dann wieder zusammengeführt. Diese feinstofflich, energetisch hochaktiven Heilmittel sollen auf die Ordnungs- und Steuerungsprozesse des Organismus äusserst regulierend wirken.
Herkunft
Alchemie und Spagyrik wurden im Mittelalter oft gleichgesetzt. Der bekannte Arzt Paracelsus bezeichnete die Spagyrik als angewandte Form der Alchemie zur Herstellung von Heilmitteln. Jedoch war es dann rund 200 Jahre später der homöopathische Arzt Carl Friedrich Zimpel, der mit seinen Studien und Versuchen die heutige Spagyrik mitbegründete.
Herstellung
Trennung
Die Herstellung dieser Heilmittel ist sehr aufwändig, denn die handverlesenen und gereinigten Heilpflanzen müssen zunächst verkleinert werden, bevor sie, unter Zugabe von destilliertem Quellwasser und Hefe, vergären. Der so entstandene Alkohol mit den darin enthaltenen Aromastoffen, leichtflächigen Säuren und ätherischen Ölen wird abdestilliert. Der bei der Trennung gewonnene Pflanzenrückstand wird getrocknet und verbrannt. Bei diesem Vorgang werden alle Giftstoffe, Allergene und andere organische Verbindungen vollständig veraschert. Der eine Teil dieser in Oxide und Carbonate überführten Spurenelemente ist wasserlöslich.
Zusammenführung
Das bei der Trennung gewonnene Kalzinat (in der Asche) wird schliesslich mit dem Destillat wieder zusammengeführt. Spurenelemente und Mineralien werden somit gelöst. Durch die anschliessende Filtration werden die unlöslichen, giftigen Schwermetallsalze abgetrennt. Das Filtrat wird durch eine Potenzierung abgerundet.
So entstehen wohlriechende, effizient wirkende und qualitativ hochwertige Heilmittel. Diese spagyrische Essenzen sind ungiftig, unschädlich und von geringem Alkoholgehalt. Zudem gehören sie zu den wirksamsten und verträglichsten pflanzlichen Arzneimitteln.
Wirkung
Durch den speziellen aufwändigen Herstellungsprozess enthalten die Essenzen eine Dynamik, die im Körper Selbstheilungsprozesse anregen oder unterstützen können. Durch sie wird die natürliche Abwehrreaktion des Körpers (z.B. Fieber) nicht unterdrückt, sondern fördert die Stärkung des Immunsystems und Genesung. Somit wird dazu beigetragen, Krankheiten zu überwinden und nicht zu verdrängen. Spagyrische Heilmittel stärken die Vitalkraft des Organismus und fördern so die Regenerationsprozesse.
Anwendungsmöglichkeiten
Bei einer Vielzahl von chronischen und akuten Krankheiten können spagyrische Essenzen eingesetzt werden. Sie können zur sanften, eigenständigen Therapie oder aber auch als Begleittherapie zu einer homöopathischen oder konventionellen Behandlung, verabreicht werden.
Bei paralleler Verabreichung zu Medikamenten wirken spagyrische Essenzen ergänzend und beschleunigen den heilenden Effekt. Zusätzlich wird die Entgiftung des Körpers angekurbelt, was zu einer spürbaren Entlastung des Stoffwechsels führt.
Individuelle Mischung
Jeder Mensch hat seine Beschwerden, auf die individuell eingegangen werden müssen. Deshalb ermitteln wir gerne, die auf Sie abgestimmte Spagyrik-Komposition.
Herkunft
Alchemie und Spagyrik wurden im Mittelalter oft gleichgesetzt. Der bekannte Arzt Paracelsus bezeichnete die Spagyrik als angewandte Form der Alchemie zur Herstellung von Heilmitteln. Jedoch war es dann rund 200 Jahre später der homöopathische Arzt Carl Friedrich Zimpel, der mit seinen Studien und Versuchen die heutige Spagyrik mitbegründete.
Herstellung
Trennung
Die Herstellung dieser Heilmittel ist sehr aufwändig, denn die handverlesenen und gereinigten Heilpflanzen müssen zunächst verkleinert werden, bevor sie, unter Zugabe von destilliertem Quellwasser und Hefe, vergären. Der so entstandene Alkohol mit den darin enthaltenen Aromastoffen, leichtflächigen Säuren und ätherischen Ölen wird abdestilliert. Der bei der Trennung gewonnene Pflanzenrückstand wird getrocknet und verbrannt. Bei diesem Vorgang werden alle Giftstoffe, Allergene und andere organische Verbindungen vollständig veraschert. Der eine Teil dieser in Oxide und Carbonate überführten Spurenelemente ist wasserlöslich.
Zusammenführung
Das bei der Trennung gewonnene Kalzinat (in der Asche) wird schliesslich mit dem Destillat wieder zusammengeführt. Spurenelemente und Mineralien werden somit gelöst. Durch die anschliessende Filtration werden die unlöslichen, giftigen Schwermetallsalze abgetrennt. Das Filtrat wird durch eine Potenzierung abgerundet.
So entstehen wohlriechende, effizient wirkende und qualitativ hochwertige Heilmittel. Diese spagyrische Essenzen sind ungiftig, unschädlich und von geringem Alkoholgehalt. Zudem gehören sie zu den wirksamsten und verträglichsten pflanzlichen Arzneimitteln.
Wirkung
Durch den speziellen aufwändigen Herstellungsprozess enthalten die Essenzen eine Dynamik, die im Körper Selbstheilungsprozesse anregen oder unterstützen können. Durch sie wird die natürliche Abwehrreaktion des Körpers (z.B. Fieber) nicht unterdrückt, sondern fördert die Stärkung des Immunsystems und Genesung. Somit wird dazu beigetragen, Krankheiten zu überwinden und nicht zu verdrängen. Spagyrische Heilmittel stärken die Vitalkraft des Organismus und fördern so die Regenerationsprozesse.
Anwendungsmöglichkeiten
Bei einer Vielzahl von chronischen und akuten Krankheiten können spagyrische Essenzen eingesetzt werden. Sie können zur sanften, eigenständigen Therapie oder aber auch als Begleittherapie zu einer homöopathischen oder konventionellen Behandlung, verabreicht werden.
Bei paralleler Verabreichung zu Medikamenten wirken spagyrische Essenzen ergänzend und beschleunigen den heilenden Effekt. Zusätzlich wird die Entgiftung des Körpers angekurbelt, was zu einer spürbaren Entlastung des Stoffwechsels führt.
Individuelle Mischung
Jeder Mensch hat seine Beschwerden, auf die individuell eingegangen werden müssen. Deshalb ermitteln wir gerne, die auf Sie abgestimmte Spagyrik-Komposition.
Stress und Burnout

Langfristige Arbeitsanforderungen können überfordern und zur Entstehung eines chronischen Stresszustandes führen. Was also tun, wenn Zeitdruck, Arbeitsumfang oder ständige Veränderungen einen so hohen Stress verursachen, dass die Leistungsfähigkeit, vor allem aber die Gesundheit darunter leidet?
Jeder Betroffene soll sich die Frage stellen, wie er langfristig mit der Situation leben kann, ob es einen Ausgleich im Privatleben gibt, sich die Gefühle und Auswirkungen der Belastung irgendwie reduzieren lassen oder ob (berufliche) Alternativen ins Auge gefasst werden müssen.
Was ist Burnout?
Burnout kommt aus dem Englischen und bedeutet Ausbrennen. Damit wird ein Zustand bezeichnet, bei dem geistige und körperliche Erschöpfung besteht, Lebenslust, innere Begeisterung, Motivation und Leistungsfähigkeit nachlassen.
Oft ist es ein Endzustand einer Entwicklungslinie, die mit idealistischer Begeisterung beginnt, eine Sache, in die man viel Zeit und Aufwand investiert, man aber über frustrierende Erlebnisse und Misserfolge zur Desillusionierung und Apathie, bis zur psychosomatischen Erkrankung führen kann.
Es handelt sich also um eine körperliche, emotionale und geistige Erschöpfung ausgelöst durch Stress aufgrund beruflicher oder anderweitiger Überlastung bei der Lebensbewältigung.
Welches sind mögliche Warnzeichen eines Burnouts?
Jeder Betroffene soll sich die Frage stellen, wie er langfristig mit der Situation leben kann, ob es einen Ausgleich im Privatleben gibt, sich die Gefühle und Auswirkungen der Belastung irgendwie reduzieren lassen oder ob (berufliche) Alternativen ins Auge gefasst werden müssen.
Was ist Burnout?
Burnout kommt aus dem Englischen und bedeutet Ausbrennen. Damit wird ein Zustand bezeichnet, bei dem geistige und körperliche Erschöpfung besteht, Lebenslust, innere Begeisterung, Motivation und Leistungsfähigkeit nachlassen.
Oft ist es ein Endzustand einer Entwicklungslinie, die mit idealistischer Begeisterung beginnt, eine Sache, in die man viel Zeit und Aufwand investiert, man aber über frustrierende Erlebnisse und Misserfolge zur Desillusionierung und Apathie, bis zur psychosomatischen Erkrankung führen kann.
Es handelt sich also um eine körperliche, emotionale und geistige Erschöpfung ausgelöst durch Stress aufgrund beruflicher oder anderweitiger Überlastung bei der Lebensbewältigung.
Welches sind mögliche Warnzeichen eines Burnouts?
- viel Arbeit bei wenig Abwechslung und Ausgleich durch Erholung
- körperliche Symptome wie hoher Blutdruck, Muskelverspannung, schlechter Schlaf
- veränderte Persönlichkeit wie Gereiztheit, Erschöpfung, Zynismus, Depression oder Aggressivität
- verkümmertes Sozialverhalten
- Perfektionismus bei jeder einzelnen Tätigkeit
- Vernachlässigung der eigenen Bedürfnisse
Schüssler Salze
Entwicklung
Wilhelm Heinrich Schüssler, Begründer der Biochemie, arbeitete als homöopathischer Arzt, der sich mit homöopathischen Krankheitsbildern auseinandersetzte. Inspiriert durch die Annahme, dass Krankheiten durch einen Mangel oder eine Störung an bestimmten lebensnotwendigen Mineralstoffen entstehen, entwickelte er ein einfaches System. Dieses besteht aus zwölf körpereigenen Mineralstoffen, welche homöopathisch zubereitet die Funktionsmittel bilden und im Organismus relevante Aufgaben erledigen. Diese Mittel werden in Tablettenform oral eingenommen.
Mittlerweile sind auch über ein Dutzend weitere Mineralstoffe als biochemische Ergänzungsmittel bekannt, welche durch Nachfolger von Schüssler weiterentwickelt wurden. Diese Salze verfeinern und ergänzen die Behandlung mit Schüsslers Funktionsmittel 1 – 12.
Herstellung
Schüssler entfernte sich bei der Herstellung immer mehr von der herkömmlichen Homöopathie und dem Ähnlichkeitsprinzip, die Potenzierung hielt er jedoch bei. Er vermengte jeweils einen Teil der Salze mit 9 Teilen Milchzucker, also 1:10 und verwendete allgemein niedrigere Potenzen als in der Homöopathie.
„Jedes biochemische Mittel muss so verdünnt sein, dass die Funktionen gesunder Zellen nicht gestört, vorhandene Funktionsstörungen aber ausgeglichen werden.“
Dr. Wilhelm Heinrich Schüssler.
Wirkung
In unterschiedlichen Geweben und Organen erfüllen die Mineralsalze lebenswichtige Aufgaben. Sie werden unter anderem für die Steuerung biochemischer Vorgänge benötigt, sind wesentlich für den Aufbau von Zellstrukturen und Vermittlung von Informationsvorgängen von Zelle zu Zelle.
Fehlt oder mangelt es unserem Körper an Mineralstoffen, so kann es zu Störungen der Zellfunktionen kommen. Diese Störungen gilt es dort zu regulieren, wo sie auftreten: in den Zellen. Durch die Versorgung und Verteilung kleinster Mengen von Mineralstoffinformationen, wird das Gleichgewicht in der Zelle wieder hergestellt und die Funktionsstörung normalisiert.
Äusserliche Anwendung
Auch die äusserliche Anwendung der Schüssler Salze ist im Laufe der Entwicklung der Biochemie gängig geworden. Einerseits, um die Haut direkt zu unterstützen, andererseits und die therapeutischen Möglichkeiten der Tabletten auf sinnvolle Weise zu ergänzen und zu intensivieren.
Da die Haut das grösste menschliche Organ ist, die die vielfältigsten Aufgaben verrichtet, sollte sie richtig unterstützt werden. Sie schützt die inneren Gewebe, reguliert die Verdunstung, dient als Wärmeregulator und ist nicht zuletzt ein wichtiges Sinnesorgan. Darüber hinaus spiegelt sie unsere Befindlichkeit wieder. Da die Haut Stoffe abgibt und aufnimmt, können über die Schüssler-Lotionen die wichtigen Mineralstoffe als Informationen in den Organismus gelangen.
Wilhelm Heinrich Schüssler, Begründer der Biochemie, arbeitete als homöopathischer Arzt, der sich mit homöopathischen Krankheitsbildern auseinandersetzte. Inspiriert durch die Annahme, dass Krankheiten durch einen Mangel oder eine Störung an bestimmten lebensnotwendigen Mineralstoffen entstehen, entwickelte er ein einfaches System. Dieses besteht aus zwölf körpereigenen Mineralstoffen, welche homöopathisch zubereitet die Funktionsmittel bilden und im Organismus relevante Aufgaben erledigen. Diese Mittel werden in Tablettenform oral eingenommen.
Mittlerweile sind auch über ein Dutzend weitere Mineralstoffe als biochemische Ergänzungsmittel bekannt, welche durch Nachfolger von Schüssler weiterentwickelt wurden. Diese Salze verfeinern und ergänzen die Behandlung mit Schüsslers Funktionsmittel 1 – 12.
Herstellung
Schüssler entfernte sich bei der Herstellung immer mehr von der herkömmlichen Homöopathie und dem Ähnlichkeitsprinzip, die Potenzierung hielt er jedoch bei. Er vermengte jeweils einen Teil der Salze mit 9 Teilen Milchzucker, also 1:10 und verwendete allgemein niedrigere Potenzen als in der Homöopathie.
„Jedes biochemische Mittel muss so verdünnt sein, dass die Funktionen gesunder Zellen nicht gestört, vorhandene Funktionsstörungen aber ausgeglichen werden.“
Dr. Wilhelm Heinrich Schüssler.
Wirkung
In unterschiedlichen Geweben und Organen erfüllen die Mineralsalze lebenswichtige Aufgaben. Sie werden unter anderem für die Steuerung biochemischer Vorgänge benötigt, sind wesentlich für den Aufbau von Zellstrukturen und Vermittlung von Informationsvorgängen von Zelle zu Zelle.
Fehlt oder mangelt es unserem Körper an Mineralstoffen, so kann es zu Störungen der Zellfunktionen kommen. Diese Störungen gilt es dort zu regulieren, wo sie auftreten: in den Zellen. Durch die Versorgung und Verteilung kleinster Mengen von Mineralstoffinformationen, wird das Gleichgewicht in der Zelle wieder hergestellt und die Funktionsstörung normalisiert.
Äusserliche Anwendung
Auch die äusserliche Anwendung der Schüssler Salze ist im Laufe der Entwicklung der Biochemie gängig geworden. Einerseits, um die Haut direkt zu unterstützen, andererseits und die therapeutischen Möglichkeiten der Tabletten auf sinnvolle Weise zu ergänzen und zu intensivieren.
Da die Haut das grösste menschliche Organ ist, die die vielfältigsten Aufgaben verrichtet, sollte sie richtig unterstützt werden. Sie schützt die inneren Gewebe, reguliert die Verdunstung, dient als Wärmeregulator und ist nicht zuletzt ein wichtiges Sinnesorgan. Darüber hinaus spiegelt sie unsere Befindlichkeit wieder. Da die Haut Stoffe abgibt und aufnimmt, können über die Schüssler-Lotionen die wichtigen Mineralstoffe als Informationen in den Organismus gelangen.
T
Trauma

Definition Trauma
In der Psychologie wird ein seelisches oder mentales Trauma als seelische Verletzung bezeichnet. Mn bezeichnet eine starke psychische Erschütterung, welche durch ein traumatisierendes Erlebnis hervorgerufen wurde als Psychotrauma. Traumatisierende Ereignisse können beispielsweise Naturkatastrophen, Vergewaltigung, Geiselnahme, Krieg, Beobachtung des gewaltsamen Todes anderer oder Unfälle mit drohenden ernsthaften Verletzungen sein. Solche Ereignisse können enormen Stress und Gefühle der Hilflosigkeit auslösen. Wenn keine Möglichkeit bleibt, die Erlebnisse adäquat zu verarbeiten, dann kann es zur Ausbildung von intensiven psychischen Symptomen kommen. Oft kommt es dann zusätzlich zur schmerzlichen Erinnerung noch zu einem psychischen Krankheitsbild, wie der posttraumatischen Belastungsstörung.
In der Alltagssprache wird der Begriff des Traumas nicht so eng gefasst und im Zusammenhang mit allen besonders negativen oder leidvollen Erfahrungen verwendet.
In der Alltagssprache wird der Begriff des Traumas nicht so eng gefasst und im Zusammenhang mit allen besonders negativen oder leidvollen Erfahrungen verwendet.
Tendovaginitis de Quervain

Beschreibung
Der Schweizer Chirurg Fritz de Quervain beschrieb als Erster 1895 die Sehnenscheidenentzündung, die heute unter dem Namen Tendovaginitis de Quervain bekannt ist (genauer: Tendovaginitis stenosans de Quervain). Sie betrifft das erste von insgesamt sechs Sehnenfächern auf dem Handrücken. Durch dieses Sehnenfach verlaufen zwei Sehnen: die Sehnen des kurzen Daumenstreckmuskels (Mm. Extensor pollicis brevis) und des langen Daumenabspreizmuskels (abductor pollicis longus).
Im gesunden Zustand gleiten beide Sehnen glatt durch das Sehnenfach, umhüllt von Gleitflüssigkeit. Werden die Sehnen durch ein Trauma verletzt oder übermäßig durch immer wiederkehrende Belastungen beansprucht, kann das Sehnenfach anschwellen. Die Sehnen werden eingeengt. Erschwerend kommt hinzu, dass das erste Sehnenfach manchmal noch unterteilt ist, also eine kleine Scheidewand (Septum) zwischen den beiden Sehnen verläuft, wodurch der Platz von vornherein schon verkleinert ist.
Die Tendovaginitis de Quervain wird umgangssprachlich auch „Hausfrauendaumen“ genannt, weil Frauen etwa acht Mal häufiger davon betroffen sind als Männer. Sie tritt gehäuft ab einem Alter von 40 Jahren auf.
Symptome
Typische Symptome, die für eine Tendovaginitis de Quervain sprechen, sind Schmerzen am Handgelenk unterhalb des Daumens. Besonders beim festen Halten und Greifen treten zum Teil heftige Schmerzen in Höhe des Griffelfortsatzes der Speiche (Processus styloideus radii) auf, die bis in den Daumen ausstrahlen. Jede Bewegung des Daumens kann dabei Schmerzen verursachen. Beispielsweise kann das Auswringen eines Handtuches sehr schmerzhaft sein. Der betroffene Bereich ist zudem angeschwollen.
Ist die Tendovaginitis de Quervain sehr ausgeprägt, beschreiben Betroffene meist ein fühl- und hörbares Reiben. Im späteren Stadium können die Sehnen vollständig blockiert sein und gar nicht mehr gebeugt werden. Meist halten die Beschwerden oft mehrere Wochen oder sogar Monate an. Patienten berichten oft, dass vor Auftreten der Beschwerden eine starke Be- oder Überlastung von Handgelenk und Hand stattgefunden hat.
Ursachen und Risikofaktoren
Ursache für eine Tendovaginitis de Quervain können Überbeanspruchungen mit wiederholten Streck- und Wegführungsbewegungen des Daumens sowie Seitwärtsbewegungen des Handgelenks sein. Auch ein längeres Anwinkeln der Hand kann die Daumenstrecksehnen einengen und abdrücken. Ein klassisches Beispiel sind zum Beispiel Mütter, die ihr Kind auf dem Arm tragen und es dabei mit der Hand stützen. Die Sehnen werden dann gegen den Rand des Retinakulums (ein straffes Band im Bereich des Handgelenks) gepresst, wodurch sie gereizt werden und schließlich anschwellen.
In vielen Fällen bleibt die Ursache der Tendovaginitis de Quervain jedoch unklar.
Untersuchungen und Diagnose
Neben der lokalen Weichteilschwellung und dem Druckschmerz können bei der klinischen Untersuchung verschiedene Tests herangezogen werden. Charakteristisch für die Tendovaginitis de Quervain ist der sogenannte Finkelstein-Test.
Finkelstein-Test
Für die Diagnostik der Tendovaginitis de Quervain kann das Finkelstein-Zeichen als klinischer Test verwendet werden. Dabei wird die Faust um den Daumen der betroffenen Hand gebildet. Dann kippt man bei geschlossener Faust das Handgelenk schnell in Richtung der Daumenspitze (nach ulnar). Löst dies heftige elektrisierende Schmerzen aus, spricht dies für eine Tendovaginitis de Quervain.
Bildgebende Verfahren
Weitere diagnostische Schritte wie beispielsweise eine Röntgenuntersuchung sind im Allgemeinen nicht nötig. Das Röntgen kann aber in manchen Fällen sinnvoll sein, wenn man eine mechanische Blockierung im Gelenk ausschließen möchte. Ansonsten kann bei unklaren Fällen eine Ultraschalluntersuchung (Sonografie) die Sehnen und die umgebenden Strukturen deutlich darstellen.
Behandlung
Die Tendovaginitis de Quervain wird zunächst konservativ behandelt. Dies gilt besonders im Frühstadium, wenn die Beschwerden noch nicht so ausgeprägt sind. Wichtig ist dabei besonders, schmerzauslösende Tätigkeiten zu vermeiden, vor allem Bewegungen, die mit dem Anwinkeln der Hand zur Daumenseite verbunden sind. Dazu kann der Daumen in einem Gipsverband ruhiggestellt werden. Um die Entzündung zu bekämpfen, können lokale Antiphlogistika als Salbe aufgetragen werden.
Wenn sich die Beschwerden der Tendovaginitis de Quervain dadurch nicht bessern, bekommt der Patient entzündungshemmende Kortison-Spritzen (meist zusammen mit einem lokalen Betäubungsmittel). Dabei ist aber Vorsicht geboten, weil die Injektionen die Sehnen schädigen können.
Wenn die Schmerzen wiederkehren und die Kortison-Therapie erfolglos bleibt, wird in der Regel eine Operation empfohlen. Sie kann ambulant durchgeführt werden. Damit der Chirurg die Nerven, Sehnen und anderen Strukturen besser sehen kann, wird der Eingriff in Blutleere durchgeführt. Das heißt: Der Patient bekommt eine Druckmanschette am Oberarm, um die Blutzufuhr in den Unterarm zu drosseln. Dann wird über dem betroffenen Strecksehnenfach in Längsrichtung ein kleiner Hautschnitt gesetzt. Das erste Strecksehnenfach wird dann gespalten. Ist eine zusätzliche Scheidewand (Septum) zwischen den Sehnen vorhanden, wird diese ebenfalls durchtrennt. Bevor der Chirurg die Wunde vernäht, kontrolliert er noch, ob die Sehnen nun frei gleiten können.
Am Schluss wird ein Kompressionsverband am Handgelenk und Unterarm angelegt. Ungefähr nach einer Woche kann der Patient mit leichteren Aktivitäten beginnen. Etwa drei Wochen nach dem Eingriff sind die Hand und das Handgelenk in der Regel wieder normal belastbar.
Krankheitsverlauf und Prognose
Durch die Operation bessern sich die Beschwerden der Tendovaginitis de Quervain in den meisten Fällen rasch: Die Schmerzen verschwinden und die Beweglichkeit ist wieder hergestellt.
Der Schweizer Chirurg Fritz de Quervain beschrieb als Erster 1895 die Sehnenscheidenentzündung, die heute unter dem Namen Tendovaginitis de Quervain bekannt ist (genauer: Tendovaginitis stenosans de Quervain). Sie betrifft das erste von insgesamt sechs Sehnenfächern auf dem Handrücken. Durch dieses Sehnenfach verlaufen zwei Sehnen: die Sehnen des kurzen Daumenstreckmuskels (Mm. Extensor pollicis brevis) und des langen Daumenabspreizmuskels (abductor pollicis longus).
Im gesunden Zustand gleiten beide Sehnen glatt durch das Sehnenfach, umhüllt von Gleitflüssigkeit. Werden die Sehnen durch ein Trauma verletzt oder übermäßig durch immer wiederkehrende Belastungen beansprucht, kann das Sehnenfach anschwellen. Die Sehnen werden eingeengt. Erschwerend kommt hinzu, dass das erste Sehnenfach manchmal noch unterteilt ist, also eine kleine Scheidewand (Septum) zwischen den beiden Sehnen verläuft, wodurch der Platz von vornherein schon verkleinert ist.
Die Tendovaginitis de Quervain wird umgangssprachlich auch „Hausfrauendaumen“ genannt, weil Frauen etwa acht Mal häufiger davon betroffen sind als Männer. Sie tritt gehäuft ab einem Alter von 40 Jahren auf.
Symptome
Typische Symptome, die für eine Tendovaginitis de Quervain sprechen, sind Schmerzen am Handgelenk unterhalb des Daumens. Besonders beim festen Halten und Greifen treten zum Teil heftige Schmerzen in Höhe des Griffelfortsatzes der Speiche (Processus styloideus radii) auf, die bis in den Daumen ausstrahlen. Jede Bewegung des Daumens kann dabei Schmerzen verursachen. Beispielsweise kann das Auswringen eines Handtuches sehr schmerzhaft sein. Der betroffene Bereich ist zudem angeschwollen.
Ist die Tendovaginitis de Quervain sehr ausgeprägt, beschreiben Betroffene meist ein fühl- und hörbares Reiben. Im späteren Stadium können die Sehnen vollständig blockiert sein und gar nicht mehr gebeugt werden. Meist halten die Beschwerden oft mehrere Wochen oder sogar Monate an. Patienten berichten oft, dass vor Auftreten der Beschwerden eine starke Be- oder Überlastung von Handgelenk und Hand stattgefunden hat.
Ursachen und Risikofaktoren
Ursache für eine Tendovaginitis de Quervain können Überbeanspruchungen mit wiederholten Streck- und Wegführungsbewegungen des Daumens sowie Seitwärtsbewegungen des Handgelenks sein. Auch ein längeres Anwinkeln der Hand kann die Daumenstrecksehnen einengen und abdrücken. Ein klassisches Beispiel sind zum Beispiel Mütter, die ihr Kind auf dem Arm tragen und es dabei mit der Hand stützen. Die Sehnen werden dann gegen den Rand des Retinakulums (ein straffes Band im Bereich des Handgelenks) gepresst, wodurch sie gereizt werden und schließlich anschwellen.
In vielen Fällen bleibt die Ursache der Tendovaginitis de Quervain jedoch unklar.
Untersuchungen und Diagnose
Neben der lokalen Weichteilschwellung und dem Druckschmerz können bei der klinischen Untersuchung verschiedene Tests herangezogen werden. Charakteristisch für die Tendovaginitis de Quervain ist der sogenannte Finkelstein-Test.
Finkelstein-Test
Für die Diagnostik der Tendovaginitis de Quervain kann das Finkelstein-Zeichen als klinischer Test verwendet werden. Dabei wird die Faust um den Daumen der betroffenen Hand gebildet. Dann kippt man bei geschlossener Faust das Handgelenk schnell in Richtung der Daumenspitze (nach ulnar). Löst dies heftige elektrisierende Schmerzen aus, spricht dies für eine Tendovaginitis de Quervain.
Bildgebende Verfahren
Weitere diagnostische Schritte wie beispielsweise eine Röntgenuntersuchung sind im Allgemeinen nicht nötig. Das Röntgen kann aber in manchen Fällen sinnvoll sein, wenn man eine mechanische Blockierung im Gelenk ausschließen möchte. Ansonsten kann bei unklaren Fällen eine Ultraschalluntersuchung (Sonografie) die Sehnen und die umgebenden Strukturen deutlich darstellen.
Behandlung
Die Tendovaginitis de Quervain wird zunächst konservativ behandelt. Dies gilt besonders im Frühstadium, wenn die Beschwerden noch nicht so ausgeprägt sind. Wichtig ist dabei besonders, schmerzauslösende Tätigkeiten zu vermeiden, vor allem Bewegungen, die mit dem Anwinkeln der Hand zur Daumenseite verbunden sind. Dazu kann der Daumen in einem Gipsverband ruhiggestellt werden. Um die Entzündung zu bekämpfen, können lokale Antiphlogistika als Salbe aufgetragen werden.
Wenn sich die Beschwerden der Tendovaginitis de Quervain dadurch nicht bessern, bekommt der Patient entzündungshemmende Kortison-Spritzen (meist zusammen mit einem lokalen Betäubungsmittel). Dabei ist aber Vorsicht geboten, weil die Injektionen die Sehnen schädigen können.
Wenn die Schmerzen wiederkehren und die Kortison-Therapie erfolglos bleibt, wird in der Regel eine Operation empfohlen. Sie kann ambulant durchgeführt werden. Damit der Chirurg die Nerven, Sehnen und anderen Strukturen besser sehen kann, wird der Eingriff in Blutleere durchgeführt. Das heißt: Der Patient bekommt eine Druckmanschette am Oberarm, um die Blutzufuhr in den Unterarm zu drosseln. Dann wird über dem betroffenen Strecksehnenfach in Längsrichtung ein kleiner Hautschnitt gesetzt. Das erste Strecksehnenfach wird dann gespalten. Ist eine zusätzliche Scheidewand (Septum) zwischen den Sehnen vorhanden, wird diese ebenfalls durchtrennt. Bevor der Chirurg die Wunde vernäht, kontrolliert er noch, ob die Sehnen nun frei gleiten können.
Am Schluss wird ein Kompressionsverband am Handgelenk und Unterarm angelegt. Ungefähr nach einer Woche kann der Patient mit leichteren Aktivitäten beginnen. Etwa drei Wochen nach dem Eingriff sind die Hand und das Handgelenk in der Regel wieder normal belastbar.
Krankheitsverlauf und Prognose
Durch die Operation bessern sich die Beschwerden der Tendovaginitis de Quervain in den meisten Fällen rasch: Die Schmerzen verschwinden und die Beweglichkeit ist wieder hergestellt.
Tennisarm

Beschreibung
Der Tennisarm (Epicondylitis humeri radialis) ist eine relativ häufige Erkrankung, die sich durch die Überlastung einer bestimmten Sehne entwickelt. Sie kann sowohl Nicht-Sportler als auch Sportler betreffen. So sind beispielsweise Musiker, Sekretärinnen oder Hausangestellte ebenso gefährdet, einen Tennisarm zu entwickeln, wie Tennisspieler, Volleyballer und Kanufahrer. Durch die Überlastung entstehen kleine Rissen und Entzündungen im Gewebe, die letztendlich zu Gewebeveränderungen führen können.
Die Muskeln, die für das Bewegen von Finger und Handgelenk zuständig sind, setzen teilweise an einem kleinen Knochenvorsprung an der Ellenbogenaußenseite an. Menschen mit einem Tennisarm (Epicondylitis humeri radialis) haben in diesem Areal Schmerzen. Diese ziehen eventuell bis in den Ober- oder Unterarm.
Ursachen
Die Ursache eines Tennisarms ist meist eine Überbelastung der Sehne. Die Schmerzen entstehen durch mikroskopisch kleine Risse in den Sehnen, welche die Muskeln mit dem Knochen verbinden. Durch die Reizung kommt es in Folge auch zu einer Entzündung im Gewebe.
Menschen, die häufig ein- und dieselbe Arm- beziehungsweise Handbewegung ausführen, entwickeln leicht einen Tennisarm. Betroffen sind vor allem Personen, die in ihrem Job ständig monotone Bewegungsabläufe wiederholen müssen. Zu diesen Bewegungen gehören vor allem jene, bei denen die Hand bei gebeugtem Ellbogen kräftig zugreifen muss. Dies ist beispielsweise beim Hantieren mit einem Hammer der Fall.
Ein Tennisarm kann auch durch eine Überbelastung beim Sport verursacht werden. Zu den typischen Sportarten zählen Wurfsportarten, Tennis, Volleyball und Kanufahren. Auch Rudern oder Schießen können zu einem Tennisarm führen.
Symptome
Der Begriff Tennisarm bezeichnet eine Erkrankung der Sehnen in der Umgebung des Ellenbogens. Mediziner gehen davon aus, dass die Sehnen durch wiederholte eintönige Bewegungen im Berufsleben oder beim Sport überreizen und sich in Folge eine Entzündung entwickelt.
Bei einem Tennisarm schmerzt zunächst der Knochenvorsprung an der Außenseite des Ellenbogens auf Druck. Auch die am Ellenbogen ansetzenden Muskeln können schmerzen. Diese Muskeln strecken die Finger.
Beim Tennisarm nehmen die Schmerzen im Bereich des Ellenbogens mit der Zeit zu - vor allem, wenn das Handgelenk gegen einen Widerstand nach oben gedrückt wird. Zudem kann sich ein Schwächegefühl im Handgelenk bemerkbar machen. Menschen mit einem Tennisarm können nicht mehr richtig zugreifen. Der Grund dafür ist eine Verletzung oder Überreizung des dort verlaufenden Nervs.
Diagnose
Der Arzt stellt die Diagnose "Tennisarm" durch Erhebung einer genauen Krankengeschichte (Anamnese) und einer körperlichen Untersuchung. Dabei tastet er den Ellenbogen ab und überprüft, ob bestimmte Stellen schmerzhaft auf Druck reagieren.
Um andere Erkrankungen, zum Beispiel Arthrose auszuschließen, ordnet der Arzt unter Umständen auch bildgebende Verfahren wie Röntgen-Untersuchungen an.
Therapie
Allgemein
Bei einem Tennisarm sollten Sie den Arm anfangs schonen. Kühlung (im akuten Stadium) oder Wärme (bei chronischen Prozessen) können die Abheilung fördern.
Zur Behandlung eines Tennisarms ist Physiotherapie (Krankengymnastik) sinnvoll.
Bei ausgeprägten Beschwerden hilft ein Verband über Ellbogen und Handgelenk, den Sie ein paar Wochen lang tragen müssen.
Zur Behandlung eines Tennisarms ist auch eine Nervenblockade im Schmerzgebiet möglich. Hier unterbricht der Arzt die Nervenleitung, indem er ein Betäubungsmittel um die Nerven herum spritzt.
Manche Ärzte versuchen eine Heilung des Tennisarms mittels einer Ultraschall-, Elektro- oder Stoßwellentherapie. Der Erfolg dieser Behandlungen ist jedoch nicht sicher belegt.
In schweren Fällen ist eine Operation ratsam. Dabei kerbt der Chirurg die Sehne am Muskelursprung ein, um das Gewebe zu entlasten.
Kälte, Wärme, Training
Kälte: Schmerzen können Sie mit einem Eisbeutel lindern. Legen Sie aber ein Stück Stoff zwischen Haut und Eisbeutel, denn das Eis darf nie direkt auf der Haut liegen. Mit dem Eisbeutel kühlen Sie 20 bis 30 min; dann sollten Sie ungefähr eine Stunde pausieren, bevor Sie wieder kühlen.
Schonung und Wärme: Versuchen Sie den Arm zu schonen und vermeiden Sie Bewegungen, die Schmerzen auslösen. Nach ein paar Tagen können Sie versuchen, die schmerzhaften Stellen mit Wärme zu behandeln.
Training: Sie können die Muskeln auch dehnen. Strecken Sie den Ellbogen ganz aus, und drehen Sie dabei den Unterarm nach innen. Dann drücken Sie die schmerzende Hand vorsichtig zur Seite, sodass die Finger nach außen zeigen. Die Spannung sollten Sie 15 Sekunden halten, dann eine kurze Pause machen, um schließlich wieder von vorn zu beginnen.
Dieses Training können Sie mehrmals täglich wiederholen. Besprechen Sie solche Übungen aber zuvor mit Ihrem Physiotherapeuten oder Arzt.
Andere Maßnahmen: Außerdem können Sie einen speziellen Verband anlegen – die sogenannte Epicondylitis-Spange; sie ist in manchen Sportgeschäften oder im Sanitätshaus erhältich. Lassen Sie zudem Ihr Sportgerät und Ihre angewandte (Schlag-)Technik überprüfen. Auch Tape-Verbände und sogenannte Kinesiotapes können unter Umständen die Beschwerden bei einem Tennisarm lindern.
Medikamente
Oft setzen Ärzte zur Behandlung eines Tennisarms entzündungshemmende Medikamente ein (entweder lokal angewendet, zum Beispiel in Form von Gelen, oder zum Einnehmen). Außer den klassischen Rheumamedikamenten (Antiphlogistika) gibt es auch verschiedene Schmerzmittel, Medikamente zur Muskelentspannung, pflanzliche Präparate, Enzyme und Nukleotide. Welche Präparate im Einzelfall sinnvoll sind, sollten Sie mit Ihrem Arzt besprechen. Bei einer neueren Behandlungsmethode spritzt der Arzt Botulinumtoxin an die entsprechende Stelle.
Prognose
Die Prognose des Tennisarms ist gut, allerdings kann die Behandlung langwierig sein. Vielfach heilt die Erkrankung ohne Operation aus. Je früher mit der Therapie begonnen wird, desto größer sind die Aussichten auf Erfolg. Auch sollte die Therapie konsequent durchgeführt werden, um einen Übergang in chronische Schmerzen zu vermeiden. Hat ein Patient über längere Zeit starke Beschwerden, kann es sinnvoll sein, zu operieren.
In sehr seltenen Fällen führt auch eine Operation des Tennisarms nicht zu einer dauerhaften Besserung der Beschwerden.
Vorbeugen
Einem Tennisarm können Sie vorbeugen, indem Sie einseitige Belastungen so gering wie möglich halten.
Ansonsten sollten Sie regelmäßig die Unterarmstreckmuskeln dehnen. Dazu strecken Sie zum Beispiel den Ellbogen, biegen die Hand nach hinten und halten sie mit der anderen Hand fest. Halten Sie diese Spannung für etwa 15 Sekunden. Am besten führen Sie diese Übungen zwei- bis dreimal täglich durch.
Der Tennisarm (Epicondylitis humeri radialis) ist eine relativ häufige Erkrankung, die sich durch die Überlastung einer bestimmten Sehne entwickelt. Sie kann sowohl Nicht-Sportler als auch Sportler betreffen. So sind beispielsweise Musiker, Sekretärinnen oder Hausangestellte ebenso gefährdet, einen Tennisarm zu entwickeln, wie Tennisspieler, Volleyballer und Kanufahrer. Durch die Überlastung entstehen kleine Rissen und Entzündungen im Gewebe, die letztendlich zu Gewebeveränderungen führen können.
Die Muskeln, die für das Bewegen von Finger und Handgelenk zuständig sind, setzen teilweise an einem kleinen Knochenvorsprung an der Ellenbogenaußenseite an. Menschen mit einem Tennisarm (Epicondylitis humeri radialis) haben in diesem Areal Schmerzen. Diese ziehen eventuell bis in den Ober- oder Unterarm.
Ursachen
Die Ursache eines Tennisarms ist meist eine Überbelastung der Sehne. Die Schmerzen entstehen durch mikroskopisch kleine Risse in den Sehnen, welche die Muskeln mit dem Knochen verbinden. Durch die Reizung kommt es in Folge auch zu einer Entzündung im Gewebe.
Menschen, die häufig ein- und dieselbe Arm- beziehungsweise Handbewegung ausführen, entwickeln leicht einen Tennisarm. Betroffen sind vor allem Personen, die in ihrem Job ständig monotone Bewegungsabläufe wiederholen müssen. Zu diesen Bewegungen gehören vor allem jene, bei denen die Hand bei gebeugtem Ellbogen kräftig zugreifen muss. Dies ist beispielsweise beim Hantieren mit einem Hammer der Fall.
Ein Tennisarm kann auch durch eine Überbelastung beim Sport verursacht werden. Zu den typischen Sportarten zählen Wurfsportarten, Tennis, Volleyball und Kanufahren. Auch Rudern oder Schießen können zu einem Tennisarm führen.
Symptome
Der Begriff Tennisarm bezeichnet eine Erkrankung der Sehnen in der Umgebung des Ellenbogens. Mediziner gehen davon aus, dass die Sehnen durch wiederholte eintönige Bewegungen im Berufsleben oder beim Sport überreizen und sich in Folge eine Entzündung entwickelt.
Bei einem Tennisarm schmerzt zunächst der Knochenvorsprung an der Außenseite des Ellenbogens auf Druck. Auch die am Ellenbogen ansetzenden Muskeln können schmerzen. Diese Muskeln strecken die Finger.
Beim Tennisarm nehmen die Schmerzen im Bereich des Ellenbogens mit der Zeit zu - vor allem, wenn das Handgelenk gegen einen Widerstand nach oben gedrückt wird. Zudem kann sich ein Schwächegefühl im Handgelenk bemerkbar machen. Menschen mit einem Tennisarm können nicht mehr richtig zugreifen. Der Grund dafür ist eine Verletzung oder Überreizung des dort verlaufenden Nervs.
Diagnose
Der Arzt stellt die Diagnose "Tennisarm" durch Erhebung einer genauen Krankengeschichte (Anamnese) und einer körperlichen Untersuchung. Dabei tastet er den Ellenbogen ab und überprüft, ob bestimmte Stellen schmerzhaft auf Druck reagieren.
Um andere Erkrankungen, zum Beispiel Arthrose auszuschließen, ordnet der Arzt unter Umständen auch bildgebende Verfahren wie Röntgen-Untersuchungen an.
Therapie
Allgemein
Bei einem Tennisarm sollten Sie den Arm anfangs schonen. Kühlung (im akuten Stadium) oder Wärme (bei chronischen Prozessen) können die Abheilung fördern.
Zur Behandlung eines Tennisarms ist Physiotherapie (Krankengymnastik) sinnvoll.
Bei ausgeprägten Beschwerden hilft ein Verband über Ellbogen und Handgelenk, den Sie ein paar Wochen lang tragen müssen.
Zur Behandlung eines Tennisarms ist auch eine Nervenblockade im Schmerzgebiet möglich. Hier unterbricht der Arzt die Nervenleitung, indem er ein Betäubungsmittel um die Nerven herum spritzt.
Manche Ärzte versuchen eine Heilung des Tennisarms mittels einer Ultraschall-, Elektro- oder Stoßwellentherapie. Der Erfolg dieser Behandlungen ist jedoch nicht sicher belegt.
In schweren Fällen ist eine Operation ratsam. Dabei kerbt der Chirurg die Sehne am Muskelursprung ein, um das Gewebe zu entlasten.
Kälte, Wärme, Training
Kälte: Schmerzen können Sie mit einem Eisbeutel lindern. Legen Sie aber ein Stück Stoff zwischen Haut und Eisbeutel, denn das Eis darf nie direkt auf der Haut liegen. Mit dem Eisbeutel kühlen Sie 20 bis 30 min; dann sollten Sie ungefähr eine Stunde pausieren, bevor Sie wieder kühlen.
Schonung und Wärme: Versuchen Sie den Arm zu schonen und vermeiden Sie Bewegungen, die Schmerzen auslösen. Nach ein paar Tagen können Sie versuchen, die schmerzhaften Stellen mit Wärme zu behandeln.
Training: Sie können die Muskeln auch dehnen. Strecken Sie den Ellbogen ganz aus, und drehen Sie dabei den Unterarm nach innen. Dann drücken Sie die schmerzende Hand vorsichtig zur Seite, sodass die Finger nach außen zeigen. Die Spannung sollten Sie 15 Sekunden halten, dann eine kurze Pause machen, um schließlich wieder von vorn zu beginnen.
Dieses Training können Sie mehrmals täglich wiederholen. Besprechen Sie solche Übungen aber zuvor mit Ihrem Physiotherapeuten oder Arzt.
Andere Maßnahmen: Außerdem können Sie einen speziellen Verband anlegen – die sogenannte Epicondylitis-Spange; sie ist in manchen Sportgeschäften oder im Sanitätshaus erhältich. Lassen Sie zudem Ihr Sportgerät und Ihre angewandte (Schlag-)Technik überprüfen. Auch Tape-Verbände und sogenannte Kinesiotapes können unter Umständen die Beschwerden bei einem Tennisarm lindern.
Medikamente
Oft setzen Ärzte zur Behandlung eines Tennisarms entzündungshemmende Medikamente ein (entweder lokal angewendet, zum Beispiel in Form von Gelen, oder zum Einnehmen). Außer den klassischen Rheumamedikamenten (Antiphlogistika) gibt es auch verschiedene Schmerzmittel, Medikamente zur Muskelentspannung, pflanzliche Präparate, Enzyme und Nukleotide. Welche Präparate im Einzelfall sinnvoll sind, sollten Sie mit Ihrem Arzt besprechen. Bei einer neueren Behandlungsmethode spritzt der Arzt Botulinumtoxin an die entsprechende Stelle.
Prognose
Die Prognose des Tennisarms ist gut, allerdings kann die Behandlung langwierig sein. Vielfach heilt die Erkrankung ohne Operation aus. Je früher mit der Therapie begonnen wird, desto größer sind die Aussichten auf Erfolg. Auch sollte die Therapie konsequent durchgeführt werden, um einen Übergang in chronische Schmerzen zu vermeiden. Hat ein Patient über längere Zeit starke Beschwerden, kann es sinnvoll sein, zu operieren.
In sehr seltenen Fällen führt auch eine Operation des Tennisarms nicht zu einer dauerhaften Besserung der Beschwerden.
Vorbeugen
Einem Tennisarm können Sie vorbeugen, indem Sie einseitige Belastungen so gering wie möglich halten.
Ansonsten sollten Sie regelmäßig die Unterarmstreckmuskeln dehnen. Dazu strecken Sie zum Beispiel den Ellbogen, biegen die Hand nach hinten und halten sie mit der anderen Hand fest. Halten Sie diese Spannung für etwa 15 Sekunden. Am besten führen Sie diese Übungen zwei- bis dreimal täglich durch.
Tinnitus
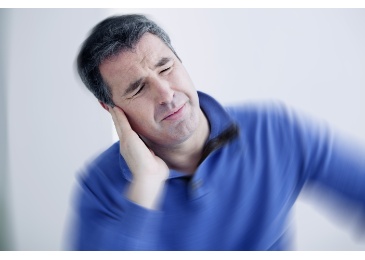
Tinnitus, auch Ohrensausen genannt, ist der Oberbegriff für alle Arten von Kopf- oder Ohrgeräuschen. Ein Tinnitus tritt meist plötzlich auf. Er ist, ähnlich wie Schmerz, ein Symptom, das ganz verschiedene Ursachen haben kann. Das Pfeifen im Ohr ist zwar ungefährlich, belastet viele Betroffene aber extrem. Erfahren Sie hier alles Wichtige zum Tinnitus.
Beschreibung
Brummen, Piepen, Summen oder Rauschen im Ohr: Tinnitus klingt für jeden Patienten anders. Bei einigen hörte es sich an wie das Sirren einer Mücke, bei anderen wie das Rattern eines Zuges oder das fiese Kreischen eines Zahnarztbohrers. Die Ohrgeräusche können gleichbleibend intensiv sein oder aber rhythmisch an- und abschwellen.
Von innen kommende Geräusche hat jeder schon einmal erlebt. Verschwinden diese nicht nach kurzer Zeit, liegt ein Tinnitus vor. Ohrensausen ist sehr verbreitet. Jeder Vierte hat schon einmal einen Tinnitus gehabt, wenn auch glücklicherweise meist nur vorübergehend.
Gestörte Lebensqualität
Für einige Menschen bleibt der Tinnitus ein lebenslanger Begleiter. Der Leidensdruck ist dabei ganz unterschiedlich – während manche das Brummen im Ohr kaum oder überhaupt nicht stört (kompensierter Tinnitus), bereitet es anderen großen Stress und schmälert ihre Lebensqualität erheblich.
Tinnitus – die Schweregrade
Mediziner teilen Tinnitus abhängig von der Belastung, die er für die Betroffenen darstellt, in vier Schweregrade ein (nach Biesinger et al. 1998):
Ursachen und mögliche Erkrankungen
Ein Tinnitus kann ganz verschiedene Ursachen haben. Meist gehen die Ohrgeräusche mit einer Hörstörung einher. Man nimmt an, dass die Geräusche ganz ähnlich entstehen wie Phantomschmerzen nach einer Amputation: Da entsprechende Signale aus einem bestimmten Hörspektrum ausbleiben oder nur noch schwach wahrgenommen werden, versucht das Gehirn, die Hörstörung zu kompensieren. Dazu reguliert es die Aktivität in den entsprechenden Bereichen nach oben – ein Tinnitus entsteht. Tatsächlich liegt in solchen Fällen die Frequenz des Tinnitusgeräusches oft in dem Bereich, in dem der Betroffene schlecht hört.
Auslöser für Tinnitus
Schäden und Erkrankungen am Hörsystem sind häufige Tinnitus-Ursachen. Dazu gehören:
Auch Erkrankungen außerhalb des Hörsystems können einen Tinnitus auslösen:
Wann müssen Sie zum Arzt?
Wenn das Rauschen im Ohr aber nach ein bis drei Tagen nicht verschwunden ist, sollten Sie einen Arzt aufsuchen. Allgemein gilt: Je früher die Tinnitus-Behandlung beginnt, desto besser die Prognose!
Zu den Untersuchungsmethoden zählen:
Tinnitus-Therapie
In der Tinnitus-Therapie gilt es vor allem, die Ursachen des Tinnitus zu behandeln. Leider lassen sich diese nicht immer exakt bestimmen. Wichtig ist, dass die Behandlung frühzeitig einsetzt, am besten innerhalb von 24 Stunden nach dem Auftreten der Beschwerden, zumindest aber in den nächsten Tagen. Für die Therapie eines akuten Tinnitus sind folgende Maßnahmen möglich:
Behandlung eines chronischen Tinnitus
Nicht jeder Mensch wird seinen Tinnitus wieder los. Doch während manche sehr gut damit leben können, leiden andere Höllenqualen. Auch diese Fälle sind aber nicht hoffnungslos. Denn der Umgang mit dem Dröhnen im Ohr lässt sich lernen. Dazu ist vor allem eine intensive therapeutische Betreuung des Patienten hilfreich.
Was Sie selbst tun können
Anders als die Augen kann ein Mensch seine Ohren nicht verschließen. Der Hörsinn ist gewissermaßen immer auf Empfang – sogar wenn wir schlafen. Aus diesem Grund hat der Mensch die Fähigkeit entwickelt, Geräusche aus seinem Bewusstsein auszublenden. Sogar ziemlich laute Töne lassen sich so in den Hintergrund des Bewusstseins schieben. Genau diese Fähigkeit lässt sich auch im Umgang mit einem Tinnitus einsetzen.
Die Möglichkeiten der Naturheilmedizin
Naturheilpraktiker und Therapeuten können gerade im Zusammenhang mit den Tinnitus-Störungen, ausgezeichnete Behandlungen durchführen. Vielmals lohnt sich der Weg mit den alternativen Heilmethoden.
Beschreibung
Brummen, Piepen, Summen oder Rauschen im Ohr: Tinnitus klingt für jeden Patienten anders. Bei einigen hörte es sich an wie das Sirren einer Mücke, bei anderen wie das Rattern eines Zuges oder das fiese Kreischen eines Zahnarztbohrers. Die Ohrgeräusche können gleichbleibend intensiv sein oder aber rhythmisch an- und abschwellen.
Von innen kommende Geräusche hat jeder schon einmal erlebt. Verschwinden diese nicht nach kurzer Zeit, liegt ein Tinnitus vor. Ohrensausen ist sehr verbreitet. Jeder Vierte hat schon einmal einen Tinnitus gehabt, wenn auch glücklicherweise meist nur vorübergehend.
Gestörte Lebensqualität
Für einige Menschen bleibt der Tinnitus ein lebenslanger Begleiter. Der Leidensdruck ist dabei ganz unterschiedlich – während manche das Brummen im Ohr kaum oder überhaupt nicht stört (kompensierter Tinnitus), bereitet es anderen großen Stress und schmälert ihre Lebensqualität erheblich.
Tinnitus – die Schweregrade
Mediziner teilen Tinnitus abhängig von der Belastung, die er für die Betroffenen darstellt, in vier Schweregrade ein (nach Biesinger et al. 1998):
- Grad 1: stört den Betroffenen nicht
- Grad 2: tritt bei Stille in Erscheinung und wirkt unter Stress und in anderen belastenden Situationen störend
- Grad 3: erhebliche Belastung für Berufs- und Privatleben. Sie haben Störungen im kognitiven, emotionalen und körperlichen Bereich zur Folge. Die Patienten leiden beispielsweise unter Schlaf- und Konzentrationsstörungen, Muskelverspannungen, Kopfschmerzen sowie Gefühlen von Hilflosigkeit und Resignation
- Grad 4: Die Dauerbelastungen durch den Tinnitus sind so massiv, dass die Lebensqualität extrem beeinträchtigt ist. Die Betroffenen können ihren Beruf nicht mehr ausüben, ziehen sich aus dem sozialen Leben zurück und leiden unter massiven psychischen Störungen wie Ängsten oder Depressionen
Ursachen und mögliche Erkrankungen
Ein Tinnitus kann ganz verschiedene Ursachen haben. Meist gehen die Ohrgeräusche mit einer Hörstörung einher. Man nimmt an, dass die Geräusche ganz ähnlich entstehen wie Phantomschmerzen nach einer Amputation: Da entsprechende Signale aus einem bestimmten Hörspektrum ausbleiben oder nur noch schwach wahrgenommen werden, versucht das Gehirn, die Hörstörung zu kompensieren. Dazu reguliert es die Aktivität in den entsprechenden Bereichen nach oben – ein Tinnitus entsteht. Tatsächlich liegt in solchen Fällen die Frequenz des Tinnitusgeräusches oft in dem Bereich, in dem der Betroffene schlecht hört.
Auslöser für Tinnitus
Schäden und Erkrankungen am Hörsystem sind häufige Tinnitus-Ursachen. Dazu gehören:
- Lärm- und Knalltrauma
- Schwerhörigkeit
- Hörsturz
- Tumore
- Mittelohrentzündungen
- Otosklerose
- Verletzungen des Trommelfells
- Gestörte Funktion der Ohrtrompete
- Morbus Menière
Auch Erkrankungen außerhalb des Hörsystems können einen Tinnitus auslösen:
- Stress
- Arterienverkalkung
- Erkrankungen der Halswirbelsäule (z. B. Schleudertrauma nach Autounfall)
- Gebissfehlstellungen
- Verspannungen der Wirbelsäulen- oder Kiefergelenksmuskulatur
- Auch Medikamente können einen Tinnitus auslösen
- Psychische Faktoren wie beispielsweise Ängste oder eine psychische Übererregbarkeit erhöhen ebenfalls das Risiko für Tinnitus
Wann müssen Sie zum Arzt?
Wenn das Rauschen im Ohr aber nach ein bis drei Tagen nicht verschwunden ist, sollten Sie einen Arzt aufsuchen. Allgemein gilt: Je früher die Tinnitus-Behandlung beginnt, desto besser die Prognose!
Zu den Untersuchungsmethoden zählen:
- Ohrmikroskopie
- Hörtest
- Gleichgewichtsprüfung
- Spiegelung des Nasen-Rachens-Raums
Tinnitus-Therapie
In der Tinnitus-Therapie gilt es vor allem, die Ursachen des Tinnitus zu behandeln. Leider lassen sich diese nicht immer exakt bestimmen. Wichtig ist, dass die Behandlung frühzeitig einsetzt, am besten innerhalb von 24 Stunden nach dem Auftreten der Beschwerden, zumindest aber in den nächsten Tagen. Für die Therapie eines akuten Tinnitus sind folgende Maßnahmen möglich:
- Infusionstherapie mit durchblutungsfördernden Medikamenten. Dadurch soll das Innenohr besser mit Blut und Sauerstoff versorgt werden
- Kortison wird in Form von Infusionen verabreicht, unter anderem bei Verdacht auf eine entzündliche Ursache
- Physikalisch-medizinische oder krankengymnastische Behandlungen sind sinnvoll, wenn Fehlstellungen oder Verletzungen der Halswirbelsäule für die Ohrgeräusche verantwortlich sind.
- Kieferorthopädische Behandlungen kommen zum Einsatz, wenn Fehlbildungen des Gebisses oder Kiefergelenksbeschwerden die Ursache für das Pfeifen im Ohr sind.
- Die hyperbare Sauerstofftherapie (Druckkammertherapie) kommt infrage, wenn die genannten Therapien keine Besserung gebracht haben. Ihre Wirksamkeit ist allerdings umstritten
Behandlung eines chronischen Tinnitus
Nicht jeder Mensch wird seinen Tinnitus wieder los. Doch während manche sehr gut damit leben können, leiden andere Höllenqualen. Auch diese Fälle sind aber nicht hoffnungslos. Denn der Umgang mit dem Dröhnen im Ohr lässt sich lernen. Dazu ist vor allem eine intensive therapeutische Betreuung des Patienten hilfreich.
- Weniger Stress, gestärkte Psyche
- Den Tinnitus maskieren
Was Sie selbst tun können
Anders als die Augen kann ein Mensch seine Ohren nicht verschließen. Der Hörsinn ist gewissermaßen immer auf Empfang – sogar wenn wir schlafen. Aus diesem Grund hat der Mensch die Fähigkeit entwickelt, Geräusche aus seinem Bewusstsein auszublenden. Sogar ziemlich laute Töne lassen sich so in den Hintergrund des Bewusstseins schieben. Genau diese Fähigkeit lässt sich auch im Umgang mit einem Tinnitus einsetzen.
- Die innere Haltung entscheidet
- Nur kein Stress
Die Möglichkeiten der Naturheilmedizin
Naturheilpraktiker und Therapeuten können gerade im Zusammenhang mit den Tinnitus-Störungen, ausgezeichnete Behandlungen durchführen. Vielmals lohnt sich der Weg mit den alternativen Heilmethoden.
Trichomonaden-Infektion
Beschreibung
Die Trichomoniasis oder Trichomonaden-Infektion ist eine Infektion mit Trichomonas vaginalis. Dies ist ein Parasit, der zu den Protozoen zählt. Protozoen sind einzellige Lebewesen. Andere Protozoen sind die Malariaerreger und die Erreger der Toxoplasmose. Trichomonas vaginalis hat eine birnenartige Form und trägt fadenartige Gebilde auf der Oberfläche, die zur Fortbewegung dienen.
Bei Frauen lässt sich das Protozoon am häufigsten in der Scheide, der Harnröhre und den sogenannten Paraurethraldrüsen nachweisen. Trichomonas kann eine Scheiden- und auch eine Harnröhren- und Gebärmutterhalsinfektion auslösen. Beim Mann fühlt sich Trichomonas vaginalis vor allem in der Harnröhre wohl. Außer dem Menschen hat Trichomonas vaginalis kein anderes Reservoir, wo es lange überlebt. Außerhalb des menschlichen Körpers stirbt der Parasit meist schnell ab – Ausnahme bilden feuchte Gegenstände und Wasser. Verseuchtes Wasser hat jedoch aus epidemiologischer Sicht keine große Bedeutung.
Die Durchseuchung mit Trichomonas vaginalis kann zum Teil nur geschätzt werden, weil die Erkrankung nicht meldepflichtig ist. Schätzungen gehen davon aus, dass in den Industrieländern zwischen fünf bis zehn Prozent der Frauen und rund ein Prozent der Männer betroffen sind. Rund 52 Neuinfektionen pro 1000 Einwohner treten pro Jahr in Westeuropa auf. Durch die häufige Symptomfreiheit der Infizierten kann sich Trichomonas vaginalis schnell verbreiten.
Neben der bakteriellen Vaginose und der Pilzinfektion (Candidiasis) des Genitaltrakts der Frau zählt die Trichomonaden-Infektion zu den häufigsten Ursachen von Beschwerden im Bereich der Scheide (Vagina). Eine Trichomonaden-Infektion sollte frühzeitig entdeckt und auch therapiert werden. Andernfalls kann es zu Komplikationen in der Schwangerschaft kommen. Außerdem werden andere sexuell-übertragbare Krankheiten erleichtert, wodurch häufig mehrere Infektionen gleichzeitig bestehen.
Symptome
In bis zu 85 Prozent der Fälle verursacht die Infektion keine deutlichen Trichomonaden-Symptome. In allen anderen Fällen treten 2 bis 24 Tage nach der Trichomonaden-Infektion Symptome auf. Die häufigsten Trichomonaden-Symptome sind Scheidenausfluss, quälender Juckreiz, Schmerzen beim Wasserlassen oder auch unangenehmer Geruch. Der Scheidenausflusskommt in über drei von vier Fällen als Trichomonaden-Symptom vor. Der Ausfluss ist häufig übelriechend, grün und schaumig. Zudem ist oft der Geschlechtsverkehr schmerzhaft. Auch unspezifische Bauchbeschwerden können mit einer Trichomonaden-Infektion einhergehen.
Trichomonaden beim Mann lösen selten Symptome aus. Die Zeichen sind unspezifisch und äußern sich als Beschwerden beim Wasserlassen und Harnröhrenschmerzen. Auch geringer Ausfluss aus der Harnröhre kann hinzutreten. In seltenen Fällen ist die Eichel entzündet. Die Intensität und Ausprägung ist jedoch in der Regel wesentlich geringer als bei der Frau. Bei wiederholten und resistenten Beschwerden sollte jedoch auch immer beim Mann an eine Trichomonaden-Infektion gedacht werden.
Ursachen und Risikofaktoren
Die Trichomonaden-Infektion zählt zu den sogenannten sexuell-übertragbaren Krankheiten. Das bedeutet, dass die Infektion mit Trichomonaden in fast allen Fällen beim Geschlechtsverkehr passiert. Dadurch ist die Infektion meist auf die Scheide und die unteren Harnwege begrenzt. Aber auch durch den Kontakt mit infektiösen Körperflüssigkeiten können Trichomonaden übertragen werden, etwa beim Petting oder durch gemeinsam benutzte Handtücher. Da die Mehrzahl der Infizierten keine Symptome zeigt, geschieht die Übertragung häufig unbewusst. Durch die Besiedelung des Urogenitaltrakts mit Trichomonas vaginalis und Anheftung an die Körperzellen kommt es zu einer Entzündungsreaktion. Diese Zellen werden vor allem durch lösliche Substanzen, die von Trichomonas vaginalis ausgeschieden werden, geschädigt und auch zerstört.
Im Rahmen des Geburtsvorgangs kann eine bei der Mutter vorliegende Trichomonaden-Infektion auf das Kind übertragen werden. Dies geschieht jedoch nur in 2 bis 17 Prozent der Fälle.
Eine Ansteckung präpubertärer Mädchen ist selten, tritt doch eine Infektion mit Trichomonas auf, sollte ein eventuell stattgefundener sexueller Kontakt geprüft werden.
Risikofaktoren
Eine Trichomonaden-Infektion wird durch Östrogenmangel in der Scheide, Schädigung der Scheidenflora und auch Fremdkörper, wie vergessene Tampons, erleichtert. Auch eine bakterielle Vaginose verdoppelt das Risiko für eine Trichomoniasis. Zusätzlich erhöhen bestimmte Erkrankungen, wie Diabetes mellitus, Immunsuppression, Schwangerschaft, HIV-Infektion oder Tumore die Anfälligkeit für ein Trichomoniasis. Statistisch gesehen kommen Trichomonaden-Infektionen bei niedrigem sozioökonomischen Status, wechselnden Sexualpartnern und mangelnder Hygiene häufiger vor. Auch Betroffene anderer sexuell-übertragbarer Krankheiten haben oft zusätzlich eine bestehende Trichomonaden-Infektion. Umgekehrt macht die Trichomoniasis empfindlicher für eine HIV-Infektion.
Vorbeugen
Um sich gegen eine Trichomonaden-Infektion zu schützen, sollte beim Geschlechtsverkehr ein Kondom verwendet werden. Eine gute Intimhygiene ist Grundlage einer effektiven Infektionsprophylaxe. Auch beim Baden sollte man Vorsicht walten lassen. Nach dem Schwimmen sollte man sich zügig trockene Sachen anziehen.
Untersuchungen und Diagnose
Der Spezialist für eine Trichomonaden-Infektion ist bei der Frau der Gynäkologe und beim Mann der Urologe. Zu Beginn werden die Geschlechtsteile und soweit möglich auch die Harnwege untersucht. Schwellung, Rötung und andere Zeichen für eine Entzündung sind erste Hinweise auf eine bestehende Infektion. Bei einer genauen Untersuchung der weiblichen Geschlechtsteile durch eine Kolposkopie, mit einem speziellen Untersuchungsmikroskop, zeigen sich weitere Zeichen der Entzündung und Reizung.
Um festzustellen, ob tatsächlich eine Trichomonaden-Infektion erfolgt ist, wird ein Abstrich aus der Vagina oder vaginales Sekret unter dem Mikroskop untersucht. Auch aus dem Harnröhrensekret oder dem Urin kann das Protozoon Trichomonas nachgewiesen werden. Trichomonaden können auch für die Betrachtung unter dem Mikroskop angefärbt werden, dies erfordert jedoch Erfahrung. Am besten gelingt der Infektionsnachweis jedoch durch den Versuch der Kultivierung der Trichomonaden aus Sekreten oder Urin. Es existiert zudem eine molekularbiologische Methode (PCR), mit deren Hilfe die DNA nachgewiesen werden kann.
Bei einer Trichomoniasis-Diagnose sollte gleichzeitig nach anderen bestehenden sexuell übertragbaren Krankheiten gesucht werden, vor allem HIV. Ebenso ist es wichtig, nach weiteren sexuellen Kontakten zu fragen, um eventuell Partner mitzubehandeln.
Behandlung
Bei nachgewiesener Trichomonaden-Infektion sollte man immer auch den Partner behandeln. Zumeist reicht eine einmalige Gabe von zwei Gramm des Antibiotikums Metronidazol. Eine andere Therapiemöglichkeit ist die Gabe von zweimal vier niedriger dosierten Tabletten im Abstand von sechs Stunden am ersten Tag und eine Tablette am nächsten Morgen. Alternativ können, vor allem bei wiederholten Trichomonadeninfektionen, auch 500 Gramm Metronidazolzweimal täglich für fünf bis sieben Tage verordnet werden.
Von einer lokalen Gabe von Metronidazol in Form eines Gels wird abgeraten, da häufig auch Drüsen oder andere Bereiche betroffen sind, die einer lokalen Therapie nicht zugänglich sind. Bis zum Abschluss der Trichomonaden-Therapie sollten Betroffene sexuell abstinent bleiben.
Bei Anwendung dieser Therapievorschläge besteht eine hohe Wahrscheinlichkeit für eine erfolgreiche Genesung. In bis zu 20 Prozent ist eine spontane Heilung ohne Trichomonaden-Therapie möglich. Während der Behandlung sollte kein Alkohol konsumiert werden – dies gilt bis zu 48 Stunden nach Einnahme der letzten Tablette.
Bei einer bestehenden Schwangerschaft kann Metronidazol nicht unbedacht eingesetzt werden. Besonders im ersten Trimester der Schwangerschaft sollte die Anwendung genau abgewogen werden. Es gibt eine Reihe von Studien zu Metronidazol-Anwendung, die zumeist keine Hinweise auf negative Folgen der Schwangeren-Therapie geben. Bei Schwangeren sollte jedoch eher keine hohe Einzeldosen-Therapie durchgeführt werden.
Sollten die Trichomonaden-Symptome trotz Therapie bestehen bleiben oder wiederkehren, sollte die Trichomonaden-Diagnostik wiederholt werden und die Therapie dann gegebenenfalls intensiviert werden.
Krankheitsverlauf und Prognose
Die Trichomoniasis lässt sich gut behandeln und zählt daher zu der Gruppe der heilbaren sexuell-übertragbaren Krankheiten. Da Trichomonaden jedoch oft keine Symptome verursachen, bleibt die Krankheit lange unbemerkt – kann jedoch in dieser Zeit auch ausheilen. Eine unbehandelte Trichomonaden-Infektion hat möglicherweise Auswirkungen auf den Verlauf einer Schwangerschaft. Wichtige Komplikationen sind Frühgeburt und geringes Geburtsgewicht. In seltenen Fällen kann eine Trichomonaden-Infektion zu einer aufsteigenden Entzündung der Eileiter führen. Bei Männern kann daraus eine Prostata-Entzündung entstehen. Hinzu kommt die erhöhte Anfälligkeit für andere sexuell übertragbare Krankheiten. Unter anderem aus diesen Gründen ist eine schnelle Trichomonaden-Therapie vor allem für Risikogruppen von sexuellen Infektionen erforderlich. Nach einer durchgemachten Trichomonaden-Infektion besteht kein Schutz vor einer erneuten Erkrankung.
Die Trichomoniasis oder Trichomonaden-Infektion ist eine Infektion mit Trichomonas vaginalis. Dies ist ein Parasit, der zu den Protozoen zählt. Protozoen sind einzellige Lebewesen. Andere Protozoen sind die Malariaerreger und die Erreger der Toxoplasmose. Trichomonas vaginalis hat eine birnenartige Form und trägt fadenartige Gebilde auf der Oberfläche, die zur Fortbewegung dienen.
Bei Frauen lässt sich das Protozoon am häufigsten in der Scheide, der Harnröhre und den sogenannten Paraurethraldrüsen nachweisen. Trichomonas kann eine Scheiden- und auch eine Harnröhren- und Gebärmutterhalsinfektion auslösen. Beim Mann fühlt sich Trichomonas vaginalis vor allem in der Harnröhre wohl. Außer dem Menschen hat Trichomonas vaginalis kein anderes Reservoir, wo es lange überlebt. Außerhalb des menschlichen Körpers stirbt der Parasit meist schnell ab – Ausnahme bilden feuchte Gegenstände und Wasser. Verseuchtes Wasser hat jedoch aus epidemiologischer Sicht keine große Bedeutung.
Die Durchseuchung mit Trichomonas vaginalis kann zum Teil nur geschätzt werden, weil die Erkrankung nicht meldepflichtig ist. Schätzungen gehen davon aus, dass in den Industrieländern zwischen fünf bis zehn Prozent der Frauen und rund ein Prozent der Männer betroffen sind. Rund 52 Neuinfektionen pro 1000 Einwohner treten pro Jahr in Westeuropa auf. Durch die häufige Symptomfreiheit der Infizierten kann sich Trichomonas vaginalis schnell verbreiten.
Neben der bakteriellen Vaginose und der Pilzinfektion (Candidiasis) des Genitaltrakts der Frau zählt die Trichomonaden-Infektion zu den häufigsten Ursachen von Beschwerden im Bereich der Scheide (Vagina). Eine Trichomonaden-Infektion sollte frühzeitig entdeckt und auch therapiert werden. Andernfalls kann es zu Komplikationen in der Schwangerschaft kommen. Außerdem werden andere sexuell-übertragbare Krankheiten erleichtert, wodurch häufig mehrere Infektionen gleichzeitig bestehen.
Symptome
In bis zu 85 Prozent der Fälle verursacht die Infektion keine deutlichen Trichomonaden-Symptome. In allen anderen Fällen treten 2 bis 24 Tage nach der Trichomonaden-Infektion Symptome auf. Die häufigsten Trichomonaden-Symptome sind Scheidenausfluss, quälender Juckreiz, Schmerzen beim Wasserlassen oder auch unangenehmer Geruch. Der Scheidenausflusskommt in über drei von vier Fällen als Trichomonaden-Symptom vor. Der Ausfluss ist häufig übelriechend, grün und schaumig. Zudem ist oft der Geschlechtsverkehr schmerzhaft. Auch unspezifische Bauchbeschwerden können mit einer Trichomonaden-Infektion einhergehen.
Trichomonaden beim Mann lösen selten Symptome aus. Die Zeichen sind unspezifisch und äußern sich als Beschwerden beim Wasserlassen und Harnröhrenschmerzen. Auch geringer Ausfluss aus der Harnröhre kann hinzutreten. In seltenen Fällen ist die Eichel entzündet. Die Intensität und Ausprägung ist jedoch in der Regel wesentlich geringer als bei der Frau. Bei wiederholten und resistenten Beschwerden sollte jedoch auch immer beim Mann an eine Trichomonaden-Infektion gedacht werden.
Ursachen und Risikofaktoren
Die Trichomonaden-Infektion zählt zu den sogenannten sexuell-übertragbaren Krankheiten. Das bedeutet, dass die Infektion mit Trichomonaden in fast allen Fällen beim Geschlechtsverkehr passiert. Dadurch ist die Infektion meist auf die Scheide und die unteren Harnwege begrenzt. Aber auch durch den Kontakt mit infektiösen Körperflüssigkeiten können Trichomonaden übertragen werden, etwa beim Petting oder durch gemeinsam benutzte Handtücher. Da die Mehrzahl der Infizierten keine Symptome zeigt, geschieht die Übertragung häufig unbewusst. Durch die Besiedelung des Urogenitaltrakts mit Trichomonas vaginalis und Anheftung an die Körperzellen kommt es zu einer Entzündungsreaktion. Diese Zellen werden vor allem durch lösliche Substanzen, die von Trichomonas vaginalis ausgeschieden werden, geschädigt und auch zerstört.
Im Rahmen des Geburtsvorgangs kann eine bei der Mutter vorliegende Trichomonaden-Infektion auf das Kind übertragen werden. Dies geschieht jedoch nur in 2 bis 17 Prozent der Fälle.
Eine Ansteckung präpubertärer Mädchen ist selten, tritt doch eine Infektion mit Trichomonas auf, sollte ein eventuell stattgefundener sexueller Kontakt geprüft werden.
Risikofaktoren
Eine Trichomonaden-Infektion wird durch Östrogenmangel in der Scheide, Schädigung der Scheidenflora und auch Fremdkörper, wie vergessene Tampons, erleichtert. Auch eine bakterielle Vaginose verdoppelt das Risiko für eine Trichomoniasis. Zusätzlich erhöhen bestimmte Erkrankungen, wie Diabetes mellitus, Immunsuppression, Schwangerschaft, HIV-Infektion oder Tumore die Anfälligkeit für ein Trichomoniasis. Statistisch gesehen kommen Trichomonaden-Infektionen bei niedrigem sozioökonomischen Status, wechselnden Sexualpartnern und mangelnder Hygiene häufiger vor. Auch Betroffene anderer sexuell-übertragbarer Krankheiten haben oft zusätzlich eine bestehende Trichomonaden-Infektion. Umgekehrt macht die Trichomoniasis empfindlicher für eine HIV-Infektion.
Vorbeugen
Um sich gegen eine Trichomonaden-Infektion zu schützen, sollte beim Geschlechtsverkehr ein Kondom verwendet werden. Eine gute Intimhygiene ist Grundlage einer effektiven Infektionsprophylaxe. Auch beim Baden sollte man Vorsicht walten lassen. Nach dem Schwimmen sollte man sich zügig trockene Sachen anziehen.
Untersuchungen und Diagnose
Der Spezialist für eine Trichomonaden-Infektion ist bei der Frau der Gynäkologe und beim Mann der Urologe. Zu Beginn werden die Geschlechtsteile und soweit möglich auch die Harnwege untersucht. Schwellung, Rötung und andere Zeichen für eine Entzündung sind erste Hinweise auf eine bestehende Infektion. Bei einer genauen Untersuchung der weiblichen Geschlechtsteile durch eine Kolposkopie, mit einem speziellen Untersuchungsmikroskop, zeigen sich weitere Zeichen der Entzündung und Reizung.
Um festzustellen, ob tatsächlich eine Trichomonaden-Infektion erfolgt ist, wird ein Abstrich aus der Vagina oder vaginales Sekret unter dem Mikroskop untersucht. Auch aus dem Harnröhrensekret oder dem Urin kann das Protozoon Trichomonas nachgewiesen werden. Trichomonaden können auch für die Betrachtung unter dem Mikroskop angefärbt werden, dies erfordert jedoch Erfahrung. Am besten gelingt der Infektionsnachweis jedoch durch den Versuch der Kultivierung der Trichomonaden aus Sekreten oder Urin. Es existiert zudem eine molekularbiologische Methode (PCR), mit deren Hilfe die DNA nachgewiesen werden kann.
Bei einer Trichomoniasis-Diagnose sollte gleichzeitig nach anderen bestehenden sexuell übertragbaren Krankheiten gesucht werden, vor allem HIV. Ebenso ist es wichtig, nach weiteren sexuellen Kontakten zu fragen, um eventuell Partner mitzubehandeln.
Behandlung
Bei nachgewiesener Trichomonaden-Infektion sollte man immer auch den Partner behandeln. Zumeist reicht eine einmalige Gabe von zwei Gramm des Antibiotikums Metronidazol. Eine andere Therapiemöglichkeit ist die Gabe von zweimal vier niedriger dosierten Tabletten im Abstand von sechs Stunden am ersten Tag und eine Tablette am nächsten Morgen. Alternativ können, vor allem bei wiederholten Trichomonadeninfektionen, auch 500 Gramm Metronidazolzweimal täglich für fünf bis sieben Tage verordnet werden.
Von einer lokalen Gabe von Metronidazol in Form eines Gels wird abgeraten, da häufig auch Drüsen oder andere Bereiche betroffen sind, die einer lokalen Therapie nicht zugänglich sind. Bis zum Abschluss der Trichomonaden-Therapie sollten Betroffene sexuell abstinent bleiben.
Bei Anwendung dieser Therapievorschläge besteht eine hohe Wahrscheinlichkeit für eine erfolgreiche Genesung. In bis zu 20 Prozent ist eine spontane Heilung ohne Trichomonaden-Therapie möglich. Während der Behandlung sollte kein Alkohol konsumiert werden – dies gilt bis zu 48 Stunden nach Einnahme der letzten Tablette.
Bei einer bestehenden Schwangerschaft kann Metronidazol nicht unbedacht eingesetzt werden. Besonders im ersten Trimester der Schwangerschaft sollte die Anwendung genau abgewogen werden. Es gibt eine Reihe von Studien zu Metronidazol-Anwendung, die zumeist keine Hinweise auf negative Folgen der Schwangeren-Therapie geben. Bei Schwangeren sollte jedoch eher keine hohe Einzeldosen-Therapie durchgeführt werden.
Sollten die Trichomonaden-Symptome trotz Therapie bestehen bleiben oder wiederkehren, sollte die Trichomonaden-Diagnostik wiederholt werden und die Therapie dann gegebenenfalls intensiviert werden.
Krankheitsverlauf und Prognose
Die Trichomoniasis lässt sich gut behandeln und zählt daher zu der Gruppe der heilbaren sexuell-übertragbaren Krankheiten. Da Trichomonaden jedoch oft keine Symptome verursachen, bleibt die Krankheit lange unbemerkt – kann jedoch in dieser Zeit auch ausheilen. Eine unbehandelte Trichomonaden-Infektion hat möglicherweise Auswirkungen auf den Verlauf einer Schwangerschaft. Wichtige Komplikationen sind Frühgeburt und geringes Geburtsgewicht. In seltenen Fällen kann eine Trichomonaden-Infektion zu einer aufsteigenden Entzündung der Eileiter führen. Bei Männern kann daraus eine Prostata-Entzündung entstehen. Hinzu kommt die erhöhte Anfälligkeit für andere sexuell übertragbare Krankheiten. Unter anderem aus diesen Gründen ist eine schnelle Trichomonaden-Therapie vor allem für Risikogruppen von sexuellen Infektionen erforderlich. Nach einer durchgemachten Trichomonaden-Infektion besteht kein Schutz vor einer erneuten Erkrankung.
V
Vegetarisch

Bedeutung
Immer mehr Personen kommen auf den Geschmack von vegetarischem, also fleisch- und fischlosem Essen. Heute weiss man nicht nur, wie man diese Speisen schmackhaft zubereiten kann, sondern man weiss auch, welches Gemüse und Obst man verzehren muss, um an die wichtigen Stoffe zu gelangen, die sich sonst nur in Fleisch und Fisch wiederfinden.
Anders als der Veganer verzichtet der Vegetarier jedoch nicht auf Eier, Milch und andere Lebensmittel, die von lebenden Tieren gewonnen werden.
Aus welchen Gründen ernährt man sich vegetarisch?
Die Gründe für vegetarische Ernährung sind je nach Person und Kulturkreis verschieden. Viele werden Vegetarier, weil sie merken, dass ihnen die Umstellung der Ernährung gut tut oder sie Fleisch und Fisch geschmacklich nicht mögen. Andere fassen Vegetarismus als alternative und gesündere Lebensweise auf. Es geht also um ein gesteigertes Gesundheitsstreben. Auch ethische Ideale sind wichtig; sie haben Bedenken, dass ihretwegen Tiere leiden müssen und getötet werden. Hierbei können auch tierrechtliche Überlegungen eine Rolle spielen. Es gibt auch Menschen, die aus religiösen oder kulturellen Einstellungen nur vegetarisches Essen zu sich nehmen, dazu zählen zum Beispiel die Anhänger des Jainismus und einzelne Richtungen des Hinduismus, sowie manche Buddhisten.
Gesundheitliche Aspekte
Wie oben bereits erwähnt, praktizieren viele den Vegetarismus, weil sie sich dann einfach wohler, vitaler und gesünder fühlen. Tatsächlich hat die vegetarische Kost tatsächlich eine positive Wirkung auf unseren Organismus. Einige Studien konnten nachweisen, dass die Mortalität bei Vegetariern tiefer ist als bei Fleischessern.
Der angestiegene Fleischkonsum führt zu zahlreichen Erkrankungen oder trägt zu deren Entstehung bei. Dies trifft vor allem auf die sogenannten Zivilisationskrankheiten wie Osteoporose, Rheuma, Diabetes, Arteriosklerose, Bluthochdruck, Stoffwechselstörungen, Hauterkrankungen und Übergewicht zu. Fleisch produziert bei der Verdauung Säuren, die den Organismus schwächen und nur mühselig wieder ausgeschafft werden können.
Gänzlich auf Fleisch verzichten?
Vor hundert Jahren waren in Europa Getreide, Gemüse, Hülsenfrüchte, Kartoffeln, Obst und gelegentlich Milch und Milchprodukte von Weidekühen die Grundlage der menschlichen Ernährung. Die Menschen konnten sich damit ausreichend mit allen notwendigen Nährstoffen versorgen. Erst in der zweiten Hälfte des 20. Jahrhunderts kamen Fleisch, Fisch, Geflügel und Eier in großen Mengen hinzu, zusammen mit anderen vitalstoffarmen Nahrungsmitteln (sterilisierte oder uperisierte Milch, Industrienahrung, Fast Food). Heute konsumieren wir also mehr Fleisch und Milchprodukte, als wir tatsächlich nötig hätten. Stattdessen ist es empfehlenswert, mehr Obst und Gemüse zu uns zu nehmen.
Sollen wir nun also gänzlich auf Fleisch verzichten?
Nein, mit einem mässigen Fleischkonsum kann man auch gesund leben. Wer 1-2 Mal in der Woche Fleisch isst, unterliegt dadurch kaum oder nur in geringem Masse der oben genannten Gesundheitsrisiken.
Immer mehr Personen kommen auf den Geschmack von vegetarischem, also fleisch- und fischlosem Essen. Heute weiss man nicht nur, wie man diese Speisen schmackhaft zubereiten kann, sondern man weiss auch, welches Gemüse und Obst man verzehren muss, um an die wichtigen Stoffe zu gelangen, die sich sonst nur in Fleisch und Fisch wiederfinden.
Anders als der Veganer verzichtet der Vegetarier jedoch nicht auf Eier, Milch und andere Lebensmittel, die von lebenden Tieren gewonnen werden.
Aus welchen Gründen ernährt man sich vegetarisch?
Die Gründe für vegetarische Ernährung sind je nach Person und Kulturkreis verschieden. Viele werden Vegetarier, weil sie merken, dass ihnen die Umstellung der Ernährung gut tut oder sie Fleisch und Fisch geschmacklich nicht mögen. Andere fassen Vegetarismus als alternative und gesündere Lebensweise auf. Es geht also um ein gesteigertes Gesundheitsstreben. Auch ethische Ideale sind wichtig; sie haben Bedenken, dass ihretwegen Tiere leiden müssen und getötet werden. Hierbei können auch tierrechtliche Überlegungen eine Rolle spielen. Es gibt auch Menschen, die aus religiösen oder kulturellen Einstellungen nur vegetarisches Essen zu sich nehmen, dazu zählen zum Beispiel die Anhänger des Jainismus und einzelne Richtungen des Hinduismus, sowie manche Buddhisten.
Gesundheitliche Aspekte
Wie oben bereits erwähnt, praktizieren viele den Vegetarismus, weil sie sich dann einfach wohler, vitaler und gesünder fühlen. Tatsächlich hat die vegetarische Kost tatsächlich eine positive Wirkung auf unseren Organismus. Einige Studien konnten nachweisen, dass die Mortalität bei Vegetariern tiefer ist als bei Fleischessern.
Der angestiegene Fleischkonsum führt zu zahlreichen Erkrankungen oder trägt zu deren Entstehung bei. Dies trifft vor allem auf die sogenannten Zivilisationskrankheiten wie Osteoporose, Rheuma, Diabetes, Arteriosklerose, Bluthochdruck, Stoffwechselstörungen, Hauterkrankungen und Übergewicht zu. Fleisch produziert bei der Verdauung Säuren, die den Organismus schwächen und nur mühselig wieder ausgeschafft werden können.
Gänzlich auf Fleisch verzichten?
Vor hundert Jahren waren in Europa Getreide, Gemüse, Hülsenfrüchte, Kartoffeln, Obst und gelegentlich Milch und Milchprodukte von Weidekühen die Grundlage der menschlichen Ernährung. Die Menschen konnten sich damit ausreichend mit allen notwendigen Nährstoffen versorgen. Erst in der zweiten Hälfte des 20. Jahrhunderts kamen Fleisch, Fisch, Geflügel und Eier in großen Mengen hinzu, zusammen mit anderen vitalstoffarmen Nahrungsmitteln (sterilisierte oder uperisierte Milch, Industrienahrung, Fast Food). Heute konsumieren wir also mehr Fleisch und Milchprodukte, als wir tatsächlich nötig hätten. Stattdessen ist es empfehlenswert, mehr Obst und Gemüse zu uns zu nehmen.
Sollen wir nun also gänzlich auf Fleisch verzichten?
Nein, mit einem mässigen Fleischkonsum kann man auch gesund leben. Wer 1-2 Mal in der Woche Fleisch isst, unterliegt dadurch kaum oder nur in geringem Masse der oben genannten Gesundheitsrisiken.
Veränderungen

Wir leben in einer Welt voller rasanter Veränderungen. Ein neuer Chef hier, ein neuer Partner da, mal ein neuer oder veränderter Arbeitsbereich. Veränderung kann gut sein, bedeutet aber auch immer Unsicherheit: der gewohnte Gang der Dinge funktioniert nicht mehr, wir müssen uns von Vertrautem lösen.
Wie kann ich konstruktiv mit Veränderungen umgehen?
Arbeitsplatzveränderungen durch Umstrukturierungsprozesse im Unternehmen lösen bei vielen Menschen Unsicherheiten, Ängste und Widerstände aus. Es fällt schwer, sich auf Veränderungen einzulassen, sie als positive Herausforderung zu sehen und sich von den als besser empfundenen „alten Zeiten“ zu lösen.
Von Vorteil ist es also…
… wenn man sich versucht positiv auf die neue Situation einzustellen und es als bewältigbare Herausforderung sieht, an sich und seinen Fähigkeiten zu wachsen. Mit anderen Betroffenen, dem Chef, Familie und Freunden darüber reden kann auch einen positiven Effekt haben, solange man kreisende abwertende Gedanken zu vermeiden sucht.
Wichtig ist zu erkennen, in welchem Ausmass und in welchem Tempo Veränderungen notwendig respektive von Vorteil sind. Veränderungen gelingen dann, wenn alle Beteiligten von ihrer Notwendigkeit überzeugt sind.
Um dies zu erreichen, gibt es einige Grundregeln wie hier am Beispiel des Arbeitsplatzes:
- rechtzeitig informieren
- Notwendigkeit erklären
- Betroffene einbeziehen
- für neue Aufgaben qualifizieren
- Veränderungsbereitschaft vorleben
- Erfolge auf dem Weg feiern
Vereinbarkeit von Beruf und Familie

Work-Life-Balance
Es ist nicht immer einfach Beruf und Familie unter einen Hut zu bringen. Besonders heute nicht, da wir durch die modernen Medien immer und überall erreichbar sind. Die Kommunikation ist schneller geworden und Informationen stehen uns in grosser Menge und schnell abrufbar zur Verfügung. Im Job muss man oft viel Flexibilität zeigen, denn auch dort ist ständig Etwas in Bewegung. Vor diesem Hintergrund ist es wichtig, die eigene Lebensbalance bewusst zu steuern, um auf Dauer gesund und leistungsfähig zu bleiben. Daher ist ein erfülltes Privatleben der wichtigste Erholungsraum und Energiespender.
Wie komme ich zu mehr Ausgeglichenheit zwischen Berufs- und Privatleben?
Auf dem Weg zu mehr Ausgewogenheit kann man sich einige wichtige Fragen stellen:
Faustregel
Für alle, die gerne an einer Strukturvorgabe orientieren möchten:
Es ist nicht immer einfach Beruf und Familie unter einen Hut zu bringen. Besonders heute nicht, da wir durch die modernen Medien immer und überall erreichbar sind. Die Kommunikation ist schneller geworden und Informationen stehen uns in grosser Menge und schnell abrufbar zur Verfügung. Im Job muss man oft viel Flexibilität zeigen, denn auch dort ist ständig Etwas in Bewegung. Vor diesem Hintergrund ist es wichtig, die eigene Lebensbalance bewusst zu steuern, um auf Dauer gesund und leistungsfähig zu bleiben. Daher ist ein erfülltes Privatleben der wichtigste Erholungsraum und Energiespender.
Wie komme ich zu mehr Ausgeglichenheit zwischen Berufs- und Privatleben?
Auf dem Weg zu mehr Ausgewogenheit kann man sich einige wichtige Fragen stellen:
- Welche Prioritäten setze ich in meinem Leben? Was ist wirklich wesentlich und wichtig?
- Welche Personen stehen mir Nahe? Welche Kontakte sind mir wichtig?
- Bin ich zufrieden mit meinem Zeitmanagement? Wie kann ich es effizienter gestalten?
- Wie zufrieden bin ich mit meiner Ernährung, Fitness und Entspannung?
Faustregel
Für alle, die gerne an einer Strukturvorgabe orientieren möchten:
- 1 Mal pro Woche ein freier Abend nur für sich
- 2 Mal pro Woche Zeit mit Ihrem Partner oder einem lieben Menschen verbringen
- 3 Mal pro Woche sportlich oder anders aktiv sein (mind. 20 Minuten) (hält nicht nur fit sondern baut auch Stress ab )
- 4 Mal pro Woche bewusst geniessen
- 5 Mal pro Woche gut schlafen
- 6 Mal pro Woche gesund essen
- 7 Mal pro Woche herzhaft lachen
W
Wassereinlagerungen

Nicht wenige Menschen leiden unter Wassereinlagerungen, sogenannten Ödemen. Nicht immer haben sie eine krankhafte Ursache, von einer gesunden Reaktion des Körpers kann aber ebenso wenig gesprochen werden. Darum besteht bei Wassereinlagerungen in jedem Fall Handlungsbedarf.
Wassereinlagerungen durch Organschwäche
Ödeme entstehen durch das Austreten von Wasser aus dem Blutgefäss- oder Lymphsystem, welches sich in den umliegenden Körperbereichen ansammelt. Bei einem Ödem handelt es sich lediglich um ein Symptom, dem stets eine andere Erkrankung zugrunde liegt.
Ödeme treten am häufigsten in den Beinen auf, die sie anschwellen und schwer werden lassen und können sogar Füsse und Knöchel betreffen. Auch Hände, Arme und Gesicht können durch Einlagerung von Wasser sichtbar aufgeschwemmt werden.
Ob der Schwellung tatsächlich ein Ödem zugrunde liegt, lässt sich in einem Selbsttest schnell herausfinden: Drücken sie mit dem Finger auf die angeschwollene Stelle. Um ein Ödem handelt es sich, wenn Sie eine sichtbare Delle im Gewebe hinterlassen, die sich nur langsam zurück bildet.
Langanhaltende Wassereinlagerungen im Gewebe sind häufig auf eine Organschwäche oder auf ein (z.B. durch das Entfernen von Lymphknoten) mangelndes Lymphsystem zurückzuführen. Eine ärztliche Abklärung und therapeutische Massnahmen sind dringend anzuraten.
Ödeme durch Herzschwäche
Die Pumpleistung sinkt bei einer Herzschwäche, wodurch der Blutdruck abfällt und ein Rückstau des Blutes vor dem Herzen verursacht. Dadurch erhöht sich der Druck in den Venen, so dass Blutplasma (Wasser) über die Blutbahn ins umliegende Bindegewebe gepresst wird. Bei einer Schwäche der rechten Herzhälfte, bildet sich die Wasseransammlung vorwiegend in den Unterschenkeln, Knöcheln und Füssen. Ist hingegen die linke Herzhälfte betroffen, ist die Lunge betroffen, was zu einem lebensgefährlichen Lungenödem führen kann.
Ödeme durch Nierenschwäche
Ist die Nierenfunktion geschwächt, können die Nieren nicht genügend Urin produzieren. Die mangelnde Wasserausscheidung führt zu Wassereinlagerungen im gesamten Körper. Zusätzlich können weniger Giftstoffe über den Urin ausgeleitet werden, was dazu führt, dass sie zum Schutz der Organe entweder im Bindegewebe eingelagert oder in einer wässrigen Lösung gebunden werden. Dies wiederum führt ebenfalls zu einer Wasseransammlung im Organismus. Ist die Nierenschwäche auf eine Schädigung des Organs zurück zu führen, funktioniert auch das Filtersystem der Nieren nicht mehr ordnungsgemäss. Dabei gelangen auch wichtige Substanzen wie Eiweisse (z.B. Albumin) und Mineralien, die normalerweise von den feinen Nierenkörperchen zurückgehalten werden, in den Urin. Es können Mängel entstehen. Albumin kommt im Blutplasma vor und reguliert den Wasseranteil im Blut. Mangelt es an diesem Eiweiss, verändert sich der osmotische Druck in den Blutgefässen: Wasser gelangt aus den Blutgefässen ins umliegende Gewebe.
Ödeme durch Venenschwäche
Durch den Blut-Rückstau in der Vene wird der Druck auf die Gefässwände so gross, dass das Plasma in das umliegende Gewebe gepresst wird, wo es sich sammelt. Besonders häufig geschieht dies, wenn die Venenwände nicht mehr ausreichend flexibel und stabil sind. Ursachen für eine Stauung können Blutgerinsel sein, die das Gefäss verengen oder gar verstopfen. Defekte Venenklappen können auch Blutstauungen verursachen.
Ödeme durch Leberschwäche
Bei einer Lebererkrankung kann die Leber unter anderem nicht mehr genügend Eiweisse bilden. Es kommt zu einem Mangel an Albumin, was ein Austreten von Wasser aus den Blutgefässen ins umliegende Gewebe zur Folge hat.
Ödeme durch Lymphschwäche
Wenn die gefilterte Gewebeflüssigkeit im Lymphsystem nicht richtig abfliessen kann, entstehen Lymphödeme.
Handelt es sich um eine angeborene Schädigung (primäres Lymphödem), so haben die Betroffenen zu wenige Lymphgefässe, sie sind zu eng oder aber geweitet. Zunächst sammelt sich das Wasser nur in einem Bein, später weitet sich die Stauung auf den ganzen Körper aus.
Das sekundäre Lymphödem entsteht durch eine ausgedehnte Weichteilzerstörung, welche durch Entzündungen oder Verletzungen des Gewebes entstanden ist. Die Lymphflüssigkeit staut sich in den umliegenden Bereichen. Auffallend oft entstehen sekundäre Lymphödeme nach Brustkrebsoperationen, die mit der Entfernung der Achsel-Lymphknoten einhergehen. Ödeme bilden sich im Oberarm und können sich auf Unterarm und Hand ausweiten. Analog dazu treten Wassereinlagerungen in den Beinen auf, bei einer Entfernung von Lymphknoten in der Leistengegend. Eine Strahlentherapie bei Krebspatienten erhöht das Risiko für die Entstehung eines Lymphödems, da durch die Bestrahlung Lymphgefässe und Abflusswege beschädigt werden können, was zu einem Übertritt der Flüssigkeit ins Gewebe zur Folge hat.
Therapien
Eine medikamentöse Behandlung wird oft bei Herz-, Nieren- oder Leberschwäche angewendet. Diuretika sorgen dafür, dass die Nieren verstärkt Wasser und Salze aus dem Körper schleusen. Diuretika sollten nur über einen begrenzten Zeitraum angewendet werden, da sie aufgrund ihres massiven Eingriffs in den Wasser- und Elektrolythaushalt viele Nebenwirkungen hervorrufen können. Zur medikamentösen Entwässerung muss die Grunderkrankung ebenfalls behandelt werden. Durch den hohen Wasserverlust werden auch viele der darin enthaltenen, lebenswichtigen Mineralstoffe und Vitamine ausgeschieden. Daher ist es unerlässlich einem Mangel durch eine gesunde, vitalstoffreiche Ernährung und der Einnahme natürlicher, nicht synthetisch hergestellter Vitamin- und Mineralstoffprodukten entgegenzuwirken.
Bei Venenschwäche kommen Kompressionsstrümpfe oder Bandagen zur Anwendung.
Bei Lymphödemen ist keine medikamentöse Behandlung angezeigt, denn sie versprechen keinen therapeutischen Erfolg. Dies ist so, weil viele Eiweisse in der Lymphflüssigkeit enthalten sind, die zum Ausgleich des Wasserverhältnisses immer wieder Wasser aus der extrazellulären Flüssigkeit anziehen. Eine manuelle Lymphdrainage hingegen kann, durch die vermehrte Ausscheidung von Eiweissen, Abhilfe schaffen. Zusätzlich sollten Kompressionsstrümpfe und auch Bewegungstherapien im Vordergrund der therapeutischen Massnahme stehen.
Wassereinlagerungen durch Bewegungsmangel
Überwiegend langes Sitzen oder Stehen, bei gleichzeitigem Bewegungsmangel, können zu Venenerkrankungen führen, welche wiederum das Risiko einer Wassereinlagerung begünstigen. Daher: regelmässig Laufen, Bewegen, Strecken.
Wassereinlagerungen durch Östrogen-Dominanz
Ist das Östrogen im Verhältnis zum Progesteron deutlich erhöht, kann dies zu Ödemen führen, welche sich überwiegend im Bauchraum zeigen. Betroffen sind Frauen kurz vor der Periode, sowie vor Beginn der Wechseljahre.
Wassereinlagerungen durch hohen Eiweiss- und Salzkonsum
Salz bindet viel Wasser, daher fördert salzreiche Kost Wassereinlagerungen im Körper. Dasselbe gilt für eiweissreiche Mahlzeiten. Diese Kombination an Salz- und Eiweissmengen zählt übrigens zu den häufigsten Ursachen von nicht krankheitsbedingten Wassereinlagerungen. Entwässerungstabletten nützen in diesem Zusammenhang nichts, besser ist es, die Ernährungsgewohnheiten zu ändern.
Wassereinlagerung durch Übersäuerung
Basen neutralisieren den Säureüberschuss im Körper, so dass er über die Nieren ausgeschieden werden kann. Dies setzt allerdings voraus, dass der Körper über ausreichende Mengen an Basen verfügt. Ist dies nicht der Fall, bleibt dem Organismus keine andere Möglichkeit, als die gefährlichen Säuren in einer wässrigen Lösung zu binden, damit sie den Organen keinen Schaden zufügen können. Je höher der Säureanteil steigt, desto mehr Wasser hält er zu diesem Zweck zurück und ebenso steigt in gleichem Masse die sichtbare und/ oder spürbare Wassereinlagerung an.
Würden Sie eine medikamentöse Entwässerung anwenden, hätte dies fatale Folgen für ihre Gesundheit: Das Zurückhalten des Wassers ist eine Notlösung und dient zum Schutz der Organe.
Hier gilt es eine basenreiche oder basenüberschüssige Ernährung anzustreben. Parallel zur Ernährungsumstellung beschleunigen Entsäuerungskuren die Wiederherstellung Ihres Säure-Basen-Gleichgewichts.
Heilkraft der Pflanzen - Phytotherapie
Es gibt Pflanzen, die eine entwässernde Wirkung haben, indem sie die Nierentätigkeit ankurbeln und so die Urinmenge erhöhen oder sie erhalten auf andere Weise die Zirkulation der Körperflüssigkeiten aufrecht, so dass vorhandene Wassereinlagerungen abklingen oder erst gar nicht entstehen können.
Das Tolle an den Pflanzen ist, dass sie die Mineralien, die zusammen mit dem Köperwasser ausgeschwemmt werden, gleich mitliefern und so einem Mineralstoffmangel entgegenwirken. Die Gefahr einer Entmineralisierung bei Entwässerung auf pflanzlicher Basis besteht nicht, bei medikamentöser Behandlung hingegen schon.
Zudem zeigen Pflanzen bei fachgerechter Anwendung keine Nebenwirkungen und haben ein breites Wirkspektrum. Beispielsweise können sie nebst der entwässernden Eigenschaft, zusätzlich eine lymphaktivierende, immunstärkende, entzündungshemmende und blutflussfördernde Wirkung haben.
Teilweise sind bestimmte Pflanzen nicht zu empfehlen, wenn eine Organschwäche vorliegt. Daher immer genau mit dem Arzt oder Therapeuten besprechen, welche Heilmittel für Sie in Frage kommen.
Viel Wasser trinken
Während der Entwässerung ist es wichtig, viel Wasser zu sich zu nehmen, um den Wasserverlust auszugleichen. Wir empfehlen, unabhängig von anderen Getränken, ca. 2.5 Liter stilles Wasser zu trinken.
Was Sie sonst noch tun können
Hier einige Ratschläge, die zusätzlich zur Kräftigung der Gefässe und des Bindegewebes beitragen:
Wassereinlagerungen durch Organschwäche
Ödeme entstehen durch das Austreten von Wasser aus dem Blutgefäss- oder Lymphsystem, welches sich in den umliegenden Körperbereichen ansammelt. Bei einem Ödem handelt es sich lediglich um ein Symptom, dem stets eine andere Erkrankung zugrunde liegt.
Ödeme treten am häufigsten in den Beinen auf, die sie anschwellen und schwer werden lassen und können sogar Füsse und Knöchel betreffen. Auch Hände, Arme und Gesicht können durch Einlagerung von Wasser sichtbar aufgeschwemmt werden.
Ob der Schwellung tatsächlich ein Ödem zugrunde liegt, lässt sich in einem Selbsttest schnell herausfinden: Drücken sie mit dem Finger auf die angeschwollene Stelle. Um ein Ödem handelt es sich, wenn Sie eine sichtbare Delle im Gewebe hinterlassen, die sich nur langsam zurück bildet.
Langanhaltende Wassereinlagerungen im Gewebe sind häufig auf eine Organschwäche oder auf ein (z.B. durch das Entfernen von Lymphknoten) mangelndes Lymphsystem zurückzuführen. Eine ärztliche Abklärung und therapeutische Massnahmen sind dringend anzuraten.
Ödeme durch Herzschwäche
Die Pumpleistung sinkt bei einer Herzschwäche, wodurch der Blutdruck abfällt und ein Rückstau des Blutes vor dem Herzen verursacht. Dadurch erhöht sich der Druck in den Venen, so dass Blutplasma (Wasser) über die Blutbahn ins umliegende Bindegewebe gepresst wird. Bei einer Schwäche der rechten Herzhälfte, bildet sich die Wasseransammlung vorwiegend in den Unterschenkeln, Knöcheln und Füssen. Ist hingegen die linke Herzhälfte betroffen, ist die Lunge betroffen, was zu einem lebensgefährlichen Lungenödem führen kann.
Ödeme durch Nierenschwäche
Ist die Nierenfunktion geschwächt, können die Nieren nicht genügend Urin produzieren. Die mangelnde Wasserausscheidung führt zu Wassereinlagerungen im gesamten Körper. Zusätzlich können weniger Giftstoffe über den Urin ausgeleitet werden, was dazu führt, dass sie zum Schutz der Organe entweder im Bindegewebe eingelagert oder in einer wässrigen Lösung gebunden werden. Dies wiederum führt ebenfalls zu einer Wasseransammlung im Organismus. Ist die Nierenschwäche auf eine Schädigung des Organs zurück zu führen, funktioniert auch das Filtersystem der Nieren nicht mehr ordnungsgemäss. Dabei gelangen auch wichtige Substanzen wie Eiweisse (z.B. Albumin) und Mineralien, die normalerweise von den feinen Nierenkörperchen zurückgehalten werden, in den Urin. Es können Mängel entstehen. Albumin kommt im Blutplasma vor und reguliert den Wasseranteil im Blut. Mangelt es an diesem Eiweiss, verändert sich der osmotische Druck in den Blutgefässen: Wasser gelangt aus den Blutgefässen ins umliegende Gewebe.
Ödeme durch Venenschwäche
Durch den Blut-Rückstau in der Vene wird der Druck auf die Gefässwände so gross, dass das Plasma in das umliegende Gewebe gepresst wird, wo es sich sammelt. Besonders häufig geschieht dies, wenn die Venenwände nicht mehr ausreichend flexibel und stabil sind. Ursachen für eine Stauung können Blutgerinsel sein, die das Gefäss verengen oder gar verstopfen. Defekte Venenklappen können auch Blutstauungen verursachen.
Ödeme durch Leberschwäche
Bei einer Lebererkrankung kann die Leber unter anderem nicht mehr genügend Eiweisse bilden. Es kommt zu einem Mangel an Albumin, was ein Austreten von Wasser aus den Blutgefässen ins umliegende Gewebe zur Folge hat.
Ödeme durch Lymphschwäche
Wenn die gefilterte Gewebeflüssigkeit im Lymphsystem nicht richtig abfliessen kann, entstehen Lymphödeme.
Handelt es sich um eine angeborene Schädigung (primäres Lymphödem), so haben die Betroffenen zu wenige Lymphgefässe, sie sind zu eng oder aber geweitet. Zunächst sammelt sich das Wasser nur in einem Bein, später weitet sich die Stauung auf den ganzen Körper aus.
Das sekundäre Lymphödem entsteht durch eine ausgedehnte Weichteilzerstörung, welche durch Entzündungen oder Verletzungen des Gewebes entstanden ist. Die Lymphflüssigkeit staut sich in den umliegenden Bereichen. Auffallend oft entstehen sekundäre Lymphödeme nach Brustkrebsoperationen, die mit der Entfernung der Achsel-Lymphknoten einhergehen. Ödeme bilden sich im Oberarm und können sich auf Unterarm und Hand ausweiten. Analog dazu treten Wassereinlagerungen in den Beinen auf, bei einer Entfernung von Lymphknoten in der Leistengegend. Eine Strahlentherapie bei Krebspatienten erhöht das Risiko für die Entstehung eines Lymphödems, da durch die Bestrahlung Lymphgefässe und Abflusswege beschädigt werden können, was zu einem Übertritt der Flüssigkeit ins Gewebe zur Folge hat.
Therapien
Eine medikamentöse Behandlung wird oft bei Herz-, Nieren- oder Leberschwäche angewendet. Diuretika sorgen dafür, dass die Nieren verstärkt Wasser und Salze aus dem Körper schleusen. Diuretika sollten nur über einen begrenzten Zeitraum angewendet werden, da sie aufgrund ihres massiven Eingriffs in den Wasser- und Elektrolythaushalt viele Nebenwirkungen hervorrufen können. Zur medikamentösen Entwässerung muss die Grunderkrankung ebenfalls behandelt werden. Durch den hohen Wasserverlust werden auch viele der darin enthaltenen, lebenswichtigen Mineralstoffe und Vitamine ausgeschieden. Daher ist es unerlässlich einem Mangel durch eine gesunde, vitalstoffreiche Ernährung und der Einnahme natürlicher, nicht synthetisch hergestellter Vitamin- und Mineralstoffprodukten entgegenzuwirken.
Bei Venenschwäche kommen Kompressionsstrümpfe oder Bandagen zur Anwendung.
Bei Lymphödemen ist keine medikamentöse Behandlung angezeigt, denn sie versprechen keinen therapeutischen Erfolg. Dies ist so, weil viele Eiweisse in der Lymphflüssigkeit enthalten sind, die zum Ausgleich des Wasserverhältnisses immer wieder Wasser aus der extrazellulären Flüssigkeit anziehen. Eine manuelle Lymphdrainage hingegen kann, durch die vermehrte Ausscheidung von Eiweissen, Abhilfe schaffen. Zusätzlich sollten Kompressionsstrümpfe und auch Bewegungstherapien im Vordergrund der therapeutischen Massnahme stehen.
Wassereinlagerungen durch Bewegungsmangel
Überwiegend langes Sitzen oder Stehen, bei gleichzeitigem Bewegungsmangel, können zu Venenerkrankungen führen, welche wiederum das Risiko einer Wassereinlagerung begünstigen. Daher: regelmässig Laufen, Bewegen, Strecken.
Wassereinlagerungen durch Östrogen-Dominanz
Ist das Östrogen im Verhältnis zum Progesteron deutlich erhöht, kann dies zu Ödemen führen, welche sich überwiegend im Bauchraum zeigen. Betroffen sind Frauen kurz vor der Periode, sowie vor Beginn der Wechseljahre.
Wassereinlagerungen durch hohen Eiweiss- und Salzkonsum
Salz bindet viel Wasser, daher fördert salzreiche Kost Wassereinlagerungen im Körper. Dasselbe gilt für eiweissreiche Mahlzeiten. Diese Kombination an Salz- und Eiweissmengen zählt übrigens zu den häufigsten Ursachen von nicht krankheitsbedingten Wassereinlagerungen. Entwässerungstabletten nützen in diesem Zusammenhang nichts, besser ist es, die Ernährungsgewohnheiten zu ändern.
Wassereinlagerung durch Übersäuerung
Basen neutralisieren den Säureüberschuss im Körper, so dass er über die Nieren ausgeschieden werden kann. Dies setzt allerdings voraus, dass der Körper über ausreichende Mengen an Basen verfügt. Ist dies nicht der Fall, bleibt dem Organismus keine andere Möglichkeit, als die gefährlichen Säuren in einer wässrigen Lösung zu binden, damit sie den Organen keinen Schaden zufügen können. Je höher der Säureanteil steigt, desto mehr Wasser hält er zu diesem Zweck zurück und ebenso steigt in gleichem Masse die sichtbare und/ oder spürbare Wassereinlagerung an.
Würden Sie eine medikamentöse Entwässerung anwenden, hätte dies fatale Folgen für ihre Gesundheit: Das Zurückhalten des Wassers ist eine Notlösung und dient zum Schutz der Organe.
Hier gilt es eine basenreiche oder basenüberschüssige Ernährung anzustreben. Parallel zur Ernährungsumstellung beschleunigen Entsäuerungskuren die Wiederherstellung Ihres Säure-Basen-Gleichgewichts.
Heilkraft der Pflanzen - Phytotherapie
Es gibt Pflanzen, die eine entwässernde Wirkung haben, indem sie die Nierentätigkeit ankurbeln und so die Urinmenge erhöhen oder sie erhalten auf andere Weise die Zirkulation der Körperflüssigkeiten aufrecht, so dass vorhandene Wassereinlagerungen abklingen oder erst gar nicht entstehen können.
Das Tolle an den Pflanzen ist, dass sie die Mineralien, die zusammen mit dem Köperwasser ausgeschwemmt werden, gleich mitliefern und so einem Mineralstoffmangel entgegenwirken. Die Gefahr einer Entmineralisierung bei Entwässerung auf pflanzlicher Basis besteht nicht, bei medikamentöser Behandlung hingegen schon.
Zudem zeigen Pflanzen bei fachgerechter Anwendung keine Nebenwirkungen und haben ein breites Wirkspektrum. Beispielsweise können sie nebst der entwässernden Eigenschaft, zusätzlich eine lymphaktivierende, immunstärkende, entzündungshemmende und blutflussfördernde Wirkung haben.
Teilweise sind bestimmte Pflanzen nicht zu empfehlen, wenn eine Organschwäche vorliegt. Daher immer genau mit dem Arzt oder Therapeuten besprechen, welche Heilmittel für Sie in Frage kommen.
Viel Wasser trinken
Während der Entwässerung ist es wichtig, viel Wasser zu sich zu nehmen, um den Wasserverlust auszugleichen. Wir empfehlen, unabhängig von anderen Getränken, ca. 2.5 Liter stilles Wasser zu trinken.
Was Sie sonst noch tun können
Hier einige Ratschläge, die zusätzlich zur Kräftigung der Gefässe und des Bindegewebes beitragen:
- Beine hochlagern
- Barfuss über Tauwiesen und im Schnee laufen
- Tägliche Wechselduschen
- Spezielle Übungen zur Stärkung der Venen (abwechselndes Gehen auf Zehenspitzen und Fersen, in Rückenlage Rad fahren etc.)
- Täglich die Beine von unten nach oben ausstreichen
- Warme Basenbäder zur Entsäuerung
- Kalte Umschläge oder Kompressen bei entzündungsbedingten Ödemen
Wechseljahre

Was sind die Wechseljahre eigentlich?
Die Wechseljahre sind ein normaler physiologischer Umstellungsprozess im Leben eines jeden Menschen (auch Männer kommen in die Wechseljahre, der Terminus wird aber meistens in Beziehung mit der Frau gebraucht).
Der Begriff wird als derjenige Zeitraum bezeichnet, in dem die Fortpflanzungsfähigkeit der Frau durch die Abnahme / Reduktion der Hormonproduktion langsam erlischt. Dieser Vorgang erstreckt sich über mehrere Jahre und ist in der Dauer und der Intensität bei jeder Frau unterschiedlich. Bei manchen Frauen beginnt sie schon Ende dreissig, bei anderen erst mit fünfzig Jahren. Die Wechseljahre finden ihren Abschluss mit der letzten Regelblutung, der sogenannten Menopause.
Wie kommt es zu den Beschwerden?
Da während der Wechseljahre die Funktion der Eierstöcke zunehmend eingeschränkt wird, werden zu wenige Hormone, vor allem zu wenig Östrogene, produziert. Die im Hirn lokalisierte Hypophyse, welche die Hormone steuert, bemerkt den Mangel an Östrogenen und produziert nun ihrerseits Hormone, um die Eierstöcke zu einer vermehrten Hormonbildung anzuregen. Dieses Ungleichgewicht führt zu den typischen Wechseljahrbeschwerden.
Es ist falsch die Wechseljahre als Krankheit zu bezeichnen oder anzuschauen, selbst wenn in dieser Zeit Beschwerden auftreten können, die durchaus Krankheitswerte besitzen.
Jede Frau weiss, dass sie einmal in die Wechseljahre kommen wird. Bei manchen Frauen mag dies ein Unbehagen auslösen. Die Vorstellung des definitiven Verlusts der Fortpflanzungsfähigkeit und damit auch die der Attraktivität, kann Angst machen. Nahezu die Hälfte der Frauen gewinnen der Umbruchphase (Klimakterium) aber viel Positives ab und äussern kaum Beschwerden.
Viele, aber längst nicht alle Frauen, leiden unter mehr oder weniger starken Wechseljahrbeschwerden wie Hitzewallungen, Gereiztheit oder Schlafstörungen. Ein grosser Teil der Frauen freut sich sogar über das Wegbleiben der Regel und fühlen sich freier und unabhängiger.
Die Menopause kündet sich mit Zyklusschwankungen an: die Regel wird kürzer. Allgemein kann man sagen, dass das Klimakterium mit ca. 45 Jahren beginnt und mit etwa 55 Jahren endet. Ein Viertel aller Frauen weist schon im Alter von 42 Jahren, die Prämenopause, Zyklusschwankungen auf.
Körperliche Beschwerden während den Wechseljahren:
All diese Beschwerden sind jedoch nicht zwangsläufig und nicht alle müssen auftreten. Durch Prophylaxe und Therapie können zudem langfristige Beschwerden vermieden oder zumindest gelindert werden. Ob und wie sehr eine Frau leidet, kann durch psychische Faktoren (Familie, Beruf, Lebensumfeld) mitbeeinflusst werden.
Hormonersatztherapie
Die Verabreichungsform einer Hormonsubstitutionstherapie sollte immer individuell gestaltet werden und in dauerndem Arzt-Patientin-Austausch festgelegt werden. Dabei wird die niedrigste wirksame Dosis vom Arzt ausgemacht / verschrieben. Bei jüngeren Frauen wird diese Therapie zurückhaltend angewendet.
Nach einem gewissen Zeitraum werden die Ersatzhormone unter ärztlicher Absprache und Kontrolle langsam abgesetzt, um zu eruieren, ob sich bereits ein Gleichgewicht eingestellt hat. Ist dies noch nicht der Fall, wird nach erneuter Nutzen-Risiko-Analyse die Behandlung fortgesetzt. Während der Behandlungsdauer sollten Kontrolluntersuchungen in regelmässigen Abständen durchgeführt werden.
Alternative Therapiemöglichkeiten
Gesundheitspraxis Schuler
Ausgehend von unserer ganzheitlichen Sichtweise, spezifischem Fachwissen und Erfahrungswerten, beraten wir Sie gerne und stellen gemeinsam mit Ihnen eine umfassende Therapie zusammen. Dabei greifen wir auf das Austesten spagyrischer Essenzen, Homöopathie, Bachblüten und unser Helix-Therapiesystem zurück.
Ernährung
Eine ausgewogene, kalziumreiche Ernährung und genügend Bewegung kann die Entwicklung eines Knochenschwundes vorbeugen. Auf Nikotin sollte besser verzichtet werden, dafür auf ausreichende Flüssigkeitszufuhr geachtet werden.
Spezielle Teemischungen können die Beschwerden ebenfalls lindern.
Traubensilberkerze
Die Traubensilberkerze ist eine Heilpflanze, die besonders bei Wechseljahrbeschwerden (Hitzewallungen, Schweissausbrüche, Schlafstörungen, Nervosität und Verstimmungszustände), aber auch beim prämenstruellen Syndrom hilft. Es ist eine hervorragende Alternative zur Hormonsubstitution, da selbst bei einer Langzeitanwendung kaum Nebenwirkungen auftreten.
Rotklee
Rotklee ist reich an pflanzlichen Hormonen, den Phytohormonen. Die Rotklee-Isoflavonoide sind dem weiblichen Östrogen sehr ähnlich. Östrogene sind nicht nur für die Fruchtbarkeit der Frau zuständig, sondern übernehmen wichtige Funktionen im ganzen Organismus, so auch im Hirn oder der Psyche. Ein Mangel kann beispielsweise zu Abgeschlagenheit, Aktivitätsminderung und Nachlassen von Konzentrationsfähigkeit und Gedächtnis führen. Östrogene sind ebenso wichtig für Haut und Haar, denn sie helfen den Zellen, Flüssigkeit zu speichern und sich zu erneuern. Zusätzlich sorgen sie für einen ausreichenden Kollagen-Spiegel, der für Dicke und Elastizität der Haut verantwortlich ist. Ebenfalls leisten die Östrogene einen wertvollen Beitrag zum Knochen- und Fettstoffwechsel. Durch das Niedrighalten des Cholesterinspiegels tragen sie zur Gesundheit von Herz und Kreislauf bei. Hormonale Schwankungen, die zu entsprechenden Irritationen führen, können auf sanfte Weise mit Rotklee ausgeglichen werden.
Soja
Soja-Isoflavone gelten als pflanzliche Hormone, die die Wirkung natürlicher Östrogene effektiv ersetzen und ebenfalls auf sanfte Art die typischen Beschwerden vermindern können. Wissenschaftler erkannten deren heilsame Wirkungen auf Wecheljahrprobleme durch die beobachtete weitgehende Beschwerdenfreiheit bei asiatischen Frauen.
Der Begriff wird als derjenige Zeitraum bezeichnet, in dem die Fortpflanzungsfähigkeit der Frau durch die Abnahme / Reduktion der Hormonproduktion langsam erlischt. Dieser Vorgang erstreckt sich über mehrere Jahre und ist in der Dauer und der Intensität bei jeder Frau unterschiedlich. Bei manchen Frauen beginnt sie schon Ende dreissig, bei anderen erst mit fünfzig Jahren. Die Wechseljahre finden ihren Abschluss mit der letzten Regelblutung, der sogenannten Menopause.
Wie kommt es zu den Beschwerden?
Da während der Wechseljahre die Funktion der Eierstöcke zunehmend eingeschränkt wird, werden zu wenige Hormone, vor allem zu wenig Östrogene, produziert. Die im Hirn lokalisierte Hypophyse, welche die Hormone steuert, bemerkt den Mangel an Östrogenen und produziert nun ihrerseits Hormone, um die Eierstöcke zu einer vermehrten Hormonbildung anzuregen. Dieses Ungleichgewicht führt zu den typischen Wechseljahrbeschwerden.
Es ist falsch die Wechseljahre als Krankheit zu bezeichnen oder anzuschauen, selbst wenn in dieser Zeit Beschwerden auftreten können, die durchaus Krankheitswerte besitzen.
Jede Frau weiss, dass sie einmal in die Wechseljahre kommen wird. Bei manchen Frauen mag dies ein Unbehagen auslösen. Die Vorstellung des definitiven Verlusts der Fortpflanzungsfähigkeit und damit auch die der Attraktivität, kann Angst machen. Nahezu die Hälfte der Frauen gewinnen der Umbruchphase (Klimakterium) aber viel Positives ab und äussern kaum Beschwerden.
Viele, aber längst nicht alle Frauen, leiden unter mehr oder weniger starken Wechseljahrbeschwerden wie Hitzewallungen, Gereiztheit oder Schlafstörungen. Ein grosser Teil der Frauen freut sich sogar über das Wegbleiben der Regel und fühlen sich freier und unabhängiger.
Die Menopause kündet sich mit Zyklusschwankungen an: die Regel wird kürzer. Allgemein kann man sagen, dass das Klimakterium mit ca. 45 Jahren beginnt und mit etwa 55 Jahren endet. Ein Viertel aller Frauen weist schon im Alter von 42 Jahren, die Prämenopause, Zyklusschwankungen auf.
Körperliche Beschwerden während den Wechseljahren:
- Hitzewallungen, Schweissausbrüche
- Schwindel, Kopfschmerzen
- Herz-, Kreislaufbeschwerden (Blutdruckschwankungen, Herzenge, Herzrhythmusstörungen)
- Schlafstörungen
- Missempfindungen in den Extremitäten (Kribbeln, taubes, schmerzhaftes, brennendes Gefühl)
- Vermindertes Sexualverlangen, trockene Scheide
- Harninkontinenz
- Haut- und Haarveränderungen (Falten, Haarverlust, Haarwuchs an unerwünschten Stellen)
- Stimmungsschwankungen, nervöse Erschöpfung
- Veränderungen im Fettstoffwechsel, Gewichtszunahme
- Veränderungen im Knochenstoffwechsel (Abnahme der Knochendichte, was zu Osteoporose führen kann)
All diese Beschwerden sind jedoch nicht zwangsläufig und nicht alle müssen auftreten. Durch Prophylaxe und Therapie können zudem langfristige Beschwerden vermieden oder zumindest gelindert werden. Ob und wie sehr eine Frau leidet, kann durch psychische Faktoren (Familie, Beruf, Lebensumfeld) mitbeeinflusst werden.
Hormonersatztherapie
Die Verabreichungsform einer Hormonsubstitutionstherapie sollte immer individuell gestaltet werden und in dauerndem Arzt-Patientin-Austausch festgelegt werden. Dabei wird die niedrigste wirksame Dosis vom Arzt ausgemacht / verschrieben. Bei jüngeren Frauen wird diese Therapie zurückhaltend angewendet.
Nach einem gewissen Zeitraum werden die Ersatzhormone unter ärztlicher Absprache und Kontrolle langsam abgesetzt, um zu eruieren, ob sich bereits ein Gleichgewicht eingestellt hat. Ist dies noch nicht der Fall, wird nach erneuter Nutzen-Risiko-Analyse die Behandlung fortgesetzt. Während der Behandlungsdauer sollten Kontrolluntersuchungen in regelmässigen Abständen durchgeführt werden.
Alternative Therapiemöglichkeiten
Gesundheitspraxis Schuler
Ausgehend von unserer ganzheitlichen Sichtweise, spezifischem Fachwissen und Erfahrungswerten, beraten wir Sie gerne und stellen gemeinsam mit Ihnen eine umfassende Therapie zusammen. Dabei greifen wir auf das Austesten spagyrischer Essenzen, Homöopathie, Bachblüten und unser Helix-Therapiesystem zurück.
Ernährung
Eine ausgewogene, kalziumreiche Ernährung und genügend Bewegung kann die Entwicklung eines Knochenschwundes vorbeugen. Auf Nikotin sollte besser verzichtet werden, dafür auf ausreichende Flüssigkeitszufuhr geachtet werden.
Spezielle Teemischungen können die Beschwerden ebenfalls lindern.
Traubensilberkerze
Die Traubensilberkerze ist eine Heilpflanze, die besonders bei Wechseljahrbeschwerden (Hitzewallungen, Schweissausbrüche, Schlafstörungen, Nervosität und Verstimmungszustände), aber auch beim prämenstruellen Syndrom hilft. Es ist eine hervorragende Alternative zur Hormonsubstitution, da selbst bei einer Langzeitanwendung kaum Nebenwirkungen auftreten.
Rotklee
Rotklee ist reich an pflanzlichen Hormonen, den Phytohormonen. Die Rotklee-Isoflavonoide sind dem weiblichen Östrogen sehr ähnlich. Östrogene sind nicht nur für die Fruchtbarkeit der Frau zuständig, sondern übernehmen wichtige Funktionen im ganzen Organismus, so auch im Hirn oder der Psyche. Ein Mangel kann beispielsweise zu Abgeschlagenheit, Aktivitätsminderung und Nachlassen von Konzentrationsfähigkeit und Gedächtnis führen. Östrogene sind ebenso wichtig für Haut und Haar, denn sie helfen den Zellen, Flüssigkeit zu speichern und sich zu erneuern. Zusätzlich sorgen sie für einen ausreichenden Kollagen-Spiegel, der für Dicke und Elastizität der Haut verantwortlich ist. Ebenfalls leisten die Östrogene einen wertvollen Beitrag zum Knochen- und Fettstoffwechsel. Durch das Niedrighalten des Cholesterinspiegels tragen sie zur Gesundheit von Herz und Kreislauf bei. Hormonale Schwankungen, die zu entsprechenden Irritationen führen, können auf sanfte Weise mit Rotklee ausgeglichen werden.
Soja
Soja-Isoflavone gelten als pflanzliche Hormone, die die Wirkung natürlicher Östrogene effektiv ersetzen und ebenfalls auf sanfte Art die typischen Beschwerden vermindern können. Wissenschaftler erkannten deren heilsame Wirkungen auf Wecheljahrprobleme durch die beobachtete weitgehende Beschwerdenfreiheit bei asiatischen Frauen.
Winterdepression

Beschreibung
Die Winterdepression gehört zu den saisonal auftretenden Störungen des Gefühlslebens (SAD = seasonal affective disorder). Sie tritt alle Jahre wieder in der dunklen Jahreszeit auf: Winterdepressionen beginnen in den Herbstmonaten und enden meist im Frühling. In dieser Zeit klagen die Betroffenen über Energielosigkeit und übermäßige Traurigkeit. Sie haben ein ausgeprägtes Schlafbedürfnis und meist mehr Appetit als sonst, vor allem auf Süßes.
SAD treten deutlich seltener auch zu anderen Jahreszeiten auf – sogar im Sommer. Manche Patienten mit SAD sind nicht depressiv, sondern manisch, das bedeutet, sie sind unangemessen euphorisiert, neigen zur Distanzlosigkeit und Selbstüberschätzung.
Nicht jede Depression im Winter ist eine Winterdepression
Natürlich erkranken auch im Winter Menschen an klassischen Depressionen. Nur etwa jede zehnte Depression, die im Winter auftritt, ist tatsächlich eine echte Winterdepression.
Die Winterdepression ist seltener als andere Depressionsformen. Schätzungen gehen davon aus, dass in Europa etwa ein bis drei Prozent der Erwachsenen an einer SAD leiden.
Da die depressiven Symptome regelmäßig zur Wintersaison auftauchen, wird die Winterdepression in der Gruppe der rezidivierenden depressiven Störungen geführt.
Frauen sind häufiger von Winterdepressionen betroffen als Männer. Auch Kinder und Jugendliche können erkranken. In südlicheren Ländern kommen Winterdepressionen insgesamt seltener vor. In den nördlicheren Breiten ist sie häufiger vorzufinden.
Winterblues
Eine harmlosere - weil deutliche schwächere - Form ist der Winterblues. Antriebslos und missgelaunt schleppen sich die Blues-Betroffenen durch die dunklen Tage, richtig depressiv sind sie aber nicht. Unter Fachleuten wird diese milder verlaufende Form auch subsyndromale SAD (s-SAD) genannt.
Tipps gegen Winterblues
Nasskaltes Schmuddelwetter, kurze Tage, sinkende Temperaturen – das schlägt fast allen Menschen aufs Gemüt. Menschen mit Winterblues schleppen sich antriebslos und missgelaunt durch die dunklen Tage.
Symptome
Die Symptome einer Winterdepression weichen in mancher Hinsicht von denen der klassischen Depression ab. So sind Menschen mit Winterdepression extrem müde bis hin zur Schlafsucht (Hypersomnie). Insbesondere am Morgen finden sie nur schwer aus dem Bett.
Ein weiteres typisches Symptom für eine Winterdepression ist ein gesteigerter Appetit und ein Heißhunger auf Kohlenhydrate, vor allem nach Süßigkeiten. Daher legen Betroffene im Winter regelmäßig an Gewicht zu. Stärkeres Schlafbedürfnis und Lust auf Süßes sind im Winter allerdings nichts Ungewöhnliches. Erst wenn diese Bedürfnisse ausarten und zur Belastung werden, ist eine Behandlung notwendig.
Weitere Symptome einer Winterdepression sind
Ursachen und Risikofaktoren
Bei der Entstehung der Depression spielen Gene, Hormone aber auch der Stressbelastung und Stressverarbeitung eine Rolle. Experten vermuten die Ursache der SAD vor allem in den veränderten Lichtbedingungen im Winter. Depression kann in der dunklen Jahreszeit die Folge einer veränderten Hormonproduktion sein.
Wenig Licht, viel Melatonin
Wenn es abends dunkel wird und weniger Licht ins Auge fällt, ist das ein Signal für die Zirbeldrüse. Sie schüttet das Hormon Melatoninaus – der Mensch wird müde. Im Winter ist die Lichtintensität insgesamt geringer. Daher wird auch tagsüber mehr Melatonin ausgeschüttet.
Bei Patienten mit einer Winterdepression ist der Informationsfluss von den Sehzellen im Auge ins Gehirn gestört. Ihre Sehzellen sind weniger lichtempfänglich als bei anderen Menschen. Ist im Winter Licht Mangelware, wird ihr Gehirn stärker zu Produktion des Schlafhormons angeregt als ohnehin im Winter üblich. Dies könnte eine Erklärung für ihre starke Müdigkeit und die depressiven Symptome sein. Denn Melatonin dämpft auch Antrieb und die Laune.
Viel Melatonin, wenig Serotonin
Sehr wahrscheinlich ist auch der Neurotransmitter Serotonin an der Entstehung der Winterdepression beteiligt. Für die Produktion von Melatonin wandelt der Körper Serotonin um – der Serotoninspiegel sinkt. Das hat Einfluss auf das Gemüt: Serotonin gilt als Glückshormon – es hebt unter anderem die Stimmung. Antidepressive Medikamente, die den Spiegel an Serotonin im Gehirn erhöhen, (SSRI = Serotonin-Wiederaufnahme-Hemmer), können eine Winterdepression bessern.
Fehlt dem Gehirn Serotonin, versucht es den Mangel auszugleichen: Eine unbändige Lust auf Süßes überkommt viele Menschen mit einer Winterdepression. Zucker und einige Inhaltstoffe von Schokolade helfen, den Gehirnzellen wieder mehr Serotonin zur Verfügung zu stellen.
Verstellte Biouhr
Der menschliche Körper folgt einem biologischen Rhythmus. Vor allem der Schlaf-Wach-Rhythmus wird dabei über den Lichteinfall im Auge reguliert. Bei Menschen mit Winterdepressionen ist die Biouhr offenbar verstellt: Sie schütten erst verspätet Melatonin aus, und die Produktion läuft auch in den Morgenstunden auf höherem Niveau weiter.
Diagnose
Für die Diagnose einer Winterdepression sind die charakteristischen, wiederkehrenden Beschwerden in der dunklen Jahreszeit ausschlaggebend. Dabei treten die depressiven Symptome innerhalb mehrerer Wintersaisons auf und klingen binnen 90 Tagen wieder vollständig ab.
Stärkeres Schlafbedürfnis und Lust auf Süßes sind im Winter nicht ungewöhnlich. Erst wenn diese Bedürfnisse ausarten, ist eine Behandlung notwendig. Nur ein psychiatrischer Facharzt ist in der Lage, einen leichten Winterblues von einer echten Depression zu unterscheiden. Deshalb sollten Sie nicht zögern, bei trüber Stimmung in der kalten Jahreszeit den Arzt aufzusuchen. Dieser wird sich zuerst eingehend mit Ihnen unterhalten, um die Ausprägung und Begleiterscheinungen des Stimmungstiefs abschätzen zu können.
Mit diesem Wissen im Hinterkopf untersucht der Arzt Sie körperlich, unter internistischen und neurologischen Aspekten. Blutuntersuchungen, Ultraschall (Sonografie) und in seltenen Fällen eine Kernspintomografie des Kopfes helfen, andere Ursachen auszuschließen. Das können zum Beispiel ein Mangel an Vitamin B12, eine Demenz oder eine Schilddrüsenunterfunktion (Hypothyreose) sein. Auch verschiedene Medikamente können Depressionen auslösen oder verstärken.
Eine Hilfe zur Einordnung der depressiven Beschwerden bieten Fragebögen, die in den Ambulanzen psychiatrischer Krankenhäuser, von Psychiatern und Nervenärzten verwendet werden.
Behandlung
Lichttherapie
Die wichtigste Therapieoption für Patienten mit einer Winterdepression (SAD) ist die Lichttherapie. Der Patient sitzt zwei Wochen lang täglich vor Sonnenaufgang und nach Sonnenuntergang jeweils maximal eine Stunde vor einem Lichtgerät mit etwa 2.500 Lux. Dadurch wird der Tag künstlich verlängert.
Mit einer stärkeren Lichtquelle von 10.000 Lux reichen 30 Minuten Lichttherapie am Tag aus. Mit ihrer Hilfe kann sich die Stimmung bereits nach einigen Tagen aufhellen. Zum Vergleich: Ein heller Sonnentag kann mit bis zu 100.000 Lux strahlen.
Medikamentöse Behandlung
Insbesondere bei schweren Winterdepressionen ist zusätzlich eine medikamentöse Behandlung nötig. Dabei werden Medikamente angewandt, die auch bei anderen Depressionsformen eingesetzt werden, vor allem Selektive Serotonin-Wiederaufnahme-Hemmer (SSRI).
Psychotherapeutische Unterstützung
Zusätzlich zu Licht und Tabletten hilft auch eine Psychotherapie. Zur Behandlung einer Winterdepression hat sich beispielsweise die kognitive Verhaltenstherapie bewährt.
Was Sie selbst tun können
In den trüben Monaten braucht der Körper so viel natürliches Tageslicht, wie er bekommen kann. Das gilt nicht nur für Menschen mit Winterdepression. Bewegen Sie sich viel im Freien, etwa durch:
Alle Faulpelze sollten bedenken, dass selbst ein bedeckter Himmel deutlich heller ist als jede gewöhnliche künstliche Lichtquelle. Die Bewegung an der frischen Luft sollte den Kreislauf möglichst schon in den ersten Morgenstunden aktivieren. Auch ein gut durchstrukturiertes Tagesprogramm kann sich bei einer Winterdepression positiv auswirken.
Krankheitsverlauf und Prognose
Die meisten Patienten mit einer Winterdepression haben eine gute Prognose, denn in der Regel hilft eine konsequente Behandlung. Im Frühling kündigt sich die Besserung mit Leistungssteigerung und Aktivitätszunahme an, im Sommer sind die Betroffenen symptomfrei.
Nach Abklingen der Winterdepression kann es im März bis Mai selten auch zu einer Nachschwankung mit einer sehr gehobenen Stimmungslage kommen. Die Übergänge zur manisch-depressiven Erkrankung sind hier fließend. Ein Facharzt für Psychiatrie kann die verschiedenen Formen von Depressionen voneinander abgrenzen.
Sind schon mehrere saisonal bedingte depressive Episoden (SAD) aufgetreten, ist die Gefahr relativ groß, im nächsten Herbst wieder mit der Stimmung einzubrechen. Der Rückkehr einer Winterdepression lässt sich mit einer antidepressiven Dauertherapie wirkungsvoll begegnen (Prophylaxe).
Vorbeugen
Einer Winterdepression kann man vorbeugen: Fachleute empfehlen, schon bei den ersten depressiven Anzeichen im Herbst mit einer Lichttherapie zu beginnen. Wie bei anderen Depressionen auch ist - je nach Schwere der Winterdepression - eine vorbeugende Therapie mit Antidepressiva möglich. Diese werden in geringer Dosierung das ganze Jahr über eingenommen.
Wer kein Dauerpräparat einnimmt, sollte versuchen, den Beginn eines erneuten Stimmungsabfalls rechtzeitig wahrzunehmen. Wird eine Psychotherapie rechtzeitig begonnen, kann man die Symptome einer Winterdepression oft schon im Vorfeld abschwächen. Zur Behandlung der Winterdepression wird vor allem eine Lichttherapie eingesetzt. Starke Lichteinwirkung kann den Mangel an Lichtintensität in der dunklen Jahreszeit ausgleichen und die Melatoninausschüttung hemmen. Tatsächlich ist eine Lichttherapie sehr wirksam bei der Behandlung einer Winterdepression. Sie kann schon zur Vorbeugung im Herbst begonnen werden. Wenn Sie unter einer Winterdepression leiden, sollten Sie sich zudem möglichst viel draußen im Tageslicht aufhalten.
Die Winterdepression gehört zu den saisonal auftretenden Störungen des Gefühlslebens (SAD = seasonal affective disorder). Sie tritt alle Jahre wieder in der dunklen Jahreszeit auf: Winterdepressionen beginnen in den Herbstmonaten und enden meist im Frühling. In dieser Zeit klagen die Betroffenen über Energielosigkeit und übermäßige Traurigkeit. Sie haben ein ausgeprägtes Schlafbedürfnis und meist mehr Appetit als sonst, vor allem auf Süßes.
SAD treten deutlich seltener auch zu anderen Jahreszeiten auf – sogar im Sommer. Manche Patienten mit SAD sind nicht depressiv, sondern manisch, das bedeutet, sie sind unangemessen euphorisiert, neigen zur Distanzlosigkeit und Selbstüberschätzung.
Nicht jede Depression im Winter ist eine Winterdepression
Natürlich erkranken auch im Winter Menschen an klassischen Depressionen. Nur etwa jede zehnte Depression, die im Winter auftritt, ist tatsächlich eine echte Winterdepression.
Die Winterdepression ist seltener als andere Depressionsformen. Schätzungen gehen davon aus, dass in Europa etwa ein bis drei Prozent der Erwachsenen an einer SAD leiden.
Da die depressiven Symptome regelmäßig zur Wintersaison auftauchen, wird die Winterdepression in der Gruppe der rezidivierenden depressiven Störungen geführt.
Frauen sind häufiger von Winterdepressionen betroffen als Männer. Auch Kinder und Jugendliche können erkranken. In südlicheren Ländern kommen Winterdepressionen insgesamt seltener vor. In den nördlicheren Breiten ist sie häufiger vorzufinden.
Winterblues
Eine harmlosere - weil deutliche schwächere - Form ist der Winterblues. Antriebslos und missgelaunt schleppen sich die Blues-Betroffenen durch die dunklen Tage, richtig depressiv sind sie aber nicht. Unter Fachleuten wird diese milder verlaufende Form auch subsyndromale SAD (s-SAD) genannt.
Tipps gegen Winterblues
Nasskaltes Schmuddelwetter, kurze Tage, sinkende Temperaturen – das schlägt fast allen Menschen aufs Gemüt. Menschen mit Winterblues schleppen sich antriebslos und missgelaunt durch die dunklen Tage.
Symptome
Die Symptome einer Winterdepression weichen in mancher Hinsicht von denen der klassischen Depression ab. So sind Menschen mit Winterdepression extrem müde bis hin zur Schlafsucht (Hypersomnie). Insbesondere am Morgen finden sie nur schwer aus dem Bett.
Ein weiteres typisches Symptom für eine Winterdepression ist ein gesteigerter Appetit und ein Heißhunger auf Kohlenhydrate, vor allem nach Süßigkeiten. Daher legen Betroffene im Winter regelmäßig an Gewicht zu. Stärkeres Schlafbedürfnis und Lust auf Süßes sind im Winter allerdings nichts Ungewöhnliches. Erst wenn diese Bedürfnisse ausarten und zur Belastung werden, ist eine Behandlung notwendig.
Weitere Symptome einer Winterdepression sind
- Energielosigkeit
- Allgemeine Lustlosigkeit
- Unausgeglichenheit
- Gedrückte Stimmung
- Gereiztheit
- Antriebslosigkeit
- Vernachlässigung sozialer Kontakte und der eigenen Person
Ursachen und Risikofaktoren
Bei der Entstehung der Depression spielen Gene, Hormone aber auch der Stressbelastung und Stressverarbeitung eine Rolle. Experten vermuten die Ursache der SAD vor allem in den veränderten Lichtbedingungen im Winter. Depression kann in der dunklen Jahreszeit die Folge einer veränderten Hormonproduktion sein.
Wenig Licht, viel Melatonin
Wenn es abends dunkel wird und weniger Licht ins Auge fällt, ist das ein Signal für die Zirbeldrüse. Sie schüttet das Hormon Melatoninaus – der Mensch wird müde. Im Winter ist die Lichtintensität insgesamt geringer. Daher wird auch tagsüber mehr Melatonin ausgeschüttet.
Bei Patienten mit einer Winterdepression ist der Informationsfluss von den Sehzellen im Auge ins Gehirn gestört. Ihre Sehzellen sind weniger lichtempfänglich als bei anderen Menschen. Ist im Winter Licht Mangelware, wird ihr Gehirn stärker zu Produktion des Schlafhormons angeregt als ohnehin im Winter üblich. Dies könnte eine Erklärung für ihre starke Müdigkeit und die depressiven Symptome sein. Denn Melatonin dämpft auch Antrieb und die Laune.
Viel Melatonin, wenig Serotonin
Sehr wahrscheinlich ist auch der Neurotransmitter Serotonin an der Entstehung der Winterdepression beteiligt. Für die Produktion von Melatonin wandelt der Körper Serotonin um – der Serotoninspiegel sinkt. Das hat Einfluss auf das Gemüt: Serotonin gilt als Glückshormon – es hebt unter anderem die Stimmung. Antidepressive Medikamente, die den Spiegel an Serotonin im Gehirn erhöhen, (SSRI = Serotonin-Wiederaufnahme-Hemmer), können eine Winterdepression bessern.
Fehlt dem Gehirn Serotonin, versucht es den Mangel auszugleichen: Eine unbändige Lust auf Süßes überkommt viele Menschen mit einer Winterdepression. Zucker und einige Inhaltstoffe von Schokolade helfen, den Gehirnzellen wieder mehr Serotonin zur Verfügung zu stellen.
Verstellte Biouhr
Der menschliche Körper folgt einem biologischen Rhythmus. Vor allem der Schlaf-Wach-Rhythmus wird dabei über den Lichteinfall im Auge reguliert. Bei Menschen mit Winterdepressionen ist die Biouhr offenbar verstellt: Sie schütten erst verspätet Melatonin aus, und die Produktion läuft auch in den Morgenstunden auf höherem Niveau weiter.
Diagnose
Für die Diagnose einer Winterdepression sind die charakteristischen, wiederkehrenden Beschwerden in der dunklen Jahreszeit ausschlaggebend. Dabei treten die depressiven Symptome innerhalb mehrerer Wintersaisons auf und klingen binnen 90 Tagen wieder vollständig ab.
Stärkeres Schlafbedürfnis und Lust auf Süßes sind im Winter nicht ungewöhnlich. Erst wenn diese Bedürfnisse ausarten, ist eine Behandlung notwendig. Nur ein psychiatrischer Facharzt ist in der Lage, einen leichten Winterblues von einer echten Depression zu unterscheiden. Deshalb sollten Sie nicht zögern, bei trüber Stimmung in der kalten Jahreszeit den Arzt aufzusuchen. Dieser wird sich zuerst eingehend mit Ihnen unterhalten, um die Ausprägung und Begleiterscheinungen des Stimmungstiefs abschätzen zu können.
Mit diesem Wissen im Hinterkopf untersucht der Arzt Sie körperlich, unter internistischen und neurologischen Aspekten. Blutuntersuchungen, Ultraschall (Sonografie) und in seltenen Fällen eine Kernspintomografie des Kopfes helfen, andere Ursachen auszuschließen. Das können zum Beispiel ein Mangel an Vitamin B12, eine Demenz oder eine Schilddrüsenunterfunktion (Hypothyreose) sein. Auch verschiedene Medikamente können Depressionen auslösen oder verstärken.
Eine Hilfe zur Einordnung der depressiven Beschwerden bieten Fragebögen, die in den Ambulanzen psychiatrischer Krankenhäuser, von Psychiatern und Nervenärzten verwendet werden.
Behandlung
Lichttherapie
Die wichtigste Therapieoption für Patienten mit einer Winterdepression (SAD) ist die Lichttherapie. Der Patient sitzt zwei Wochen lang täglich vor Sonnenaufgang und nach Sonnenuntergang jeweils maximal eine Stunde vor einem Lichtgerät mit etwa 2.500 Lux. Dadurch wird der Tag künstlich verlängert.
Mit einer stärkeren Lichtquelle von 10.000 Lux reichen 30 Minuten Lichttherapie am Tag aus. Mit ihrer Hilfe kann sich die Stimmung bereits nach einigen Tagen aufhellen. Zum Vergleich: Ein heller Sonnentag kann mit bis zu 100.000 Lux strahlen.
Medikamentöse Behandlung
Insbesondere bei schweren Winterdepressionen ist zusätzlich eine medikamentöse Behandlung nötig. Dabei werden Medikamente angewandt, die auch bei anderen Depressionsformen eingesetzt werden, vor allem Selektive Serotonin-Wiederaufnahme-Hemmer (SSRI).
Psychotherapeutische Unterstützung
Zusätzlich zu Licht und Tabletten hilft auch eine Psychotherapie. Zur Behandlung einer Winterdepression hat sich beispielsweise die kognitive Verhaltenstherapie bewährt.
Was Sie selbst tun können
In den trüben Monaten braucht der Körper so viel natürliches Tageslicht, wie er bekommen kann. Das gilt nicht nur für Menschen mit Winterdepression. Bewegen Sie sich viel im Freien, etwa durch:
- Radfahren
- Joggen
- Langlaufen oder Skifahren
- Nordic Walking
- Lange Spaziergänge, besonders morgens
Alle Faulpelze sollten bedenken, dass selbst ein bedeckter Himmel deutlich heller ist als jede gewöhnliche künstliche Lichtquelle. Die Bewegung an der frischen Luft sollte den Kreislauf möglichst schon in den ersten Morgenstunden aktivieren. Auch ein gut durchstrukturiertes Tagesprogramm kann sich bei einer Winterdepression positiv auswirken.
Krankheitsverlauf und Prognose
Die meisten Patienten mit einer Winterdepression haben eine gute Prognose, denn in der Regel hilft eine konsequente Behandlung. Im Frühling kündigt sich die Besserung mit Leistungssteigerung und Aktivitätszunahme an, im Sommer sind die Betroffenen symptomfrei.
Nach Abklingen der Winterdepression kann es im März bis Mai selten auch zu einer Nachschwankung mit einer sehr gehobenen Stimmungslage kommen. Die Übergänge zur manisch-depressiven Erkrankung sind hier fließend. Ein Facharzt für Psychiatrie kann die verschiedenen Formen von Depressionen voneinander abgrenzen.
Sind schon mehrere saisonal bedingte depressive Episoden (SAD) aufgetreten, ist die Gefahr relativ groß, im nächsten Herbst wieder mit der Stimmung einzubrechen. Der Rückkehr einer Winterdepression lässt sich mit einer antidepressiven Dauertherapie wirkungsvoll begegnen (Prophylaxe).
Vorbeugen
Einer Winterdepression kann man vorbeugen: Fachleute empfehlen, schon bei den ersten depressiven Anzeichen im Herbst mit einer Lichttherapie zu beginnen. Wie bei anderen Depressionen auch ist - je nach Schwere der Winterdepression - eine vorbeugende Therapie mit Antidepressiva möglich. Diese werden in geringer Dosierung das ganze Jahr über eingenommen.
Wer kein Dauerpräparat einnimmt, sollte versuchen, den Beginn eines erneuten Stimmungsabfalls rechtzeitig wahrzunehmen. Wird eine Psychotherapie rechtzeitig begonnen, kann man die Symptome einer Winterdepression oft schon im Vorfeld abschwächen. Zur Behandlung der Winterdepression wird vor allem eine Lichttherapie eingesetzt. Starke Lichteinwirkung kann den Mangel an Lichtintensität in der dunklen Jahreszeit ausgleichen und die Melatoninausschüttung hemmen. Tatsächlich ist eine Lichttherapie sehr wirksam bei der Behandlung einer Winterdepression. Sie kann schon zur Vorbeugung im Herbst begonnen werden. Wenn Sie unter einer Winterdepression leiden, sollten Sie sich zudem möglichst viel draußen im Tageslicht aufhalten.
Z
Zähneknirschen bei Kindern

Mein Kind knirscht mit den Zähnen
Wer meint, dass nur grössere Kinder mit den Zähnen knirschen können, der hat sich getäuscht. Tatsächlich können bereits Babys, deren erste Zähne gerade mal so herauslugen, mit dem Zähneknirschen beginnen.
Der Grund dafür ist ganz einfach: Zähne sind für die Kleinen etwas ganz Neues und diese gilt es natürlich auszuprobieren. Zähneknirschen ist also in den ersten Lebensjahren ein ganz normales Entwicklungsphänomen. Spätestens wenn alle Zähne da sind, hört das wieder auf. Knapp 30% der Kinder werden aber Wiederholungstäter und fangen einige Jahre später wieder damit an. Mit der Entwicklung hat es dann allerdings nichts mehr zu tun. Deshalb sollte man in diesem Fall die Ursachen für das Knirschen eruieren und eine Lösung für das Problem finden.
Ursachen für das Zähneknirschen bei Kindern
Knirscht ein Kind in der Nacht ab und zu einmal mit den Zähnen, dann ist das weder schlimm noch besorgniserregend. Knirschen die Kinder allerdings vermehrt oder gar jede Nacht, dann sollten Sie etwas dagegen unternehmen. Durch das Knirschen können nämlich Folgeschäden entstehen:
Aber was sind nun die Ursachen? Das Zähneknirschen kann verschiedene Ursachen haben. Einige Kinder knirschen zum Beispiel unbewusst, wenn sie sich stark auf etwas konzentrieren. Aber auch Angst, emotionale Probleme, Stress oder auch Zahnfehlstellungen können eine Ursache sein. Haben Sie den Grund ausgemacht, lässt sich auch eine Lösung für das Problem finden.
Behandlungstipps
Tipp 1: Knirschverhalten beobachten
Oft kann man durch die Beobachtung verschiedene Ereignisse und Gegebenheiten miteinander verknüpfen und so die Ursache für das Knirschen eruieren. Dabei sollten sie sich folgende Fragen stellen:
Tritt das Knirschen am Tag auf, dann wird es Ihr Kind ganz unbewusst machen, beispielsweise wenn es sich stark auf etwas konzentriert. In diesem Fall ist es hilfreich, ihr Kind immer wieder darauf aufmerksam zu machen.
Tritt es hingegen ab und zu mal in der Nacht auf, kann es durch Stress oder Anspannung (zB erster Schultag) ausgelöst werden. Das Problem sollte sich aber rasch wieder von alleine regeln.
Tipp2: über Probleme sprechen / zum Psychologen gehen
Ist Ihr Kind traurig, gestresst oder hat Angst vor der Schule und knirscht jede Nacht mit den Zähnen, lohnt es sich enorm, mit dem Kind darüber zu sprechen. Über Probleme und Ängste zu reden tut gut und besonders Kinder brauchen jederzeit eine Schulter, an der sie sich ausweinen können.
Sollte Ihr Kind komplett dicht machen, gar nicht mehr reden oder immer sagen, dass alles gut ist, obwohl Sie sehen, dass es ihm schlecht geht, sollten Sie über einen Besuch bei einem Psychologen nachdenken. Denn ist die Seele unbeschwert, hört auch das Zähneknirschen auf.
Tipp 3: Beissschiene anfertigen lassen
Hat das Zähneknirschen seine Ursachen auch nicht in emotionalen oder psychischen Problemen, dann kann man die Zähne durch eine Kunststoff-Zahnschiene schützen.
Tipp 4: Behandlung der Zahn- und Kieferstellung
Bei einem Besuch beim Kieferorthopäden lässt sich schnell abklären, ob Ihr Kind eine Kiefer- oder Zahnfehlstellung aufweist. Wenn ja, sollten Sie diese behandeln lassen, denn auch sie können ein Grund fürs Zähneknirschen sein.
Tipp 5: Entspannungsübungen durchführen
Ein gutes Mittel gegen das Zähneknirschen können auch Entspannungsübungen sein. Für kleinere Kinder gibt es bereits Yogakurse, ansonsten können autogenes Training, Fantasiereisen oder Entspannungsgeschichten dazu beitragen, sich zu entkrampfen und zu entspannen. Tanzen oder Malen kann auch den Stress vergessen lassen.
Tipp 6: Ergotherapie
Als Alternative zu den oben genannten Entspannungsübungen kann auch ein Besuch beim Ergotherapeuten Erfolg versprechend sein. Dieser wird die Gründe fürs Zähneknirschen erforschen und entsprechende Behandlungsmassnahmen erarbeiten.
Der Grund dafür ist ganz einfach: Zähne sind für die Kleinen etwas ganz Neues und diese gilt es natürlich auszuprobieren. Zähneknirschen ist also in den ersten Lebensjahren ein ganz normales Entwicklungsphänomen. Spätestens wenn alle Zähne da sind, hört das wieder auf. Knapp 30% der Kinder werden aber Wiederholungstäter und fangen einige Jahre später wieder damit an. Mit der Entwicklung hat es dann allerdings nichts mehr zu tun. Deshalb sollte man in diesem Fall die Ursachen für das Knirschen eruieren und eine Lösung für das Problem finden.
Ursachen für das Zähneknirschen bei Kindern
Knirscht ein Kind in der Nacht ab und zu einmal mit den Zähnen, dann ist das weder schlimm noch besorgniserregend. Knirschen die Kinder allerdings vermehrt oder gar jede Nacht, dann sollten Sie etwas dagegen unternehmen. Durch das Knirschen können nämlich Folgeschäden entstehen:
- Abschleifen der Zähne
- Lockern der Zähne
- Schmerzen der Gesichts- und Kiefermuskulatur
- Kopfschmerzen
- Verspannungen
- Ohrenschmerzen
Aber was sind nun die Ursachen? Das Zähneknirschen kann verschiedene Ursachen haben. Einige Kinder knirschen zum Beispiel unbewusst, wenn sie sich stark auf etwas konzentrieren. Aber auch Angst, emotionale Probleme, Stress oder auch Zahnfehlstellungen können eine Ursache sein. Haben Sie den Grund ausgemacht, lässt sich auch eine Lösung für das Problem finden.
Behandlungstipps
Tipp 1: Knirschverhalten beobachten
Oft kann man durch die Beobachtung verschiedene Ereignisse und Gegebenheiten miteinander verknüpfen und so die Ursache für das Knirschen eruieren. Dabei sollten sie sich folgende Fragen stellen:
- Wann tritt das Knirschen auf, tagsüber, nachts?
- Häufigkeit des Knirschens? Jede Nacht oder ab und zu?
Tritt das Knirschen am Tag auf, dann wird es Ihr Kind ganz unbewusst machen, beispielsweise wenn es sich stark auf etwas konzentriert. In diesem Fall ist es hilfreich, ihr Kind immer wieder darauf aufmerksam zu machen.
Tritt es hingegen ab und zu mal in der Nacht auf, kann es durch Stress oder Anspannung (zB erster Schultag) ausgelöst werden. Das Problem sollte sich aber rasch wieder von alleine regeln.
Tipp2: über Probleme sprechen / zum Psychologen gehen
Ist Ihr Kind traurig, gestresst oder hat Angst vor der Schule und knirscht jede Nacht mit den Zähnen, lohnt es sich enorm, mit dem Kind darüber zu sprechen. Über Probleme und Ängste zu reden tut gut und besonders Kinder brauchen jederzeit eine Schulter, an der sie sich ausweinen können.
Sollte Ihr Kind komplett dicht machen, gar nicht mehr reden oder immer sagen, dass alles gut ist, obwohl Sie sehen, dass es ihm schlecht geht, sollten Sie über einen Besuch bei einem Psychologen nachdenken. Denn ist die Seele unbeschwert, hört auch das Zähneknirschen auf.
Tipp 3: Beissschiene anfertigen lassen
Hat das Zähneknirschen seine Ursachen auch nicht in emotionalen oder psychischen Problemen, dann kann man die Zähne durch eine Kunststoff-Zahnschiene schützen.
Tipp 4: Behandlung der Zahn- und Kieferstellung
Bei einem Besuch beim Kieferorthopäden lässt sich schnell abklären, ob Ihr Kind eine Kiefer- oder Zahnfehlstellung aufweist. Wenn ja, sollten Sie diese behandeln lassen, denn auch sie können ein Grund fürs Zähneknirschen sein.
Tipp 5: Entspannungsübungen durchführen
Ein gutes Mittel gegen das Zähneknirschen können auch Entspannungsübungen sein. Für kleinere Kinder gibt es bereits Yogakurse, ansonsten können autogenes Training, Fantasiereisen oder Entspannungsgeschichten dazu beitragen, sich zu entkrampfen und zu entspannen. Tanzen oder Malen kann auch den Stress vergessen lassen.
Tipp 6: Ergotherapie
Als Alternative zu den oben genannten Entspannungsübungen kann auch ein Besuch beim Ergotherapeuten Erfolg versprechend sein. Dieser wird die Gründe fürs Zähneknirschen erforschen und entsprechende Behandlungsmassnahmen erarbeiten.
Zeckenbiss

Was tun?
Zecken lieben nicht nur das Blut unserer Stubentiger, sondern saugen sich auch mal an uns Menschen die Bäuche voll. Sie bevorzugen einen verdeckten, ruhigen Picknickort.
Haben sich die Zecken vollgesogen, lassen sie sich einigermassen gut entfernen. Wichtig dabei ist, dass das Insekt mit samt dem Kopf entfernt wird, die Zecke dafür vorsichtig mit einer Zange am Nacken packen und herausziehen oder herausdrehen. Die Bissstelle sofort gut desinfizieren.
Durch einen Zeckenbiss kann es zur Meningoenzephalitis kommen. Die zweite Krankheit, die ein Zeckenbiss hervorrufen kann, ist die Borreliose.
Anzeichen für Borreliose ist ein roter Ring, der sich um den Zeckenbiss herum in den ersten paar Stunden bis Tage bildet. Sollten Sie Tage oder Wochen nach dem Biss grippeähnliche Symptome feststellen oder die Einstichstelle entzündet sich, dann suchen Sie Ihren Arzt auf. Bluttests auf Borreliose machen frühestens nach 3 Wochen Sinn.
Die Prognose für die Zeckenplage hängt stark von der Witterung ab. Wenn es frühzeitig warm wird, werden die Zecken sehr schnell aktiv. Bleibt es dabei trocken, fällt wenig Regen, dann verdursten sie. Wenn Zecken einmal aktiv geworden sind, dann brauchen sie ständig neue Nahrung, d.h. Blut. Also suchen sie immer wieder einen neuen Wirt.
Zecken lieben nicht nur das Blut unserer Stubentiger, sondern saugen sich auch mal an uns Menschen die Bäuche voll. Sie bevorzugen einen verdeckten, ruhigen Picknickort.
Haben sich die Zecken vollgesogen, lassen sie sich einigermassen gut entfernen. Wichtig dabei ist, dass das Insekt mit samt dem Kopf entfernt wird, die Zecke dafür vorsichtig mit einer Zange am Nacken packen und herausziehen oder herausdrehen. Die Bissstelle sofort gut desinfizieren.
Durch einen Zeckenbiss kann es zur Meningoenzephalitis kommen. Die zweite Krankheit, die ein Zeckenbiss hervorrufen kann, ist die Borreliose.
Anzeichen für Borreliose ist ein roter Ring, der sich um den Zeckenbiss herum in den ersten paar Stunden bis Tage bildet. Sollten Sie Tage oder Wochen nach dem Biss grippeähnliche Symptome feststellen oder die Einstichstelle entzündet sich, dann suchen Sie Ihren Arzt auf. Bluttests auf Borreliose machen frühestens nach 3 Wochen Sinn.
Die Prognose für die Zeckenplage hängt stark von der Witterung ab. Wenn es frühzeitig warm wird, werden die Zecken sehr schnell aktiv. Bleibt es dabei trocken, fällt wenig Regen, dann verdursten sie. Wenn Zecken einmal aktiv geworden sind, dann brauchen sie ständig neue Nahrung, d.h. Blut. Also suchen sie immer wieder einen neuen Wirt.
Zöliakie

Was ist Zöliakie?
Sie würden gerne Brot und Kuchen essen, wissen aber genau, wenn Sie dies tun würden, dann würde Ihnen übel werden oder Sie hätten Blähungen oder Durchfall? Viele Menschen sind davon betroffen und spätestens sind nach der Diagnose gezwungen ihre Ernährung komplett umzustellen. Wer an Zöliakie leidet, der hat mit einer chronisch-entzündlichen Erkrankung der Dünndarmschleimhaut zu kämpfen, die durch eine Glutenunverträglichkeit hervorgerufen wird. Gluten (Klebereiweiss oder auch Getreideeiweiss genannt) aus Weizen, Hafer, Roggen, Gerste oder Dinkel werden von der Dünndarmschleimhaut nicht vertragen.
Die Betroffenen sollten also eine lebenslange Diät einhalten, bei denen auf glutenhaltige Nahrungsmittel verzichtet wird. Das ist oft gar nicht so einfach, wenn man bedenkt, dass Gluten nicht nur in Getreideprodukten wie Brot, Kekse und Nudeln vorkommen, sondern auch in anderen Lebensmitteln wie beispielsweise Schokolade, Wurst und Bier.
Ernährungsumstellung
Wir möchten Ihnen einige Ernährungstipps für den Alltag vorstellen, die Ihnen sicher dabei helfen, Ihre Diät schnell in die Tat umzusetzen. Sie werden merken, dass es doch nicht so schwierig ist.
Tipp 1: glutenfreie Lebensmittel kaufen
Alles in den Einkaufswagen packen geht nun nicht mehr. Ab jetzt sollten Sie bei jedem Produkt genauer hinschauen. Selbst wenn kleinste Spuren von Gluten angegeben werden müssen, kann man sich nicht komplett darauf verlassen, dass glutenhaltige Inhaltsstoffe ausgewiesen werden. Am besten ist es deshalb, nach Produkten mit der Aufschrift „glutenfrei“ Ausschau zu halten. Teilweise findet man sogar glutenfreies Brot in grösseren Supermärkten, ansonsten werden glutenfreie Lebensmittel häufig in Reformhäusern und Bioläden verkauft. Man muss also mittlerweile nicht mehr auf feine Backwaren verzichten.
Tipp 2: glutenfreie Getreidesorten auswählen
An Zöliakie zu leiden, heisst nicht automatisch, dass man gar keine Getreideprodukte mehr essen kann. Man vergisst oft, dass es neben Weizen, Dinkel und Roggen auch noch andere Getreidesorten gibt, mit denen man ebenfalls Backwaren, Teigwaren oder Pizza zubereiten kann. Folgende Getreidesorten findet man nicht nur in Bioläden und Reformhäusern sondern auch in gut sortierten Supermärkten, die sich auf Nahrungsmittelunverträglichkeiten eingestellt haben.
Tipp 3: auf Feste/ Ferien/ Urlaub/ etc. vorbereiten
Am einfachsten ist es, stets eine Liste mit sich zu führen, auf der alle Lebensmittel notiert sind, die Gluten enthalten können. So sind Sie immer auf der sicheren Seite, wenn sie spontan auswärts essen möchten oder in den Urlaub fahren. Oder aber, Sie erkunden sich im Restaurant oder Hotel, ob diese auch glutenfreie Gerichte anbieten. Viele Restaurants und Hotels, ja, sogar Fluggesellschaften und Kreuzfahrtschiffe machen das heute schon.
Sind sie zu einer Feier eingeladen, dann empfiehlt sich dem Gastgeber die Liste vorgängig zu geben, damit er auch für Sie einige Speisen zubereiten kann. Ansonsten bieten Sie einfach an, Ihr essen selber mitzubringen, um keine Umstände zu verursachen.
Im Internet lassen sich mittlerweile schnell feine, glutenfreie Rezepte finden.
Tipp 4: Vorsicht auch bei der Getränkewahl
Wie schon oben angedeutet gibt es auch Getränke, die für Patienten mit Zöliakie nicht geeignet sind. Absolut tabu sind beispielsweise Bier, gersten- oder malzhaltiger Kaffeeersatz, haferhaltige Getränke, Kakao und Säfte mit Zusatzstoffen.
Was Sie hingegen jederzeit trinken können, sind:
Trotzdem noch unsicher? Dann lohnt sich ein Blick auf die Verträglichkeitsliste bestimmt.
Tipp 5: Viel Obst und Gemüse essen
Bei einer Klebereiweissunverträglichkeit können sie eines; viel Obst und Gemüse essen, dort sind keine Gluten enthalten. Nicht nur in Gerichten und Dessert schmecken Früchte und Gemüse gut, sie stellen auch eine köstliche Zwischenmahlzeit dar.
Die Betroffenen sollten also eine lebenslange Diät einhalten, bei denen auf glutenhaltige Nahrungsmittel verzichtet wird. Das ist oft gar nicht so einfach, wenn man bedenkt, dass Gluten nicht nur in Getreideprodukten wie Brot, Kekse und Nudeln vorkommen, sondern auch in anderen Lebensmitteln wie beispielsweise Schokolade, Wurst und Bier.
Ernährungsumstellung
Wir möchten Ihnen einige Ernährungstipps für den Alltag vorstellen, die Ihnen sicher dabei helfen, Ihre Diät schnell in die Tat umzusetzen. Sie werden merken, dass es doch nicht so schwierig ist.
Tipp 1: glutenfreie Lebensmittel kaufen
Alles in den Einkaufswagen packen geht nun nicht mehr. Ab jetzt sollten Sie bei jedem Produkt genauer hinschauen. Selbst wenn kleinste Spuren von Gluten angegeben werden müssen, kann man sich nicht komplett darauf verlassen, dass glutenhaltige Inhaltsstoffe ausgewiesen werden. Am besten ist es deshalb, nach Produkten mit der Aufschrift „glutenfrei“ Ausschau zu halten. Teilweise findet man sogar glutenfreies Brot in grösseren Supermärkten, ansonsten werden glutenfreie Lebensmittel häufig in Reformhäusern und Bioläden verkauft. Man muss also mittlerweile nicht mehr auf feine Backwaren verzichten.
Tipp 2: glutenfreie Getreidesorten auswählen
An Zöliakie zu leiden, heisst nicht automatisch, dass man gar keine Getreideprodukte mehr essen kann. Man vergisst oft, dass es neben Weizen, Dinkel und Roggen auch noch andere Getreidesorten gibt, mit denen man ebenfalls Backwaren, Teigwaren oder Pizza zubereiten kann. Folgende Getreidesorten findet man nicht nur in Bioläden und Reformhäusern sondern auch in gut sortierten Supermärkten, die sich auf Nahrungsmittelunverträglichkeiten eingestellt haben.
- Mais
- Hirse
- Buchweizen
- Reis
- Amaranth
- Quinoa
- Teff
Tipp 3: auf Feste/ Ferien/ Urlaub/ etc. vorbereiten
Am einfachsten ist es, stets eine Liste mit sich zu führen, auf der alle Lebensmittel notiert sind, die Gluten enthalten können. So sind Sie immer auf der sicheren Seite, wenn sie spontan auswärts essen möchten oder in den Urlaub fahren. Oder aber, Sie erkunden sich im Restaurant oder Hotel, ob diese auch glutenfreie Gerichte anbieten. Viele Restaurants und Hotels, ja, sogar Fluggesellschaften und Kreuzfahrtschiffe machen das heute schon.
Sind sie zu einer Feier eingeladen, dann empfiehlt sich dem Gastgeber die Liste vorgängig zu geben, damit er auch für Sie einige Speisen zubereiten kann. Ansonsten bieten Sie einfach an, Ihr essen selber mitzubringen, um keine Umstände zu verursachen.
Im Internet lassen sich mittlerweile schnell feine, glutenfreie Rezepte finden.
Tipp 4: Vorsicht auch bei der Getränkewahl
Wie schon oben angedeutet gibt es auch Getränke, die für Patienten mit Zöliakie nicht geeignet sind. Absolut tabu sind beispielsweise Bier, gersten- oder malzhaltiger Kaffeeersatz, haferhaltige Getränke, Kakao und Säfte mit Zusatzstoffen.
Was Sie hingegen jederzeit trinken können, sind:
- Erfrischungsgetränke wie zB. Cola und Limonaden
- Bohnenkaffee
- Tee
- Nektar und reine Fruchtsäfte
- Sekt und Wein
- Klare Schnäpse
Trotzdem noch unsicher? Dann lohnt sich ein Blick auf die Verträglichkeitsliste bestimmt.
Tipp 5: Viel Obst und Gemüse essen
Bei einer Klebereiweissunverträglichkeit können sie eines; viel Obst und Gemüse essen, dort sind keine Gluten enthalten. Nicht nur in Gerichten und Dessert schmecken Früchte und Gemüse gut, sie stellen auch eine köstliche Zwischenmahlzeit dar.

